Стрептококковая пневмония
Стрептококковая пневмония – инфекционное воспаление ткани легких, развивающееся при участии патогенных бактерий рода Streptococcus. Заболевание чаще поражает детей, в основном возникает как осложнение других респираторных инфекций.
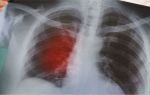
Стрептококковая пневмония протекает с лихорадкой, кашлем, одышкой, болями в груди; нередко осложняется гнойным плевритом, перикардитом, абсцедированием, гломерулонефритом. Диагноз верифицируется с помощью рентгенографии легких, определения стрептококка в мокроте, крови или плевральном аспирате.
При подтверждении стрептококковой этиологии пневмонии предпочтительно назначение пенициллинов; при наличии выпота может потребоваться проведение торакоцентеза.
Стрептококковая пневмония – бактериальная пневмония, в роли этиологического агента которой выступают различные виды стрептококка (бета-гемолитические, пептострептококки и др.). Воспаление легких, вызванное бактериями рода Streptococcus pneumoniae (пневмококком), обычно рассматривается в пульмонологии как самостоятельная нозологическая форма – пневмококковая пневмония.
Доля стрептококковых пневмоний в общей структуре заболеваемости взрослых пациентов невысока – 1-4%. Однако данный возбудитель нередко становится «виновником» пневмонии у детей раннего возраста (20%), пожилых и ослабленных лиц, а также способствует развитию гнойных осложнений.
Среди очаговых пневмоний различной этиологии удельный вес стрептококковой пневмонии составляет около 10%.
Причины стрептококковой пневмонии
Представители рода Streptococcus являются возбудителями широкого спектра стрептококковых инфекций. Чаще всего данные микроорганизмы вызывают фарингит, тонзиллит, синуситы, скарлатину, отит, импетиго, однако также могут становиться причиной менингита, сепсиса новорожденных, инфекционного эндокардита, абсцессов головного мозга и брюшной полости.
Инфекции нижних дыхательных путей – трахеобронхит и стрептококковая пневмония встречаются нечасто.
Бета-гемолитические стрептококки группы A обычно вызывают пневмонию у детей, а также пациентов, страдающих сахарным диабетом и другими тяжелыми сопутствующими заболеваниями.
Известны случаи массовой заболеваемости солдат, проходящих воинскую службу (самая крупная эпидемия стрептококковой пневмонии возникла в первую мировую войну), однако обычно встречаются спорадические случаи.
Способ проникновения стрептококка в дыхательные пути – воздушно-капельный. Заболеваемость стрептококковой пневмонией выше осенью и весной, в периоды вспышек ОРВИ.
В большинстве случаев бактериальная инфекция легких осложняет такие заболевания, как грипп, корь, коклюш, ветряная оспа, внезапная экзантема.
Поражение легких чаще всего проявляется в форме сегментарной или интерстициальной пневмонии, реже – очаговой или долевой пневмонии.
Попадая в дыхательные пути, стрептококк вызывает изъязвление и некроз слизистой оболочки трахеи и бронхов, сопровождающийся обильной экссудацией и геморрагиями. В легочной ткани патологические изменения обычно затрагивают межальвеолярные перегородки.
По лимфатической системе стрептококковая инфекция быстро распространяется на лимфатические узлы корня легкого и средостения.
Гематогенным путем гноеродная флора проникает в плевральную полость: выпот при стрептококковой пневмонии обычно обильный, по характеру – серозный (серозно-геморрагический) или жидкий гнойный.
Клиническая картина стрептококковой пневмонии мало отличается от воспаления легких, вызываемого пневмококком. Для обеих этиологических форм характерно внезапное начало с повышения температуры тела до 39°С, стремительного нарастания интоксикации. На фоне лихорадки появляется кашель, одышка, боли в груди. Ознобы возникают редко.
Кашель из сухого и непродуктивного вскоре становится влажным, с выделением слизисто-гнойной мокроты. «Ржавая мокрота» нехарактерна. Если стрептококковой пневмонии предшествует вирусное заболевание, то на присоединение бактериальной инфекции может указывать утяжеление течения ОРВИ.
Интоксикация и респираторные симптомы могут сопровождаться появлением скарлатиноподобной сыпи.
Характерной особенностью стрептококковой пневмонии является частое присоединение парапневмонического плеврита и эмпиемы плевры, которые возникают уже на 2-3 день заболевания.
Данные осложнения встречаются почти у 60% детей и 50% взрослых. Несколько реже (у 35% пациентов) отмечается гнойный перикардит, формирование легочных абсцессов в зоне пневмонического очага.
Случаи гнойного артрита, остеомиелита и гломерулонефрита встречаются еще реже.
Отдельно выделяют стрептококковую пневмонию новорожденных, которая манифестирует в первые 5-7 дней жизни ребенка. Чаще всего она служит проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Такая пневмония протекает с тяжелыми дыхательными расстройствами (тахипноэ, диспноэ, эпизодами апноэ, диффузным цианозом, нарастающей гипоксемией).
Диагностика стрептококковой пневмонии
При этиологической верификации пневмонии пульмонолог учитывает анамнез (перенесенные вирусные и бактериальные инфекции), острое начало, ранее присоединение плеврита.
Перкуторные и аускультативные данные при стрептококковой пневмонии скудные, что объясняется небольшими размерами пневмонических очагов.
Между тем, в общем анализе крови с первых дней заболевания отмечается выраженный лейкоцитоз (до 20-30х109/л), сдвиг лейкоцитарной формулы влево.
Рентгенография легких выявляет рассеянные инфильтративные тени, чаще в средней и нижней долях. При формировании абсцесса определяется полость с горизонтальным уровнем жидкости; на развитие плеврита указывает интенсивное гомогенное затемнение с косой верхней границей. Для установления характера экссудата (серозного или гнойного) выполняется плевральная пункция.
Важной частью подтверждения диагноза стрептококковой пневмонии является бактериологический посев мокроты. Культура стрептококка также может быть выделена из других биологических сред – крови, плеврального экссудата.
На стрептококковую этиологию пневмонии может указывать нарастание титров антистрептолизина-О (АСЛ-О) в крови пациента.
Дифференциальную диагностику следует осуществлять с другими видами пневмоний (пневмококковой, стафилококковой, атипичной и др.).
Принципы лечения стрептококковой пневмонии не отличаются от основных подходов к лечению бактериальной пневмонии в целом. Основные звенья включают назначение постельного режима на период лихорадки, проведение антибиотикотерапии, дезинтоксикационных мероприятий, реабилитационных процедур.
Антибиотиками первого ряда при стрептококковой пневмонии выступают пенициллины (пенициллин G, карбенициллин, ампициллин, амоксициллин), которые часто применяются в комбинации с аминогликозидами.
Препаратами второго и третьего ряда соответственно являются макролиды и цефалоспорины 2-го поколения.
Антибиотики вначале вводятся парентерально, затем после наступления клинического улучшения – внутрь в течение 2-3-х недель.
В целях дезинтоксикации, коррекции водно-электролитного баланса и восполнения белковых потерь осуществляется внутривенное введение глюкозы, водно-солевых растворов, переливание плазмы.
При осложнении стрептококковой пневмонии плевритом (серозным или гнойным) показан повторный торакоцентез или закрытое дренирование плевральной полости с аспирацией экссудата и последующими промываниями антисептиками или антибиотиками.
В позднем периоде, после купирования лихорадочно-интоксикационного синдрома, назначается физиотерапевтическая реабилитация (лекарственный электрофорез, УВЧ, индуктотермия, СВЧ-терапия, ингаляционная терапия), массаж грудной клетки, ЛФК.
В целом летальность от стрептококковой пневмонии невысока. Затяжное течение заболевания и гнойные осложнения при своевременной и рациональной антибиотикотерапии встречаются редко. Профилактика заключается в укреплении защитных функций организма, санации очагов стрептококковой инфекции в носоглотке.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/streptococcal-pneumonia
Стрептококк пневмония в горле, носу
Стрептококковое воспаление легких – заболевание, которое вызывает бактерия под названием streptococcus pneumoniae (стрептококк пневмония). Оно встречается относительно редко и начинается остро.
Обычно из-за стремительно развивающейся симптоматики больные спешат обратиться к врачу как можно скорее. Это способствует своевременному началу терапии. Изредка стрептококковое воспаление протекает бессимптомно.
Общая характеристика стрептококковой пневмонии
Чувствительность возбудителя к условиям внешней среды проявляется в сезонности заболевания. Чаще люди заболевают осенью и весной, когда воздух теплый и влажный.
Стрептококк пневмония в горле вызывает фарингит и ларингит. Если он поражает область зева, то развивается ангина. Стрептококк пневмония в носу провоцирует ринит.
Часто стрептококковое воспаление является осложнением других болезней, спровоцированных данным возбудителем. Напрямую в легочную ткань, не затрагивая другие системы, он попадает редко.
Чаще заболевают дети, что объясняется анатомическими и физиологическими особенностями их дыхательной системы. В большинстве случаев стрептококковая пневмония поражает тех, кто переносит корь, грипп, ветряную оспу или коклюш.
Особенности streptococcus pneumoniae
Данная бактерия представляет собой грампозитивную анаэробную оболочку. Чаще всего заболевание провоцирует альфа-гемолитический стрептококк пневмония (Streptococcus pneumoniae). В более редких случаях причиной проблемы становится бета-гемолитический Streptococcus pyogenes. Остальные штаммы вызывают воспаление легких крайне редко.
Стрептококк всегда присутствует в человеческом организме, поскольку существуют, помимо патогенных, и условно патогенные штаммы. Условно патогенные микроорганизмы вызывают болезни в особых случаях.
Нормой считается присутствие в горле человека Streptococcus agalactiae. Однако если его количество превышает определенный порог, он может стать патогенным и тоже вызвать воспаление легких.
Streptococcus acidominimus и Streptococcus viridans, а также многие другие – это тоже условно патогенные виды данной бактерии.
Изменение их статуса на «патогенный» возможно под воздействием определенных факторов, в числе которых частые болезни, злоупотребление иммунодепрессантами либо антибиотиками, врожденный или приобретенный иммунодефицит, плохие бытовые условия, неблагоприятные условия труда. Все это ослабляет организм и создает благоприятные условия для развития болезни.
Причины стрептококковой пневмонии
Чаще всего возбудитель проникает в легкие через дыхательные пути при нисходящем воспалении. Также возможно прямое попадание бактерии из внешней среды.
В отдельных случаях источником инфекции становится содержащая возбудителя кровь. Это случается, если за пределами дыхательной системы развилось тяжелое бактериальное воспаление.
Лимфогенный путь проникновения возбудителя в легкие является наиболее редким. При этом стрептококк из других органов с лимфой попадает в дыхательную систему.
Попав на слизистую, бактерия проникает сквозь нее и другие ткани непосредственно в легкие. Там среда максимально благоприятна для ее стремительного развития. Если возбудитель проникает в плевральную полость, возникает экссудативный плеврит.
Симптомы стрептококковой пневмонии
Для болезни характерно острое начало. При этом возникают такие симптомы, как:
- высокая температура тела;
- одышка;
- сильный озноб;
- кашель и кровохарканье;
- сильная усталость и потеря работоспособности;
- болевые ощущения в боку.
Интоксикация организма развивается стремительно. В тяжелых случаях может возникнуть дыхательная недостаточность (или сердечно-сосудистая). Бывают тяжелые последствия, в числе которых аритмия, приступы удушья, потеря памяти.
Если имеет место экссудативный плеврит, возникает боль в боку. Органы средостения смещаются в сторону. У детей экссудативные плевриты возникают в трети случаев. Иногда патологический процесс приводит к образованию в легких абсцессов хронического характера. В числе других последствий стрептококковой пневмонии – гломерулонефрит, гнойный перикардит, сепсис.
Врач должен провести дифференциальную диагностику с другими вариантами пневмоний. Чаще всего стрептококковое воспаление легких путают со стафилококковым.
Между тем, если возбудителем болезни является стафилококк, то выделяется мокрота с ржавым оттенком. Для стрептококкового воспаления она совершенно не характерна.
Также нужно учитывать, что стрептококк вызывает эмпиему плевры, а стафилококк — нет.
Лечение стрептококковой пневмонии
Когда возбудитель идентифицирован, врач назначает больному специфические антибиотики. Симптомы интоксикации убирают при помощи диуретиков, а также большого количества воды и чая.
Эубиотики необходимы для коррекции дисбактериоза. Также позитивный эффект дают поливитаминные комплексы.
Выздоровление наступает через 6-10 дней при условии своевременной и правильной терапии. Очень важно на период болезни соблюдать постельный режим. Если развился экссудативный плеврит, необходимо дренирование плевральной полости. Ее промывание осуществляется с применение антибиотиков либо антисептиков.
Физиотерапевтические методы лечения
Хороший эффект дает электрофорез кальция хлорида, лидазы либо калия йодида в область формирования пневмонического очага. Электрофорез сульфата магния полезен при бронхоспастическом синдроме. Электрофорез новокаина либо дикаина актуален при кашле и болях в грудной клетке.
Ингаляции улучшают вентиляционную функцию легких и дренажную функцию бронхов, а также устраняют воспаление. Врач должен назначать их с учетом особенностей клинического случая.
Биопарокс оказывает антибактериальное действие и помогает устранить воспаление. При использовании данного препарата гиперсекреция снижается, больной начинает меньше кашлять.
Также для ингаляций при стрептококковой пневмонии применяют отары зверобоя и ромашки. Они оказывают противовоспалительное действие.
Дренажная функция бронхов улучшается при помощи ингаляций с новодрином, солутаном, эуфиллином.
Лучшему отхождению мокроты способствуют ингаляции с ацетилцистеином. В этом случае нужен ультразвуковой ингалятор. Когда больной выздоравливает, назначают аэроионотерапию отрицательно заряженными ионами. Они имеют свойство повышать потребление кислорода и усиливать вентиляцию. Воспалительный очаг рассасывается быстрее при применении ультравысокочастотной терапии.
Источник: http://mypulmonolog.ru/streptokokkovaya-pnevmoniya/
Особенности лечения стрептококковой пневмонии
Любая пневмония опасна для жизни и здоровья человека, не исключение и стрептококковая пневмония.
Хотя данная разновидность встречается не очень часто (диагностируется у одного пациента с пневмонией из пяти), но является достаточно опасной, особенно при несвоевременно начатом лечении.
Стрептококковая пневмония внимательно изучается учёными, что обеспечивает эффективность современных методов лечения. Давайте рассмотрим подробнее причины, симптомы и методы лечения данной патологии.
Определение заболевания
Стрептококковая пневмония – инфекционное воспаление ткани лёгких, которое развивается при участии патогенных бактерий рода Streptococcus. Заболевание чаще поражает детей, нередко возникает на фоне других респираторных инфекций.
Стрептококки – это бактерии шаровидной формы, располагающиеся в виде цепочек.
Они присутствуют в любом организме, являются частью микрофлоры, но при ослабленном иммунитете могут активизироваться и вызвать тяжёлые заболевания у людей.
Стрептококки не образуют спор, поэтому неустойчивы в окружающей среде. Они погибают под воздействием солнечного света, дезинфицирующих растворов и антибиотиков.
Помимо стрептококковой инфекции, частыми возбудителями пневмонии также являются микоплазма, хламидии и клебсиеллы.
Стрептококки
Данные бактерии попадают в организм с продуктами, а питаются остатками пищи и слущенным эпителием. Разные виды стрептококков заселяют многие участки организма: ротовую полость, ЖКТ, кожу, слизистую оболочку дыхательных путей и половых органов.
При снижении защитных свойств организма стрептококки, входящие в состав микрофлоры, начинают приобретать патогенные свойства. Бактерии попадают в кровь и вызывают тяжёлые заболевания – стрептококковые инфекции. В период болезни человек становится опасен для окружающих, так как выделяет большое количество патогенных стрептококков.
По типу развития стрептококковая пневмония может быть внебольничной или госпитальной. Наиболее распространена первая форма, которая зарождается на фоне потери иммунитета при инфицировании.
Госпитальный тип проявляется после пребывания на стационарном лечении свыше 3-4 дней и может иметь вентиляционный характер или инициироваться введением препаратов, а также хирургическим вмешательством.
Причины возникновения
Возбудителем стрептококковой пневмонии являются бактерии семейства стрептококк. Этот микроорганизм в виде аэробной палочки у большинства людей располагается в горле, носу или во рту, но их концентрации недостаточно, чтобы инициировать болезнетворный процесс.
Пневмония, вызванная стрептококками, развивается нечасто и составляет не более 15-20 % от общего количества случаев заболевания пневмонией.
Активизация возбудителей происходит в среде влажного тёплого воздуха, что делает болезнь сезонной (осень и весна).
Стрептококки могут проявлять себя не только в виде воспаления лёгких, но и в виде ангины (при повышении концентрации патогенных микроорганизмов в зеве), ринита (в носу), фарингита, ларингита (в горле).
Болезнетворная концентрация стрептококков в лёгких создаётся на фоне ослабления организма и чаще всего является следствием перенесения других заболеваний: кори, гриппа, коклюша или оспы. Чаще всего этим видом пневмонии страдают дети.
Причинами к развитию пневмонии могут стать и другие факторы ослабления иммунитета организма, например:
- Чрезмерное употребление антибиотиков или иммунодепрессантов;
- Тяжёлые физические нагрузки;
- Хронические виды болезней;
- Врождённые патологии со склонностью к иммунодефициту.
Помимо активизации собственных возбудителей организма, источником стрептококковой пневмонии могут стать бактерии, попавшие прямым путём из верхних дыхательных путей от больного человека при вдыхании воздуха.
В редких случаях инфекция попадает в организм через кровь и ещё реже заносится лимфатической жидкостью из других органов.
Если в лёгких создаются подходящие условия, то стрептококки быстро размножаются, вызывая острый воспалительный процесс.
Симптомы
Клиническая картина стрептококковой пневмонии во многом схожа с проявлениями пневмококкового воспаления лёгких.
Для неё характерно внезапное повышение температуры тела до 39°С, стремительное нарастание интоксикации. На фоне жара и лихорадки появляются кашель, одышка, боли в груди, иногда возникает озноб.
Кашель из сухого вскоре переходит во влажную форму с выделением слизисто-гнойной мокроты.
Характерной особенностью стрептококковой пневмонии является частое присоединение плеврита и эмпиемы плевры, которые возникают уже на 2-3 день заболевания. Такие осложнения встречаются почти у 60% детей и 50% взрослых.
Отдельно выделяют стрептококковую пневмонию новорожденных, которая может заявить о себе в первые 5-7 дней жизни ребёнка. Чаще всего она является проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Такая пневмония у новорожденных протекает с тяжёлыми дыхательными расстройствами (тахипноэ, диспноэ, апноэ, диффузным цианозом, нарастающей гипоксемией).
Возможные осложнения
Острая стрептококковая инфекция очень часто приводит к серьёзным поражениям бронхолегочной системы, таким как:
- Плеврит;
- Абсцесс лёгкого;
- Эмпиема плевры.
Исходом такого плеврита является эмпиема — скопление большого количества гноя в плевральной полости. Эмпиема плевры сопровождается нарастанием интоксикации и резким ухудшением состояния.
Иногда гнойный выпот в плевральной полости трансформируется в абсцесс с многочисленными очагами.
Лечение
Терапия стрептококковой пневмонии должна проводиться сразу после проявления первых симптомов болезни. Чем раньше будет выявлена болезнь, тем больше шансов на быстрое и успешное выздоровление.
Стрептококковая пневмония (как и любая другая) требует комплексного лечения с обязательным применением антибактериальной терапии. Это позволит устранить возбудителя болезни, предотвратить осложнения, улучшить самочувствие больного.
Медикаментозным способом
В схему лечения данной формы воспаления лёгких обычно включают следующие лекарственные средства:
- Антибактериальные препараты. Начинают лечение с введения препаратов пенициллинового ряда (Ампициллин, Азлоциллин, Амоксициллин и др.). Если у пациента выявлена аллергия на данные средства, то могут быть выписаны антибиотики с действующим веществом ванкомицин, такие как: Ванкомицин, Ванкорус, Веро-Ванкомицин и др. Дозировку, длительность приёма, а также замену на аналогичные препараты (при необходимости) определяет и назначает только лечащий врач.
- Мочегонные средства (диуретики). Данные препараты (Фуросемид, Гипотиазид, Лазикс) необходимы в высокой дозе для выведения продуктов жизнедеятельности микробов, устранения признаков интоксикации.
- Препараты-эубиотики. Для нормализации кишечной микрофлоры, вызванной патогенными микроорганизмами, приёмом антибиотиков, и устранения дисбактериоза назначаются средства, состоящие из живых или высушенных лакто- или бифидобактерий. В эту группу входят такие препараты, как Линекс, Бифидумбактерин, Нормобакт, Лацидофил.
- Витаминотерапия. Известно, что витамины принимают активное участие в окислительных, восстановительных и обменных процессах организма, поэтому их назначают в комплексном лечении любого вида пневмонии. Но не все витамины сочетаются с антибиотиками. Некоторые группы нельзя принимать при высокой температуре, поэтому выписывать подходящий витаминный комплекс должен только специалист.
- Торакотомия — дренаж полости плевры. Назначается при наличии экссудативного плеврита. Суть процедуры: в орган вводятся внутриполостные трубки, через которые выходит лишняя жидкость, затем полость обрабатывается антисептическими средствами или антибиотиками.
Комплексное лечение дополняется следующими процедурами:
- Электрофорез: снимает воспалительные процессы с поражённых мест.
- Ингаляции (чаще всего используется Биопарокс): микрочастицы лекарственных средств из зева попадают в лёгкие, улучшают их функциональность, нормализуют функции дыхательной системы.
- Индуктотермия: использование магнитного поля с повышенными частотами в качестве асептика.
- Иглорефлексотерапия: применяется на этапе, когда стрептококковая пневмония идёт на убыль и основные клинические проявления исчезают.
В сборниках народной медицины встречается немало рецептов для борьбы с инфекцией стрептококка. Чаще всего они направлены на укрепление иммунитета. Предлагаем самые распространённые из средств:
- Пюре из абрикоса – эффективное народное средство для лечения инфекции.
- Пюре из чёрной смородины без сахара укрепит иммунитет, придаст сил для активной борьбы с инфекцией.
- Отвар шиповника богат витаминами и поможет организму побороть недуг. Необходимо взять 50 г свежих ягод или 80 г сушёных плодов шиповника, потолочь их и залить 1 литром кипятка. Прокипятите 3 минуты, остудите и пейте вместо воды.
- Лук и чеснок – ярые противники бактерий и вирусов. Кушайте их в сыром виде.
- Отвар хмеля – известное народное средство от многих недугов. Нужно взять 10 г сухих шишек растения, залить 0,5 л кипящей воды и оставить для остывания. Пейте отвар трижды в сутки натощак по 100 мл.
- При стрептококковой пневмонии рекомендуется применение народных мочегонных средств: отвары из листьев берёзы, толокнянки, брусники, земляники, пижмы, морс из таёжных ягод. Кроме того, следует пить минимум 2 л воды в сутки.
Профилактика
Стрептококковая пневмония вызывается, как правило, ослаблением организма и возникновением иммунодефицитов. В связи с этим важное значение приобретает профилактика заболевания:
- Рациональное витаминизированное питание;
- Активный образ жизни;
- Закаливание;
- Профилактика ОРЗ;
- Частые пешие прогулки на свежем воздухе.
Кроме того, следует соблюдать правила гигиены, полностью отказаться от курения, заниматься спортом, избегать контакта с больными.
Видео
Выводы
Стрептококки — патогенные бактерии, которые трудно поддаются диагностированию и способны привести к тяжёлым последствиям. Пневмония развивается очень быстро и зачастую приводит к осложнениям. Только своевременное обращение к врачу поможет справиться с этим видом пневмонии и гарантирует быстрое выздоровление.
Осложнения хронической обструктивной болезни легких описаны тут.
Источник: https://drLOR.online/zabolevaniya/legkix/pnevmoniya/osobennosti-lecheniya-streptokokkovoj.html
Стрептококк пневмония: причины, симптомы, лечение
Пневмонии давно стали одними из самых распространенных заболеваний среди детей и взрослых. И это не странно, ведь каждый третий человек за жизнь хоть бы раз болеет воспалением легких.
«Легкой формы» пневмонии найти невозможно, ведь каждая из её форм имеет свою особенность и потенциальную опасность для жизни человека. Некоторые формы воспаления считаются более опасными в тяжести своих осложнений.
Большой проблемой является установление точной причины возникновения пневмонии, ведь каждая из форм нуждается в индивидуальном лечении.
Общая характеристика
Стрептококковая пневмония – воспаление легочной ткани, которое вызывается бактериями рода streptococcus pneumoniae.
Воспаление легких, вызываемое стрептококкус пневмонии, встречается сравнительно редко — примерно в 1/5 всех случаев воспаления легких у детей и взрослых. Из-за специфичности возбудителя болезнь начинается остро. Стремительно развивающиеся симптомы почти всегда заставляют пациента обратиться к врачам, что способствует своевременному началу лечения.
В очень редких случаях стрептококковое воспаление проходит бессимптомно, что характерно для скрытой пневмонии.
Чаще всего микроорганизм streptococcus pneumoniae обитает в верхних дыхательных путях, поражая их:
- В носу стрептококк вызывает ринит.
- В зеве — ангину.
- В горле стрептококк вызывает фарингит, ларингит.
Сезонность воспаления характеризует потребность возбудителя в условиях внешней среды. Так как бактерии предпочитают влажный теплый воздух, чаще такое воспаление возникает осенью или весной.
Стрептококковое воспаление легких очень часто является осложнением других болезней, вызванных данным возбудителем, но в некоторых редких случаях он может попасть напрямую в легочную ткань, не затрагивая другие органы и системы.
Чаще всего болезнь возникает на фоне перенесенной кори, гриппа, ветряной оспы, или же коклюша.
Стрептококк чаще вызывает пневмонии у детей. Это связано с анатомической и физиологической структурой легких и дыхательных путей.
Стрептококкус пневмонии как этиологический агент воспаления
Как уже говорилось выше, стрептококковая пневмония вызывается лишь бактериями рода Streptococcus.
Стрептококк представляет собой грампозитивную аэробную палочку. Чаще всего болезнь вызывает альфа-гемолитический Streptococcus pneumoniae. Реже возможным возбудителем может выступать бета-гемолитический Streptococcus pyogenes.
В самых редких случаях воспаление могут вызывать все остальные штаммы стрептококка.
В норме в горле человека можно найти Streptococcus agalactiae. Его присутствие является нормой в случае, если возбудителя меньше, чем 10 в 5 — 10 в 6 степени. Если же эго количество возрастает выше, чем 10 в 5 – 10 в 6 степени, он может стать патогенным и также привести к возникновению стрептококковой пневмонии.
Также в норме у человека можно идентифицировать условно-патогенные виды стрептококка, такие как Streptococcus acidominimus, Streptococcus viridans и многие другие. В случае всех видов условно-патогенной флоры, изменение её статуса на «патогенный», считается при пересечении количества микроорганизмов больше, чем 10 в 6 степени.
Важную роль играют негативные факторы: частые заболевания, неконтролируемый прием антибиотиков или иммунодепрессантов, врожденные и приобретенные иммунодефициты, хронические заболевания, плохие социальные и бытовые условия, неблагоприятные условия труда – все это значительно ослабляет организм и может привести к развитию воспаления легких.
Причины и механизмы развития заболевания
Существует несколько вариантов попадания возбудителя в легкие. Чаще всего он проникает механически через дыхательные пути. Это бывает при нисходящих воспалениях, или же при прямом попадании возбудителя с внешней среды.
В некоторых случаях возбудитель попадает в легочную ткань через инфицированную кровь. Такое бывает при тяжелых бактериальных воспалениях в других органах и системах, при развитии сепсиса.
Самым редким вариантом попадания возбудителя является лимфогенный. В этом случае возбудитель попадает в легкие с помощью лимфы из других органов.
Когда возбудитель попадает на слизистую, он проникает сквозь нее и остальные слои, а потом оказывается непосредственно в легких. Там он начинает стремительно развиваться под средством оптимальных условий среды.
Очень часто, при стремительном росте патологического процесса, возбудитель попадает в плевральную полость, вызывая при этом экссудативный плеврит.
Симптомы и клиническая картина
Болезнь начинается остро с поднятия температуры тела, сильного озноба, миалгии, артралгии, одышкаи, кашля, кровохаркания, потери работоспособности, сильной усталости, боли в боку. Стремительно развивается интоксикация организма.
В тяжелых случаях у пациента появляются симптомы дыхательной или сердечно-сосудистой недостаточности, что может привести к тяжелым последствиям. При этом отмечается акроцианоз, потери памяти, тахикардии, аритмии, приступы удушья.
При развитии экссудативного плеврита больной жалуется на боль в боку. При этом отмечается смещение органов средостения в сторону. Экссудативные плевриты развиваются у детей очень часто – в 1/3 случаев.
В некоторых случаях патологический процесс может привести к возникновению хронических абсцессов в легких.
Так же стрептококковое воспаление легких может привести к развитию гнойного перикардита, гломерулонефрита, сепсиса.
- Перкуторно отмечается притупление перкуторного звука в зоне поражения. В случае развития экссудативного плеврита притупление выслушивается по всему уровню жидкости.
- Аускультативные данные дают возможность точно выслушать зону со снижением везикулярного дыхания, хрипами и свистами.
- Одним из самых информативных методов в постановке диагноза пневмонии является рентгенография. На рентгенограмме отмечаются участки затемнения легочного рисунка, в случае развития плеврита –повышен уровень жидкости.
- Общий анализ крови позволит заподозрить природу возбудителя. В случае стрептококковой пневмонии отмечается нейтрофильный лейкоцитоз с регенеративным сдвигом лейкоцитарной формулы влево, повышение СОЭ, тромбоцитопения, в редких случаях – анемия.
- Важной частью установления диагноза является бактериальный анализ. С помощью баканализа можно точно идентифицировать этиологического агента и при этом проверить его на чувствительность к антибиотикам. Только так можно выбрать самый подходящий препарат. Учитывают так же количество условно-патогенных микроорганизмов, которых в норме не больше 10 в 5 – 10 в 6 степени.
Дифференциальную диагностику стоит проводить и с другими вариантами пневмоний, включая атипичную. Но чаще всего стрептококковую пневмонию путают со стафилококковой.
Это грубая ошибка, ведь при стафилококковой пневмонии возникает характерная мокрота с ржавым оттенком, тогда как при стрептококковой её нету.
Более того, для стрептококка характерно развитие эмпиемы плевры, что не отмечается при стафилококковой этиологии заболевания.
Лечение стрептококкового воспаления легких
При своевременном и правильном лечении выздоровление наступает через 6-10 дней. Очень важно, чтобы больной во время лечения соблюдал постельный режим.
После идентификации возбудителя пациенту назначают специфические антибиотики. Для коррекции интоксикации используют ударную дозу диуретинов и дают пациентам большое количество воды и чая.
Для коррекции дисбактериоза пациенту назначают эубиотики. Так же позитивный эффект для лечения дает применение поливитаминных комплексов.
В случае развития экссудативного плеврита показано дренирование плевральной полости с последующим её промыванием антисептиками или антибиотиками.
При адекватном и своевременном лечении у детей и взрослых шанс осложнений значительно уменьшается, что, скорее всего, спасет человеку жизнь.
Источник: http://pneumonija.ru/inflammation/vidi/streptokokk.html
Симптомы и лечение стрептококковой пневмонии
Пневмонии давно занимают лидирующие места среди заболеваний, поражающих детей и взрослых. Это и не удивительно, ведь хоть раз в жизни все болеют воспалениями легких.
Стрептококк и пневмония будут рассмотрены ниже. Не существует воспалений в легкой форме. Каждая из них имеет свои особенности и в любом случае возникает опасность для жизни человека.
Некоторые формы считаются особо опасными из-за тяжести осложнений.
Общая характеристика стрептококк пневмонии
Одним из видов бактериальной пневмонии является стрептококковая пневмония, вспышки которой вызывают бактерии пневмококка Стрептококк пневмониа, а также стрептококк митис. Пневмококки – основные возбудители заболеваний: менингит, синусит, средний отит, внебольничная пневмония.
Зачастую вспышки этой инфекции встречаются весной и осенью, когда организм ослаблен, а инфекции необходим теплый влажный воздух. Вызываемое стрептококком воспаление легких встречается довольно часто.
Экзогенная передача возбудителя, то есть заражение из внешней среды, происходит воздушно-капельным путем. Также сильное влияние на возникновение заболевания оказывает состояние организма человека. Развитию инфекции способствуют недоедание, вредные привычки, разные виды аллергии, общая слабость организма, заражение вирусами дыхательных путей и так далее.
Стрептококковая острая пневмония поражает лимфатические узлы и легкие. Часто ведет к осложнению других болезней, как ветряная оспа, коклюш, грипп, корь.
Заболевание имеет острое начало и яркие симптомы, такие как:
- озноб;
- при вдохе боли в груди с любой стороны;
- рвота;
- сильный приступообразный кашель;
- перепады температуры тела от критически высокой до критически низкой;
- выделение тягучей мокроты белого или зеленоватого цвета.
Часто ареалом обитания стрептококка выступают дыхательные пути и вызывают там различные болезни: в носу – ринит, в горле – ларингит, фарингит, в зеве – ангину.
Характерно острое начало с резким повышением температуры, общей усталостью, ознобом и кашлем. Интоксикация организма происходит стремительно.
Распространение по организму инфекции вызывает менингит, ведет к возникновению эндокардита, перитонита, абсцессов, а также вызывает бактериемию – тяжелое осложнение заболевания с высоким процентом летальных исходов при должном лечении.
Диагностика
Ввиду острого проявления, необходимо обратиться к врачу, который уже и проведет точную диагностику. Существует несколько известных методов исследований. Важной составляющей диагностики выступает рентгенография легких, которая выявляет тени и затемнения в верхней, средней и нижней долях. Это указывает на формирование.
Основным методом является бактериологический, когда предметом исследований выступают кровь, мазок со слизистых носа и уха, плевральная жидкость, мокрота. Правда, этот вид анализов требует времени, в среднем – от 3 до 10 дней.
Медицина не стоит на месте и постоянно развивается. Поэтому классические культуральные методы часто заменяют ПЦР-исследования. Одним из распространенных видов диагностики выступает серологическое исследование, основанное на реакциях иммунитета и наличии возбудителей в слюне, крови, кале.
Диагностирование стоит проводить смешением методов, ведь часто возникают случаи ошибки и стрептококковую пневмонию принимают за стафилококковую.
Лечение
Ранняя диагностика почти в ста процентах случаев гарантирует положительные результаты и выздоровление через 6-10 дней. Лечение необходимо начинать сразу после появления первых симптомов.
Само лечение принципиально не отличается от основных методов лечения других бактериальных заболеваний. В основном обязателен постельный режим человека, прием антибиотиков, устранение интоксикации и реабилитация после полного выздоровления.
При стрептококковой пневмонии обязательно требуется комплексное лечение с антибактериальной терапией, что позволит избавиться от инфекции, улучшить физическое состояние человека.
Первостепенными антибиотиками при лечении этого вида пневмонии выступают пенициллины в комбинации с аминогликозидными препаратами. Для смягчения интоксикации организма применяют расширение питьевого режима, для чего требуется пить много воды и чая.
Правда, в последнее время быстрыми темпами развивается пенициллиновая резистентность, то есть инфекция становится менее восприимчивой к этим препаратам. Но лекарственная терапия обширна. Широкий спектр препаратов охватывает Рифампицин, Тетрациклин, Эритромицин, Хлорамфеникол и Цефалоспорины.
Хорошо сказывается ингаляционная терапия, которая применяется для улучшения вентиляции легких, останавливает воспалительный процесс. Ингаляции назначаются сугубо индивидуально, принимая во внимание все особенности каждого человека. Для вывода мокроты используют ультразвуковую ингаляцию.
Для снятия воспаление и болеутоления применяют индуктотермию – влияние высокочастотным магнитным полем на организм. Эти меры актуальны лишь при очагах воспаления в легких.
Наряду с магнитными волнами, в медицине используются и электромагнитные, которые входят в СВЧ-терапию. Волны, проникая в организм на 7-9 см, снимают тяжесть состояния и воспаление.
Самым простым и доступным методом лечения человека можно назвать массаж грудной клетки, который улучшает бронхиальную дренажную функцию, снимает воспаление, стимулирует циркуляцию воздуха и крови в легких. Можно применять даже в острой форме заболевания.
Но все решения насчет того или иного вида лечения может принимать лишь специалист, поэтому все назначения проводятся врачом.
Обязательным является использование муколитических средств в сочетании с противовоспалительными препаратами. Лечение в стационарном режиме обязательно.
Профилактика
Для профилактики пневмококковых инфекций применяют вакцинацию поливалентной капсульной вакциной, которая эффективна для людей в зрелом возрасте. Для детей младшего возраста, в свою очередь, используют конъюгированную вакцину, обладающую высокой иммуностимулирующей способностью. Лечение этой пневмонии проводится только под наблюдением врача.
Источник: http://nashainfekciya.ru/bakteriya/kokki/streptokokk-i-pnevmoniya.html
Стрептококковая, стафилококковая и пневмококковая пневмонии
Пневмонию диагностируют при наличии воспалительных процессов в легочных тканях. Зачастую болезнь возникает из-за влияния бактериальных инфекций, поэтому классифицируют несколько ее форм. Стрептококковая пневмония хоть и встречается реже, чем стафилококковая и пневмококковая пневмонии, но имеет свои особенности в симптомах и лечении.
Общая информация
Стрептококковую пневмонию провоцируют бактерии – стрептококки. Микроорганизмы обитают в верхних слоях дыхательных путей (нос, горло). При здоровом образе жизни, качественном питании и хорошем иммунитете бактерия никак себя не проявляет. Но когда организм ослабляют побочные факторы, возбудитель активизируется:
- в горле часто возникают ларингиты или фарингиты;
- зев регулярно поражает ангина;
- в носу не прекращается ринит.
Воспаление тканей легких достаточно редко начинается под влиянием стрептококков. Примерно каждый пятый случай воспаления легкий вызывает именно этот микроорганизм. Болезнь развивается стремительно и остро, поэтому в большинстве случаев пациент успевает начать лечение до начала осложнений.
Изредка данная форма не имеет характерных симптомов (кашель, боль в грудной клетке и т.д.), отчего человек может долго жить, ничего не подозревая. Однако скрытая пневмония более опасна и ей часто сопутствует переменчивая температура тела.
Также недуг развивается под влиянием коклюша, гриппа, кори и ветряной оспы. Поэтому нельзя заниматься внебольничной терапией таких серьезных болезней, обязательно наблюдаться у врача и проходить полное обследование.
Стафилококк
Стафилококковая пневмония встречается чаще других форм. Провоцирует ее стафилококк, который не боится даже пенициллина.
Воспаление легочных тканей под влиянием данной бактерии является самой сложной стадией стафилококковой инфекции. Возникает она одинаково часто как у взрослых, так и у детей. В грудном возрасте нередко недуг является реакцией на пребывание в роддоме, где могло состояться «знакомство» со стафилококком. Нередко болезнь проявляет себя внебольничной формой.
Практически во всех детских случаях диагностика заболевания проходит успешно и назначается подходящее лечение. Взрослые чаще сталкиваются с затруднением в постановлении диагноза, что чревато осложнениями и даже летальным исходом.
Стафилококковая пневмония может проявляться сразу со стороны легких (первичная форма) или переходить из других зон воспаления (вторичная форма). Ее тоже могут провоцировать вирусные инфекции, ослабляющие иммунитет. Особенно опасно, когда стафилококковая пневмония сочетается с гриппом или туберкулезом.
При данной форме воспаления легких внебольничной терапией заниматься нельзя. Для нее характерна лихорадка, некрозы, образование булл, непостоянная температура, диспепсические проявления и прочее.
Стафилококковая пневмония зависит от возраста: дети ее переносят тяжело и остро.
Пневмококк
Данная форма недуга считается внебольничной, то есть способна развиваться в обществе. Провоцирует ее палочка пневмококка.
Пневмококковая пневмония возникает под влиянием двух главных факторов:
- После острых вирусных инфекций или бронхита.
- Через воздух, когда человек контактирует с больным или во время эпидемии.
Зафиксированы случаи, когда пневмококковая пневмония проявлялась у новорожденного, который инфицировался внутри утробы.
Классический пример внебольничной формы имеет другую симптоматику, чем госпитальный вид. Поражается нервная система, желудочно-кишечный тракт, страдают кожный покров, сердечная и дыхательная системы.
Пневмококковая пневмония зачастую затрагивает только одну или две легочные зоны. В основном это верхняя или нижняя доли. Полное поражение легких встречается крайне редко.
Страдают внебольничной формой заболевания 30% больных. До появления стафилококковой инфекции, пневмококковая пневмония считалась самой распространенной. Течение внебольничной формы недуга зависит от состояния здоровья, возраста больного, расположения очага воспаления и качества терапии.
Стрептококк
Болезнь провоцируют разные штаммы палочки стрептококка. Некоторые из них обитают в горле человека, что является нормой.
Штаммы бактерии делятся на патогенные и условно-патогенные, которые постоянно живут в человеческом организме. Обе разновидности микроорганизмов способны провоцировать заболевание. Пока количество палочек стрептококка не превышает допустимое количество, бактерия не опасна. Но если показатели превышают 10⁶, велико подозрение развития недуга.
Этиология пневмонии также зависит от факторов, способных вызвать негативную реакцию организма:
- постоянные простуды;
- хронические болезни;
- бесконтрольное употребление иммунодепрессантов и антибиотиков;
- иммунодефицит;
- плохие бытовые и трудовые условия.
Под влиянием этих факторов ослабляются защитные силы организма, и палочка стрептококка может проявить себя внебольничной формой воспаления легких.
Микроорганизмы заражают человека воздушно-капельным путем. Они оседают в горле и на слизистой оболочке носа. Также стрептококком можно заразиться через кровь и лимфу.
Симптомы
Первые симптомы внебольничной формы недуга:
- озноб;
- кашель и отдышка;
- высокая температура;
- сильная слабость;
- боль в груди или сбоку;
- мышечные боли;
- боли в суставах;
- интоксикация.
Тяжелые стадии заболевания проявляют себя так:
- нарушение сердечного ритма, шумы;
- проблемы с дыханием;
- провалы в памяти;
- удушье.
Очень важно отличить стрептококковую пневмонию от стафилококковой. Последней разновидности недуга присуще наличие мокроты грязно-рыжего цвета.
Что делать при подозрении на стрептококк
При первых характерных симптомах необходимо как можно раньше отправиться в больницу. Заболевание развивается стремительно, и своевременное лечение защитит от таких осложнений, как плеврит, сепсис или гнойный перикардит.
Важно сообщить доктору обо всех вероятных факторах, способных спровоцировать активизацию стрептококка. От правильно собранного анамнеза зависит терапевтический результат.
Обследование состоит из нескольких этапов:
- Аускультация или прослушивание звуков легких. Осуществляется при помощи традиционного стетоскопа или фонендоскопа.
- Рентген – обязательная часть диагностики. Снимок покажет, есть ли затемненные участки на легочном рисунке или наличие жидкости в органе.
- Бактериальный анализ крови. Дает точное представление о возбудителе и помогает определить, к каким антибиотикам у него есть чувствительность. Это очень важный этап обследования, от которого зависит дальнейшее лечение.
- Общий анализ крови. Поможет определить состояние организма и уровень воспаления.
Лечение
Если лечение начато вовремя, избавиться от недуга можно за неделю или две. Главное условие выздоровления – постельный режим. Даже если воспаление было вызвано внебольничной формой, врачи будут настаивать на госпитализации.
После проведения бактериологических анализов крови, становится ясно, что повлияло на развитие болезни. Затем назначаются подходящие антибиотики. Чтобы устранить последствия интоксикации, лечение расширяют диуретинами. Также необходимо пить большее количество жидкости. Дабы избежать развития дисбактериоза, пациентам прописывают препараты, улучшающие микрофлору кишечника.
Лечение часто включает поливитамины, отхаркивающие сборы, травяные чаи и настои. Полезно есть много витамина С, чтобы укрепить защитные силы организма. Если болезнь усугубилась гнойным плевритом, дополнительно назначают промывание антисептическими препаратами плеврального пространства. Такое лечение часто дополняют дренажными процедурами.
Своевременно диагностированная стрептококковая пневмония быстрее и результативнее поддается терапии. Точность диагноза гарантирует отсутствие осложнений и сохранность жизни.
загрузка…
Источник: http://YaDishu.com/pneumonia/obchee/streptokokk-pnevmoniya.html