Симптомы и лечение фронтита у взрослых
Воспаления придаточных пазух носа, синуситы, диагностируются почти у 15% взрослого населения. Из них гайморит и фронтит являются самыми распространенными. С подозрениями на фронтит, или воспаление слизистой оболочки лобной пазухи, за медицинской помощью в нашей стране обращается около 1 миллиона человек ежегодно.
Признаки фронтита чаще проявляются изолированно, но могут сочетаться с симптомами воспаления рядом расположенных решетчатых пазух или клиновидного синуса. Это характерно для взрослых и детей после 12 лет, у которых все околоносовые пазухи уже сформировались.
Причины и формы фронтита
Факторы, приводящие к появлению симптомов фронтального синусита, многообразны. На первом месте находится инфекция, вирусная, бактериальная или смешанная.
Ее проникновение в полость лобной пазухи происходит при воспалении слизистой оболочки носа, то есть является осложнением насморка.
Из вирусов, имеющих тропность к эпителию (способность закрепиться на клеточной оболочке эпителия) слизистой пазухи, можно отметить риновирусы, аденовирусы, респираторно-синцитиальные вирусы.
Болезнетворные бактерии
Бактерии, вызывающие фронтит, – это стрептококки, стафилококки, синегнойная и гемофильная палочки. Но на практике воспаление, вызванное только вирусами, имеет место в самом начале болезни. На 2-3 день происходит наслоение бактериальной флоры, и фронтит приобретает смешанный, или комбинированный, характер.
Гораздо реже встречается аллергическая причина фронтального синусита. В этом случае существует аллергическая настроенность организма к определенному чужеродному агенту, то есть его сенсибилизация.
Характерно сочетание симптомов аллергического фронтита и ринита, часто присоединяется конъюнктивит. Как и аллергический ринит, воспаление лобных пазух может быть сезонным, эпизодическим или постоянным.
Различные травмы носа и костей лицевого черепа часто становятся причиной фронтита. В этих ситуациях происходит нарушение целостности лобных пазух или лобно-носового канала, что ведет к проникновению в синусы огромного количества микрофлоры. Сильное искривление носовой перегородки, полипы, гипертрофия носовых раковин также являются факторами, приводящими к развитию фронтита.
По локализации патологического процесса фронтит бывает левосторонним, правосторонним, двусторонним, по длительности и особенностям протекания – острым и хроническим.
Клиническая картина острого фронтита
Для этой формы заболевания характерно острое начало, яркие и выраженные симптомы. Повышается температура тела у взрослых до 38 градусов, у детей – до 39-40 градусов. Иногда температура может быть субфебрильной, ниже 38. Появляется слабость, недомогание, пропадает аппетит.
Характерен специфический болевой синдром при остром фронтите. Появление боли связано с накоплением большого количества содержимого в лобном синусе и невозможностью его выведения. Это происходит, когда слизистая оболочка лобно-носового канала сильно отекает и закрывает его просвет.
В результате во фронтальном синусе происходит повышение давления, что усиливает боль, особенно после сна. Боль сильная и мучительная, локализуется над переносицей и отдает в глазницу и висок. При постукивании по лобной кости, надавливании на кожу в этой области, резкой перемене положения головы боль усиливается.
Периодически происходит выход содержимого из фронтального синуса через канал в полость носа, который открывается в среднем носовом проходе. Появляются следующие характерные симптомы фронтита.
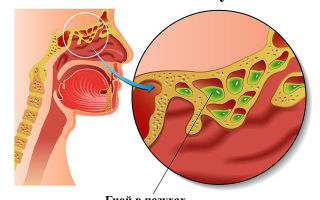
Это выделения из носа, в первые дни серозно-слизистого характера, а затем – слизисто-гнойного и гнойного.
Как только осуществляется дренаж содержимого из лобной пазухи, так болевые симптомы стихают, усиливаясь вновь при его накоплении.
Кожа над фронтальным синусом краснеет, появляется припухлость, которая может распространиться на верхнее веко или всю глазницу на стороне воспаления. Отмечается резкая болезненность кожи над пазухой. Из глаз на стороне поражения текут слезы, может появиться светобоязнь.
Симптомы хронического фронтита
Если больной игнорирует симптомы острого фронтита, переносит болезнь «на ногах», если лечение назначено несвоевременно, и не выполняются врачебные рекомендации, то острая форма заболевания переходит в хроническую.
Это чаще происходит через 1-1,5 месяца после начала острой формы. Интоксикация при хроническом типе фронтита очень незначительна или вовсе отсутствует.
Симптомы интоксикации появляются только в периоды обострений заболевания (субфебрильная температура, недомогание).
Болевой синдром становится менее выраженным и мучительным, но сохраняется по утрам, когда за ночь содержимое в синусе накапливается. По мере его дренажа боль стихает. При постукивании лба над фронтальной пазухой отмечается болезненность кожи и боль, выраженная незначительно, но иррадиирующая (отдающая) в глаз или висок.
Отмечается большое количество гнойных носовых выделений по утрам, имеющих неприятный запах. Их появление объясняется дренированием лобной пазухи и сопровождается уменьшением болевых симптомов.
Это может создать обманчивое впечатление, что воспаление стихает.
Несмотря на то, что симптомы хронического фронтита выражены слабо, лечить его нужно обязательно, чтобы не развились опасные осложнения.
Диагностика фронтита
При появлении жалоб на боли в области лба, обильные носовые выделения, повышение температуры тела необходимо обратиться к ЛОР-врачу.
Диагностика фронтита базируется на опросе и осмотре пациента, на интерпретации данных дополнительных методов обследования.
Врач выясняет жалобы и характер течения болезни, производит риноскопию (осмотр носовой полости) с одновременным забором содержимого для проведения анализа на чувствительность микрофлоры к антибиотикам.
При исследовании крови выявляются данные за воспалительный процесс (увеличение СОЭ и количества лейкоцитов, сдвиг лейкоцитарной формулы влево). Обязательно назначение рентгенологического исследования, диафаноскопии. Для уточнения диагноза проводится УЗИ, компьютерная томография. Чем быстрее и точнее будет проведена диагностика фронтита, тем успешнее будет начатое лечение.
Лечение острого и хронического фронтита
Фронтит – заболевание тяжелое и опасное из-за возможности появления осложнений. Начинать его лечение нужно как можно быстрее и быть комплексным, затрагивающим все линии патогенеза (развития воспалительного процесса), и этиологическим, то есть действующим на причину болезни. Поэтому главную роль в лечении играют антибактериальные средства.
С первого дня заболевания, пока анализ на определение чувствительности микрофлоры находится в работе, необходимо назначение антибиотиков широкого спектра действия.
Легкую форму фронтита достаточно лечить с помощью антибактериальных спреев: Полидекса, Изофра.
В лечении воспаления средней тяжести и тяжелого не обойтись без перорального или внутримышечного использования антибиотиков тетрациклинового ряда (Изодокс, Доксацин, Экстрациклин) или Ампициллина.
При получении результатов о чувствительности бактерий к антибиотикам при необходимости производится коррекция лечения. Длительность антибактериального курса определяет только лечащий врач. Обычно он составляет 7-10 дней.
Второе направление в лечении фронтита является симптоматическим, призванным снизить количество содержимого в лобной пазухе и улучшить его выведение.
Для этого применяются капли в нос или спреи сосудосуживающего действия (Галазолин, Нафтизин), антигистаминные препараты (Тавегил, Диазолин).
Отличные результаты по очищению лобной пазухи показывают промывания носа с фурацилином, ингаляции, электрофорез, УВЧ.
Третье направление в лечении фронтита также симптоматическое и состоит в устранении болевого синдрома и нормализации температуры тела. Для этого назначаются производные салициловой кислоты (Парацетамол, Анальгин, Аспирин).
При неэффективности медикаментозного лечения проводится хирургическое вмешательство.
У взрослых и детей старше 12 лет оно заключается в восстановлении проходимости лобно-носового канала с помощью эндоскопа.
В очень редких случаях может осуществляться прокол стенки пазухи через лобную кость или глазницу. Одновременно производится очищение фронтальной пазухи и ее обработка лекарственными препаратами.
Лечить фронтит с помощью соков и отваров растений возможно при разных формах воспаления. Это является вспомогательным способом терапии. Используются листья каланхоэ, черная редька, чистотел, зверобой, ромашка аптечная.
Для эффективного промывания носа и дренажа пазух применяются растворы поваренной соли, отвар ромашки и календулы, разведенный луковый сок с медом.
Рецептов народной медицины много, и чтобы они принесли максимальную пользу, необходимо согласовать их применение с лечащим врачом.
Лечение фронтита должно быть комплексным, проводимым под контролем врача. Несоблюдение медицинских рекомендаций пациентом, невнимательное отношение к своему здоровью может нанести существенный вред и привести к развитию серьезных осложнений.
Источник: http://antigaimorit.ru/frontit/simptomy-i-lechenie-frontita.html
Развитие и лечение хронической формы фронтита
Хронический фронтит – хронический воспалительный процесс, протекающий в околоносовой (лобной) пазухе более двух – трех месяцев. Является осложнением острого фронтита на фоне отсутствия диагностики и адекватной терапии. Формируется в любом возрасте.
Часто считается, что причиной фронтита может быть только бактериальное поражение. Однако с хроническим фронтитом все намного сложнее. Выделяют несколько причин развития заболевания:
- Ослабление иммунитета на фоне врожденного или приобретенного иммунодефицита, предшествующего инфекционного заболевания других систем органов.
- Негативное влияние окружающей среды: загазованность воздуха, запыленность, работа на промышленных предприятиях или в лабораториях с химическими испарениями.
- Аллергические или аутоиммунные заболевания.
- Курение, в том числе и пассивное.
- Резкие колебания температуры и климата.
- Аномалии развития носа и околоносовых пазух, разрастание полипов и опухолей, травматизация, наличие инородных тел.
- Размножение в самой пазухе или близлежащих органах.
- Длительный прием лекарственных средств, в частности антибиотиков и синтетических антибактериальных препаратов.
При сужении просвета лобной пазухи меняется внутреннее давление, проходимый поток воздуха приобретает турбулентный характер, повреждая слизистую оболочку.
Встраиваясь в слизистый и подслизистый слой, вырабатывая эндо- и экзотоксины, которые раздражают стенку пазухи, развивается воспалительный процесс.
За счет отека и выработки экссудата отверстие лобной пазухи сужается, таким образом, формируется замкнутый круг. Кроме веществ, выделяемых инфекцией, негативными факторами выступают химические вещества в виде аэрозолей, медикаменты, применяемые местно.
Усугубляют процесс аутоиммунные патологии, при которых вырабатываются антитела к собственным здоровым клеткам.
Хронический фронтит по локализации делят на хронический односторонний и двусторонний. По проникновению инфекции в лобные пазухи выделяют:
- Ринитный фронтит – микроорганизмы попадают воздушно-капельным путем, вызывая насморк.
- Гематогенный фронтит – возбудитель достигает места воспаления с током крови.
- Травматический фронтит – бактерии попадают из окружающей среды в процессе открытых переломов, разрушений костей черепа, а также в послеоперационный период при несоблюдении правил асептики и антисептики.
В зависимости от наличия осложнений хронический фронтит бывает осложненный и неосложненный. Хронический процесс делится на две фазы: ремиссию и стадию обострения. По этиологии он бывает:
- вирусный;
- грибковый;
- бактериальный;
- смешанный.
По виду воспаления и форме патологию разделяют на:
- Латентный – скрытая форма без клинической картины, развивается длительное время, симптомы появляются при наличии провоцирующего фактора.
- Катаральный – острое воспаление со слизистым отделяемым.
- Гнойный – наличие гноя в полости лобной пазухи, возможное расплавление стенок анатомического образования и дальнейшее распространение воспалительного процесса.
- Некротический – усугубление воспалительного процесса нарушением трофики тканей, опасен дальнейшим разрушением костей лицевого скелета.
- Полипозный — разрастание доброкачественных новообразований.
Симптомы, диагностика и возможные осложнения
Симптоматика зависит от типа заболевания, хотя есть и сходные симптомы для всех видов. Общими признаками являются:
- четко локализованные или диффузные головные боли, усиливающиеся при наклоне головы вперед;
- дискомфорт или давящие ощущения в области орбит особенно после сна в утреннее время суток;
- иррадиация болевого симптома в затылок или височную область;
- снижение обоняния;
- ухудшение зрения;
- появление светобоязни;
- заложенность носа;
- слизистые или гнойные выделения;
- тошнота;
- хроническая утомляемость;
- ломота в суставах;
- нарушение сна;
- слабость и недомогание;
- иногда неприятный запах изо рта;
- повышение температуры от 37°С до 38-39°С;
- слезотечение из одного или двух глаз, в зависимости от распространенности воспаления;
- иногда мучительный непродуктивный кашель.
Хронический фронтит стоит дифференцировать от таких заболеваний, как невралгия тройничного нерва, гайморит, сфеноидит, мигрень при наличии только головных болей.
Оториноларинголог внимательно выслушивает жалобы пациента, собирает полный анамнез заболевания, жизни, уточняет наличие сопутствующих патологий и проводит общий осмотр. Врач проводит риноскопию, зрительно изучая цвет ткани, наличие отечности, слизистой или гнойной жидкости, выростов в полость носа.
Проводится пальпация и перкуссия в области лобной пазухи с целью установления болезненности и ее усиления при смене положения головы. Внешне осматривается кожа вокруг глаз, отмечается обильное слезотечение.
Лабораторные исследования малоинформативны. В крови возможно небольшое увеличение числа лейкоцитов со сдвигом лейкоцитарной формулы влево, повышение скорости оседания эритроцитов. В биохимическом анализе отмечается увеличение С-реактивного белка.
При фронтите аллергической этиологии увеличивается число иммуноглобулинов Е. Иногда проводится бактериальный посев на питательную среду с целью определения микроорганизма и его чувствительности к антибиотикам, серологические исследование на наличие антител к возбудителю, цитологическое изучение выделяемой слизи.
Для визуализации пораженной области из инструментальных методов диагностики предпочтительно использовать рентгенографию, ультразвуковое исследование околоносовых пазух, эндоскопию с помощью тонкой трубки с микроскопической камерой, способной проникнуть через самые мелкие щели. Иногда применяют магниторезонансную и компьютерную томографию.
Для уточнения особенностей развития воспалительного процесса назначают термографию (тепловидение), трансиллюминацию (диафаноскопию), сцинтиграфию. При наличии папиллом и опухолей проводится биопсия – микроскопическое исследование живой ткани для выявления возможного атипизма клеток. При длительном течении развиваются следующие осложнения:
- Гипоксия, кислородное голодание в связи с нарушением проходимости воздуха в дыхательные пути.
- Поражение тройничного, лицевого нерва, сопровождающееся нарушением иннервации мимических мышц, поражение зрительного нерва и резкое снижение зрения.
- Переход воспалительного процесса на мягкие ткани лица.
- Развитие хронического бронхита, ларингита, трахеита в связи с затеканием экссудата.
- Поражение мягких тканей головного мозга, воспаление его оболочек (энцефалит, менингит), формирование абсцессов.
- Дальнейший рост полипов, озлокачествление (малигнизация) доброкачественной опухоли.
Лечение и прогноз
Лечение хронического фронтита включает консервативные методы терапии, нетрадиционную медицину и хирургическое вмешательство в отдельных случаях. Операция проводится тремя способами:
- Пункционный метод — пункционная игла вводится в полость пазухи с целью высасывания гнойного содержимого.
- Чрезлобная операция — подразумевает вскрытие стенки анатомического образования.
- Чрезносовая операция — с удалением носовых костей спереди от лобно-носового канала.
Хронический фронтит предполагает медикаментозное лечение. Назначаются антибиотики и синтетические антибактериальные средства широкого спектра действия:
- макролиды (Азитромицин, Сумамед);
- пенициллины (Оспамокс, Флемоксин);
- цефалоспорины (Цефтриаксон, Цефазолин);
- фторхинолоны (Ловофлоксацин, Офлоксацин);
- сульфаниламиды (Сульфадиметоксин, Бисептол).
Необходимо восстанавливать защитные силы организма, употребляя комплексы витаминов с токоферолом, ретинолом и аскорбиновой кислотой в высоких концентрациях. При гиперчувствительности больного к тем или иным веществам необходимо назначать антигистаминные препараты, снижающие аллергические реакции до минимума (Супрастин, Тавегил). Выписываются также препараты:
- обезболивающие (Кетанов, Кетолонг);
- противовоспалительные (Биопарокс);
- жаропонижающие, при наличии высокой температуры (более 38°С) – Парацетамол, Нурофен;
- муколитики для разжижения вязкой мокроты (Амброксол);
- сосудосуживающие медикаменты (Нафтизин, Виброцил) Их нельзя использовать дольше пяти дней, так как развивается привыкание.
Физиопроцедуры заключаются в:
- постоянном промывании носа лекарственными средствами (Аква-марис, Маример);
- ингаляторном лечении;
- применении лазера;
- электрофорезе с растворами кальция или натрия, антибиотиками или гидрокортизоном,
- УВЧ-терапии при отсутствии противопоказаний.
Нетрадиционная медицина заключается в изготовлении настоев и отваров из свежего или сушеного сырья. Хорошо помогает отвар из шиповника, для этого необходимо взять две столовые ложки слегка подсушенных ягод, залить стаканом кипятка и дать настояться в течение часа. Можно пить как отдельный напиток или же добавлять в чай с медом.
Важно знать! Врачи ошарашены! Частые простуды, зеленые сопли – все это результат интоксикации организма паразитами. Добавляйте в воду несколько капель…
Читайте далее –>
Для домашних ингаляций необходимо взять три зубчика чеснока, смешать с половиной стакана яблочного уксуса и разбавить полученную смесь стаканом кипятка.
Дышать над раствором, накрывшись пеленкой или банным полотенцем в течение пятнадцати минут три раза в день.
При правильной диагностике и своевременно назначенном лечении хронический фронтит быстро переходит в стадию ремиссии и долгое время не беспокоит человека. Для поддержания хорошего самочувствия важно регулярно проходить медицинские осмотры у специалистов, придерживаться правильного питания и здорового образа жизни, а также вовремя лечить инфекционные заболевания.
Поделись в социальных сетях:
Источник: https://betbupehap.ru/health/3442-razvitie-i-lechenie-hronicheskoj-formy-frontita.html
Фронтит
Фронтит – это патология, для которой характерно появление воспалительных изменений в лобной пазухе носа. Этот медицинский термин образован латинским словом «frontalis» (лобная пазуха) и суффиксом «itis» (воспаление). Заболевание затрагивает слизистую оболочку, покрывающую полость придаточной пазухи.
Острый фронтит является одной из самых распространенных форм синусита. Он возникает в любой возрастной группе – одинаково часто его можно встретить как у детей, так и в зрелом, пожилом или старческом возрасте. От заболевания чаще страдают пациенты мужского пола, у женщин фронтит встречается реже.
Виды фронтита
Существует несколько клинических классификаций фронтита. По выраженности симптомов и характеру течения выделяют следующие формы:
- острая – характерным признаком является быстрое развитие заболевания;
- подострая – патология имеет более медленное течение;
- хронический фронтит – заболевание характеризуется длительным течением с чередованием периодов обострений (выраженные симптомы) и ремиссий (отсутствие клинических проявлений).
В зависимости от распространенности воспалительного процесса фронтит классифицируют на:
- двусторонний;
- односторонний (правосторонний или левосторонний).
Другая классификация предполагает деление заболевания на типы в соответствии с причиной их возникновения. Выделяют следующие формы:
- Бактериальная.
- Вирусная.
- Аллергическая.
- Грибковая.
- Травматическая.
- Смешанная.
Классификация острого и хронического фронтита в зависимости от пути заражения:
- гематогенный – инфекция проникает в лобную пазуху с током крови из очага, который располагается в другом органе;
- риногенный – микроорганизмы распространяются из носовой полости при наличии ринита;
- травматический – бактерии попадают в пазуху при открытых травмах черепа и инфицировании раны.
Причины фронтита
Непосредственной причиной развития воспалительного процесса является проникновение в лобную пазуху инфекционного агента. Это может быть бактерия, грибок или вирус. Микроорганизмы размножаются на слизистой оболочке полости носа, вследствие чего развиваются характерные симптомы фронтита.
При неэффективности консервативного лечения пациенту назначается хирургическая операция – трепанопункция. Она представляет собой прокол участка лобной кости с обеспечением доступа в лобную пазуху.
Инфицированию пациента способствует ряд факторов, которые повышают риск развития заболевания. К ним относятся:
- Искривление носовой перегородки (приобретенное или врожденное).
- Травмы носовой полости и придаточных пазух.
- Сильное переохлаждение.
- Ослабление местного иммунитета.
- Попадание инородных тел в носовую полость.
К развитию фронтита может привести запущенный ринит.
Стадии фронтита
В течении фронтита выделяют несколько основных форм, для каждой из которых характерна специфическая клиническая симптоматика:
- Катаральная.
- Серозная.
- Гнойная.
Симптомы фронтита
Клиническая картина заболевания отличается при остром и хроническом течении. Начальным симптомом острого фронтита является острая боль в надбровной области. Она усиливается при наклонах головы, надавливании на место проекции пазухи и во время сна. Часто боль может распространяться в область виска. Неприятные ощущения не купируются обычными анальгетическими средствами.
При прогрессировании заболевания присоединяются другие местные симптомы фронтита:
- Распирающие ощущения в зоне переносицы.
- Боль в глазах, светобоязнь.
- Обильные гнойные выделения из носа, имеющие неприятный запах.
- Нарушение носового дыхания.
Местные симптомы фронтита сопровождаются проявлениями, свидетельствующими о генерализации патологического процесса. К ним относятся:
- Головная боль.
- Повышение температуры тела, лихорадка и озноб.
- Общая слабость.
- Кашель с выделением мокроты.
- Нарушения сна.
Хроническая форма фронтита имеет менее выраженную клиническую картину. Для нее характерны:
- Ноющая, несильная боль в области переносицы и лба.
- Скудные выделения из носа.
- Отек век.
- Нарушение обоняния.
- Чувство тяжести в надбровной области.
Хронический фронтит протекает с чередованием периодов обострений, когда все симптомы заболевания ярко выражены, и ремиссии, при которых патологические проявления почти исчезают. Во время ремиссии симптомы ослабляются, проявляясь только в виде нарушения обоняния и умеренных выделений из носа. В некоторых случаях у больного сохраняется чувство тяжести и дискомфорта в области лба и переносицы.
Непосредственной причиной развития воспалительного процесса является проникновение в лобную пазуху инфекционного агента. Это может быть бактерия, грибок или вирус.
Диагностика
При подозрении на фронтит проводится сбор анамнеза и оценка жалоб. На основании этого ставится предварительный диагноз и назначается ряд диагностических процедур для его подтверждения. Комплекс мероприятий включает как инструментальные, так и лабораторные методы исследования.
Инструментальные исследования:
- Риноскопическое обследование – визуальный осмотр полости носа и ее придаточных пазух для обнаружения характерных воспалительных изменений.
- Рентгенологический снимок полости носа – обследование пазух, позволяющее уточнить локализацию процесса, а также определить искривление носовой перегородки, наличие в лобных пазухах экссудата и отечность слизистой оболочки.
- Компьютерная томография и магнитно-резонансная томография – наиболее точные методы исследования, используемые для визуализации патологических изменений в тяжелых диагностических случаях.
- Диафаноскопия, сцинтиграфия, термография – дополнительные исследования, которые применяются довольно редко при необходимости провести более полноценный анализ состояния носовой полости и пазух.
Лабораторные исследования:
- Бактериологическое исследование отделяемого из носовой полости – позволяет установить наличие инфекции и определить точный вид возбудителя заболевания. Идентификация микроорганизма требуется для того, чтобы определить, к каким антибиотикам чувствителен возбудитель заболевания.
- Общий, биохимический анализы крови и мочи – обязательные рутинные исследования, которые назначаются всем пациентам. Они позволяют оценить общее состояние организма больного и определить неспецифические признаки инфекционного процесса (повышение показателя СОЭ, лейкоцитоз и другие).
- Цитологическое исследование слизистой – дополнительный метод, необходимый для оценки активности патологического процесса и обнаружения изменений состояния органа на микроскопическом уровне.
Лечение
Лечение фронтита зависит от формы заболевания. Пациентам с острым фронтитом в тяжелой форме требуется срочная госпитализация в специализированный стационар.
Острый фронтит является одной из самых распространенных форм синусита. Он возникает в любой возрастной группе – одинаково часто его можно встретить как у детей, так и в зрелом, пожилом или старческом возрасте.
Основу лекарственной терапии составляют местные сосудосуживающие препараты, которые снимают отек слизистой оболочки носовой полости. Пациенту также назначаются:
- Антисептические средства.
- Противовоспалительные препараты.
- Антибиотики широкого спектра действия.
- Антигистаминные средства (при необходимости).
В качестве дополнительного лечения проводится физиотерапия:
- Электрофорез.
- Лазеротерапия.
- УВЧ-лечение.
При неэффективности консервативного лечения пациенту назначается хирургическая операция – трепанопункция. Она представляет собой прокол участка лобной кости с обеспечением доступа в лобную пазуху. Через полученный доступ из полости выводится патологический секрет, после чего ее промывают антисептиками и обрабатывают противовоспалительным средством.
При хроническом течении заболевания лечение фронтита проводится более длительно. Пациенту подбирается тот антибиотик, к которому чувствительна микрофлора. Проводится более интенсивная противовоспалительная терапия, препаратами выбора считаются гормональные средства – глюкокортикостероиды. Дополнительно назначаются общеукрепляющие средства и витамины.
Осложнения
При тяжелом запущенном течении фронтита возможно появление осложнений. К ним относятся:
- Атрофические изменения в слизистой оболочке полости носа.
- Флегмона или абсцесс глазницы.
- Офтальмологические нарушения (светобоязнь, снижение зрения).
- Присоединение других синуситов (распространение воспаления на другие пазухи).
- Отит.
- Конъюнктивит.
- Продолжительные головные боли.
- Резкое снижение обоняния.
В особо тяжелых случаях возможно развитие генерализованной инфекции – сепсиса.
Особенности фронтита у детей
В детском возрасте (до 7–8 лет) анатомическое строение придаточных пазух отличается от взрослых. У детей пазухи недоразвиты, поэтому до младшего школьного возраста фронтит у них не выявляется.
В школьном и подростковом возрасте течение заболевания более тяжелое, чем у взрослых. Для детей характерно распространенное поражение – пансинусит, одним из проявлений которого является фронтит. Выраженность симптомов в этом возрасте значительно выше. К ним относятся:
- Продолжительная головная боль.
- Слезотечение, светобоязнь.
- Кашель по утрам.
- Заложенность ушей.
- Гнусавость голоса.
Еще одной особенностью заболевания является то, что фронтит у детей быстро переходит в хроническую форму.
Прогноз
При своевременном начале лечения острого фронтита прогноз благоприятный. Осложнения возникают редко. Запущенное течение патологии гораздо чаще приводит к возникновению нежелательных последствий. При присоединении внутричерепных осложнений прогноз неблагоприятный, возможен даже летальный исход.
Профилактические меры
Для профилактики фронтита необходимо соблюдать следующие рекомендации:
- Отказаться от вредных привычек, в первую очередь, от курения.
- Проводить закаливание.
- Правильно питаться.
- Избегать сильных переохлаждений.
- Вовремя лечить насморк и другие заболевания верхних дыхательных путей.
Ведение правильного образа жизни позволяет снизить риск возникновения фронтита. Большое значение имеет профилактика хронической формы заболевания. Она заключается в полноценном лечении острой формы.
Нельзя игнорировать первые симптомы патологии. При подозрении на воспалительный процесс в носовой полости необходимо в обязательном порядке пройти обследование у врача.
Видео с YouTube по теме статьи:
Источник: http://zdorovi.net/bolezni/frontit.html
Хронический фронтит симптомы, лечение, профилактика и народные средства
Под хроническим фронтитом подразумевают воспаление лобной пазухи, продолжающееся более 2–3 месяцев. Существуют мнения, что имеется связь заболеваемости хроническим фронтитом с загрязнением окружающего воздуха токсическим отходами промышленности, нарушением экологической ситуации в целом.
Наблюдается значительное увеличение случаев заболеваемости фронтитом в городах с развитым промышленным производством. Поэтому основополагающим фактором является профилактика фронтита.
Причины и виды хронического фронтита
По характеру воспаления выделяют катаральный, гнойный, аллергический, грибковый, полипозный и смешанный хронический фронтит. Наиболее распространённый возбудитель болезни – стафилококк.
Причина первая.
В последнее время специалисты утверждают, что причиной заболевания является сочетание условно патогенных микроорганизмов. Лечение фронтита необходимо проводить с учётом чувствительности микроорганизмов к определённым антибиотикам.
Причина вторая.
Большую роль в развитии воспаления у взрослых играет такая анатомическая особенность, как сужение лобно-носового канала, гипертрофия средней раковины, искривление носовой перегородки, полипоз и аденоиды. В результате указанных процессов воздушные потоки приобретают завихрения, что травмирует слизистую.
Причина третья.
Следующим этапом патогенеза является закрытие устья лобно-носового канала отёкшей слизистой оболочкой и изменение дренажа и потока воздуха в лобной пазухе. Это является благоприятным фактором для поддержания хронического воспалительного процесса.
Закрытая среда с низким содержанием кислорода является оптимальным условием для роста анаэробов и подавления нормальной микрофлоры. Лечение должно проводиться с учётом особенностей механизма развития заболевания.
Симптомы хронического фронтита
Хроническое воспаление оказывает влияние как на окружающие ткани, так и на организм в целом. Поэтому в клинике болезни выделяют общие и локальные симптомы. Общие симптомы представлены лихорадкой, головной болью, слабостью и т. д. К локальным симптомам относят выделения из носа, боли в соответствующей надбровной области, заложенность носа.
Болевые ощущения.
Локальная боль в половине лба с поражённой стороны является главным симптомом хронического фронтита. Боль как симптом объясняется раздражением ветви тройничного нерва, повышением давления при накоплении содержимого, влиянием токсинов, бактерий. Боль иррадиирует в соответствующую теменную или височную область.
При обострении процесса, боли становятся более интенсивными, усиливаются при движении глазных яблок, поворотах головы. Из-за нарушения дренажа из пазухи, симптомы наиболее интенсивные по утрам. Боль может появляться после физической нагрузки, носить пульсирующий характер.
Сопли.
Патологические выделения из соответствующей половины носа также более обильны в утреннее время, часто имеют зловонный запах. Это симптом связан с выделением накопившегося за время сна содержимого, после принятия вертикального положения.
Заложенность носа.
Объясняется отёком слизистой оболочки и скоплением отделяемого из пазухи. Затруднение дыхания может сопровождаться снижением обоняния. В редких случаях могут появляться такие симптомы как светобоязнь, слезотечение, снижение остроты зрения в результате вовлечения в патологический процесс зрительного нерва.
Диагностика
Прощупывая стенки пазухи, отмечается болезненность. У внутреннего угла глаза появляется припухлость, болезненность при пальпации. При неосложненном течении заболевания лабораторные исследования крови и мочи неинформативны.
Инструментальное обследование
Во время риноскопии выявляется полоска гноя, исходящая из переднего отдела среднего носового хода. Средняя носовая раковина отёчна и гиперплазирована. При полипозе слизистой и катаральном воспалении отделяемое серозное.
Наиболее распространённым диагностическим методом является рентгенография. Данное исследование позволяет оценить форму, величину и взаимодействие пазух, определить наличие экссудата. Наличие полипов в просвете пазухи можно определить по их неравномерности и частичному затемнению.
- Неинвазивным скрининговым методом является диафаноскопия;
- Дополнительными методами обследования являются УЗИ, лазерная доплеровская флоуметрия, прямая джоульметрия;
- Для выявления внутричерепных осложнений хронического фронтального синусита используют сцинтиграфию, РКТ, МРТ;
- К инвазивным методам диагностики относят биопсию слизистой и резистометрию;
- Новым точным методом диагностики заболевания пазух является эндоскопия. При помощи визуального осмотра можно оценить характер поражения.
Консультации окулиста и невролога назначаются лечащим врачом при подготовке к оперативному лечению и при появлении симптомов осложнения.
Лечение хронического фронтита
Целью лечения является восстановление оттока секрета из пазухи, удаление патологического содержимого из её полости, стимулирование восстановительных процессов.
Терапия будет отличаться в зависимости от формы воспаления и доминирующих симптомов. При катаральной и аллергической формах применяется консервативное лечение, а при гнойной, полипозной и грибковой – оперативное.
Медикаментозное лечение
Антибиотики.
Антибактериальное лечение у взрослых или детей ведётся препаратами с учётом данных посева и антибиотикограммы, до получения необходимых результатов назначаются антибиотики широкого спектра действия.
Капли и спреи.
В комплексе назначаются сосудосуживающие капли в нос (раствор эфедрина, нафазолин и др.), антигистаминные лекарства.
Промывание в домашних условиях.
Широко в лечении фронтита используется промывание полости носа изотоническим раствором NaCl (соль) с растворенным антибиотиком. При ремиссии антибиотикотерапия не назначается.
Физиотерапия.
К немедикаментозным методам лечения относят электрофорез с прокаином, УВЧ, лазерная и микроволновая терапия, фонофорез с гидрокортизоном и окситетрациклином на лицевую стенку поражённой пазухи.
Промывание в стационаре.
Хороший эффект даёт применение синус-катетера «ЯМИК». Данное приспособление позволяет аспирировать содержимое сразу всех околоносовых пазух на поражённой стороне, промывать полости и вводить антибиотик.
Хирургическое лечение
Упорное течение хронического воспаления, неподдающегося лекарственному лечению, появление симптомов осложнений является показанием для проведения операции. К оперативным методам лечения относят зондирование, трепанопункцию, вскрытие и дренирование пазухи.
Предпочтение отдаётся щадящим эндоскопическим методам. Появление симптомов осложнений является показанием для радикальной открытой операции.
Трепанопункция выполняется с помощью специальных инструментов для трепанации. Суть метода лечения заключается в создании отверстия в лицевой стенке пазухи, через которое вводится канюля. Пазуху ежедневно промывают и вводят в неё антибиотик и гормональные препараты, такие как кортизон.
Лечение хронического фронтита народными средствами
Среди доступных и достаточно эффективных народных средств стоит выделить 3 главных рецепта.
Ингаляции.
Учитывая то, что лобные пазухи располагаются в толще лба, над бровями, применение капель и даже спреев обречённо на низкую эффективность. Они просто не будут попадать в нужно место. А вот ингаляции совсем другое дело.
При ингаляции частички вдыхаемого влажного воздуха несущие с собой травяные настои, экстракты разных растений, эфирные масла попадают абсолютно во все отделы носовых ходов, включая фронтальные пазухи. Для того чтобы провести ингаляцию достаточно налить в небольшую кастрюлю воды, довести её до кипения, добавить на выбор:
- Травы: ромашка, зверобой, календула, кору дуба или лопух;
- Масла: туи, пихты, облепихи, чёрного тмина;
- Или: лавровый лист, мёд, прополис, конский каштан, чеснок.
После чего стоит накрыться плотным полотенцем, чтобы пар не рассеивался. И в течение 15 минут провести процедуру.
Массаж.
Ещё одним удачным примером лечения хронического фронтита является массаж акупунктурных точек лица головы и подошв ног. О технике выполнения и расположении точек смотрите в статье «точечный массаж при гайморите», название не должно вас смущать, ведь техника подходит и при фронтите.
Каждую точку следует массировать в течение 1–2 минут. Таким образом, весь сеанс массажа не занимает более 15 минут.
Дыхательная гимнастика.
Профилактика хронического фронтита
Профилактика фронтита включает поддержание свободного носового дыхания и нормальной анатомии полости носа. Немаловажное значение имеет своевременное и полное лечение острого ринита или фронтита, ОРВИ.
Для восстановления иммунитета и повышения устойчивости организма к воздействию вредных факторов следует нормализовать режим сна и отдыха, оптимизировать питание.
Источник: https://gaimoritus.ru/frontit/hronicheskyj-frontit-simptomi-i-lechenie.html
Фронтит
07 февраля 2012 г.
Фронтит – воспаление слизистой оболочки лобной пазухи, причиной развития которого чаще всего является вирусная или бактериальная инфекция. Различают острый и хронический фронтит.
Причины возникновения фронтита
- Вирусная или бактериальная инфекция.
- Нарушение вентиляции и дренажа (очищения) в лобных пазухах вследствие аномалий развития носовой перегородки (искривления носовой перегородки), полипы носа, гипертрофия носовых раковин.
- Хронический насморк, ринит.
- Осложнения после перенесенного гриппа, других инфекционных заболеваний.
- Травма лобной кости в области лобно-носового канала.
- Воспаление других придаточных носовых пазух.
- Общее снижение иммунитета.
Симптомы фронтита
- Боль в области лба, в надбровных дугах, головная боль, периодически усиливающаяся и затухающая, ощущение распирания при наклоне головы вниз, (при остром фронтите сопровождается светобоязнью, при хроническом фронтите может отсутствовать или отличаться умеренной болезненностью).
- Слезотечение.
- Затруднение носового дыхания.
- Обильные серозные и серозно-гнойные выделения из соответствующей половины носа, часто имеющие неприятный запах.
- Вялость, слабость, повышенная утомляемость.
- Бледность кожных покровов.
- Повышение температуры тела.
- Нарушение обоняния.
- Снижение аппетита, ухудшение сна.
- Отечность верхнего века (чаще у детей).
Осложнения фронтита
В отсутствие правильного лечения острый фронтит переходит в хроническую форму, последствия которой могут быть очень серьезными – воспаление мягких тканей глазниц, менингит, развитие абсцесса головного мозга, флегмоны, наружного гнойного свища. При запущенной форме заболевания возможен сепсис.
Диагностика фронтита
- Клинический осмотр.
- Сбор анамнеза.
- Пальпация (прощупывание) и перкуссия (выстукивание) лицевой стенки и области верхневнутреннего угла глазницы.
- Риноскопия – визуальное исследование носовых ходов при помощи специальных носовых расширителей и зеркал разной величины.
- Рентгенография лобных пазух.
- КТ ОНП (компьютерная томограмма околоносовых пазух).
- Эндоскопическое исследование полости носа, носоглотки.
Лечение фронтита в ГУТА-КЛИНИК
Самым эффективным методом лечения фронтита на сегодняшний момент считается комбинирование консервативного и хирургического методов.
Консервативное лечение фронтита
Консервативное лечение включает назначение антибиотиков, местно капли или спрей, орошение носа солевыми растворами, антигистаминные препараты, физиотерапевтические процедуры. При хронической форме фронтита или при неэффективности консервативного лечения применяется хирургическое лечение.
Хирургическое лечение фронтита
В ГУТА-КЛИНИК хирургическое лечение фронтита проводится на самом современном уровне с использованием эффективного метода – функциональной эндоскопической эндоназальной хирургии полости носа и придаточных пазух.
Используя современное эндоскопическое оборудование, врач оперирует во всех малодоступных при обычной хирургии отделах полости носа и пазух.
Основным отличием хирургического лечения фронтита в ГУТА-КЛИНИК от стандартных операций на лобных пазухах является отсутствие разреза или прокола. Лечение фронтита проводится через полость носа – эндоназально. Весь ход операции контролируется зрением (врач видит изображение полости носа пациента на большом экране), что позволяет максимально точно и эффективно произвести операцию.
Благодаря используемому в ГУТА-КЛИНИК эндоназальному лечению фронтита сроки госпитализации в стационаре сокращаются до 1-2 суток, послеоперационное течение проходит без осложнений и через несколько дней пациенты возвращаются к привычному ритму жизни. Использование специальных «дышащих» тампонов практически не доставляет нашим пациентам дискомфорта в послеоперационном периоде.
Атравматичность, бескровность, отсутствие надобности госпитализации в стационар – несомненные плюсы эндоназального лечения фронтита, благодаря чему все большее количество пациентов в последнее время делает выбор в пользу именно этого метода.
Остались вопросы
к автору?
Источник: https://www.gutaclinic.ru/articles/frontit/