Как определить и побороть коклюш?
Учитывая уровень современной медицины, коклюш быстро диагностируется и лечится. Важно знать, как начинается и протекает данная болезнь для раннего обращения к врачу. Это помогает значительно снизить риск осложнений, особенно у маленьких пациентов. Узнать, как распознать коклюш и лечить его, расскажет данная статья.
Коклюш является острой бактериальной инфекцией, которая сопровождается развитием воспалительного процесса в верхних дыхательных путях, приступообразным спастическим кашлем. Чаще встречается в детском возрасте, но может проявиться и у взрослых.
Бактерия, вызывающая развитие коклюша, называется Bordetella pertussis. Она представляет собой грамотрицательную палочку, малоустойчивую к факторам окружающей среды. Характерной чертой строения служат микроворсинки , помогающие возбудителю прикрепляться к мерцательному эпителию респираторного тракта. Главным свойством микроорганизма считается способность к выработке токсинов.
Бордетелла продуцирует:
- цитотоксин (вызывает гибель клеток человеческого организма);
- экзотоксин (уменьшает сопротивляемость клеток к инфекции);
- эндотоксин.
Возбудитель не способен проникать в системный кровоток и циркулировать по организму.
Чтобы понять, как проявляется коклюш, важно знать эпидемиологию заболевания. Источником заражения всегда является больной человек. Заразен он в последние 2 дня инкубационного периода, во время клинических проявлений инфекции. К концу 3 недели заразным считается каждый 10 пациент.
Механизм заражения коклюша только аспирационный — путь передачи возбудителя от больного является воздушно-капельным. Заразиться можно только при тесном контакте (расстояние от инфицированного человека не более 2 м), что обусловлено плохой выживаемостью бактерии в окружающей среде.
Некоторые особенности коклюша:
- Человек восприимчив к данной инфекции с первых дней жизни.
- После перенесенного коклюша формируется пожизненный иммунитет. Бывают единичные случаи повторного заражения у пожилых.
- Высокая степень контагиозности (способности передаваться от больного к здоровому человеку).
- Периодичность динамики заболевания (каждые 3-4 года).
- Сезонность вспышек инфекции в осенне-зимний период.
- Городское население болеет чаще.
- Вспышки инфекции характеризуются большой продолжительностью (до нескольких месяцев).
- Чаще болеют дети, которые не делали прививки по национальному календарю.
Механизм развития заболевания
Местом для развития инфекции является слизистая оболочка гортани, трахеи и бронхов. Возбудитель с помощью микроворсинок прикрепляется к клеткам мерцательного эпителия дыхательных путей, размножается и формирует колонии.
Этот процесс сопровождается продукцией токсинов, разрушающих слизистую оболочку. Результатом этого является направление рефлекторного импульса в головной мозг и развитие кашля. Такие изменения характеризуют катаральную стадию развития болезни.
После гибели возбудителя повторно выделяются токсины, находящиеся у них внутри. При этом еще больше повреждаются и гибнут клетки эпителия дыхательных путей.
Нервные импульсы в головной мозг следуют непрерывным потоком, перевозбуждая кашлевой и дыхательный центры. Эти процессы обуславливают стадию основных клинических проявлений.
Возникает приступообразный спастический кашель, являющийся характерным симптомом для коклюша.
Повреждение эпителия дыхательных путей, снижение защитных механизмов организма – прекрасные условия для присоединения патогенной флоры и развития бактериальных осложнений (пневмонии).
Таким образом, патогенез коклюша можно свести к 7 этапам:
- Попадание возбудителя в организм человека.
- Прикрепление и колонизация его на слизистой дыхательных путей.
- Выделение токсинов, повреждающих и убивающих клетки эпителия.
- Возбуждение кашлевого и дыхательного центра.
- Гибель возбудителя, сопровождающаяся повторным выделением токсинов.
- Перевозбуждение структур головного мозга.
- Выраженное снижение иммунитета и присоединение вторичной патогенной микрофлоры.
Клетки мерцательного эпителия гортани, трахеи и бронхов склонны к регенерации. Для восстановления большой площади повреждения требуется много времени, следствием чего становится длительный остаточный кашель (до нескольких месяцев).
Клиническая картина коклюша
Инкубационный период (от момента попадания возбудителя в организм до появления первых симптомов) длится до 2 недель.
А теперь поэтапно рассмотрим, как проявляется коклюш у детей и взрослых. Итак, различают три этапа заболевания:
- Катаральный.
- Спазматический.
- Период разрешения.
Первый период у детей продолжается 2 недели, у взрослых длится дольше. Первые признаки коклюша при этом:
- навязчивый непродуктивный кашель, возникающий чаще вечером и ночью;
- субфебрильная температура;
- насморк;
- беспокойство;
- раздражительность;
- капризность (у маленьких детей).
Переход от катарального ко 2 периоду заболевания знаменует появление приступообразного судорожного кашля. Продолжительность его до 1 месяца. Основные симптомы коклюша в это время:
- характерный судорожный кашель;
- рвота на высоте приступа;
- нормальная температура тела;
- общая слабость;
- постоянное чувство тревоги;
- кровоизлияния на коже и слизистых глаз.
Симптомы у детей и взрослых, как правило, могут проявляться по-разному. У маленьких пациентов клиника коклюша имеет более яркую окраску. Если во время спазматического периода поднялась температура, то это свидетельствует о присоединении вторичной инфекции.
Перед приступом кашля у больных могут возникать:
- общее беспокойство;
- тяжесть в груди;
- першение в горле.
Кашель при коклюше имеет характерную картину:
- больной возбужден;
- лицо красное;
- глаза широко раскрыты, в них читается испуг.
Источник: https://betbupehap.ru/health/3068-kak-opredelit-i-poborot-kokljush.html
Коклюш у детей – симптомы, лечение, признаки, как распознать коклюш у привитых детей
Коклюш – инфекционное заболевание верхних дыхательных путей. Сопровождается приступообразным сильным кашлем. Возбудитель инфекции – бактерия Bordetella pertussis.
Характерной особенностью является повышение устойчивости иммунитета к заболеванию после перенесенного однажды воспалительного процесса. Повторное инфицирование вирусом Bordetella pertussis возможно только в старости, однако болезнь легко и быстро излечивается. Врачи часто принимают ее за ОРВИ или ОРЗ.
Опасность инфекции
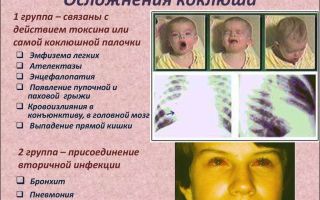
Недолеченный коклюш у детей переходит в воспаление легких — пневмонию. Также заболевание чревато такими осложнениями:
- воспалением гортани (острый ларингит),
- стенозом (ложный круп),
- бронхитами,
- возникновением пупочной грыжи,
- поражением головного мозга (энцефалопатией).
Особо опасен коклюш у детей до 1 года жизни, так как во время приступов кашля может произойти остановка дыхания (астения) и наступить смерть.
Патогенез коклюша
Инфекция передается воздушно – капельным путем и при тесном контакте с больным. Через предметы быта вирус не передается, так как быстро погибает во внешней среде. Наиболее часто инфицированию подвергаются не привитые дети до 2 лет.
Коклюшная бактерия, попадая в организм, способствует раздражению слизистых оболочек дыхательных путей и появляется приступообразный (спастический) кашель. Проявляются симптомы, характерные для простуды.
Инкубационный период: от инфицирования до проявления симптомов проходит 3 – 15 дней. Симптомы проявления: слабый сухой кашель, насморк, повышается до 37,5 º С температура тела. Затем кашель усиливается и становится спазматическим.
Катаральный период. Симптомы проявления: резкое повышение до 40 °С температуры тела и возникновение сухого раздражающего кашля. Для лечения могут назначаться антибиотики.
Спазматический период (2 – 8 недель). Бактерии проникают в кору головного мозга и вызывают его интоксикацию и поражение.
Характерные симптомы: усиление приступов кашля (с усложнением отхаркивания мокроты), доводящие больного до изнеможения. Иногда могут сопровождаться посинением (покраснением) лица, рвотой.
Для облегчения состояния больного и лечение коклюша у детей на данном этапе назначаются антибиотики.
Незначительные внешние раздражители, такие как яркий свет или шум, вызывают очередной приступ кашля. Такие приступы часто повторяются до 25 раз в сутки.
Период разрешения (2 — 4 недели). Для лечения применяют антибиотики, организм побеждает инфекцию, приступы кашля происходят реже и постепенно исчезают. Проходят симптомы и признаки коклюша у ребенка. Наступает выздоровление.
При чрезмерно теплом и сухом воздухе в комнате (где находится больной ребенок), у больного сгущается мокрота и увеличивается вероятность частоты приступов кашля и развития осложнений. Назначенные антибиотики в данном случае не помогают выздоровлению.
Причины и симптомы заболевания
Основными причинами развития коклюша являются:
- снижение иммунитета ребенка,
- длительное лечение и неэффективные антибиотики,
- неэффективность вакцинации,
- снижение количества привитых детей.
к содержанию ↑
Симптомы
Развитие заболевания происходит в течение нескольких дней, затем проявляются симптомы ОРВИ (ОРЗ), начинается кашель. Далее кашель становится спазматическим, проявляются истинные симптомы коклюша:
- кашлевые толчки следуют один за другим,
- плохо отделяемая густая мокрота,
- характерный «петушиный» свист при кашле,
- появление рвоты после кашля.
Во время приступа кашля происходит:
- покраснение глаз и отечность (одутловатость) лица,
- набухание вен на шее,
- слезотечение,
- вываливание языка изо рта и изгибание вверх его кончика,
- появление язвы на уздечке языка (из-за постоянного его трения о края нижних зубов).
Главные признаки коклюша у ребенка, позволяющие распознать заболевание: язва на уздечке языка и характерный «петушиный» свист при кашле.
Диагностика и лечение заболевания
Диагностировать и определить коклюш у детей можно на основании данных анализа на посев слизи и мокроты слизистой оболочки глотки. Важно своевременно обратиться к врачу, который подскажет, как лечить коклюш, чтобы быстро и без осложнений побороть заболевание.
Дети до 6 месяцев подлежат обязательной госпитализации
Лечение коклюша у детей (привитых и старшего школьного возраста) при легко протекающем заболевании, происходит в амбулаторных условиях. Маленькие дети (до 6 месяцев), больные при тяжелом течении болезни или угрожающими жизни и здоровью осложнениями (нарушение дыхания и кровообращения мозга) подлежат обязательной госпитализации.
Для лечения коклюша назначают:
- Антибиотики (эритромицин, амоксиклав, аугментин). Антибиотики назначает лечащий врач, учитывая возраст и индивидуальные особенности пациента.
- Противокашлевые средства (муколтин, амброксол).
- Антигистаминные препараты (димедрол, тавегил).
- Ингаляции, способствующие разжижению мокроты (химопсин). Однако не рекомендуется делать ингаляции детям до 3 лет.
При легко протекающем заболевании антибиотики не назначают. Определить, необходимо ли назначать антибиотики в конкретном случае может только врач.
В качестве дополнительной терапии рекомендуются:
- щадящая диета, дробное сбалансированное питание,
- частое пребывание на свежем воздухе,
- спокойная обстановка, отсутствие эмоциональных скачков,
- частое проветривание и увлажнение комнаты больного.
Народные средства при лечении коклюша
- Сок крапивы. Из свежей травы выжимают сок и употребляют по 1 ч.л. 3 раза в день.
- Одну головку чеснока мелко измельчают и вливают 100 мл горячего молока. Доводят до кипения, снимают с огня и дают немного остыть. Принимают небольшими порциями в течение дня.
- Настой листьев клевера. Засыпают 3 ст.л.
сухих листьев растения в термос, заливают 2 стаканами кипятка. Настаивают 8 часов, процеживают. Употребляют по 1 стакану полученного теплого настоя 3 раза в день.
- Смесь чеснока с медом. В равных пропорциях смешивают свежевыжатый чесночный сок и натуральный жидкий мед. Употребляют по 1 ч.л. 3 раза в день.
- Настой из плодов аниса.
Плоды аниса заливают крутым кипятком (100 мл), укутывают и настаивают 40 минут. Процеживают и принимают перед едой по 1 ст.л. 3 раза в день.
Лечение коклюша проводят под строгим контролем врача в амбулаторных условиях или в стационаре.
Лекарственные средства и антибиотики назначает специалист, учитывая симптомы, возраст, длительность и характер заболевания.
Лечение коклюша у детей лекарственными препаратами (включая антибиотики) проводят строго в назначенных дозах. Лечить коклюш народными средствами можно только после консультации специалиста или в комплексе с медикаментозной терапией.
Профилактика коклюша
Прививка АКДС — профилактика коклюша у детей
Вакцинация признана наиболее эффективным и надежным профилактическим средством. Детям с 3 месячного возраста назначают прививку АКДС (комплексная вакцина против коклюша. дифтерии, столбняка). Курс вакцинации состоит из 3 инъекций каждые 1,5 месяца.
Как правило, у привитых людей наблюдается пожизненный иммунитет к заболеванию, а при инфицировании воспалительный процесс проявляется и протекает в виде легкой простуды. При контакте не привитых детей до 7 летнего возраста с больным подлежат разобщению на 15 дней. В это время проводится обследование на возможное носительство инфекции.
Контактным не привитым детям в возрасте до 1 года в качестве профилактики вводят противокоревой иммуноглобулин.
Коклюш — коварное инфекционное заболевание. Неправильное и несвоевременное лечение чревато серьезными осложнениями и последствиями. Если родители заметили характерные симптомы коклюша у ребенка, следует немедленно посетить врача, который назначит комплексное лечение для скорейшего выздоровления. Не занимайтесь самолечением и не принимайте антибиотики без назначения специалиста.
Советуем также прочесть:
Источники: http://infectus.ru/infekcionnye-zabolevaniya/kids/koklyush-simptomyi-u-detey.html
Источник: http://1lustiness.ru/zhenskie-bolezni/kategoriya/76918-koklyush-u-detej-simptomy-lechenie-priznaki-kak-raspoznat-koklyush-u-privitykh-detej
Коклюш: как передается, сколько времени заразен
Коклюш – опасное инфекционное заболевание, основным симптомом которого является приступообразный кашель.
Чаще всего этим недугом болеют дети дошкольного возраста, но, несмотря на это, и подростки, и взрослые находятся в группе риска.
Чтобы защитить себя и ребенка от этой болезни, следует знать, как передается коклюш и какие профилактические меры наиболее эффективны в борьбе с ним.
Возбудитель и симптомы инфекции
Бактерия бордетелла пертуссис, которая является возбудителем коклюша, очень неустойчивая к условиям окружающей среды. Попадая на предметы обихода при кашле и чихании, инфекция моментально гибнет. Возбудитель не выживает при кипячении и замораживании. Размножается бактерия в человеческом организме при температуре 37С – это самая благоприятная среда для ее жизни.
Учитывая, что коклюш – это инфекционная болезнь, вопрос о том, заразен он или нет, попросту не стоит. Ребенок или взрослый может быть инфицирован уже давно, но не ощущать никаких признаков недомогания во время инкубационного периода. Кашель не сразу начинает душить больного, так как скрытая фаза болезни может длиться от пяти дней до 3 недель. В этот временной промежуток человек не заразен.
Первичная симптоматика заболевания ничем не отличается от обычной простуды: вначале появляется насморк, повышенная температура и общее недомогание. Через пару дней бактерия начинает выделять токсин, который раздражающе действует на бронхи и трахею и вызывает приступообразный кашель. Еще через пять дней начинает выделяться густая прозрачная мокрота.
Способы передачи коклюша
Коклюш передается воздушно-капельным путем – самый распространенный способом передачи респираторных вирусных заболеваний. Пути его передачи следующие:
- При дыхании, кашле и чихании. Для того чтоб произошло инфицирование, контакт с больным должен быть тесным. Если расстояние между болеющим и неинфицированным лицом превышает 2,5 метра, то заболевание передаться не может. Бактерии выделяются с частичками слизи и слюны и попадают в дыхательные пути здорового человека.
- При поцелуях и объятьях. Это самый верный способ заразиться коклюшем. Слюна больного попадает в ротовую полость здорового человека, а затем в органы дыхания, и таким образом передается этот заразный недуг.
- Недуг может передаваться и через общие столовые приборы. Например, если больная мать поела из одной тарелки с младенцем либо ребенок облизал ложку после того, как ею ел инфицированный человек.
- Возбудитель не живет на поверхности бытовых предметов и, по мнению медиков, передача опасного недуга контактным путем невозможна. Однако в случае если малыш облизал игрушку, на которую прямо перед этим чихнул больной, он может заболеть. Если же частички слизи и слюны высохли и прошло немного времени, то бактерии не смогут передаться, так как просто-напросто тут же погибнут в окружающей среде.
Продолжительность периода заражения
Сколько по времени заразен коклюш? Основной период заражения длится около трех недель. При этом статистика заболеваемости такова:
- на первой неделе болеющий особенно опасен для окружающих, так как в этот временной промежуток бактерия наиболее активна. При контакте с ним в течение острой фазы, уровень заражаемости достигает 100%;
- на второй неделе этот показатель значительно снижается и передается уже 60%;
- на третьей неделе бактерия уже не столь агрессивна, и коклюш передается в этот период только 30% контактирующих с больным людей;
- в последующем, даже если симптомы сохраняются еще долгое время, инфекция может передаваться только 10% окружающих.
При корректной диагностике и своевременном начале приема антибиотиков недуг не передается другим уже на пятый день болезни. Именно поэтому, если в детском коллективе имел место прецедент заболевания коклюшем, зараженный отстраняется от общения со сверстниками минимум на 5 суток при условии, что он получает соответствующее лечение антибиотиком.
Когда в силу каких-либо причин прием таких препаратов противопоказан и лечение проводится более легкими лекарственными средствами – интерферонами, гомеопатией или противовирусными, ребенок не может посещать детское учреждение, пока активная фаза болезни полностью не пройдет, а это минимум 21 день. И в том, и в другом случае, кашель может сохраняться еще не одну неделю, но при этом больной коклюшем уже не заразен.
Степени тяжести болезни
Различают три степени тяжести заболевания:
- легкая форма. Человек кашляет нечасто, приступов кашля от 8-15 в сутки. В целом общее состояние при этом нормальное, а температура повышается максимум до 37,5С;
- среднетяжелая форма. Спазматический кашель донимает от 16-25 раз в сутки, при этом больной очень изможден. Симптомы могут сохраняться долго, а человек продолжает болеть до 5 недель;
- тяжелая форма. Количество приступов достигает 30 раз в сутки. Человек при этом бледнеет, аппетит у него пропадает полностью, он начинает терять массу тела. Спазматический кашель настолько сильный, что способен привести к удушью.
После того как человек поборол болезнь, у него вырабатывается иммунитет, который остается не на всю жизнь, а защищает от заражения всего в течение 3-5 лет. Однако случаи повторного заражения крайне редкие, а если такое произошло, то недуг протекает в более легкой форме.
Профилактика коклюша
Примитивные профилактические меры важны, но малоэффективны.
После тесного контакта с больным следует сразу же промыть нос солевым раствором и воспользоваться увлажнителем воздуха, добавив в него несколько капель масла пихты, эвкалипта или можжевельника.
Но если объект, распространяющий инфекцию, переживает период острой фазы заболевания, то это вряд ли поможет, так как инфекция передается и проникает внутрь очень быстро.
Эта профилактическая прививка не дает стопроцентной гарантии того, что малыш не заболеет. Иммунитет после нее вырабатывается в 80-85% случаев, а если привитый заболевает, то переносит недуг гораздо легче, а продолжительность болезни значительно сокращается.
Иммунизация осуществляется несколькими типами вакцин. Все они комбинированные – противококлюшный компонент вводится вместе с противодифтерийным и противостолбнячным в составе одного препарата.
Вакцины делятся на цельноклеточные (ТЕТРАКОК, АКДС) и бесклеточные (Инфанрикс, Гексаксим, Пентаксим и т.д.).
И те, и другие эффективны, и запускают процесс выработки антител к бактерии-возбудителю коклюшной инфекции.
Если ребенок, не достигший 7-летнего возраста, контактировал с больным, он обследуется на наличие иммунитета к инфекции и клеток вируса в крови. Всем не привитым детям и младенцам до года в этом случае вводится противокоревой иммуноглобулин два дня подряд.
Коклюш опасен тем, что передается даже новорожденным. В этом случае его можно не распознать вовремя, так как у ребенка в возрасте до полугода даже бронхит может протекать без кашля, поэтому есть риск упустить время. У детей до года показатели смертности от этой опасной инфекции особенно высоки.
Анализируя приведенную выше информацию можно подытожить, что коклюш – это тяжелое инфекционное заболевание, которое передается единственным путем – воздушно-капельным.
Бактерия-возбудитель этой опасной инфекции не способна выжить вне человеческого организма, поэтому она не остается на предметах обихода. Единственный верный способ уберечь себя и окружающих от коклюша – это вакцинация.
Болезнь очень заразна, особенно на первых неделях, поэтому стандартные меры профилактики тут практически бессильны.
Источник: https://pulmono.ru/gorlo/koklyush/puti-peredachi-koklyusha
Как передается коклюш и как обезопасить себя от болезни
Инфекция, чаще выявляемая в педиатрической практике и проявляющаяся приступами спазматического кашля — это коклюш. Иммунитет формируется после перенесенного заболевания либо вакцинации. Однако, встречаются случаи заражения и у взрослых — поэтому так важно знать, как передается коклюш.
Эпидемиология
Проведенные специалистами исследования убедительно доказали — возбудитель коклюша микроорганизм Бердетелла, а источник — уже заболевший человек либо реконвалисцент, являющийся бактерионосителем.
Палочки выделяются во внешнее пространство с выдыхаемым воздухом — при кашле, разговоре, чихании. Капельным путем вирусные агенты могут распространяться и на окружающие предметы, однако, они не могут на них продолжительное время сохраняться, быстро погибают.
Воздушно возбудитель переносится на огромные расстояния, поэтому риск заражения имеется у 100% контактных, даже просто побывавших продолжительное время в одном помещении с инфицированным коклюшной палочкой человеком.
После проникновения в дыхательные структуры, бердетеллы оседают на ткани и начинают активно размножаться. Симптоматики общей интоксикации при этом не возникает. Этот период носит название инкубационного, и продолжается около 3—14 суток.
Затем микроорганизмы начинают выделять токсин, губительный для тканей дыхательных структур. Человек ощущает ухудшение самочувствия — у него першит в горле, поднимается температура, возникает непреодолимое желание прокашляться. В период катаральных проявлений передача вирусных агентов не столь высока, как при разгаре патологии.
К специалистам человек обращается, как правило, когда он не может самостоятельно справиться с приступами изнурительного кашля, несмотря на все предпринимаемые им лечебные мероприятия. Именно таким путем в пространство поступают миллионы вредоносных микроорганизмов — при разговоре, чихании, кашле.
Как и многие респираторные патологии, коклюш характеризуется сезонностью. А мини-эпидемии возникают каждые 3—4 года. Однако, благодаря многолетней иммунизации, заболеваемость на сегодняшний момент довольно низкая.
Полезно знать: Опасные последствия коклюша
Характеристики возбудителя
Бердетелла — коклюшная палочка, относится к возбудителям с респираторным механизмом передачи. Она не может проявлять устойчивость в окружающем пространстве, а потому быстро теряет активность под воздействием различных негативных факторов, к примеру, высоких температур. Губительны для нее и УФ-лучи, и солнечный свет.
Именно поэтому предметы личной гигиены и обихода выраженной опасности не представляют, а санитарной уборки в комнатах, где побывал больной, не требуется.
Одно из обязательных условий заражения — тесный контакт с уже заболевшим человеком. Расстояние при контакте ближе 2.5 м. Происходит вдыхание капелек слизи, насыщенных бордетеллами.
Максимально опасный период — первые 3—5 суток спастического кашля. В дальнейшем риск заражения понижается — к концу второй недели до 60%, к концу третьей—четвертой недели — до 15—20%. В целом, передаваться палочка коклюша может до пятой — шестой недели от начала выздоровления.
Встречается и бактерионосительство — состояние, когда у человека отсутствуют яркие симптомы. Однако, он выделяет опасные микроорганизмы.
Оно кратковременно и не может представлять собой эпидемически серьезную ситуацию. Тогда как атипичные формы коклюша в этом отношении более опасны.
Нередко, больным ставят неверный диагноз, например, хроническая форма бронхита и упорно стараются его вылечить.
У переболевших коклюшной инфекцией устанавливается стойкий многолетний иммунитет. Но, как и при специфической вакцинации, возбудители коклюша и паракоклюша, не исключают возможности появления патологии в облегченной форме.
Механизм развития
Входными воротами для инфекции признаются структуры верхних дыхательных органов. Передающийся с потоками воздуха микроорганизм заселяет ткани гортани, а затем и бронхов. Этому активно старается препятствовать выделяемый клетками эпителия иммуноглобулин класса А. Однако, при его пониженной концентрации, происходит заражение коклюшем.
У малышей дошкольного возраста имеется функциональная незрелость тканей дыхательных структур. Именно поэтому бердетеллы поражают эту возрастную категорию населения.
Полезно знать: Приступы кашля при коклюше
После прикрепления к клеткам эпителия микроорганизмы начинают выделять специфические токсины – особые белки, провоцирующие воспалительные явления в тканях. Больше всего негативному воздействию подвержены бронхиолы. Коклюшная палочка проникнуть внутрь клеток не в состоянии, поэтому негативные видоизменения минимальны.
Механизм возникновения специфической кашлевой деятельности достаточно изучен специалистами, имеет свои особенности.
Вначале кашлевые позывы провоцируются локальным раздражением рецепторов тканей дыхательных структур токсинами, выделяемыми бердетеллами.
Затем происходит присоединение аллергического компонента – из-за высвобождения белков воспаления. На этом фоне бронхиолы спазмируются, кашель схож с таковым при астматическом бронхите.
При отсутствии адекватных методов лечения, вследствие частого раздражения волокон блуждающего нерва, в структурах мозга формируется очаг активности – кашлевая деятельность приобретает спастический характер.
Именно наличие вышеописанного центрального звена приводит к тому, что изнурительный кашель может возникнуть при любом раздражителе извне – к примеру, вспышке света, громком разговоре, эмоциональном перенапряжении.
Пути передачи
Как и многие иные респираторные инфекции, коклюш имеет преимущественно капельно-воздушный путь передачи. А поскольку это антропонозное заболевание, то основным источником заражения служит уже больной человек.
В эпидемическом плане наибольшую опасность представляют пациенты со стертыми, атипичными формами патологии. Чаще всего это взрослые люди, у которых коклюш не был вовремя диагностирован и пролечен. При непосредственном тесном общении с ними, разговоре, возбудители инфекции проникают в дыхательные органы здоровых лиц.
Медицина отвергает такой путь передачи, как бытовой – через предметы обихода и личные вещи больных. Микроорганизмы весьма нестойки к окружающей среде, быстро погибают. В редчайших случаях можно заподозрить заражение через общую посуду либо поцелуи.
Для контактных носитель инфекции заразен с первого же дня появления негативной симптоматики – и до трех недель после. Поскольку в продромальном периоде человек не ощущает у себя ухудшения самочувствия, он продолжает вести привычный образ жизни, общается с людьми, выделяя со слюной коклюшную палочку и заражая их.
Полезно знать: Паракоклюш
Еще один доказанный специалистами путь передачи инфекции – бактерионосительство. Вредоносные микроорганизмы обитают в организме человека, выделяются в окружающее пространство, однако, ухудшения общего самочувствия при этом не происходит. Подобная форма передачи коклюша не очень характерна и не имеет особого распространения.
Симптоматики и тактика лечения
Помимо самого характерного клинического проявления – приступообразного изнурительного кашля, коклюш имеет и иные симптомы:
- повышение температуры до 38.5 градусов и выше;
- немотивированная слабость и повышенная утомляемость;
- в катаральный период – насморк, першение в горле, слезотечение;
- в патологический процесс вовлекаются практически все органы дыхания – поэтому симптоматика во многом зависит от области поражения коклюшным токсином – фарингиты, трахеиты, бронхиты.
Восстановительный период может продолжаться несколько недель и даже месяцев, на протяжении которых человека продолжает беспокоить периодический кашель.
Тактика лечения коклюша – этиотропная и патогенетическая:
- антибиотикотерапия – медикаменты из подгруппы макролидов либо цефалоспоринов последнего поколения;
- применение различных седативных, а также противосудорожных средств – для купирования активности кашлевого центра;
- симптоматические мероприятия – облегчение кашлевой деятельности с помощью противокашлевых и муколитических препаратов;
- массаж;
- физиотерапия;
- ЛФК – дыхательные комплексы в период выздоровления.
Принимать решение, где будут осуществляться лечебные мероприятия – в домашних условиях либо в стационаре, должен только специалист, исходя из тяжести состояния пациента и его возрастной категории.
Источник: https://MyTerapevt.com/koklyush/kak-peredaetsya-bolezn.html
Коклюш. Симптомы, диагностика, лечение
– очень заразное инфекционное заболевание . У большинства пациентов он проявляется чрезвычайно сильным , после которого следует резкий спазматический вдох, сопровождающийся так называемой «репризой» (высоким звуком, похожим на крик петуха). Кашель не только имеет большую интенсивность, но и необычайную продолжительность, его иногда называют «стодневным кашлем».
До того, как была разработана , коклюш считался детским заболеванием, и поражал детей любого . В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен .
Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша.
Это позволяет не только развить у самой матери, но и передать защитные против коклюша младенцу, которые будут защищать его в первое полугодие жизни. против коклюша нередко предлагают и людям из ближайшего окружения новорожденного ребенка.
Дополнительная информация (профессиональный уровень):
Следует отметить, что в Российской Федерации не зарегистрировано вакцин против коклюша, которые могут быть введены беременным женщинам или лицам, старше семи лет. Имеющиеся в наличии вакцины делятся на цельноклеточные и бесклеточные, но все они предназначены лишь для детей дошкольного возраста.
Симптомы коклюша
С момента заражения коклюшем, до возникновения первых симптомов болезни, проходит обычно от семи до десяти суток. Первые проявления довольно легкие, и чаще всего их невозможно отличить от легкой простуды (ОРВИ):
- Насморк
- Заложенность носа
- Покраснение глаз и слезотечение
- Невысокая
- Кашель
Однако, в отличие от ОРВИ, эти симптомы длятся неделю или две, не имея тенденции к уменьшению. Напротив, спустя две недели, кашель резко усиливается, приобретая типичный спазматический характер.
Дополнительная информация:<\p>
Кашель становится приступообразным, вне приступов ребенок выглядит практически здоровым, но когда начинается приступ – ребенок заходится в кашле, не может остановить кашель, резко громко вдыхает между откашливанием и снова кашляет.
Приступ длится 1-5 минут, нередко сопровождается высовыванием языка, покраснением или посинением кожи лица, и нередко заканчивается рвотой.
Кашель при коклюше настолько интенсивный, что у детей нередко болят мышцы брюшного пресса (крепатура), происходят кровоизлияния в склеру глаз, надрывается и кровоточит уздечка языка, а после приступа больной чувствует изнеможение и крайнюю усталость.
Провоцируют приступ негативные эмоции, громкие звуки, яркий свет, испуг и др. При исключении провоцирующих факторов приступы становятся несколько реже, но возникают и в отсутствие всяких видимых причин.
В конце кашля нередко отходит небольшое количество вязкой стекловидной мокроты в виде цилиндров (слепки с бронхов). Иногда, особенно у маленьких детей (чем меньше возраст, тем чаще) после приступа кашля наступает период апноэ, то есть остановки дыхания.
Оно длится обычно 5-20 секунд, после чего ребенок делает глубокий вдох и начинает нормально дышать.
В сутки больной человек испытывает от пяти до сорока приступов спазматического кашля. Во время приступа он не может полноценно дышать (особенно если есть периоды после приступов), поэтому мозг недополучает кислород (испытывает периоды ).
Далеко не всегда приступы кашля при коклюше бывают такими типичными. Нередко, особенно у взрослых людей, коклюш проявляется лишь навязчивым сухим кашлем, от которого никак невозможно избавиться в течение нескольких месяцев.
Младенцы, болеющие коклюшем, могут не кашлять вовсе. Вместо этого они могут испытывать затруднения дыхания или временные остановки дыхания (апноэ).
Период спазматического кашля длится до 3 недель, а затем кашель начинает медленно утихать. До полного выздоровления может пройти 2-6 месяцев, причем каждая простуда, случившаяся в этот период с выздоравливающим человеком, может сопровождаться не обычным кашлем, а типичными коклюшными приступами.
Когда обращаться к врачу
Позвоните своему врачу, если длительные приступы кашля у вас, или вашего ребенка, сопровождаются:
- Рвотой
- Покраснением или посинением лица
- Затруднением дыхания, или заметными паузами в дыхании
- Спазматическим вдохом
Причины возникновения коклюша
Коклюш вызывается , называемой (Bordetella pertussis). Инфицированный человек распыляет эти бактерии вокруг себя во время кашля или чихания, и если зараженный воздух вдыхает человек, не имеющий иммунитета к коклюшу (не болевший и не вакцинированный), то он заражается и заболевает.
Факторы риска
Наибольшему коклюша подвергаются лица, не получившие вакцины от коклюша, или вакцинированные более пяти лет назад: дети до 6 месяцев жизни и лица старше семи лет. Ребенка нельзя считать защищенным от коклюша, пока ему не введены, как минимум, три дозы вакцины.
Осложнения коклюша
У подростков и взрослых коклюш обычно не вызывает серьезных проблем. В худшем случае у них могут развиваться такие осложнения, как:
- Перелом или трещины ребра
- (, , )
- в склеры глаз, кожу, слизистые рта
У грудных детей, особенно у детей в возрасте до 6-ти месяцев, осложнения гораздо более вероятны, и могут включать в себя:
- Пневмонию
- Апноэ (длительные остановки дыхания)
- Обезвоживание или потеря веса из-за затруднений кормления
- Судороги
- Повреждение мозга (от гипоксии и/или чрезмерного давления)
Поскольку младенцы и дети подвергаются наибольшему риску осложнений от коклюша, нередко им требуется лечение в условиях стационара. Следует понимать, что любое из описанных осложнений у детей до 6 месяцев может привести к смерти (хотя риск этого, обычно, невелик).
Подготовка к визиту врача
Если Вы подозреваете у себя или своего ребенка коклюш, вам следует записаться на прием к своему семейному врачу или педиатру.
В случае тяжелых симптомов – вызовите бригаду скорой помощи, она поможет вам и отвезет в стационар.
В ожидании приема врача Вы можете составить список, который включает в себя:
- Подробные описания симптомов и их динамики
- Информацию о последних медицинских заболеваниях
- Даты всех прививок
- Сведения о заболеваниях родителей, братьев и сестер
- Вопросы, которые Вы бы хотели задать врачу.
Что можно ожидать от вашего врача
Ваш врач проведет медицинский осмотр, внимательно с помощью стетоскопа.
Врач наверняка спросит Вас:
- Когда начался этот кашель?
- Как долго обычно длятся приступы кашля? Как часто они повторяются?
- Что провоцирует приступы кашля?
- Часто ли приступ кашля заканчивается рвотными позывами или непосредственно рвотой?
- Во время кашля лицо приобретает красный или синий цвет?
- Были ли накануне контакты с больным коклюшем, или любым человеком с длительным кашлем?
Диагностика коклюша
Диагностика коклюша в его ранних стадиях крайне сложна потому, что его симптомы схожи с другими частыми респираторными заболеваниями, такими как простуда, грипп или бронхит.
Иногда врач может диагностировать коклюш на основании одного лишь (расспроса) и увидев один типичный приступ кашля.
В остальных случаях, врачу могут понадобиться специальные анализы:
- Посев из носоглотки на бордетеллу. Врач возьмет мазок из носоглотки (места, где нос, переходит в горло – позади и выше нёбного язычка). Он отправит этот мазок в бактериологическую лабораторию, где его проверят на наличие бордетеллы. Это самый надежный и достоверный способ подтвердить коклюш, однако эффективен он далеко не всегда. Взятие мазка можно проводить только до начала и не позднее третьей недели от начала болезни. Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание.
- Общий анализ крови. Образец крови отправляется в клиническую лабораторию, где проверят ее состав и количество каждого вида клеток крови. Это общий тест, он дает врачу много полезной информации, но не способен сам по себе подтвердить или исключить коклюш.
Дополнительная информация:
- Рентгенограмма грудной клетки. Врач может назначить , чтобы исключить пневмонию и плеврит, которые могут осложнять как сам коклюш, так и похожие на коклюш ОРВИ.
- Иммуноферментный анализ крови (ИФА на антитела к коклюшу). Это довольно неточный анализ, поскольку антитела могут появляться как на острую фазу коклюша, так и на вакцинацию, давно перенесенную болезнь, носительство бордетеллы или не появляться вовсе. Однако в некоторых ситуациях врачу все же может пригодиться этот анализ, как вспомогательный инструмент.
Лечение коклюша
Обычно, дети первого года жизни, заболевшие коклюшем, требуют госпитализации потому, что коклюш особенно опасен для этой возрастной группы. Если Ваш ребенок не может принимать жидкости или пищу, ему будут вводиться внутривенные растворы.
Ваш ребенок будет также изолирован от других, чтобы предотвратить распространение инфекции. Возможно, ему понадобятся ингаляции кислорода и датчики жизненных показателей, которые немедленно сообщат медперсоналу, если ребенок перестанет дышать.
Лечение детей старшего возраста и взрослых людей, как правило, можно проводить в домашних условиях.
Лекарственные препараты для лечения коклюша
убивают бактерии, вызывающие коклюш, и в некоторых случаях ускоряют выздоровление. Членам семьи заболевшего могут быть назначены профилактические антибиотики.
Больной коклюшем перестает выделять бордетеллу с кашлем сразу после окончания курса антибиотиков, или через 21 день от начала болезни (даже без всякого лечения). Поэтому нет никакой необходимости начинать антибиотики после этого срока, если у больного нет бактериальных осложнений (пневмонии и тд).
Наибольшую эффективность антибиотики оказывают в , и до начала спазматического (самого тяжелого) периода – при этом они значительно облегчают или даже предотвращают развитие спазматического кашля. Но хитрость в том, что до спазматического периода почти невозможно догадаться, что пациент болен именно коклюшем.
Поэтому антибиотики нужны не столько самому больному, сколько ближайшим членам его семьи.
Вторым большим плюсом антибиотикотерапии является то, что после ее проведения больной перестает выделять бордетеллу вокруг себя и заражать других людей, несмотря на то, что выраженный кашель будет беспокоить его еще много месяцев.
К сожалению, кашель при коклюше почти невозможно облегчить. Противокашлевые препараты на основе бутамирата, кодеина, декстраметорфана и тд часто применяются, но не доказали своей эффективности в строгих исследованиях.
Обычно больному назначаются длительные прогулки на свежем воздухе (не контактируя при этом с другими людьми!), положительные эмоции (особенно детям) и спокойный режим дня.
Строго говоря, до сих пор у медицины нет других мер воздействия на естественное течение коклюша.
Организм сам борется с этой инфекцией и выздоравливает, задача врачей – прервать распространение инфекции и своевременно выявлять и лечить осложнения коклюша.
Изменения образа жизни и домашние средства
Вам будут полезны следующие простые советы:
- Побольше отдыхайте. Прохладная, темная и тихая спальня делает ночные приступы легче и реже, а сон больного человека – спокойнее.
- Пейте много жидкости. Вода, сок и супы являются оптимальным выбором. Особенно важно следить за признаками обезвоживания у детей, такими как сухие губы, плач без слез и редкие мочеиспускания.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, принимайте пищу почаще, но малыми объемами. Избегайте переедания.
- Очищайте воздух в доме. Почаще проветривайте, полностью исключите табачный дым, дым от камина, резкие химические запахи и тд.
- Предотвращайте распространение инфекции. Прикрывайте рот при кашле, постоянно и часто мойте руки; если вы должны быть в кругу незащищенных лиц – носите маску.
Профилактика коклюша
Лучший способ предотвратить коклюш – это вакцинация. Чаще всего врачи вводят вакцину, которая защищает не только от коклюша, но и и столбняка – двух других тяжелых заболеваний. Первая доза такой вакцины вводится ребенку в возрасте 2-3 месяцев.
В вакцинация от коклюша проводится в 3 месяца 4,5 месяца и 6 месяцев, а ревакцинация – в полтора года. В ряде развитых стран она проводится в 2,4 и 6 месяцев, а ревакцинация в 18 месяцев и в 6 лет (плюс вакцинация беременных женщин и ближайшего окружения новорожденного ребенка).
Вакцина против коклюша не всегда гладко переносится: на нее бывает повышение температуры; боль, покраснение и отек в месте введения инъекции, а также общее недомогание. Все эти симптомы возникают далеко не у всех людей, а если и возникают, проходят за 2-3 дня после введения вакцины.
Вакцинация
На российском рынке представлен ряд импортных комбинированных препаратов, которые содержат 4-5-6 вакцин в одном шприце (Инфанрикс гекса, Пентаксим, Тетраксим и тд), все они содержат бесклеточный коклюшный компонент. Это облегчает переносимость вакцины, но увеличивает ее стоимость.
В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС.
Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).
Какую бы вакцину против коклюша Вы ни выбрали для своего ребенка, убедительно просим Вас не отказываться от нее совсем, и не затягивать вакцинацию своего ребенка. Коклюш – длительное, тяжелое, изнуряющее и иногда – смертельное заболевание.
В нашей стране сохраняется неблагоприятная эпидемическая обстановка, и у каждого педиатра ежегодно бывает не один случай ребенка с коклюшем. Пожалуй, это самая частовстречающаяся инфекция, из тех, от которых защищает национальный календарь прививок, после гриппа.
Не поддавайтесь панике, нагнетаемой антипрививочниками – она не имеет под собой рационального обоснования.
Источник: http://klubkom.net/posts/132903