Дыхательная недостаточность
Дыхательная недостаточность — патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания.
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа.
Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови.
В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Классификация и причины дыхательной недостаточности
К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить различные острые и хронические заболевания бронхолегочной системы (бронхоэктатическая болезнь, пневмония, ателектаз, кавернозные полости, дессиминированные процессы в легком, абсцессы и др.), поражения ЦНС, анемия, гипертензия в малом круге кровообращения, сосудистая патология легких и сердца, опухоли легких и средостения и др.
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
- паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа)
Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких.
- вентиляционная (“насосная”, гиперкапническая или дыхательная недостаточность II типа)
Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния).
В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии.
Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра.
2. По этиологии (причинам):
Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям – трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью и т. д. При этом страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.
- рестриктивная (или ограничительная)
Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе и т. д. Дыхательная недостаточность при этих состояниях развивается из-за ограничения максимально возможной глубины вдоха.
- комбинированная (смешанная)
Дыхательная недостаточность по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний.
Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого.
К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца.
При этом происходит смешение венозной и оксигенированной артериальной крови.
Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
3. По скорости нарастания признаков:
Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.
Развитие хронической дыхательной недостаточности может происходить на протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН.
4. По показателям газового состава крови:
- компенсированная (газовый состав крови нормальный);
- декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови).
5. По степени выраженности симптомов дыхательной недостаточности:
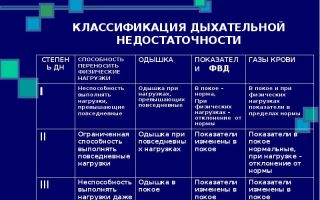
- ДН I степени – характеризуется одышкой при умеренных или значительных нагрузках;
- ДН II степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
- ДН III степени – проявляется одышкой и цианозом в покое, гипоксемией.
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
- проявления гипоксемии;
- проявления гиперкапнии;
- синдром слабости и утомления дыхательной мускулатуры;
- одышка.
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст.
Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание.
Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли.
Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга.
Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц). ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин.
может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание. Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии.
В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента.
Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок.
Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика дыхательной недостаточности
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови).
При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
- восстановление и поддержание оптимальной для жизнеобеспечения вентиляции легких и оксигенации крови;
- лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности (пневмонии, экссудативного плеврита, пневмоторакса, хронических воспалительных процессов в бронхах и легочной ткани и т. д.).
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст.
, при тщательном мониторинге рН и PаСО2 крови, состояния пациента.
При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп.
При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика дыхательной недостаточности
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.
Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов.
Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/respiratory-insufficiency
Дыхательная недостаточность – классификация по степени тяжести
Дыхательная недостаточность – что это такое?
Дыхательная недостаточность характеризуется тем, что легкие не способны по-прежнему обеспечивать газовый состав артериальной крови.
Нарушение вентиляции легких и развитие дыхательной недостаточности происходит вследствие абсцессов, процессов дессиминирования в легком, кавернозных полостей, ателектаза, пневмонии, бронхоэктатической болезни, анемии, поражения ЦНС, гипертензии в малом круге кровообращения, средостении и опухоли легких, сосудистой патологии сердца и легких.
Симптомы дыхательной недостаточности
Выделяют наиболее частые признаки дыхательной недостаточности:
- проявления гиперкапнии;
- проявления гипоксемии;
- одышка;
- синдром утомления дыхательной мускулатуры и общая слабость.
Темпы прогрессирования патологического состояния дыхательной недостаточности позволяют разделить ее на хроническую и острую.
Классификация дыхательной недостаточности по степени тяжести
Дыхательная недостаточность 1 степени
Это легкая степень дыхательной недостаточности, для которой характерны следующие симптомы:
- умеренная отдышка при физической нагрузке;
- цианоз носогубного треугольника;
- кожные покровы бледнорозовые;
- тахикардия;
- атмосферное давление в норме.
Дыхательная недостаточность 2 степени
Это средняя степень дыхательной недостаточности, при которой у больного возникают присутствуют такие симптомы:
- наблюдается спокойная одышка;
- частое поверхностное дыхание с участием вспомогательной мускулатуры дыхание;
- цианоз кожных покровов;
- поражение нервной системы;
- соотношение частоты дыхания и частоты пульса 1 : 2,5–2,0;
- тахикардия;
- повышение атмосферное давление.
Дыхательная недостаточность 3 степени
Это тяжелая степень дыхательной недостаточности, которая отличается наличием характерных симптомов:
- выраженная одышка;
- тахипноэ;
- патологический тип дыхания;
- соотношение частоты дыхания к пульсу 1 : 1–1,5;
- выраженная тахикардия (свыше 180 за 1 мин);
- кожные покровы бледноцианотичные;
- возбуждение сменяется заторможенностью;
- нарушается сознание;
- снижается атмосферное давление.
Дыхательная недостаточность 4 степени
Данное состояние является гипоксемической или гиперкапнической комой. Среди симптомов выделяют:
- редкое аритмичное дыхание;
- приступы судорог;
- атмосферное давление падает до 0;
- потеря сознания;
- остановка дыхания.
Выделяют несколько видов дыхательной недостаточности:
- гипоксемическая, которая характеризуется снижением в артериальной крови парциального напряжения кислорода;
- гиперкапническая, которая характеризуется гиперкапнией и гипоксимией;
- смешанная форма, которая характеризуется гипоксемией и первичной гиперкапнией;
Диагностика дыхательной недостаточности
В начале диагностирования дыхательной недостаточности выясняется анамнез жизни и перенесенных заболеваний. При осмотре больного особое внимание обращается на наличие цианоза кожного покрова, уточняется частота дыхания, проводится оценка задействованности вспомогательных групп мышц в дыхании.
При диагностировании дыхательной недостаточности обязательным тестом является анализ газового состава крови, который позволяет определить степень насыщения углекислым газом и кислородом артериальной крови и кислотно-щелочное состояние.
Рентгенография органов грудной клетки позволяет выявить паренхимы бронхов, сосудов, легких и поражения грудной клетки.
Лечение дыхательной недостаточности
Больные с острой дыхательной недостаточностью проходят лечение в отделениях интенсивной терапии. Независимо от причин заболевания проводят неотложное лечение, которое включает поддерживание и обеспечение проходимости дыхательных путей, вспомогательную вентиляцию легких, кислородотерапию. При болях в грудной клетке назначают анальгетики и новокаиновую блокаду.
Восстановить бронхиальную проходимость поможет инфузионная гидратация, муколитические средства, перкуссионный или вибрационный массаж. Если положительный результат отсутствует, назначают аспирацию бронхиального содержимого посредством бронхоскопии.
Источник: https://leqa.ru/dyhatelnaya-nedostatochnost-klassifikaciya-po-stepeni-tyazhesti/
Дыхательная недостаточность: классификация по степени тяжести, виды, типы
Дыхательная недостаточность (ДН) – это патология, когда лёгкие перестают поддерживать в норме газовые компоненты крови либо он компенсируется это состояние за счёт вынужденной работы сердца и органов дыхания. Это влечёт снижение функциональности других систем.
ДН проявляется по-разному, что зависит от причин, которые привели к такой дисфункции. Она может развиваться медленно, годами, не снижая качества жизни человека, или стремительно, создавая риск летального исхода.
В статье рассмотрена классификация дыхательной недостаточности по степени тяжести.
Дн и степени её проявления в зависимости от происхождения
Причины, провоцирующие развитие недостаточности лёгких, делятся на две группы – патология дыхательной системы и заболевания других внутренних органов, не имеющих отношения к газообмену.
Типы лёгочной ДН:
- Обструктивная – сформированная в результате нарушения проходимости бронхиального дерева. Причины – спазм гладких мышц, аллергия, отёк, скопление мокроты, инфильтрация (уплотнение) слизистой склероз эпителия, деструкция каркаса бронхов.
- Рестриктивная дыхательная недостаточность – уменьшение вентиляции лёгких за счёт снижения или ограничения расправления паренхимы. Это увеличивает нагрузку на мышцы грудной клетки, участвующие в процессе дыхания. Так повышаются энергетические затраты при вдохе-выдохе. Причины развития рестриктивного типа – снижение эластичности и растяжимости ткани лёгкого, фиброз паренхимы, ателектаз (спадение органа), диффузные опухоли, плеврит, скопление в грудной клетке выпота (жидкости), окостенение хрящей рёбер и ограничение движения в суставах. Рестриктивная недостаточность относится к формам травматической этиологии – сдавление грудной клетки, переломы костей, нарушающие анатомию лёгких.
- Смешанная ДН.
Существуют другие виды дыхательной недостаточности.
Торако-диафрагмальная недостаточность дыхания – появляется из-за ограниченного движения (экскурсии) грудной клетки и диафрагмы. При этом центральная регуляция дыхания функционирует нормально, передача нервных импульсов от ЦНС к дыхательной мускулатуре осуществляется без сбоев.
Нервно-мышечная ДН – развивается при нарушении работы дыхательной мускулатуры по причине сбоя иннервации мышечных волокон.
Центрогенная дыхательная недостаточность – дисфункция головного мозга, приводящая к неправильной регуляции дыхания. Патология развивается в результате травм, опухолей, длительного приёма седативных препаратов.
При этих состояниях повышается порог возбудимости дыхательного центра, искажается импульсация, нарушается дыхательный ритм.
Клинические проявления – уменьшение альвеолярной вентиляции, периодическое апноэ (остановка дыхания), поверхностное ночное дыхание.
Классификация НД по формам и тяжести течения
Патологию также классифицируют по формам – острой и хронической. Острая ДН – это терминальное состояние, которое требует реанимационных мероприятий и неотложной терапии. Хроническая форма при адекватном лечении не представляет угрозу для жизни, с такой патологией человек может прожить до старости.
Степени тяжести ДН:
- ДН 1-й степени – не проявляется никакими субъективными признаками. После умеренных физических усилий появляется одышка, на которую человек не обращает внимания.
- ДН 2-й степени – одышка чувствуется при незначительной физической активности – ходьбе, подъёме по ступенькам, наклонах. Человек не может ходить на длинные расстояния (в магазин).
- ДН 3-й степени – одышка присутствует в состоянии полного покоя, в положении сидя, при разговорах. Состояние существенно осложняет общее состояние, снижает качество жизни.
Острая дыхательная недостаточность
Это патологическое опасное для жизни состояние с серьёзными нарушениями газообмена в лёгких. Количество углекислого газа в циркулирующей крови превалирует над кислородом.
При этом декомпенсаторные механизмы не способны разрешить ситуацию.
Развивается вследствие острых и хронических состояний дыхательной системы, анемиях, поражениях ЦНС, патология сосудов, увеличения давления в малом круге кровообращения.
Обстоятельства, при которых развивается первичная ОДН:
- угнетение функции дыхания из-за механического воздействия на область грудной клетки – травмы, переломы, операции (торакотомия);
- непроходимость бронхов – обструктивный бронхит, отёчность гортани, наличие инородного тела;
- дисфункция паренхимы – спадение лёгкого, массивная бронхопневмония;
- сбои регуляции ЦНС – передозировка наркотическими веществами, удар током, травмы черепа;
- острые инфекции, парализующие скелетные мышцы – ботулизм, полиомиелит, столбняк.
Причины вторичной острой дыхательной недостаточности:
- острая недостаточность работы сердца;
- массивные невосполнимые кровопотери;
- воспаление и тромбы лёгочной артерии;
- скопление воздуха или жидкости в грудной клетке;
- парез или паралич кишечника с последующей непроходимостью.
Хроническая ДН
Патология развивается постепенно, в результате рецидивирующих хронических болезней бронхов, воспаления сосудов паренхимы. Медленному проявлению ХДН способствует первичная гипертензия в малом круге.
Другие причины – воспаление периферических нервов и мышц, болезни ЦНС, гипофосфатазия – генетическая врождённая угрожающая жизни патология, при которой снижается минерализация костей, появляется недостаточность функции дыхания, судороги скелетных мышц, отложение кальция в почках.
Как оценивают функции дыхания
Критерии оценки дыхания позволяют определить стадии дыхательной недостаточности при обследовании пациентов. В процессе диагностики важно определить разновидности патологического процесса.
Методы оценки функции внешнего дыхания (ФВД):
- пневмотахометрия – измерение скорости воздушного потока при спокойном дыхании;
- спирография – фиксация объёма и скорости дыхания с анализом изменения показателей;
- тесты для оценки вентиляции и диффузных возможностей лёгких.
Исследование позволяет сделать выводы о дыхательном, резервном и остаточном объёме лёгких, определить ЖЕЛ (жизненную ёмкость – максимальный вдох после максимального выдоха).
Согласно различным классификациям, степени дыхательной недостаточности и их тяжесть может интерпретироваться по-разному. Прогноз напрямую зависит от причин, течения патологии, своевременного лечения или реанимации.
Источник: https://pulmono.ru/drugie/dyhanie/klassifikatsiya-dyhatelnoj-nedostatochnosti
Сердечно дыхательная недостаточность
Дыхательная недостаточность — патологическое состояние, обусловленное нарушением обмена газов между организмом и окружающей средой. Термин предложен Винтрихом (A. Wintrich) в 1854 год.
В резолюции XV Всесоюзного съезда терапевтов (1962) Дыхательная недостаточность определена как состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо последнее достигается за счёт ненормальной работы аппарата внешнего дыхания, приводящей к снижению функциональных возможностей организма.
При Дыхательная недостаточность нормальный газовый состав крови длительное время может быть обеспечен напряжением компенсаторных механизмов: увеличением минутного объёма дыхания за счёт глубины и за счёт частоты его, учащением сердечных сокращений, увеличением сердечного выброса и объёмной скорости кровотока, усиленным выведением связанной углекислоты и недоокисленных продуктов обмена почками, увеличением кислородной ёмкости крови (повышение содержания гемоглобина и числа эритроцитов) и другие
Классификации Дыхательная недостаточность предложены А. Г. Дембо (1957), Стидом и Мак-Донелдом (W. W. Stead, F. М. MacDonald, 1959) и другие Россье (P. Н.
Rossier, 1956) предложил делить Дыхательная недостаточность на латентную (в покое у больного нет нарушений газового состава крови), парциальную (имеется гипоксемия без гиперкапнии) и глобальную (гипоксемия в сочетании с гиперкапнией).
Дыхательная недостаточность разделяют также на первичную, связанную с поражением непосредственно аппарата внешнего дыхания, и вторичную, в основе которой лежат болезни и травмы других органов и систем.
В 1972 год Б. Е. Вотчал предложил классификацию, согласно которой различают центрогенную, нервно-мышечную, торакодиафрагмальную, или париетальную, и бронхо-лёгочную Дыхательная недостаточность; причём в бронхо-лёгочной Дыхательная недостаточность выделяют обструктивную форму, обусловленную нарушением бронхиальной проходимости, рестриктивную (ограничительную) и диффузионную.
Этиология
Центрогенная Дыхательная недостаточность может быть обусловлена нарушением функций дыхательного центра, например, при поражении ствола головного мозга (заболевание или травма), а также при угнетении центральной регуляции дыхания в результате отравления депрессантами дыхания (наркотики, барбитураты и другие).
Нервно-мышечная Дыхательная недостаточность может возникнуть вследствие расстройства деятельности дыхательных мышц при повреждении спинного мозга (травма, полиомиелит и другие), двигательных нервов (полиневрит) и нервно-мышечных синапсов (ботулизм, миастения, гипокалиемия, отравление курареподобными препаратами) и так далее Торакодиафрагмальная Дыхательная недостаточность может быть вызвана расстройствами биомеханики дыхания вследствие патологии грудной клетки (перелом ребер, кифосколиоз, болезнь Бехтерева), высокого стояния диафрагмы (парез желудка и кишечника, асцит, ожирение), распространённых плевральных сращений. Важным этиологического фактором может явиться сдавление лёгкого выпотом, а также кровью и воздухом при гемо или пневмотораксе.
Источник: http://heal-cardio.ru/2017/03/27/serdechno-dyhatelnaja-nedostatochnost/
Дыхательная недостаточность (определение, классификация, эпидемиология), острая дыхательная недостаточность
Дыхательная недостаточность (ДН)— патологическое состояние организма, при котором не обеспечивается поддержание нормального газового состава крови, или оно достигается за счет напряжения компенсаторных механизмов внешнего дыхания.
Диагностическим критерием выраженной считается снижение парциального давления кислорода < 60 мм рт. ст. и/или повышение парциального давления углекислого газа в артериальной крови > 45 мм рт. ст.
Эпидемиология
Обобщенные данные об эпидемиологии дыхательной недостаточности практически отсутствуют.
По приблизительным оценкам в промышленно развитых странах, число пациентов с хронической дыхательной недостаточностью, требующих проведения кислородотерапии или длительная домашняя вентиляция легких (в основном пациенты с ХОБЛ, реже с легочными фиброзами, заболеваниями трудно клетки, дыхательных мышц и др.
), составляет около 8—10 человек на 10 000 населения.
В течение жизни до 3—5 % пациентов с бронхиальной астмой переносят хотя бы одно тяжелое обострение (тяжесть обусловлена выраженностью острой дыхательной недостаточности), которое при отсутствии адекватной помощи может закончиться смертельным исходом.
Доля внебольничных пневмоний, требующих госпитализации больных в отделения интенсивной терапии вследствие дыхательной недостаточности, колеблется от 3 до 10 % от общего числа пневмоний.
Заболеваемость респираторным дистресс-синдромом взрослых (острым респираторным дистресс-синдромом взрослых) в зависимости от региона колеблется от 1,5 до 13,5 случаев на 100 000 человек в год. Среди всех пациентов отделений интенсивной терапии, у которых проводится ИВЛ, 16—-18% отвечают критериям респираторного дистресс-синдрома взрослых.
СХЕМА ПОЭТАПНОГО ВЕДЕНИЯ ПАЦИЕНТОВ
Клинические признаки и симптомы
Одышка
Симптомы гипоксемии:
- цианоз
- тахикардия
- умеренная артериальная гипотония
- нарушения памяти
- потеря сознания
Признаки хронической гипоксемии:
- полицитемия
- легочная артериальная гипертензия
Признаки гиперкапнии:
- Гемодинамические эффекты:
- тахикардия
- повышение сердечного выброса
- системная вазодилатация
- Эффекты со стороны ЦНС:
- хлопающий тремор
- бессонница
- частые пробуждения ночью и сонливость в дневное время
- утренние головные боли
- тошнота
- При быстром повышении РaCo2 возможно развитие гиперкапнической комы
Признаки утомления и слабости дыхательной мускулатуры:
- изменение ЧД
- вовлечение в дыхание вспомогательных групп мышц
- В крайних случаях:
- парадоксальное дыхание
ДИАГНОЗ И РЕКОМЕНДУЕМЫЕ КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
Исследование газового состава крови и кислотно-щелочного состояния Оценка альвеоло-артериальной разницы парциального давления кислорода (возможна проба с ингаляцией 100% О2) Рентгенография легких Исследование функции внешнего дыхания (рестриктивные, обструктивные нарушения) Оценка функции дыхательных мышц (максимальное инспираторное и экспираторное давление в полости рта)
Оценка активности дыхательного центра
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
- Этиотропное:
- при инфекциях — противомикробные лекарственные средства
- при пневмотораксе и плеврите — дренирование плевральной полости
- при тромбоэмболии легочной артерии — тромболитическая терапия
- при механической обструкции дыхательных путей — удаление инородного тела
- Поддержание проходимости дыхательных путей:
- бронхолитические, муколитические лекарственные средства, постуральный дренаж с массажем грудной клетки, метод кашлевой техники, эндотрахеальная интубация, трахеостомия
- Нормализация транспорта кислорода:
- кислородотерапия
- постоянное положительное давление в дыхательных путях или положительное давление в конце выдоха
- стимуляторы дыхания
- ингаляции оксида азота
- изменение положения тела
- оптимизация сердечного выброса и гематокрита
- Снижение нагрузки на аппарат дыхания:
- ИВЛ, неинвазивная вентиляция легких, длительная вентиляция легких в домашних условиях, ингаляция смеси гелия с кислородом
Классификация
Существует несколько классификаций дыхательной недостаточности.
- Патогенетическая классификация.
Различают две большие категории дыхательной недостаточности:
- паренхиматозная (гипоксемическая, легочная или ДН I типа);
- вентиляционная (гиперкапническая, “насосная” или ДН II типа)
Паренхиматозная дыхательная недостаточность характеризуется гипоксемией, трудно корригируемой кислородотерапией.
Наиболее частые причины паренхиматозной дыхательной недостаточности:
- пневмония;
- респираторный дистресс-синдром взрослых;
- кардиогенный отек легких.
Основным проявлением вентиляционной дыхательной недостаточности является гиперкапния; гипоксемия также присутствует, но она обычно хорошо поддается терапии кислородом.
Вентиляционная дыхательная недостаточность может развиться вследствие:
- утомления/слабости дыхательных мышц;
- механического дефекта костно-мышечного каркаса грудной клетки;
- нарушений функции дыхательного центра.
Наиболее частые причины вентиляционной дыхательной недостаточности:
- ХОБЛ;
- поражение дыхательных мышц;
- ожирение;
- кифосколиоз.
- По скорости развития выделяют:
- острую дыхательную недостаточность;
- хроническую дыхательную недостаточность.
Для острой дыхательной недостаточности характерны следующие особенности:
- развивается в течение несколькольких дней, часов или даже минут;
- практически всегда сопровождается нарушениями гемодинамики;
- может представлять непосредственную угрозу для жизни пациента (требует проведения интенсивной терапии).
Острая дыхательная недостаточность может развиваться и у пациентов с уже существующей хронической дыхательной недостаточностью (обострение хронической дыхательной недостаточности, декомпенсация хронической дыхательной недостаточности).
Хроническая дыхательная недостаточность:
- развивается в течение нескольких месяцев — лет;
- начало может быть незаметным, постепенным, возможно развитие при неполном восстановлении после острой дыхательной недостаточности
Классификация дыхательной недостаточности по степени тяжести:
| Степень | РаО2, мм рт. ст. | SаО2, % |
| Норма | >80 | >95 |
| I | 60-79 | 90-94 |
| II | 40—59 | 75-89 |
| III |
Источник: http://pulmonolog.com/content/dykhatelnaya-nedostatochnost
Дыхательная недостаточность – симптомы, классификация, степени, лечение и продления жизни больного
Дыхательная недостаточность (ДН) — это патологический синдром, включающий в себя несколько заболеваний, в основе которых наблюдается нарушение газового обмена в легких. Внешнее дыхание поддерживает постоянный газовый обмен в организме, т.е. поступление кислорода из атмосферы и удаление углекислого газа.
Всякое нарушение функции внешнего дыхания приводит к нарушению газового обмена между альвеолами воздуха в легких и газовому составу крови.
В итоге данных нарушений в крови резко возрастает содержание углекислоты, а содержание кислорода при этом уменьшается, что приводит организм пациента к кислородному голоданию (гипоксии) жизненноважных органов, таких как сердце и головной мозг.
Это опасно-развивающаяся состояние для организма пациента при дыхательной недостаточности, характеризуется понижением парциального давления кислорода в артериальной крови < 60 мм ртутного столба, при этом повышается парциальное давление углекислоты > 45 мм ртутного столба.
Причины и классификация при дыхательной недостаточности
Нарушение легочной вентиляции и развитие дыхательной недостаточности приводит к ряду острых и хронических заболеваний бронхо-легочной системы (пневмония, ателектаз, диссеминированные процессы в легком, абсцессы и пр.), поражения центральной нервной системы, анемии, гипертензии в малом круге кровообращения, сосудистых патология легких и сердца, опухоли легких и пр.
Дыхательная недостаточность классифицируют по следующим признакам:
1. По механизму возникновения (патогенезу):
• паренхиматозная (дыхательная или легочная недостаточность 1-го типа)
Дыхательная недостаточность по паренхиматозному типу характеризуется понижением содержания кислорода, а так же парциального давления кислорода в артериальной крови (так называемая гипоксемия), при этом она трудно корректируется кислородной терапией. К наиболее частым причинам этого типа дыхательной недостаточности можно отнести следующие болезни: пневмония, респираторный дистресс (его еще называют синдромом «шокового легкого»), кардиогенный отек легких.
• вентиляционная (гиперкапническая или дыхательная недостаточность 2-го типа)
Проявляется в случае повышения содержания парциального давления углекислоты в артериальной крови (так называемая гиперкапния).
В крови также наблюдается присутствие гипоксемии, однако она хорошо излечивается с помощью сеансов длительной кислородной терапии.
Развитие вентиляционной дыхательной недостаточности возникает у пациентов с ослабленной дыхательной мускулатурой, в результате каких либо дефектов мышечного и реберного каркаса грудной клетки, нарушение регуляторной функции дыхательного центра.
2. По причинам: • обструктивная • ограничительная или рестриктивная• смешанная или комбинированная• гемодинамическая
• диффузная
3. По скорости нарастания признаков:• острая
• хроническая
4. По показателям газового состава крови:• компенсированная (состав газовой крови в норме);
• декомпенсированная (т.е. наличие гипоксемии и/или гиперкапнии артериальной крови).
5. По степени выраженности симптомов ДН (дыхательной недостаточности):• ДН 1-ой степени – в основном хар-тся одышкой при умеренных или сильных нагрузках; • ДН 2-ой степени – одышка может наблюдаться при незначительных нагрузках;
• ДН 3-ей степени – проявляется одышкой и «синюшной» окраской кожи в покое, гипоксемией.
Симптомы дыхательной недостаточности (ДН)
Признаки дыхательной недостаточности напрямую могут зависеть от причин ее возникновения, типа и тяжести. К характерным признакам дыхательной недостаточности относят: • обнаружение гипоксемии; • обнаружение гиперкапнии; • синдром слабости и/или утомление дыхательных мышц; • одышка• отеки
Гипоксемия в основном проявляется в виде «синюшной» окраски кожи, степень которой выражает саму тяжесть ДН. Она наблюдается при снижении парциального давления кислорода в артериальной крови < 60 мм ртутного столба.
При понижении парциального давления кислорода в артериальной крови до 55 мм ртутного столба, у больного наблюдается нарушение памяти на происходящие события, ну а если парциальное давление снизилось до 30 мм ртутного столба , бальной просто теряет сознание.
Если у человека хроническая гипоксемия, то она проявляется в виде легочной гипертензии.
При гиперкапнии появляется увеличение частоты сердечного ритма (тахикардия), нарушения сна (апноэ), тошнота или спазм головного мозга. Стремительное нарастание в артериальной крови парциального давления оксида углерода (углекислоты) способно привести к состоянию так называемой гиперкапнической комы, которая может привести к развитию отека головного мозга.
При синдроме слабости и/или утомления дыхательных мышц происходит увеличение частоты дыхания (ЧД), что приводит к активному вовлечению в процесс вдыхания вспомогательной мускулатуры (задействуются мышцы верхних дыхательных путей, мышцы шеи и брюшные мышцы). Частота дыхания более 25 вдохов в минуту может послужить начальным признаком при котором происходит утомление дыхательной мускулатуры. Если частота дыхания < 12 вдохов в минуту, это может послужить полной остановки дыхания.
Одышка у пациента, в основном, ощущается в виде нехватки воздуха (кислорода) при чрезмерных дыхательных усилиях. Одышка у пациента, если у него дыхательная недостаточность, наблюдается как при физической нагрузке, так и в состоянии спокойствия организма.
Отеки у пациента появляются в поздних стадиях хронической дыхательной недостаточности с проявлением сердечной недостаточности.
Осложнения дыхательной недостаточности
Дыхательная недостаточность – это неотложное состояние, угрожающее здоровью и жизни пациенту. В случае неоказания своевременного реанимационной помощи ДН способна привести к смерти человека.
Длительное течение, а так же прогрессирование хронической дыхательной недостаточности (ХДН), способно привести к развитию сердечной недостаточности. Это происходи в результате не полного, а частичного поступления кислорода в сердечную мышцы и при ее постоянных перегрузок.
Уменьшение парциального давления кислорода в альвеолярном воздухе и ненормальная вентиляция легких пациента при дыхательной недостаточности, способна вызвать развитие легочной гипертензии.
Чрезмерный рост правого желудочка сердца, а так же дальнейшее снижение его сокращений приводят к развитию легочного сердца, проявляющегося в увеличение давления в малом круге кровообращения.
Диагностика дыхательной недостаточности
В начале диагностики ДН, врачом специалистом основательно собирается информация, посвященная физическому, психическому и социальному развитию пациента и его сопутствующих заболеваний с целью обнаружения возможных причин развития дыхательной недостаточности.
В результате осмотра пациента, врач наблюдает, есть ли наличие признаков «синюшной» окраски кожи (признаки цианоза), считает частоту дыхательной мускулатуры, проверяет задействованы ли в дыхании вспомогательные группы мышц. окраски кожи (признаки цианоза), считает частоту дыхательной мускулатуры, проверяет задействованы ли в дыхании вспомогательные группы мышц.
Следующий этап диагностики – это проведение функциональных проб для исследования функций внешнего дыхания. Проведение спирометрии и пикфлоуметрии, которые позволяют провести оценку способности легких к вентиляции.
При этом измеряется:• максимальное количество воздуха, которое может быть забрано в легкие после максимального выдоха, • объем дыхания за минуту, • скорость движения воздуха по разным отделам дыхательных путей при глубоком выдохе «через силу» с большой скоростью и пр.
Лабораторный анализ газового состава крови, является необходимым диагностическим тестом при диагностике дыхательной недостаточности.
Прогноз и профилактика дыхательной недостаточности
Дыхательная недостаточность способна привести к серьезным осложнениям различных заболеваний, а так же нередко приводит к смертельному исходу. Дыхательная недостаточность развивается у 30% пациентов с хронической обструктивной болезнью легких (ХОБЛ).
Неблагоприятный прогноз у пациентов с дыхательной недостаточностью, у которых прогрессирует нейромышечные заболевания (боковой амиотрофический склероз, миотония и пр.). Если не придерживаться рекомендуемой терапии врача, летальный исход может наступить в течение 1 года.
При других патологиях, вызывающих развитие ДН, прогноз врачей разный, хотя нельзя отрицать, что дыхательная недостаточность является фактором, которая сокращает продолжительность жизни пациентов, если они не придерживаются рекомендации лечащего врача по ее терапии.
Предупреждение развития ДН предусматривает исключение механизма зарождения, развития болезни и отдельных её проявлений, а так же причины ее возникновения.
Лечение дыхательной недостаточности
Лечение больных с ДН предусматривает: • восстановление и поддержание в оптимальном состоянии вентиляцию легких для жизнеобеспечения организма и процедура аппаратного насыщения крови кислородом; • лечение ряда заболеваний, которые явились первопричиной к развитию дыхательной недостаточности (пневмония, экссудативный плеврит, пневмоторакс, хронический воспалительный процесс в бронхах и тканях легких и т.п.).
При обнаружении признаков:
• гипоксемии; • слабости и/или утомление дыхательных мышц; • одышке;• начальных отеках организма
опытные врачи рекомендуют проводить сеансы кислородотерапии, с использованием прибора, который получил название – кислородный концентратор.
Ингаляции кислорода должны подаваться в концентрациях, которые обеспечивают поддержание давления кислорода в артериальной крови от 55 до 60 мм ртутного столба, при тщательном наблюдении рН и парциальном давлении углекислого газа в артериальной крови (PаСО2), пациента. Если пациент способен дышать самостоятельно, то кислород подается ему через маску, либо через назальные канюли, при коматозном состоянии подача кислорода происходит вместе с аппаратом искусственной вентиляции легких (ИВЛ). Вместе с проведением сеансов кислородной терапии (оксигенотерапией), должны проводиться следующие процедуры:• массаж грудной клетки;
• ингаляционная терапия (потребуется ингалятор с небулайзером)
• лечебная физкультура;• производится «засасывание» секрета бронхов через эндобронхоскоп; • процедуры способные улучшить дренажную функцию бронхов (необходимо назначение антибактериальных препаратов, бронхолитиков, муколитиков;
Процесс дальнейшего лечения дыхательной недостаточности направлен на устранение причин вызвавших эту дыхательную недостаточность.
Какой кислородный концентратор выбрать для кислородной терапии при дыхательной недостаточности?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
• Bitmos OXY 5000 5L
• Bitmos OXY 6000 5L
• Bitmos OXY 6000 6L
• Weinmann OXYMAT 3
• Invacare PerfectO2
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
• Nidek Nuvo Lite
• Nidek Mark 5 Nuvo 8
• DeVilbiss 525
• PHILIPS Respironics EverFlo
• AirSep VisionAire
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
• Armed 7F-3L
• Armed 7F-3A
• Armed 7F-5L
• Armed 7F-5L mini
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки.
Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией.
На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
• AirSep LifeStyle
• AirSep FreeStyle
• DeVilbiss iGo
• Invacare SOLO2
• PHILIPS Respironics EverGo
• Invacare XPO2
——————————————————————————————————
Статью подготовил Гершевич Вадим Михайлович
(врач пульмонолог, кандидат медицинских наук).
Просто позвоните нам сейчас по телефону бесплатной линии 8 800 100 75 76 и мы с радостью поможем Вам в выборе аппарата, квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.
Источник: https://www.Oxy2.ru/articles/respiratornyie_zabolevaniya/dyhatelnaja_nedostatochnost_simptomy_klassifikacija_stepeni_lechenie_i_prodlenija_zhizni.html