Ингаляции небулайзером при бронхиальной астме
Небулайзером именуется прибор, который переводит жидкость в аэрозольный туман. Бронхиальная астма считается одним из самых частых показаний для использования этого приспособления.
Дабы ингаляции небулайзером при бронхиальной астме приносили максимальную пользу, надо правильно его выбрать и уметь воспользоваться этим устройством.
Устройство и использование небулайзера
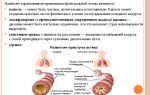
Небулайзер состоит из функционирующей части (обычно это компрессор), переводящей фармацевтический раствор в аэрозоль. От компрессора отходит воздушная трубка, которая заканчивается камерой.
В ней присутствует особый резервуар для фармацевтических средств. К небулайзерной камере присоединяется загубник или же маска.
Использование такового устройства позволяет доставить препараты непосредственно в бронхи.
Такое локальное воздействие имеет свои преимущества:
- достижение желаемого эффекта через небольшой промежуток времени;
- возможность значительно снизить дозы системных лекарственных средств или же отказаться от их использования;
- отсутствие или сокращение побочных эффектов.
Применяя небулайзер, надо соблюдать ряд несложных правил. Одним из них считается тщательное промывание и просушивание резервуара для смесей, трубки, мундштука и насадки после процедуры. Закончив ингалирование кортикостероидных средств нужно умыться и прополоскать ротовую полость.
Разновидности небулайзеров
Компрессионный или струйный небулайзер — самое известное и дешевое устройство. В нем преобразование фармацевтического раствора в мелкодисперсный аэрозоль происходит за счет работы компрессора, который генерирует мощнейший поток воздуха.
Приборы этого типа имеют свои плюсы:
- простота использования;
- способность распылять всевозможные фармацевтические смеси, сохраняя их структуру;
- наличие экономайзера, который гарантирует подачу аэрозоля лишь только в момент вдоха;
- невысокая стоимость.
Электронно-сетчатый небулайзер создает аэрозольное облако, подавая раствор на вибрирующую мембрану. Кроме плюсов, свойственных струйному небулайзеру, данное устройство характеризуется компактностью и бесшумной работой. Впрочем, очень высокая цена такого прибора для большинства является большущим недостатком.
Небулайзер ультразвукового типа содержит ультразвуковой генератор. Влияя на фармацевтический раствор, ультразвуковая волна производит аэрозоль. Как и электронно-сетчатый устройство, он имеет небольшие размеры и работает очень тихо.
Цена ультразвукового небулайзера абсолютно приемлема, но большой недостаток этого устройства — ограниченность перечня распыляемых средств из-за способности ультразвука нарушать структуру некоторых лекарственных форм и больших молекул.
Как выбрать небулайзер при бронхиальной астме?
Прежде чем проводить ингаляции при бронхиальной астме через данное оборудование, обязательно нужно проконсультироваться у доктора. Небулайзер рекомендовано выбирать в зависимости от индивидуального течения заболевания и назначаемых ингаляционных препаратов.
Перед покупкой надо определиться и выбрать аппарат с желаемыми свойствами:
- размер распыляемых частиц;
- «совместимость» с разными препаратами;
- комплектация;
- возможность автономной работы.
Величина частиц, которые продуцирует устройство — первое, на что следует обратить внимание. В большей степени это касается ультразвуковых небулайзеров, у них нередко отсутствует функция регулирования объема распыляемых частиц.
Для терапии при бронхиальной астме подходит прибор, который делает аэрозольные частички объемом от 2 до 5 мкм. Они с легкостью проникают в верхние дыхательные пути, оседая в органах-мишенях — бронхах среднего и мелкого калибра. Более крупные частицы останутся в горле и трахее, а более мелкие минуют бронхи и остаются в альвеолах.
В свойствах множества небулайзеров написано процентное соотношение продуцируемых аэрозольных частиц. Людям с астмой рекомендовано отдавать предпочтение моделям, которые генерируют частицы поперечником 2-5 мкм (оптимально 3 мкм).
Большинству людей с астмой назначают топические кортикостероидные средства «Пульмикорт» или «Будесонид». Ультразвуковые ингаляторы не подходят для использования данных суспензий.
Стоит отметить, что у некоторых больных, бронхиальная астма осложняется инфекцией. В этих случаях врач назначает особый раствор лекарств, предназначенный для ингаляций, а ультразвуковое устройство для их применения невозможно.
Кроме этого при выборе стоит оценить и комплектацию аппарата. В случае если он приобретается для малыша, то в наличии в обязательном порядке должна быть респираторная маска.
В противном случае очень большая доля аэрозоля станет распыляться в окружающую среду.
При тяжелом течении болезни ингаляции могут понадобиться в любое время и в любом месте, поэтому имеет смысл отдать предпочтение миниатюрному прибору, который работает автономно.
Препараты для ингаляции небулайзером при бронхиальной астме
При помощи небулайзера возможно оказывать как необходимую помощь при развитии приступа, так и базисную терапию, которая сможет помочь держать под контролем заболевание и избегать бронхоспазма в последующем. К препаратам первой помощи, устраняющим спазм бронхов, относятся следующие смеси для ингаляций:
- сальбутамол («Вентолин Небулы», «Сальбутамол-натив», «Сальгим»);
- фенотерол («Беротек»);
- ипратропия бромид («Атровент»);
- комбинированный бронходилатирующий препарат «Беродуал».
В качестве поддерживающей терапии для ингаляций через небулайзер назначают кортикостероидные средства местного воздействия:
- «Будесонид-натив» («Пульмикорт»);
- «Беклазон»;
- «Кромогексал».
В некоторых случаях врачи назначают астматикам ингаляции средствами, разжижающими мокроту. Впрочем использовать их следует с предосторожностью, потому что наличие большого количества мокроты в бронхах может стать причиной спазма и развития приступа. Дабы упростить выведение мокроты возможно применять для ингаляций физ-раствор хлорида натрия.
Выбор фармацевтических средств и определение их дозировок индивидуален и зависит от возраста, течения и формы бронхиальной астмы. Огромную роль играет прием других препаратов, к примеру, использование системных кортикостероидов приводит к выбору малой дозы гормональных веществ местного назначения.
Какие средства нельзя использовать с небулайзером?
Для проведения ингаляций небулайзером подходят не все фармацевтические препараты. Неуместный раствор в наилучшем случае приведет к неисправности устройства, а в худшем — к усилению негативных тенденций состояния больного, вплоть до смертельного исхода.
Для ингаляции небулайзером при бронхиальной астме нельзя применять следующие средства:
- Раствор из вскрытой ампулы, который хранился больше 24 часов, принесет больше вреда, чем пользы, так как в него уже успели попасть патогенные микроорганизмы. Ампулу с веществом на время хранения рекомендовано закрывать ватным шариком, смоченным в спирте.
- Кипяченая или дистиллированная вода (также не подходит для разбавления лекарственных растворов), попадая в бронхи, она может вызвать мощный отек слизистой и спровоцировать усиление приступа.
- Минеральная вода тоже может стать причиной развития отека, кроме того, истинный состав бутилированной минералки от недобросовестных производителей может оказаться весьма неожиданным.
- Раствор с содой «сушит» дыхательные пути, а в случае если он мало концентрирован, то вызовет усиление отека в бронхах. Проводить ингаляции с содой без разрешения доктора запрещено. Кроме этого, подобный раствор не рекомендовано применять в некоторых моделями небулайзеров.
- Отвары и настои фармацевтических трав содержат большие частички. Кроме того, попадая в бронхи, подобный раствор с высокой долей вероятности вызовет у астматика сильную аллергическую реакцию.
- Суспензии с эфирными маслами ингалировать в средние дыхательные пути не желательно. Попадая в бронхи, они образуют пленку, которая закрывает просвет, затрудняет дыхание и выведение мокроты.
- Раствор кортикостероидов, предназначенный для системного применения, вызывает такие же побочные эффекты при ингаляциях. Целесообразно заменять его топическими кортикостероидами, которые реже провоцируют развитие нежелательных реакций.
- Раствор эуфиллина или магнезии ингалировать не имеет смысла, так как в бронхах нет рецепторов, которые могли бы контактировать с действующими веществами этих лекарств.
Благодаря небулайзеру многие люди с бронхиальной астмой возвращаются к нормальному образу жизни. Впрочем, проводить эксперимент с данным устройством не стоит, пользуйтесь для проведения ингаляций лишь специальными, предназначенными для этого препаратами.
Источник: https://dreamsmedic.com/informacionnie-stati/pro-zabolevaniya/ingalyaczii-nebulajzerom-pri-bronxialnoj-astme.html
Ингаляционная терапия при бронхиальной астме Бронхиальная астма —
Ингаляционная терапия при бронхиальной астме Бронхиальная астма – это хроническое воспалительное заболевание с преимущественным поражением бронхов, которое проявляется выраженным нарушением проходимости воздуха по бронхам за счет их спастического сокращения, а также увеличением и изменением качества секрета бронхов.
Действующее вещество Группа Коммерческое название Форма выпуска Фенотерол Бета-2 -стимулятор Беротек Доз. аэрозоль, раствор Альбутерол Бета-2 -стимулятор Сальбутамол, Вентолин и пр. Доз. аэрозоль, раствор *Сельметерол Длительно действ.
бета-2 -стимулятор Серевент Доз. аэрозоль, аэрозоль в виде порошка *Формотерол Длительно действ. бета-2 -стимулятор Оксис, Форадил Аэрозоль в виде порошка Ипратропиум бромид Холинолитик Атровент Доз.
аэрозоль, раствор Фенотерол + Ипратропиум Бета-2 -агонист + Холинолитик Беродуал Доз. аэрозоль
Сегодня в распоряжении врача имеются аппараты и установки, позволяющие создавать направленный поток строго дозированного лекарственного вещества, диспергированного на частицы контролируемых размеров. В терапии больных с патологией верхних и нижних дыхательных путей используют: дозированные жидкостные ингаляторы, совмещённые со спейсерами небулайзеры порошковые ингаляторы
Ингаляционная терапия позволяет достичь следующих результатов: • • улучшение дренажной функции дыхательных путей санация дыхательных путей и бронхиального дерева уменьшение отёка купирование бронхоспазма воздействие на местные иммунные реакции респираторного тракта улучшение регенерации и микроциркуляции слизистой оболочки дыхательных путей защита слизистой оболочки от действия производственных аэрозолей. Поскольку успешная ингаляция зависит не только от правильного выбора препарата, но и от адекватного способа доставки лекарства в дыхательные пути, интересно узнать какие требования предъявляются к ингаляторам. Итак, ингалятор должен: • • обеспечивать депозицию большой фракции препарата в лёгких быть простым в использовании быть надёжным быть доступным для применения в любом возрасте и при тяжёлых формах заболевания.
Дозированные жидкостные ингаляторы Перед использованием необходимо хорошо встряхнуть ингалятор. Лучше всего пользоваться ингалятором в положении стоя, при этом подбородок «смотрит на потолок» (в таком положении большая часть препарата достигает бронхов). Сделать полный выдох.
Снять защитный колпачок и, держа ингалятор плотно обхватить загубник губами. Сразу после вдоха через рот нажать указательным пальцем на дно ингалятора (в рабочем положении оно находится сверху), чтобы выпустить дозу лекарства. Задержать дыхание на 5— 10 с, вынуть ингалятор изо рта. Затем сделать спокойный выдох.
После каждого использования на загубник следует надевать защитный колпачок для предохранения от пыли.
Дозированные жидкостные ингаляторы, совмещённые со спейсерами • Спейсер – это вспомогательное устройство для ингаляций, камера, которая служит промежуточным резервуаром для аэрозоли лекарства. Лекарство из баллончика ингалятора поступает в спейсер на 7 -10 сек, а затем вдыхается пациентом. Преимущества использования спейсера следующие.
• Снижение риска местных побочных явлений: например, кашля и кандидоза полости рта при ингаляционном использовании глюкокортикоидов. • Возможность предупреждения системного воздействия препарата (его всасывания), так как невдыхаемые частицы оседают на стенках спейсера, а не в полости рта.
• Возможность назначения высоких доз препаратов во время приступов бронхиальной астмы.
Небулайзер Самую длительную историю применения имеют небулайзеры – они применяются уже почти 150 лет. Слово «небулайзер» происходит от латинского «nebula» – туман, облачко.
Впервые оно было употреблено в 1872 году для обозначения « инструмента, превращающего жидкое вещество в аэрозоль для медицинских целей» (Muers, 1997 г. ). Один из первых портативных «аэрозольных аппаратов» был создан ещё раньше – в 1859 году в Париже J. Sales – Girons.
В качестве источника энергии для небулайзеров тогда использовали струю пара и применялись они для ингаляции смол и антисептиков у больных туберкулёзом.
Показания к использованию небулайзерной терапии. ОРВИ (ринит, фарингит, ларингит, трахеит) и их осложнения (риносинусит, ларинготрахеит). Обострение хронического ринита, хронического синусита, хронического тонзиллита. Бронхиальная астма. Пневмонии в период разрешения. Острый и обострение хронического бронхита. Бронхоэктатическая болезнь лёгких.
Грибковые поражения верхних и нижних дыхательных путей. Туберкулёз лёгких и бронхов. Муковисцидоз. Для профилактики послеоперационных осложнений. ВИЧ – инфекция (стадия респираторных расстройств). Противопоказания. Легочные кровотечения Травматический или спонтанный пневмоторакс. Буллёзная эмфизема лёгких. Сердечная аритмия. Тяжёлая сердечная недостаточность.
Индивидуальная непереносимость назначенных препаратов.
Порошковый ингалятор Карманный порошковый ингалятор содержит лекарственное вещество в виде мелкодисперсного порошка, разделенного на равные дозы. В момент ингаляции контейнер с одной дозой порошка вскрывается, больной производит вдох через ингалятор, и порошок попадает в дыхательные пути.
Порошковые ингаляторы применяются при бронхите и бронхиальной астме, реже — при хроническом обструктивном бронхите. Достоинство порошковых ингаляторов — отсутствие фреона, поэтому они менее травмирующие и более естественны при введении лекарства в дыхательные пути.
В остальном свойства порошковых ингаляторов совпадают со свойствами жидкостных.
Источник: http://present5.com/ingalyacionnaya-terapiya-pri-bronxialnoj-astme-bronxialnaya-astma/
Лечение бронхиальной астмы
Содержание:
Количество больных бронхиальной астмой постоянно увеличивается. При этой болезни не всегда помогает своевременный диагноз и прогрессивные методы лечения.
Возникновение бронхиальной астмы
Сама болезнь возникает из-за хронического воспаления, охватывающего дыхательные пути. Именно оно, в периоды обострений, приводит к приступам удушья. В зависимости от стадии заболевания, приступы могут быть кратковременными или продолжительными.
Когда болезнь в ранней стадии, удушье возникает и проходит само собой, поэтому, человек в течение длительного времени может не догадываться что он болен.
Если не принять своевременных лечебных и профилактических мер, то приступы удушья будут учащаться и протекать в более тяжелой форме. Только тогда человек может обратиться за медицинской помощью. Кроме того, необходимо учитывать семейный характер бронхиальной астмы, к которой может быть наследственная предрасположенность.
Следует помнить, что дети и люди преклонного возраста, гораздо тяжелее переносят эту болезнь. Поэтому, для бронхиальной астмы правильное лечение, способно дать необходимый положительный результат.<\p>
Препараты для лечения бронхиальной астмы
В современных условиях, лечение бронхиальной астмы проводится новыми методами. Решающую роль в развитии этого заболевания играет воспаление, развивающееся в дыхательных путях, которое носит аллергический характер. Кроме того, была выявлена гиперактивность бронхов, связанная с их повышенной чувствительностью.
На этом основании, были определены основные направления терапии.
Первое направление связано с базисными мероприятиями, направленными против воспалительных процессов, а во втором направлении рассматривается неотложная помощь, которую приходится часто оказывать во время приступов.
Комплекс лечебных мероприятий подбирается для каждого больного в индивидуальном порядке. В первую очередь, учитывается степень тяжести заболевания, данные обследований и анализов.
По степени тяжести бронхиальная астма разделяется:
- Легкая степень. Характеризуется редкими приступами, не чаще 1-2 раз в месяц. Здесь не требуется какого-либо лечения и лекарственных препаратов.
- Средняя степень. На этой стадии приступы становятся тяжелее, сопровождаются удушьем и нарушением работы системы кровообращения. Повышается сердцебиение, сердечные тона становятся более глухими. В таком состоянии, больному достаточно ингаляций с бронхоспазмолитиками.
- Тяжелая степень. В этот период происходят частые приступы. Они могут быть ежедневными, или до 2-3 раз в течение недели.Такое состояние, часто становится опасным для жизни, поэтому, требуются срочные меры. Положение больного осложняется одышкой, сохраняющейся между приступами.
Источник: http://medic-z.ru/bronxialnaya-astma-lechenie
Принципы лечения бронхиальной астмы
Лечение бронхиальной астмы сосредоточено на устранение бронхиальной обструкции, уменьшение тяжести и частоты приступов и достижение стойкой, длительной ремиссии и предотвращение приступов удушья. Важное место отводится улучшению легочной вентиляции и обеспечению качества жизни пациента, сохранению его физической активности.
В последние годы изменились стандарты оказания помощи пациентам. Это связано с тем, что теперь бронхиальную астму рассматривают, прежде всего, как хроническое воспаление, которое приводит к гиперреактивности (повышенная чувствительность) дыхательных путей. Результатом являются одышка, сухие свистящие хрипы и чувство стеснения в области груди, особенно в утренние и ночные часы.
Принципы лечения
Согласно стандартам, в лечении заболевания необходим ступенчатый подход. Терапия назначается в зависимости от выраженности симптомов и степени контроля над течением заболевания. Лечение бронхиальной астмы проводится в двух направлениях:
- Контролирующая терапия, призванная воздействовать на воспалительный процесс;
- Терапия приступа бронхиальной астмы.
Контролирующая терапия основана на ежедневном приеме противовоспалительных средств, которые уменьшают симптомы и противостоят появлению приступов. Назначают кортикостероидные препараты, лечение в основном проводится преимущественно в виде ингаляций. Стандарты лечения изложены в программе GINA.
Рассмотрим базисную терапию и назначаемые врачами препараты для лечения бронхиальной астмы. К этим лекарственным препаратам относят:
— Ингаляционное назначение кромонов, это кромогликат натрия и недокромил, средства отличаются сравнительно низкой эффективностью, зато высокой безопасностью для пациента. Помогают предотвратить бронхоспазм, вызванный аллергенами или физическими факторами (холодным воздухом).
— Ингаляционные кортикостероиды. В данное время в лечении эти препараты являются наиболее эффективными и применяются в качестве поддерживающей терапии.
Они вызывают мощный противовоспалительный эффект и действуют в большей степени локально – в бронхах. В результате уменьшается отек и гиперреактивность дыхательных путей, приступы удушья возникают гораздо реже.
Доза препарата подбирается индивидуально. В этой группе относят:
- Беклометазон;
- Флунизолид;
- Будесонид;
- Триамцинолона ацетонид.
— Антилейкотриеновые препараты могут использоваться как вариант поддерживающей монотерапии (лечение одним препаратом), так и в качестве дополнительного лечебного средства, если болезнь плохо контролируется ингаляционными кортикостероидами.
Эти средства могут применяться для терапии больных с легкой степенью тяжести заболевания. Лейкотриены – вещества, которые высвобождаются в организме в ответ на воспаление и способствуют спазму бронхов.
Поэтому антилейкотриеновые лекарства широко используются в лечении заболевания, они улучшают функцию внешнего дыхания, предотвращают бронхоспазм. В эту группу входят Аколат, Сингуляр.
— Бета-2-агонисты длительного действия (Сальметерол, Формотерол) назначаются как дополнительное средство к ингаляционным кортикостероидам, когда не удается достичь контроля над заболеванием. Обеспечивают длительный бронхорасширяющий эффект на протяжении 12 часов.
— Теофиллины длительного действия (Теопэк, Теостат, Теотард) назначаются в качестве альтернативы кортикостероидам для лечения легкой формы заболевания. Тормозят высвобождение гистамина из тучных клеток, уменьшают воспалительные явления, расслабляют мускулатуру бронхов.
— Комбинированные препараты – Серетид, Симбикорт. Лекарства этой группы используются в качестве главного лечебного средства при бронхиальной астме. В их состав входит кортикостероид, оказывающий противовоспалительный эффект, и бета-2-агонист, увеличивающий внутренний просвет бронхов.
Препараты для купирования приступа удушья
Они назначаются по потребностям, т.е. в момент приступа удушья или при появлении первых его признаков. Их задачей является расширение просвета бронхов за счет расслабления мускулатуры. С этой целью используют:
- Бета-2-агонисты короткого действия (Сальбутамол, Фенотерол, Вентолин). Расширение просвета бронхов наступает очень быстро — через 5 минут после ингаляции, и сохраняется несколько часов. Могут применяться с использованием дозированного аэрозольного ингалятора или небулайзера.
- Антихолинергические препараты (Атровент). Бронхорасширяющее действие сопровождается угнетением деятельности слизистых желез, что может приводить к нарушению дренажной функции легких. Используется при неэффективности бета -2-агонистов короткого действия.
- Комбинированные препараты (Беродуал) содержат бета-2-агонсты и антихолинергический препарат. Их совместное применение оказывает более выраженный эффект, чем раздельное.
Следует сказать, что все средства, используемые для лечения астмы, приведены с целью ознакомления. Не рекомендуется самостоятельно их себе назначать.
Вся терапия должна проводиться под наблюдением врача, им также определяется уровень контроля бронхиальной астмы.
В случае отсутствия эффекта или, наоборот, положительной динамики, врач принимает решение о переводе пациента на другую ступень терапии.
Немедикаментозная терапия
Дыхательная техника по методу Бутейко. Занятия позволяют купировать приступ удушья без применения лекарств, кроме того, улучшить иммунитет, справиться со стенокардией и повышением артериального давления (гипертонией). Лечение предполагает обучение больного к постепенному снижения глубины дыхания.
Дыхательная гимнастика. Применяются гиповентиляционные упражнения ( это — волевое управление дыханием), дыхание через сопротивление, абдоминальное дыхание.
Гомеопатия. К этому методу прибегают люди, которые намерены бороться с заболеванием до его полного выздоровления. Медикаменты позволяют предотвратить приступы, однако существует вероятность их повторения. Врачи-гомеопаты дают людям шанс полного избавления от недуга. Методика совершенно безопасна, побочные эффекты отсутствуют.
Народные методы
Они действуют мягко, позволяют постепенно избавиться от хронического воспаления в бронхах и повышают адаптационные возможности организма.
Настои:
- Смешать в равных долях листья мать-и-мачехи, подорожника и сосновые почки. Потребуется две столовые ложки сбора на пол-литра кипятка. Растения настаивают примерно 2 часа, принимают по половине стакана 3 раза в течение дня перед приемом пищи и 1 раз – на ночь. Одновременно рекомендуется прием настойки прополиса (продается в аптеке) по 30 капель три раза в день. Настойку разводят в небольшом количестве воды. Курс рассчитан на месяц, повторяется через полгода.
- Приготовить сбор, состоящий их фиалки трехцветной, мать-и-мачехи, аниса (плодов) и цветков черной бузины. Столовую ложку средства залить кипятком (1 стакан) и довести до кипения. Всю приготовленную жидкость выпить в течение дня за 3 раза. Курс также составляет 1 месяц.
- 2 ложки девясила (корней) заливают 0,5 литрами белого сухого вина. Употребляют по рюмочке 2 раза в течение дня.
- Паслен черный (цветки и ягоды) помогает при тяжелой астме. Столовую ложку заливают 200 мл кипятка и выдерживают 2 часа. Пить следует по 1 ст.ложке не менее 4- х раз в день в течение полугода.
Имбирь.
Считается одним из лучших народным способов лечения заболевания. Готовят настойку из корня следующим образом: 0,5 кг корней измельчают и заливают спиртом (1 или 1,5 литра). Помещают в темное место на 3 недели, не забывая периодически встряхивать. Потом жидкость следует процедить, а осадок выбросить. Готовый настой приобретает цвет легкой чайной заварки.
Употребляют по чайной ложке на 100 граммов воды дважды в день, время от времени делают перерыв на несколько дней.
Санаторное лечение
Назначается пациентам, достигшим стадии ремиссии с легкими редкими приступами удушья. Пациентам назначается комплекс процедур:
- водные процедуры (купание в бассейне и море, сауна);
- аэрозольтерапия с применением бронхорасширяющих средств, лекарственных растений, минеральных вод;
- спелеотерапия (пребывание больного в условии соляной шахты);
- ингаляционные процедуры с использованием небулайзера;
- физиотерапевтическое воздействие (индуктотермия, магнитотерапия, электростимуляция диафрагмы);
- ароматерапия;
- фитотерапия;
- иглоукалывание;
- различные виды массажа (точечный, классический, вибрационный, вакуумный, баночный;
- диетическое питание;
- ЛФК.
Профилактикой является предотвращение вирусной инфекции, элиминация аллергена, закаливание.
Источник: http://ingalin.ru/astma/bronxialnaya-lechenie.html
Ингаляторы от астмы: типы и применение
Бронхиальная астма – это тяжелое заболевание, для которого характерно хроническое воспаление в дыхательных путях и наличие гиперчувствительности бронхов. Контакт с аллергеном, эмоциональное перенапряжение, холодный воздух – все это может спровоцировать очередной приступ, несущий угрозу жизни пациента.
Медики за последние десятилетия сумели многого добиться в лечении астмы. Современные препараты обладают прекрасным эффектом, могут контролировать течение заболевания, оберегая пациента от тяжелых обострений.
Содержание
Все лекарства, используемые при лечении бронхиальной астмы, можно разделить на две большие группы:
- бронхолитики – устраняют спазм мускулатуры бронхов, расширяя просвет для потока воздуха;
- вещества, обладающие противовоспалительным действием, убирают отек и также способствуют облегчению дыхания пациента.
Ингаляторы от бронхиальной астмы
Ингаляторы при бронхиальной астме являются прекрасным способом доставки препарата прямиком к органу-мишени. Если препарат вводить в вену или принимать внутрь, то он проходит через множество сосудов, печень, распределяется по всему организму.
Приступ бронхиальной астмы – это не то состояние, при котором можно ждать десяток минут, пока препарат начнет «работать». Если средства доставляются прямиком в дыхательные пути, то их действие начинается сразу же.
Плюс ингалятор относительно прост в применении. Инъекция (укол) должна выполняться с соблюдением правил антисептики и требует некоторых навыков со стороны исполнителя.
Дети часто боятся уколов, а ингалятор воспринимают положительно.
Указанные выше причины делают ингалятор при бронхиальной астме настоящей панацеей, смены которой в ближайшее время не предвидится.
Типы ингаляторов
Ингалятор – это специальное устройство, обеспечивающее попадание лекарственных препаратов в дыхательные пути пациента. Если первый прибор, представленный в 1874 году, отличался простотой и громоздкостью, то в настоящее время существует несколько их разновидностей, каждая из которых обладает своими плюсами и минусами.
Дозированные порошковые ингаляторы
Приборы обеспечивают введение в организм заданной производителем дозы сухого порошка. Преимуществом их является простота использования и большая эффективность. Однако они несколько дороже других аппаратов.
Спейсеры
Представляют собой камеры, выполненные из пластика или металла, которые присоединяются к ингалятору. Они играют роль клапанного механизма: препарат поступает в легкие только тогда, когда пациент вдыхает. Если производится выдох – клапан закрывается, и препарат не расходуется понапрасну.
Спейсер значительно упрощает проведение ингаляции и обеспечивает проникновение препарата глубоко в легкие. Отдельно стоит сказать о применении спейсеров при лечении ребенка: дети не всегда способны правильно дышать при ингаляции, а устройство обеспечивает попадание лекарства в организм вне зависимости от того, как дышит пациент.
К недостатку можно отнести то, что с собой постоянно носить и ингалятор и спейсер не всегда удобно (устройство нередко по размеру больше карманного ингалятора).
Дозированный жидкостный аппарат
Обеспечивает выброс определенного количества препарата в виде аэрозоли. Преимуществом является цена, простота и надежность конструкции.
Минусом является то, что в легкие аэрозоль попадает только при условии синхронного с выбросом препарата вдоха. Это требует более длительного обучения пациента, но взрослый человек легко справляется с задачей.
Также, аэрозоль тяжелее порошка и неизбежно оседание части его во рту и проглатывание, но производители учитывают данный фактор при подборе дозы.
Небулайзеры
Так называются устройства для проведения ингаляций, обеспечивающее распыление лекарства на очень малые фракции. Благодаря этому легкая частица достигает самых отдаленных участков дыхательных путей и достигается лучший эффект. По принципу работы небулайзеры бывают компрессорными и ультразвуковыми (специальная мембрана вибрирует и разбивает вещество на фракции).
Небулайзеры обычно громоздкие (относительно карманных ингаляторов), что не позволяет носить их с собой и применять при первой необходимости, но прекрасно подходят для проведения лечения на дому.
В последние годы появляется все больше портативных небулайзеров. Они могут работать от батареек, но в широкую практику они еще не вошли и отличаются высокой стоимостью.
После проведения ряда исследований медики установили, что многие пациенты при проведении ингаляции совершают ошибки, снижающие эффективность проводимого лечения. Прекрасным решением такой проблемы явилось создание ингаляторов, активирующихся вдохом пациента. Аппарат «чувствует», когда поток воздуха устремляется в легкие и самостоятельно выбрасывает нужную дозу.
Наиболее распространенные ингаляторы
В аптеках в настоящее время можно увидеть большой выбор лекарств для лечения астмы. Пациент должен понимать, что названия ингаляторов при астме (Turbuhaler, Pulvinal, Diskus, Easyhaler, Diskhaler и еще очень много)– это далеко не всегда есть названия самих препаратов. Одно и то же активное вещество может продаваться под разными коммерческими названиями.
Как уже говорилось выше, все препараты по лечению астмы делятся на две большие подгруппы: бронхолитики и противовоспалительные препараты.
к содержанию ↑
Бронхолитические препараты
- Симпатомиметики – препараты, за счет действия которых происходит стимулирование рецепторов в бронхах и расширение их просвета. В настоящее время активно используются селективные адреномиметики короткого действия, поскольку способны быстро купировать приступ заболевания и так же быстро выводятся из организма пациента. Если перечислять их названия, то это сальбутамол, пирбутерол, тербуталин, левалбутерол и т.д.
- Блокаторы М-холинорецепторов – обеспечивают расслабление бронхов. Из всей группы препаратов для пациентов с бронхиальной астмой подходит только ипратропий (атровент). Это вещество очень плохо всасывается в желудочно-кишечном тракте и применяется исключительно в виде ингаляций.
- Метилксантины – обладают сложным механизмом действия, основанным на блокировке отдельных ферментов в организме. В результате их действия расслабляется гладкая мускулатура бронхов и достигается бронхолитический эффект. К данной группе препаратов относятся теофиллин и аминофиллин.
- Глюкокортикоиды – препараты с мощнейшим противовоспалительным действием, которое достигается путем сразу нескольких механизмов (усиливается действие адреналина, убирается отек слизистой оболочки бронха). Для данных препаратов характерно множество побочных эффектов при системном применении, поэтому ученые создали ингаляционные препараты, попадающие только в легкие и не обладающие массой отрицательных свойств.
к содержанию ↑
Противовоспалительные средства для лечения астмы
Ингаляционные глюкокортикоиды – прекрасное решение для профилактики приступов бронхиальной астмы средней степени тяжести. К ним относятся следующие препараты: бекламетазон, будесонид, флутиказон, флунисолид.
- Стабилизаторы мембран тучных клеток – лекарственные средства, препятствующие высвобождению из отдельных лейкоцитов биологически активных веществ, вызывающих воспалительную реакцию и отек слизистой оболочки бронхов.
Препараты не нашли широкого применения, но активно используются педиатрами для профилактики астмы физического усилия и аллергического конъюнктивита у детей. В виде ингаляторов не выпускаются, но активно используются в виде простых аэрозолей, предназначенных для орошения слизистой оболочки носа. Представители группы: кромолин и недокромил.
- Ингибиторы лейкотриенов (зафирлукаст, монтелукаст, зилеутон) – препятствуют образованию данных активных веществ и развитию отека слизистой оболочки. Как ингаляторы не применяются, но часто используются вместе с ними для борьбы с аспириновой астмой.
- Антииммуноглобуллин Е (омализумаб) – антитела, тормозящие присоединение его к тучным клеткам. Препарат используется, если астма не поддается лечению другими способами и комбинациями препаратов, характеризуется высокой стоимостью, но вместе с тем обеспечивает длительный эффект.
Несмотря на многообразие препаратов от бронхиальной астмы, стандартное ее лечение у большинства пациентов заключается в применении селективного бета-адреномиметика короткого действия (по принципу «когда нужно») одновременно с ингаляционным глюкокортикоидом. В педиатрической практике активно используются стабилизаторы мембран тучных клеток.
Описать все ингаляторы, использующиеся для лечения бронхиальной астмы в одной статье очень сложно, да и незачем. Все они содержат в своем составе вещества, перечисленные выше в различных комбинациях и дозировках. Лечащий врач, осмотрев пациента, выписывает определенный препарат, в зависимости от полученных во время диагностики данных.
к содержанию ↑
Симбикорт Турбухалер
В качестве примера будет рассмотрен один из наиболее распространенных в настоящее время ингаляторов от астмы — Симбикорт Турбухалер. Использоваться он может как в качестве средства для купирования приступов, так и с целью поддерживающей терапии. В его состав входят будесонид и формотерол.
Будесонид — ингаляционный глюкокортикостероид, оказывающий быстрое и длительное противовоспалительное действие на дыхательные пути. Характеризуется малой частотой возникновения нежелательных эффектов.
Формотерол – агонист бета-адренорецепторов. После вдыхания также вызывает быстрый (за 1-3 минуты) и длительный эффект (до 12 часов).
Оба вещества утилизируются в печени до неактивных метаболитов и выводятся из организма с мочой. Установлено, что ни изначальные вещества, ни их измененные формы в организме друг с другом не взаимодействуют, что позволяет каждому препарату выполнять свою функцию.
Категорически запрещается самостоятельно определять дозу препарата, принимаемую за один раз. Этим может заниматься только врач. На протяжении некоторого времени после назначения препарата он опрашивает пациента, наблюдает за ним и постепенно приходит к наименьшей дозе, обеспечивающей должный терапевтический эффект.
Инструкция по применению
Пациент должен быть обученным правильному использованию ингалятора. Тогда нужное количество препаратов будет попадать в дыхательные пути и эффект будет максимальным. Важно последовательно выполнять все действия и все получится.
Подготовка к использованию
- Сначала необходимо отвинтить и снять колпачок.
- Держать ингалятор необходимо красным дозатором вниз. До упора повернуть дозатор в одном направлении, а после опять до упора – в другом (повторить эти действия два раза). Запрещается держать ингалятор за мундштук во время поворота во избежание поломки устройства.
- Отвинтите и снимите колпачок.
- Держа ингалятор вертикально, красным колпачком вниз, поверните дозатор поочередно до упора в обоих направлениях. Во время выполнения данной манипуляции должен быть слышен щелчок.
- Сделать глубокий выдох (просто в сторону – не через мундштук!).
- Мундштук помещается между зубами и плотно обхватывается губами для обеспечения герметичности.
После пациенту необходимо сделать глубокий и сильный вдох (вдыхать только через рот!).
- Выдыхать следует только после извлечения мундштука изо рта.
- Если врач дал указание принимать более одной дозы, то пункты со 2 по 5 повторяются нужное количество раз.
- Тщательно закрутить колпачок, убедиться в надежности его фиксации.
- После рот нужно прополоскать водой – воду не глотать!
Прием доз
Вкус порошка не чувствуется, поскольку вдыхается его очень мало. Мундштук необходимо регулярно протирать чистой сухой тканью. Помните, что он фиксирован и не снимается с ингалятора.
Индикатор на флаконе указывает, сколько примерно доз осталось. Если фон его стал красным, то следует приобретать новый ингалятор, т.к. осталось 10 доз. После появления цифры 0 ингалятор выбрасывается и начинается использование нового.
Если на фоне приема препаратов появится ухудшение самочувствия, тошнота, рвота, перебои в работе сердца – незамедлительно обращайтесь к врачам. Возможно, это побочные реакции, которые хоть редко, но встречаются. Тогда врач предложит использовать другой препарат.
Источник: https://allergolife.ru/ingalyatory-ot-astmy-tipy-i-primenenie/
Бронхиальная астма
Бронхиальная астма — хроническое рецидивирующее заболевание органов дыхания, обусловленное измененной реактивностью бронхов, основным симптомом которого являются приступы удушья, дискриния. По данным ВОЗ, около 1 % населения земного шара болеют бронхиальной астмой. Заболевание может развиться в любом возрасте. Женщины болеют чаще, чем мужчины.
При развитии приступа бронхиальной астмы больной принимает вынужденное сидячее положение с наклоном туловища вперед. Дыхание частое и поверхностное, на расстоянии слышны свистящие шумы. Удушье сопровождается приступами надсадного кашля с отделением вязкой мокроты.
Продолжительность приступов удушья может быть от нескольких минут до нескольких часов.
Иногда несмотря на проводимое лечение приступы затягиваются на сутки и более, переходя в астматический статус — тяжелое осложнение бронхиальной астмы, при котором возможен летальный исход.
Выделяют два метода лечения бронхиальной астмы: 1) купирование приступов удушья или астматического статуса; 2) воздействие комплекса мероприятий на этиологические и патогенетические механизмы развития заболевания с учетом индивидуальных особенностей его течения.
Для купирования приступа бронхиальной астмы чаще используют бронхоспазмолитические средства (симпатомиметики и теофиллин), глюкокортикоидные препараты и кормолин-натрий (интал). Реже используют холинолитические средства. Особое место отводится применению гемосорбции.
Аллергологи рекомендуют проводить специфическую гипосенсибилизацию. Показано назначение про-тивокашлевых и отхаркивающих средств.
В некоторых случаях положительный эффект оказывает немедикаментозное лечение: дыхательная гимнастика, иглорефлексотерапия, психотерапия, климатолечение.
Механизм действия симпатомиметических средств заключается в том, что они, стимулируя активность цАМФ, приводят к расслаблению гладкой мускулатуры бронхов.
Согласно гипотезе, выдвинутой A. Szentivany (1968), p-адренорецепторы играют важную роль в регуляции мышечного бронхиального тонуса. p-Адренорецептор представлен молекулой аденилциклазы клеточных мембран, имеющей рецепторное окончание на поверхности мембраны.
В результате стимулирующих влияний аденилциклаза катализирует внутриклеточный процесс образования фосфодиэстеразы цАМФ из АТФ; цАМФ, вступая далее в сложные взаимодействия, вызывает расслабление мышечного волокна. Пуриновые препараты (эуфиллин), ингибируя фосфодиэстеразу цАМФ, оказывают бронхолитический эффект.
Под влиянием симпатомиметиков происходит бронходилатация в результате повышения функциональной активности p-адренергических рецепторов.
Симпатомиметики в зависимости от их действия на адренергические рецепторы делят на четыре группы.
Первая группа представлена адреналином и эфедрином. Преимущество этих препаратов состоит в том, что они не только предотвращают спазм гладкой мускулатуры бронхов, но и уменьшают гиперсекрецию и отек слизистой оболочки бронхов. Вторая группа включает стимуляторы а-адренергических рецепторов. К ним относят мезатон, норадреналин, симпатол.
Третья группа — это неселективные p-стимуляторы, которые являются производными изо-протилнорадреналина. Лучший эффект достигается при ингаляционном способе введения. Действие наступает быстро и продолжается в течение 3—4 ч.
Обладая кардиотоническим эффектом, неселективные p-стимуляторы в больших дозах могут оказывать токсическое действие на миокард.
Четвертая группа — селективные Р2-стимуляторы. Они хорошо переносятся при ингаляционном способе введения. Бронхорасширяющий эффект наступает через 2—3 мин и продолжается более 4 ч. На сердце мало влияют. Высокоэффективен тербуталин (бриканил), беротек (фенотерол), сальбутамол (винтолин) в ингаляциях.
Наиболее оправданным и патогенетически обоснованным является использование р2-стимуляторов (тербуталин, сальбутамол или беротек) в сочетании с небольшими дозами эфедрина (5—10 мг однократно в день). Эфедрин назначают с целью уменьшения гиперсекреции и отечности слизистой оболочки бронхов.
В настоящее время появились аэрозольные упаковки, в состав которых входит комплекс холинолитических и адренергических средств: отечественный препарат эфатин (эфедрин и атропин), зарубежный беродуал (атравент и беротек). Дозы обоих препаратов уменьшены, так как обеспечивается потенцирующий эффект.
Большинство симпатомиметиков снимают спазм крупных и средних бронхов, а диаметр мелких бронхов, как правило, мало изменяется. Комплексное назначение холинолитиков (атропина) потенцирует действие р-стимуляторов и снижает спазм мелких бронхов.
Наиболее выраженный бронходилатирующий эффект возникает при назначении эуфиллина в ингаляциях и внутривенно. Эфедрин наиболее целесообразно назначать в ингаляциях в сочетании с р-стимуляторами.
Для купирования приступа бронхиальной астмы применяют ингаляции различных бронхорасширяющих веществ и патентованных препаратов в аэрозольной упаковке. Удобны для пользования карманные ингаляторы.
Для купирования легкого или среднетяжелого приступа удушья приблизительно одинаковое действие оказывает прием одной таблетки эфедрина, теофедрина, теофиллина, эуфиллина, антасмана или 20—30 капель солутана. Следует помнить, что эффект после приема препарата, наступает через 30—40 мин. Поэтому не следует торопиться с повторным приемом таблеток.
Препараты изопропилнорадреналина, такие как новодрин, эуспиран, изадрин, изупрел и близкие к ним алупент, астмопент лучше назначать в ингаляциях, чем в таблетках внутрь.
Селективные р2-стимуляторы (тербуталин, беротек и сальбутамол) являются наиболее эффективными, так как они быстро снимают спазм гладкой мускулатуры бронхов и вызывают минимальные побочные реакции.
Достаточно принимать 2—3 ингаляции в день. Увеличение числа ингаляций может усугубить приступ бронхиальной астмы.
Эффект от применения аэрозолей наступает через 2— 3 мин, достигая максимума через 15—30 мин.
При назначении бронхолитических средств, выпускаемых в аэрозольной упаковке, необходимо соблюдать следующие правила: 1) перед употреблением баллончик надо встряхнуть; 2) при нажатии на головку баллончика одновременно следует сделать резкий глубокий вдох и задержать дыхание на 2—3 с для большего осаждения аэрозоля на поверхности слизистой оболочки бронхов; 3) запрещается применять аэрозоль более 5—6 раз в сутки, так как передозировка может усилить приступы удушья и привести к тяжелому астматическому статусу.
При отсутствии эффекта от проводимой терапии, а также в случаях тяжелых приступов удушья, особенно с проявлением сердечной недостаточности, необходимо перейти на инъекционный способ введения лекарственных средств. С этой целью внутримышечно вводят 1 мл 5 % раствора эфедрина или 2 мл 24 % раствора эуфиллина. Можно подкожно ввести 0,5 мл 0,1 % раствора адреналина гидрохлорида.
Наиболее эффективным средством для купирования среднетяжелых и тяжелых приступов удушья является эуфиллин, который вводится внутривенно в количестве 10 мл 2,4 % раствора в 10 мл 20 % раствора глюкозы.
Эуфиллин способен резко снижать артериальное давление, поэтому его следует вводить медленно во избежание развития коллапса. При необходимости эуфиллин можно вводить до 3 раз в сутки.
Эуфиллин противопоказан при наличии тахикардии.
Открытие антиаллергических свойств гепарина стимулировало попытки использовать его для лечения больных бронхиальной астмой. J. P. Boyle и соавторы (1964), применявшие гепарин парентерально у больных с тяжелым обострением заболевания, получили хорошие результаты. В. А. Ильченко, Н. Р.
Палеев и соавторы (1982) отметили положительный эффект при подкожном введении гепарина по 5000 ЕД 4 раза в сутки у больных с инфекционно-аллергической формой бронхиальной астмы. Курс лечения составил 14—36 дней. Я. В.
Воркель (1974) сообщил о хорошем результате лечения гепарина в аэрозолях у больных с инфекционно-аллергической формой астмы легкой степени.
Опыт нашей клиники подтвердил эффективность применения гепарина у больных бронхиальной астмой. Терапию гепарином проводили в сочетании с эуфиллином, отхаркивающими средствами. Гепарин вводили в УЗИ в дозе 5000 ЕД 2—3 раза в сутки.
Отмену препарата производили постепенно, снижая дозу на 200 ЕД. Общая продолжительность лечения составила от 12 до 30 дней, в среднем 18 дней. Улучшение состояния больных наблюдалось в первые дни лечения.
При отсутствии эффекта в первые 5—7 дней гепарин отменяли и назначали интал.
Для лечения бронхиальной астмы из гормональных препаратов в ингаляциях применяют гидрокортизона гемисукцинат — 0,5—1 мл (12,5—25 мг), преднизолона хлорид— 0,5—1 мл 3 % раствора (15—30 мг), а также бекло-метазон (бекотид), который в отличие от гидрокортизона и преднизолона обладает выраженным местным действием.
К побочному действию беклометазона (бекотида) относятся: сухость слизистой оболочки полости рта, молочница, изменение вкуса, раздражение трахеи.
Кромолин-натрий (интал) не обладает антигистаминным, бронходилатирующим, стероидным действием. Он стимулирует мембраны тучных клеток, предотвращая их дегрануляцию и задерживая высвобождение из них медиаторных веществ, способствующих развитию бронхо-спазма, аллергии и воспаления. Препарат выпускают в виде порошка в капсулах (20 мг).
Для ингаляций порошок распыляют при помощи специального карманного турбоингалятора («Спинхалер») 4 раза в день. Продолжительность действия около 5 ч. Препарат эффективен у больных атопической формой бронхиальной астмы. В период отмены стероидных гормонов можно применить интал.
Иногда ингаляции интала вызывают непродолжительный кашель, кратковременный бронхоспазм, аллергическую сыпь, эозинофильную пневмонию.
В некоторых случаях приступы удушья могут развиться у больных после отмены длительно применявшихся кортикостероидов (преднизолона, кенокорта, полькорталона). Аналогичный эффект отмены может наступить и при использовании интала.
В этих случаях необходимо восстановить прием указанных препаратов.
В связи с тем, что лечебный эффект кортикостероидов наступает не ранее чем через 12—24 ч, необходимо в этот промежуток времени применять бронхоспазмолитические и отхаркивающие средства.
При бронхиальной астме возможна гиперкриния, которая является причиной нарушения бронхиальной проходимости. Для разжижения бронхиального секрета широко используют в ингаляциях настои, отвары, экстракты лекарственных растений.
С этой целью назначают в ингаляциях экстракт или настой листьев подорожника, ипекакуаны, грудной эликсир, ацетилцистеин (мукосольвин), бромгексин (бисольвон), 1 % раствор калия йодида.
Мукосольвин и бромгексин в ингаляциях следует назначать с осторожностью, так как эти препараты, оказывая муколитический эффект, способны поддерживать, а иногда усугубить бронхоспазм.
Для улучшения выделения мокроты часто эффективно теплое и обильное питье или назначение либексина, который не угнетает дыхательный центр. В период астматического состояния следует воздержаться от назначения противокашлевых средств.
Ингаляционная терапия больных бронхиальной астмой наиболее часто применяется при сочетании ее с бактериальными поражениями дыхательных путей. Для ликвидации острого или обострении хронического сопутствующего воспалительного процесса при бронхиальной астме Л. В.
Вишнякова и соавторы (1983) рекомендуют применять антибиотики, сульфаниламидные препараты, фитонциды, отхаркивающие и муколитические средства. Антибиотики подбирают с учетом чувствительности и при отсутствии аллергических реакций.
Из антисептиков в ингаляциях назначают растворы фурацилина (1 : 5000), этакридина лактата (0,1 % раствор)—по 3 мл на ингаляцию в течение 5—8 дней.
При грибковом поражении назначают 1 % раствор калия йодида, водорастворимую соль леворина или нистатина. При геморрагическом бронхите используют ингаляции кальция глюконата, тромбина.
А. Б. Бахадыров (1981) рекомендует во всех случаях при инфекционно-аллергической бронхиальной астме в стадии обострения воспалительного процесса в бронхах или легких основное лечение дополнять антибиотиками.
Назначать антибиотики лицам, страдающим бронхиальной астмой или так называемым астматическим бронхитом (предастмой), необходимо крайне осторожно, так как практически все антибиотики обладают аллергенными свойствами. Их применение показано только в тех случаях, когда бронхиальной астме сопутствует гнойно-воспалительный процесс (гнойный бронхит).
Таким образом, при лечении больного бронхиальной астмой необходимо учитывать особенности клинической формы, стадию болезни, период ремиссии или обострения.
Препаратом выбора является дозированный аэрозоль «Эфатин», а при возможности лучше применять беротек, сальбутамол.
Бронхоспазмолитические средства показаны в утренние часы (1—2 ингаляционные дозы сальбутамола или аналогичного (32-стимулятора), так как в это время чаще нарушено дыхание и затруднено отхождение мокроты.
Желательно назначать одновременно отхаркивающие средства. Необходимым условием является активная дыхательная гимнастика.
Источник: http://spravr.ru/bronhialnaya-astma.html