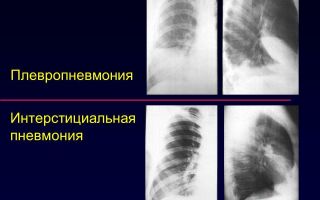
Плевропневмония: симптомы и лечение
Плевропневмония — это тяжелая и острая форма воспаления легких, в которое вовлечены одна или несколько долей легкого.
Плевропневмония или крупозная пневмония является вирусным и опасным заболеванием. Оно может начаться как самостоятельное заболевание, так и в виде осложнения какой-нибудь болезни, например, после перенесенного на ногах гриппа, ОРВИ или ОРЗ. Кроме этого, плевропневмония может поразить человека, у которого наблюдается физическое истощение сил.
Симптомы плевропневмонии настолько ярко выражены, что перепутать их с симптомами другой болезни крайне сложно. Медики отмечают, что человек заболевший плевропневмонией помнит не только день, когда это произошло, но и час, а иногда и минуту.
Начинается плевропневмония с сильного озноба, затем повышается температура до 40 градусов, после этого больной чувствует боль в грудной клетке, которая делается сильнее при дыхании.
Если воспаление произошло в нижних отделах легких, то кроме боли в грудной клетке присоединяется боль в животе. Кроме этого, у больного наблюдается вялость и сильные головные боли, похожие на мигрень.
Так же отличительной чертой плевропневмонии является отдышка.
У детей кроме описанных выше симптомов при вдохе можно увидеть втягивания кожи с той стороны, где происходить воспаление.
На третий-четвертый день у больного вместе с кашлем начинает выходить мокрота в больших количествах, которая, как правило, бывает рыжего или даже коричневого цвета, появляется сильный кашель.
Плевропневмония обычно протекает на протяжении двух недель, но если больной вовремя не обратиться к врачу, то это может грозить серьезными последствиями.
Как мы уже сказали, больной должен немедленно обратиться за врачебной помощью, если этого не сделать, то могут последовать серьезные осложнения плевропневмонии или даже смерть.
Осложнения при плевропневмонии могут иметь различный характер, например, может произойти заражение крови, обостриться заболевания сердца, если они были, а если же заболеваний сердца не наблюдалось, то плевропневмония может дать осложнения именно на этот орган, так осложнения плевропневмонии можно разделить на легочные и не легочные.
О легочном изменении можно говорить тогда, когда под воздействием болезни легкое становится практически безвоздушным и в нем много мясистой ткани, которая на разрезе суховата.
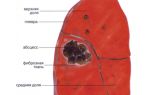
Также о легочном осложнении свидетельствует гнойное расплавление посередине того места, где находится очаг воспаления, что влечет за собой абсцесс легкого, а иногда и гангрену.
Еще к легочным осложнениям относятся такие заболевания как бронхообструктивный синдром. Отдельно хочется сказать о дыхательной недостаточности, которая тоже может произойти в виде осложнения.
Острая дыхательная недостаточность является серьезным осложнением, которое может дать плевропневмония. Дыхательная недостаточность начинается тогда, когда происходит отек легкого, у больного в это время увеличивается отдышка, дыхание более затруднено.
При отеке легкого у больного начинаются влажные хрипы.
Что касается внелегочных осложнений плевропневмонии, то в числе самых тяжелых стоит инфекционно-токсический шок. Он, конечно, бывает при любом виде пневмонии, но особенно ярко выражен при плевропневмонии.
Также могут наблюдаться и психические расстройства, особенно, если плевропневмония поразила пожилого человека или человека, который злоупотребляет алкоголем.
Кроме этого, может быть и анемия, но эта форма осложнения проходит сама собой и не требует дополнительного медицинского вмешательства. Часто анемия, как осложнение бывает гемолитической, но иногда анемия может случиться как реакция на лекарственные препараты.
Плевропневмония может вызвать и менингоэнцефалит или менингит, но в наши дни, по утверждению врачей, такие осложнения встречаются крайне редко.
После того как температура спадет, некоторые больные могут чувствовать вялость, усталость, оглушененность, другие же больны могут быть, наоборот, излишне возбудимы, эмоциональны, плаксивы. Все эти симптомы должны учитываться врачом, и положены в основу лечения.
Хочется отметить, что осложнений от плевропневмонии может быть множество, мы же перечислили самые серьезные и часто встречающиеся осложнения от этой болезни.
Также надо заметить, что при современной медицине, у детей вообще не наблюдаются осложнения от плевропневмонии.
Лечении плевропневмонии требуется проводить медикоментозно, и самолечением тут заниматься нельзя. Мы вам расскажем о самых распространенных методах лечения, но в любом случае, при обнаружении симптомов плевропневмонии нужно незамедлительно обратиться к врачу.
Итак, лечение плевропневмонии рекомендуют проводить Сульфадимезином и каким-нибудь антибиотиком, зачастую врачи назначают при этом заболевании Тетрациклин, который нужно принимать в первые 2 дня болезни 4 раза по 100.00. единиц, на третьи сутки дозу антибиотика нужно снизить, но это зависит от состояния больного.
Как только температура немного понизиться нужно начинать бороться с признаками дыхательной недостаточности, но методы борьбы для всех больных разные, поэтому нужно обратиться к своему доктору за консультацией
Также при плевропневмонии может быть произведено лечение на основе кислородной терапии. Если же больной чувствует боль в местах воспаления, то может быть произведено облучение кварцем, а так же лечение горчичниками, иногда может быть прописана УВЧ-терапия
В первые часы болезни, если больной своевременно обратиться к врачу, то может быть проведена физиотерапия, которая может включать в себя кальциоионтофорез, деартимию узлов и кварцевое облучение.
Подведя итог, хочется сказать, что если при малейших симптомах плевропневмонии больной сразу обратиться к врачу или вызовет “Скорую помощь”, то при надлежащем правильном лечении, плевропневмония пройдет не оставив после себя никаких следов.
Рекомендуем: http://zdravyshka.ru/Lechenie-narodnymi-sredstvami/Bolezni-organov-dyhaniya/plevropnevmoniya.html
Источник: http://med-lore.ru/meditsina/lechebnye-protsedury/3595-plevropnevmoniya-simptomy-i-lechenie
Крупозная пневмония: симптомы, стадии, лечение, осложнения, диагностика, признаки
Синонимами крупозной пневмонии являются термины «долевая пневмония» и «плевропневмония». Заболевание вызывается I—III типом пневмококков. Оно начинается в виде сравнительно небольшого очага микробного воспаления, отличающегося высокой степенью активности.
За счет избыточной отечной жидкости воспаление «расползается, как масляное пятно» (последняя фраза является ассоциативной и предложена патологоанатомом проф. В. Д. Цинзерлингом, чтобы подчеркнуть быстроту распространения процесса по легочной ткани) от альвеолы к альвеоле по коновским порам или по бронхиальному дереву.
Пневмококки при этом находятся по периферии отека, вызывают усиление сосудистой проницаемости вновь инфицированной ткани за счет образования гемолизинов, гиалуронидазы, лейкоцидина.
Причины крупозной пневмонии
В то же время, в случае стафилококковой пневмонии, имеется ярко выраженная склонность к развитию некроза легочной ткани и абсцедированию. При стафилококковой, стрептококковой формах заболевания, возбудители находятся в центре очага пневмонии, т. е. в фокусе некроза, вызываемого их токсинами.
Лейкоцитарный вал, окружающий некротический очаг, наполнен фагоцитирующими микроорганизмы лейкоцитами. Альвеолы, расположенные по периферии вала, заполнены фибрином, а более отдаленные от некротического очага альвеолы — серозным экссудатом.
При тяжелом течении заболевания, массивном поражении легких выявляются множественные абсцессы, как правило, мелкие или сливающиеся в более крупные — так называемая стафилококковая деструкция.
Фридлендеровская пневмония отличается исключительно тяжелым течением, что обусловлено способностью возбудителя выделять токсин, способствующий тромбозу мелких сосудов по периферии фокуса. Экссудат и мокрота имеют слизеподобный, желеобразный характер с запахом подгоревшего мяса.
Вышеперечисленные отличительные свойства, присущие конкретным возбудителям пневмонии, могут быть существенно сглажены за счет применения антибактериальных препаратов.
В патогенезе пневмоний большое значение имеют специфические и неспецифические реакции организма в ответ на инфекционное воспаление.
При бактериальных пневмониях большую роль играет выраженность лейкоцитарной реакции и фагоцитарной активности лейкоцитов, комплементарной, лизоцимной и фагоцитарной активности сыворотки.
Иммунологические нарушения представлены изменениями концентрации IgA, IgM, IgG, суммарного содержания Т-лимфоцитов и их пролиферативной активности, способностью к антитело-образованию.
Морфологическая картина. Длительное время классическим признаком крупозной пневмонии являлась стадийность ее течения с чередованием стадий прилива, серого и красного опеченения, стадии разрешения.
В стадии прилива имеется выраженная экссудация в альвеолах и межуточной ткани легких, гиперемия и стаз в микрососудах легких. Длительность данного периода составляет 12—48 ч.
Постепенно экссудат в альвеолах принимает фибринозный характер, диапедез эритроцитов в альвеолы приводит к появлению в пневмоническом фокусе массивного очага плотной легочной ткани, что внешне напоминает цвет сырой печени (это и послужило ассоциацией к названию «красное опеченение»).
В дальнейшем процессы фагоцитоза микробов происходят за счет лейкоцитов, проникающих в альвеолы путем диапедеза. Эритроциты распадаются с превращением гемоглобина в гемосидерин, который также фагоцитируется лейкоцитами. Очаг пневмонии приобретает серый цвет, напоминающий цвет вареной печени.
Длительность данного процесса колеблется от 2 до 6 сут. Стадия разрешения заключается в разжижении и растворении фибрина, постепенном рассасывании экссудата.
В настоящее время проследить четкую стадийность в течении крупозной пневмонии удается сравнительно редко. Одно из объяснений этому факту находят в широком применении антибиотиков и их влиянии на течение пневмонического процесса.
После ликвидации инфильтративных явлений в легких у большинства больных патологических изменений не отмечается, однако у 50 % пациентов на месте очаговых пневмонических инфильтратов выявляются небольшие пневмо-склеротические участки, там же удается обнаружить уплотнения перибронхиальных тканей.
Симптомы и признаки крупозной пневмонии
Заболевание начинается с потрясающего озноба, который спустя 30—40 мин переходит в ощущение жара, температура тела поднимается очень быстро и может достигнуть критических в плане витальных функций организма значений. Обычно температура повышается до 39—40 °С и на этом уровне держится несколько дней. Медикаментозное лечение существенно влияет на уровень температуры и характер ее колебаний в течение суток.
В ближайшие часы после начала заболевания возникают боли в боку, обусловленные поражением плевры. Чаще всего они носят колющий характер, по выражению больных — «кинжал в боку». Боли провоцируются кашлем и дыхательными движениями.
Их интенсивность варьируется, но следует иметь в виду, что у некоторых пациентов выраженность болевого синдрома приводит к ДН. Иногда заболевание начинается с появления плевральных болей.
Характерна поза пациента с элементами непроизвольный фиксации дыхательных экскурсий на пораженной стороне: больной лежит на боку на стороне пневмонии или прижимает руками стенку грудной клетки над локализацией боли, т. е. над проекцией пневмонического очага.
В этом случае своевременная адекватная анальгезия и фиксация грудной клетки тугой повязкой (например, простыней) приносят видимое облегчение больному.
В первые часы заболевания быстро нарастают симптомы интоксикации: ухудшение самочувствия, нарастание головных болей, слабость, недомогание. Появляется характерный кашель — своеобразное покашливание, по которому при определенном опыте может быть с большой долей вероятности заподозрена крупозная пневмония.
Динамика изменений кашля такова: в самом начале заболевания он носит сухой характер, но спустя несколько часов появляется серозная мокрота с примесью крови — кровохарканье. Могут наблюдаться прожилки крови или ее сгустки, их интенсивность колеблется.
Цвет крови закономерно изменяется от темно-красного в 1-2-е сутки заболевания до красно-коричневого и ржавого, который свидетельствует о разгаре процесса фагоцитоза гемосидерина нейтрофилами. В дальнейшем мокрота носит слизисто-гнойный характер, который зависит от адекватности проводимой антибактериальной терапии, и под ее влиянием мокрота становится слизистой.
Количество мокроты зависит от темпов освобождения альвеол от разжиженного экссудата и секреции бронхиальных желез.
При осмотре пациента в первые сутки заболевания обращает внимание вынужденное положение больного в постели, цианоз губ. Классическим считается симптом наличия гиперемии щек, более выраженной на стороне пневмонии. Падение температуры тела сопровождается обильным потоотделением.
В последующие дни заболевания исчезает цианоз, постепенно уменьшаются и исчезают плевральные боли, температура становится субфебрильной и в последующем нормализуется.
Источник: http://www.wyli.ru/zdorove/meditsina/pulmonologiya/krupoznaya-pnevmoniya-simptomy-stadii-lechenie-oslozhneniya-diagnostika-priznaki.html
Плеврит — симптомы и лечение
Воспаление плевры или плеврит — начинает формироваться, если что-либо (чаще всего это вирусы или бактерии) раздражают плевру и провоцируют воспалительный процесс.
Общая информация
В плевральной области может скапливаться жидкость. Такая форма называется выпотом плеврального типа, или экссудатом.
Однако ее может и не наблюдаться, что следует воспринимать, как сухую форму плеврита. После того как воспаление плевры становится меньше, она возвращается к привычному состоянию легких.
У некоторых людей образуются спайки между слоями плевры, то есть отмечается сращивание ее соединений.
Симптомы
Одним из самых частых симптомов плеврита являются болезненные ощущения в грудине, как при воспалении легких. Чаще всего они развиваются внезапно и сопровождаются определенным незначительным дискомфорт.
После этого боли становятся форсированными и острыми. Следует отметить, что некоторые больные ощущают ее только в том случае, когда глубоко дышат или кашляют (пневмония имеет схожие симптомы).
Других же, боли в легких беспокоят без перерывов и становятся форсированными при глубинном дыхании и кашле.
Чаще всего они локализуются с одной из сторон грудной клетки, над воспалительной областью. Однако они могут отдаваться в брюшную область, шею и плечо.
Следует отметить другие симптомы, а именно:
- дыхание чаще всего становится форсированным и поверхностным, потому что глубинные дыхательные процессы форсируют болезненные ощущения;
- мышцы на пораженной стороне функционируют в меньшей степени, чем на здоровой;
- при накоплении значительного соотношения жидкости, слои плеврального типа отдаляются друг от друга — в связи с этим боли в грудине и легких исчезают, их лечение необходимо начинать как можно скорее;
- значительное количество жидкости может провоцировать трудности при расширении одного или обоих легких в рамках респираторного процесса — это приводит к дыхательному дистресс-синдрому, который похож на то, как развивается пневмония.
Сухой и гнойный плеврит
При сухой форме плеврита отмечаются болезненные ощущения в грудиной области. Они имеют тенденцию к усилению при осуществлении вдоха, при наклоне назад или в другую сторону.
Болезненные ощущения могут усиливаться, а затем утихает, если больной ляжет на бок. Вероятна боль, которая отдается в область шеи и мышц в верхней области тела, отмечается учащенное дыхание.
При гнойной форме плеврита формируются болезненные ощущения в грудине и легких. Они усиливаются в рамках дыхательного процесса и при повышенных температурных показателях тела. Часто при представленном типе плеврита формируется озноб, одышка, ускоренное выделение пота и форсированная тахикардия. Эти симптомы указывают на то, что требуется скорейшее лечение.
Причины формирования
Факторами формирования плеврита могут оказаться простудные недуги, пневмония. Кроме того, толчком может стать:
- чрезмерное охлаждение;
- переутомление;
- некорректно составленный график питания, сказывающийся на легких;
- повышенная степень чувствительности к определенному медикаментозному средству, симптомы которого проявляются и в аллергии.
Часто фактором, повлиявшим на то, что формируется плевральная патология, оказываются системные сбои в работе соединительной ткани. Речь идет о ревматизме или, например, системной красной волчанке. Другие причины сводятся к новообразованиям, тромбоэмболии и тромбозу артерий легочного типа.
Механизм возникновения плеврита легких может быть аллергическим. Значительная роль в происхождении бластоматозного плеврита отводится блокировке выделяемым доброкачественных новообразований в лимфатических узлах. Это же касается лимфо – и венозных сосудов, потому что опухоль проникает из органов, располагающихся рядом. Вследствие этого разрушаются серозные покровы.
Одним из факторов, усугубляющих симптомы плеврита, может оказаться онкологическое заболевание. Чаще всего это рак молочной железы или легких, продуцирующий метастазы в плевральную область.
Экссудативный плеврит
Отдельно следует отметить такую форму заболевания, как экссудативный плеврит. О том, каковы его симптомы далее. На первичном этапе плеврита, как и когда начинается пневмония, отмечаются:
- болезненные ощущения в боку;
- снижение амплитуды респираторных движений пораженной стороной грудины;
- специфический отзвук трения в плевральной области.
Часто образуется сухой кашель, имеющий рефлекторное происхождение. В процессе накопления выпота болезненные ощущения в боку пропадают, формируется ощущение тяжести.
Одновременно с этим увеличивается одышка, цианоз медиальной интенсивности, незначительное набухание пораженной стороны, а также сглаживание пространства между ребрами.
Образуются сбои в функционировании сердечной и сосудистой системы (это же возникает, когда проявляется пневмония). Сбои выражаются в снижении ударного и минутного объема сердечной мышцы.
Это происходит, потому что снижается эффект притягивания крови в централизованные вены. На этот процесс воздействуют вентиляционные дефекты, смещение сердечной мышцы и крупных сосудов при излишне активных плевральных выпотах.
Отмечается увеличение компенсаторной тахикардии, планомерно снижается давление артериального типа.
Диагностические методы
Идентификация плеврита редко связана с затруднениями, потому что болезненные ощущения очень типичны.
При помощи стетоскопа специалист получает возможность слышать специфический скребущий звук, который называется шумом при трении плевральной области. Следующей мерой, позволяющей подтвердить диагноз, является рентген.
Однако даже в том случае, когда рентгенологическое обследование грудины не указывает на патологию, оно может идентифицировать перелом реберной кости.
Также с помощью рентгена выявляется пневмония или сосредоточение жидкости в плевральной области, которое не сопряжено с воспалительными процессами плевры.
Восстановление организма
Процесс терапии подразумевает под собой терапию основного недуга, который привел к формированию плеврита. Такой методикой является антибиотикотерапия при воспалении легочной области и туберкулезе. Специалист назначает:
- препараты, оптимизирующие иммунитет;
- витаминные комплексы;
- кодеин и другие наркотические компоненты, которые представляют собой мощные лекарственные вещества, подавляющие боль. Однако их недостаток заключается в том, что они усугубляют кашель. Это не является желательным, потому что глубинное дыхание и потребность в кашле помогают справиться с таким явлением, как пневмония.
В связи с этим, когда дыхательный процесс становится болезненным в меньшей степени, больному плевритом показано глубинное дыхание и перманентное откашливание.
Следует отметить, что кашель будет менее болезненным, если сам пациент или кто-то из его родственников в этот момент крепко прижмет подушку или небольшой мягкий валик к пораженной стороне грудины.
Это будет создавать препятствия ее движению и, следовательно, болезненным ощущениям.
В то же время, фиксирование грудной клетки, которую в некоторых случаях проводят для снижения ее расширения при осуществлении дыхания, позволяет увеличить вероятность того, что разовьется пневмония. Ее симптомы будут более угрожающими, а лечение – проблемным.
Дополнительные меры воздействия
Если лечение антибиотиками и простыми медикаментозными средствами не помогает, то специалисты настаивают на применении других мер воздействия.
В частности, осуществляются проколы в грудине (так называемая плевральная пункция). Ее целью является
удаление воспалительной жидкости и уменьшение последствий дыхательной недостаточности.
Она формируется при сдавливании легочной ткани большим соотношением выпота.
При необходимости осуществляется дренаж плевральной области. Для этого в представленную полость вставляют трубки, именно по ним гной выводят наружу, что облегчает симптомы и дальнейшее лечение. Еще одной из дополнительных мер воздействия является внедрение в плевральную область мощных антибиотических средств.
Необходимо откачать гной, при необходимости удалить спайки и тщательно промыть плевральную полость при помощи антисептического состава.
Осложнения
Воспаление плевральной области провоцирует осложнения, к ним относится:
- трансформирование в хроническую форму;
- прорыв гнойных изъявлений в легочную область или посредством грудной стенки наружу с формированием свища — он представляет собой канал, который соединяет плевральную область с внешней средой или легкими, поэтому его прорыв будет серьезной угрозой жизни пациента;
- сепсис, который выражается в проникновении инфекционного процесса в кровь с последующим образованием гнойных очагов в других органах.
Профилактика
Профилактические меры, как и лечение, должны быть комплексными. Профилактику следует начинать сразу же после выздоровления или проведения операции. С этой целью укрепляют иммунитет, используя витаминные и минеральные комплексы. Показано своевременное восстановление при болезнях почек, сердца и других, которые теоретически могут спровоцировать патологию.
Воспалительные процессы в области плевры – это опасные проявления, которые могут угрожать жизни человека. При подозрении на представленную патологию необходима консультация специалиста и начало комплексного лечения.
загрузка…
Источник: http://YaDishu.com/drugie-zabolevaniya/plevrit/vospalenie-plevri.html
Крупозная пневмония (плевропневмония)
КРУПОЗНАЯ ПНЕВМОНИЯ (или плевропневмония) – это острое инфекционно-аллергическое заболевание, при котором поражается одна или несколько долей легкого, а также плевра, с развитием в них фибринозного воспаления. Возбудителем болезни являются пневмококки и клебсиела.
По классическим представлениям крупозная пневмония проходит в своем развитии 4 стадии: прилива (первые сутки), красного опеченения (2-3 сутки), серого опеченения (4-6 сутки) и разрешения (наступающего на 9-11 день болезни). По мнению Лешке (1931) и В.Д.Цинзерлинга (1939) стадийность заболевания представляется иной:
- микробный отек (серозное воспаление в ответ на внедрение и размножение пневмококков),
- лейкоцитарная инфильтрация (серозно-гнойное воспаление),
- стадия опеченения, имеющая два варианта течения (серой и красной гепатизации)
- разрешения.
При этом у одного больного возникает один из вариантов гепатизации,чаще серой, характеризующейся фибринозным воспалением в легком. Красный вариант гепатизации или фибринозно-геморрагическое воспаление развивается у лиц, страдающих алкоголизмом, заболеваниями крови, ослабленных и истощенных больных и протекает очень тяжело.
Воспаление при крупозной пневмонии начинается с поражения нескольких альвеол, однако процесс стремительно распространяется вширь (по порам Кона), что обусловлено гиперчувствительностью немедленного типа к пневмококкам. Вслед за поражением паренхимы доли легкого, в процесс вовлекается плевра, где возникает реактивное фибринозное воспаление.
Поражение бронхов при этой разновидности пневмонии незначительное. Стадия разрешения наступает на 9-11 сутки болезни. Фибринозный экссудат под воздействием ферментов нейтрофилов и макрофагов подвергается расплавлению и рассасыванию, элеминируется с мокротой и лимфой.
Экссудат на плевре частично рассасывается, частично замещается соединительной тканью.
Пневмония, вызванная Klebsiella pneumoniae, называется фридлендеровской пневмонией. Она имеет следующие особенности:
- обычно поражается часть доли, чаще – верхней;
- экссудат, помимо лейкоцитов и фибрина, содержит много слизи и поэтому имеет вязкий вид;
- в очагах воспаления нередко возникают обширные некрозы вследствие тромбоза сосудов с последующим нагноением.
К общим изменения, возникающим при крупозной пневмонии, относятся полнокровие и дистрофические изменения внутренних органов, гиперплазия лимфоузлов, селезенки и костного мозга.
Осложнения крупозной пневмонии принято классифицировать на легочные и внелегочные. Легочные осложнения развиваются в связи с нарушением фибринолитической функции нейтрофилов и макрофагов. При этом экссудат плохо рассасывается, подвергается организации, что именуется карнификацией.
Кроме этого могут возникнуть абсцессы и гангрена легких, гнойный плеврит и эмпиема плевры, хроническая пневмония. Внелегочные осложнения являются результатом лимфо- или гематогенной генерализации инфекции.
К ним относятся гнойный медиастинит, перикардит, миокардит, эндокардит, перитонит, менингоэнцефалит и др.
Источник: http://meddoc.com.ua/plevropnevmoniya/
Крупозная пневмония (плевропневмония), Диагнозы, Что такое, Симптомы (признаки и диагностика), лечение, профилактика
Данная информация не может использоваться при самолечении!
Обязательно необходима консультация со специалистом!
Какую пневмонию называют крупозной?
Крупозная пневмония (плевропневмония) — это один из видов пневмонии, острого инфекционного заболевания легких, при котором поражается целая доля (иногда две или три) легкого с обязательным вовлечением в патологический процесс плевры (оболочки легкого).
В зависимости от локализации воспалительного очага она может право- или левосторонней, а также верхне-, нижне- или среднедолевой. Чаще всего возбудителями плевропневмонии становятся пневмококки или диплобацилла Фридлендора, что бывает крайне редко.
Как развивается клиника заболевания?
Присущая ранее клиническому течению крупозной пневмонии цикличность с оформленными стадиями сегодня уже не наблюдается. Начинается заболевание остро с повышения температуры тела до 39–40°C, сильнейшего озноба, головной боли.
Почти сразу появляется боль в грудной клетке, особенно усиливающаяся во время кашля и глубокого вдоха. Из-за этого дыхание становится осторожным, поверхностным.
В зависимости от расположения патологического очага и степени вовлечения в процесс плевры боль может «симулировать» инфаркт миокарда, острый аппендицит, острый холецистит и другие болезни.
Лицо больного имеет характерный вид: блестящие глаза, сухие вишнево-красные губы, яркий румянец, иногда только на одной щеке со стороны пневмонии. Нередко на лице и шее можно видеть герпетические высыпания. Кашель сначала сухой, слабый.
Но постепенно начинает появляться мокрота, которая из-за своей вязкости и густоты очень плохо откашливается. Характерная раньше для плевропневмонии ржавая мокрота уже не встречается. В разгар заболевания дыхание становится крайне затрудненным, больной стонет на выдохе.
Может появиться синюшность губ, носа.
Если диагноз крупозной пневмонии поставлен вовремя и незамедлительно начато лечение, прогноз заболевания вполне благоприятный.
В противном случае возможно развитие осложнений, которые иногда протекают крайне тяжело и представляют опасность для жизни больного: дистрофические изменения в печени и миокарде, острый гломерулонефрит, рубцовые изменения в легких, сердечно-легочная недостаточность, эмпиема плевры, острый эндокардит аортального клапана, неврологическая симптоматика (галлюцинации, психозы) и другие.
Примерный алгоритм обследования
Диагностика крупозной пневмонии осуществляется на основании жалоб и данных объективного обследования (осмотр больного, перкуссия и аускультация легких).
Для постановки окончательного диагноза обязательно проводится рентгенологическое обследование органов грудной клетки, выполняются клинический и биохимический анализы крови, общий анализ мочи, посев мокроты на флору с определением ее чувствительности к противомикробным лекарственным препаратам. Иногда требуются консультации кардиолога, хирурга, фтизиатра, психиатра-невролога.
Особенности лечения крупозной пневмонии
Больные с плевропневмонией подлежат обязательной госпитализации с соблюдением строгого постельного режима на протяжении всего лихорадочного периода. С первого дня назначаются антибактериальные препараты сначала пенициллинового ряда, а затем — с учетом установленной чувствительности возбудителя к ним.
При тяжелом течении заболевания возможно назначение сразу двух антибиотиков. Отменяются эти препараты только после стойкой нормализации состояния больного.
В состав комплексной терапии крупозной пневмонии входят лекарственные препараты, расширяющие просвет бронхов и разжижающие мокроту, отхаркивающие средства, обезболивающие препараты (при сильных болях). Лечение тяжелых форм заболевания не обходится без проведения внутривенных капельных вливаний.
При стойком снижении температуры и уменьшении симптомов интоксикации и недостаточности дыхания рекомендованы массаж грудной клетки, лечебная физкультура, физиопроцедуры. Питание больного должно быть белково-витаминизированным.
© 2017 apreka.ru. vet.apreka.ru . Использование материалов разрешено с указанием ссылки на сайт. Все наименования торговых марок принадлежат их законным правообладателям.
Источник: http://1lustiness.ru/zhenskie-bolezni/kategoriya/77503-krupoznaya-pnevmoniya-plevropnevmoniya-diagnozy-chto-takoe-simptomy-priznaki-i-diagnostika-lechenie-profilaktika
Плевропневмония лечение антибиотиками
Streptococcus pneumoniae сегодня остается наиболее распространенным возбудителем частичной пневмонии.
Поэтому в случаях легкого типичного течения заболевания рациональным является назначения полусинтетических пенициллинов per os, при умеренном течении – внутримышечно (в/м), тяжелом – внутривенно (в/в).
К полусинтетическим пенициллинам относится амоксициллин, ампициллин, карбенициллин и др.
Если необходимо лечить больного, который ранее принимал препараты пенициллинового ряда, то есть есть вероятность выделения пенициллин-резистентных штаммов, следует назначить полусинтетические пенициллины с ингибиторами бета-лактамаз в зависимости от тяжести течения — per os, в/м или в/в. Эта группа антибиотиков представлена комбинацией амоксициллина и клавулановой кислоты (амоксиклав) и комбинацией ампициллина и сульбактама (уназин).
Тяжелобольные и пациенты, у которых подозревают наличие стафилококковой или грамотрицательной инфекции, должны дополнительно к в/в инъекциям полусинтетических пенициллинов получить антибиотики, которым не способны противостоять организмы, причиняющие заболевание, например, фторхинолоны (офлоксацин, норфлоксацин — 200-400 мг дважды в сутки) и аминогликозиды (гентамицин — 2-5 мг/кг ежесуточно в разделенных дозах каждые 8 ч внутривенно). В случае отсутствия патогенных организмов на культуре и удовлетворительного течения заболевания можно отказаться от офлоксацина и гентамицина и продолжить лечение с применением полусинтетических пенициллинов.
Эффективность базисного антибиотика оценивают от начала лечения не ранее чем через 72 ч. Основными признаками положительного результата является снижение температуры, уменьшение интоксикации. Отсутствие эффекта требует замены препарата на альтернативный вариант.
Длительность антибактериальной терапии при легком и умеренном течении и отсутствии осложнений не превышает пяти-семи дней или два-три дня после нормализации температуры. В большинстве случаев неосложненной пневмококковой пневмонии достаточная продолжительность лечения антибиотиками составляет от семи до десяти суток.
При стафилококковых пневмониях лечение в среднем длится 3 нед.
Необходимо осознавать, что терапия антибиотиками проводится с целью ликвидации признаков микробной агрессии или уничтожения патогенных микроорганизмов и не имеет противовоспалительного эффекта.
Поэтому наличие рентгенологических и аускультативных признаков, характерных для воспалительного процесса, сохранение ускорения СОЭ при нормальной формуле крови и нормальной температуре тела не являются показаниями к продолжению антибактериальной терапии или замены антибиотика.
Такие признаки нуждаются в назначение противовоспалительных препаратов (парацетамол, вольтарен и др.), однако следует помнить, что большинство противовоспалительных препаратов подавляют фагоцитоз, поэтому их длительное применение не рекомендуется.
Устранение плевральной боли. Особое значение имеет уменьшение плевральной боли, чтобы дать больному возможность нормально дышать и эффективно кашлять.
Слабые анальгетики, такие как парацетамол, при этом недостаточны, а некоторым пациентам требуется даже промедол или морфин (10-15 мг) для внутримышечной или внутривенной инъекции.
Пациентам с плохой респираторной функцией опиаты нужно применять очень осторожно.
Лечение с использованием кислорода. Кислородная терапия должна применяться ко всем больным гипоксемией. Высокую концентрацию кислорода следует назначать пациентам, у которых нет гиперкапнии или обструкции дыхательных путей.
Источник: http://www.linezolid.ru/plevropnevmoniya-lechenie-antibiotikami/
Плеврит — что это и как это лечить?
Плеврит у взрослых – распространённое воспалительное заболевание. В большинстве случаев – это синдром, осложнение другой патологии. Обычно вторичная форма недуга – последствия хронических либо острых патологических процессов в лёгких. Симптомы первичного плеврита как самостоятельного заболевания развиваются очень редко. Лечение болезни – очень сложная задача.
Что такое плевра
Это двухслойная гладкая серозная оболочка в виде двух листков. Они окружают лёгкое и выстилают изнутри грудную клетку, образуя плевральный мешок. Различают внутреннюю и наружную слизистую оболочку лёгких, которая активно участвует в газообмене.
Её тонкая оболочка сохраняет лёгкие в расправленном состоянии.
Воздух попадает в лёгкие по дыхательным путям взрослых. Кровь обогащается кислородом, который поступает в каждую клетку организма.
В процессе дыхания лёгочное давление становится отрицательным. В норме в этой полости всегда в умеренных количествах находится серозная жидкость. Тонкие полупрозрачные листки плевры обеспечивают свободное движение лёгких во время вдоха и выдоха внутри жёсткого каркаса грудной клетки.
Причины плеврита
На фоне различных заболеваний развиваются признаки этого тяжёлого симптомокомплекса.
Наиболее распространённые причины недуга:
- Коллагенозы – диффузное поражение сосудов и соединительной ткани. Эти иммуновоспалительные болезни вызывают развитие асептического плеврита у взрослых.
- В полость плевры проникает раздражающее вещество либо инфекционный агент при асбестозе, панкреатите плевры, абсцессе лёгкого, амёбной эмпиеме. Развивается гнойный плеврит.
- Патологический процесс распространяется из лёгкого в плевру при пневмонии, инфаркте лёгкого. Развиваются воспалительные процессы в лёгких взрослых.
- Туберкулёз. Воздействие болезнетворных микробов нередко приводит к развитию туберкулёзного плеврита. В домашних условиях лечение проводится только по рекомендации врача.
- Вирусная и бактериальная инфекция зачастую осложняется развитием выпотного плеврита. Экссудативный плеврит – иное название этого недуга.
Его признаки – последствия инфекции. - Перелом рёбер. Эта травма провоцирует
повреждение плевры и возникновение сухого плеврита. Нередко после перелома развивается гнойный плеврит - Раковые заболевания. До 6% пациентов с онкологией имеют последствия –опухолевое поражение плевры. Лечить такую патологию очень сложно.
- Острые нарушения кровоснабжения лёгких. Почечная недостаточность.
- Нередко встречается плеврит аллергической этиологии, который развивается как специфический тип болезни. В большинстве случаев неспецифическую этиологию имеет такая патология в последние годы.
Симптомы
Две группы признаков проявляются при любом плеврите. Основное заболевание, которое стало причиной плеврита, определяет специфические черты признаков синдромов первой группы.
Симптомы второй группы являются непосредственным проявлением плеврита лёгких. Обычно симптомы этой болезни – последствия патологии дыхательной системы.
Проявления синдрома зависят от разновидности плеврита, причинных факторов недуга.
Фибринозный плеврит
Это сухая форма патологии:
- Плевральный выпот в виде нитей высокомолекулярного белка откладывается на листках плевры либо подвергается обратному всасыванию при небольшом объёме патологической жидкости. Образование воспалительной жидкости не наблюдается. Это характерные симптомы патологии.
- По характеру выпота эксудативные плевриты у взрослых делятся на гнилостные, геморрагические, гнойные, серозные и прочие плевриты лёгких. Наложение фибрина на плевру обнаруживается при ультразвуковом исследовании.
- Проницаемость её капилляров повышается. Они становятся хрупкими и ломкими. Воспалённая плевра после поражения становится жёсткой и шероховатой. Происходит грубое трение её повреждённых листков слизистой оболочки друг о друга. Это последствия патологических процессов. В начальной стадии недуга непродолжительное время отмечается обширный либо локализованный звук трения плевры. Её шум можно услышать при первичном осмотре, используя стетоскоп.
- При адгезивном плеврите между слипшимися листками плевры образуются плотные фиброзные спайки из соединительной ткани. Это разновидность фибринозного плеврита лёгких в хронической форме. Патология часто становится осложнением пневмонии.
- При туберкулёзе происходит поражение органов дыхания
палочкой Коха. Развивается туберкулёзный плеврит. Вентиляционная функция лёгких
нарушается.Листки плевры значительно утолщаются и сращиваются между собой. Резко ограничивается подвижность лёгкого, совершенно необходимая для дыхания. - При массивных фибринозных наслоениях формируется панцирная плевра. В её плевральных лепестках образуются очаги обызвествления и окостенения.
Типичные проявления сухого плеврита:
- Очень много болевых рецепторов находится в плевре, поэтому боль – основной симптом при сухом плеврите. От локализации процесса зависит интенсивность болезненных ощущений. При кашле, каждом вдохе плеврит лёгких вызывает резкие болевые ощущения.
- Чтобы максимально обездвиживать плевральные листки и ослабить давление жидкости на средостенье, пациенты стараются лежать на больной стороне, поверхностно дышать. Избавиться от выраженного першения в горле народными методами не удаётся.
- В боковом и нижнем сегментах грудной клетки обычно определяются боли. При наклоне в сторону болезненные симптомы становятся более интенсивными. Пациенты жалуются на потливость.
- Больной ощущает быструю утомляемость, вялость, слабость.
Стойкое нарушение аппетита, периодическая головная боль снижают качество жизни. Народными средствами можно снять приступы боли лишь на время.
- Обычно не более чем на 1-1,5 градуса повышается температура тела. Субфебрильная лихорадка сохраняется длительное время.
Если развивается гнойный плеврит, характерна высокая температура. Сухой кашель чаще всего практически не приносит облегчения. Он возникает приступообразно, периодически.
Экссудативный плеврит
Проницаемость поверхности плевры при неинфекционном выпотном плеврите лёгких возрастает. Позже лимфатическая циркуляция затрудняется, если большое количество плевральной жидкости всосаться обратно не может. Листки плевры разъединяет образующийся плевральный выпот, который скапливается в плевральной полости.
Он появляется в виде инфекционного экссудата либо транссудата невоспалительного генеза. Если в плевральной полости возрастает количество жидкости, симптомы плеврита становятся тяжелее.
Естественный процесс дыхания нарушается. Системное венозное и лёгочное давление после нарушения функций органов повышается. Дренаж грудной клетки ухудшается.
Ярко выражены симптомы дыхательной недостаточности.
Экссудат воспалительной этиологии накапливается в плевре. Доктор выявляет набухание шейных вен. Кожа изменяет цвет. Её поверхность приобретает синюшный оттенок.
Характерно выраженное выбухание межреберий грудной клетки пациента. Её поражённая половина визуально объёмнее, чем здоровая. Пациент страдает от чувства тяжести в груди.
Ощущение нехватки воздуха, одышка – постоянные признаки патологии. Её негативное влияние на организм ощущается постоянно.
Диагностика
Опасная болезнь нередко угрожает жизни человека, приносит нестерпимые мучения. Лечение нужно проводить своевременно. Однако нередко симптомы этой тяжёлой болезни мало выражены. Решающее значение при диагностике имеет рентген грудной клетки, который достоверно подтверждает наличие патологии.
Если имеются плевральные сращения, стойкие изменения плевры, выставляется диагноз. Только народными средствами лечить такой недуг невозможно. Плевральная пункция играет важную роль в диагностике тяжёлой болезни. Специалисты определяют консистенцию и цвет патологической жидкости. Проводится её биохимическое исследование. Это специфические признаки недуга.
Лечение
По результатам диагностического исследования проводится терапия болезни. Комплексное лечение плеврита с целью ликвидации основного патологического процесса, на фоне которой возник недуг, назначает только доктор. Это главное условие целительного процесса. В домашних условиях лечение народными средствами назначает врач.
Источник: http://pnevmoniya.com/simptomy/plevrit.html