Лечение фронтита: симптомы и первая необходимость
style=”display:inline-block;width:336px;height:280px” data-ad-client=”ca-pub-9393341921094383″
data-ad-slot=”4576943156″>
Такое заболевание как фронтит встречается довольно-таки часто. Оно представляет собой воспаление в области лобной придаточной пазухи носа. Как правило, воспалительный процесс локализуется в слизистой оболочке, которой выстлана лобная пазуха. Очень многие люди, столкнувшись с такой проблемой, идут к врачу. Они хотят узнать, что такое фронтит: симптомы и лечение этой болезни.
Симптомы хронического фронтита
Длительно протекающий острый фронтит, если его правильно не лечить, может перейти в хроническую форму. При этом вне обострения никаких симптомов может и не наблюдаться.
Если же болезнь обострилась, появляется ощущение распирания и полноты в глубине носа и в соответствующей части лба. Также с пораженной стороны наблюдается чувство давления в глазном яблоке, нарушение обоняния и дыхания.
Появляются выделения из носа казеозного, слизисто-гнойного или же гнилостно-кровянистого характера.
Реже может наблюдаться слезотечение, ухудшение зрения (с пораженной стороны) и фотофобия.
Характерен для этой патологии и выраженный болевой синдром, причем тупая и распирающая боль в проекции лобной пазухи наблюдается практически постоянно, с иррадиацией в область темени, виска и глаза.
При наличии таких симптомов фронтита, необходимо сразу же обратиться к отоларингологу, который расскажет, как проводить лечение фронтита. В противном случае, возможно развитие различных осложнений.
Фронтит – терапия консервативными методами
Если у пациента развивается хронический фронтит — лечение должно быть адекватным, ведь заболевание считается довольно-таки серьезным, способным провоцировать нежелательные осложнения. В первую очередь, применяются медикаменты.
Назначается при такой болезни, как хронический фронтит лечение антибиотиками, которые подбираются строго индивидуально с учетом чувствительности микроорганизмов. Чтобы облегчить состояние заболевшего, используются сосудосуживающие капли.
Может быть рекомендована и противоотечная терапия, которая заключается в приеме антигистаминных лекарственных средств, а порой и мочегонных (фуросемид).
Существует довольно-таки щадящая, но при этом весьма эффективная методика: применение ЯМИК-синус-катетера, позволяющего провести лечение фронтита без прокола. Иногда врачи применяют именно ее, если нет необходимости в оперативном лечении.
Лечение хронического фронтита хирургическим путем
В некоторых случаях делается промывание пазух с помощью трепанопункций. Во время этой процедуры врач делает небольшие проколы пораженной пазухи и через них промывает ее.
А порой проводится целая операция, в ходе которой доктора удаляют все пораженные участки ткани и формируют проток между носовой полостью и фронтальной пазухой.
Такая операция может быть как открытой (при этом выполняется разрез носовой полости), так и закрытой (с использованием эндоскопических методов).
Многие люди ищут информацию о симптомах и лечении хронического фронтита. Но, чтобы узнать мнение об этом врача, лучше посетить его лично. Только он сможет дать конкретные рекомендации после осмотра и диагностики, ведь самолечение в данном случае неэффективно.
Симптомы острого фронтита
Чаще всего данная патология развивается как осложнение ОРВИ, гриппа и других инфекционных болезней. Иногда толчком к развитию заболевания становятся различные травмы околоносовых пазух и носа.
Острый фронтит сопровождается выраженными симптомами и требует своевременного лечения, в противном случае он может перейти в хроническую стадию.
Именно поэтому надо вовремя обращаться к врачу, который все знает о симптомах и лечении фронтита.
Главный симптом – это боль, которая локализуется во лбу, и сопровождается светобоязнью и слезотечением. Боль имеет периодический характер, поэтому ее нередко называют «лобными коликами».
Обычно неприятные ощущения возникает около 10 утра, продолжаются несколько часов, и постепенно стихают к четырем часам дня.
Возникновение болей объясняется тем, что из-за перемены положения происходит задержка выделений.
Присутствуют и общие клинические симптомы, такие как повышенная температура и головная боль, которая при сильной интоксикации может быть очень сильной. Наблюдается общая слабость, головокружение и прочие вегетативные расстройства.
Лечение острого фронтита
Если у больного развивается острый фронтит: лечение, в первую очередь, проводится лекарственными препаратами. Назначаются, чаще всего внутримышечно, антибиотики (чаще всего норфлоксацин, ципрофлоксацин или же цефтриаксон).
Также применяются и сосудосуживающие средства, такие как Вибрацил, а еще – противоотечные препараты (системного действия), например, Дексаметазон. Врач может порекомендовать и антигистаминные лекарства, такие как Эриус и Лоратадин.
Благодаря этому, можно провести лечение фронтита в домашних условиях, обойдясь без прокола.
Если консервативное лечение не дало положительных результатов, то прибегают к хирургическим методам.
Самым распространенным вариантом такого лечения является трепанопункция, которая позволяет эвакуировать из лобной пазухи ее гнойное содержимое, а также ввести туда лекарственные средства.
Правда, если поискать в интернете «форум о лечении фронтита», то можно узнать, что многие считают эту процедуру устаревшей, ввиду ее травматичности.
Есть и более современные способы лечения данной патологии. Во-первых, это обычная пункция с использованием иглы Касирского.
Занимает данная процедура всего лишь четверть часа, причем она почти безболезненна и после нее не остается никаких дефектов и шрамов. Во-вторых, это вскрытие пазухи при помощи видеоэндоскопического оборудования.
При этом расширяется естественное соустье пазухи, и создаются хорошие условия для выхода гноя.
Еще один современный метод – это лечение фронтита небулайзером, то есть с помощью ингаляций. При этом применяются, как правило, различные растения, такие как лаванда, прополис, хрен, чеснок и мать-и-мачеха. Они очень эффективны в борьбе с отеком. При таких патологиях как гайморит – фронтит лечение этим методом дает неплохие результаты, если оно согласовано с врачом.
Лечение фронтита у детей
Чтобы улучшить отток гноя, слизистую среднего носового хода смазывают 0,1% раствором ксилометазолина или 0,1% адреналина. Раствор ксилометазолина можно использовать и в качестве капель для носа.
В начале заболевания рекомендуется соблюдать постельный режим, принимать витамин С и Парацетамол, применять антибиотики в виде аэрозолей. Можно использовать и физиотерапевтические методы лечения.
Если у ребенка болезнь протекает в тяжелой форме, то необходимо лечение в стационаре с антибиотиками.
Итак, фронтит – серьезное заболевание. Поэтому при возникновении первых его симптомов стоит обратиться к врачу-отоларингологу. Самолечение же здесь нежелательно, так как оно не даст каких-либо результатов. Также лечение фронтита народными средствами нежелательно, лучше использовать обычные лекарства, а при необходимости – прибегнуть к помощи хирургов.
Источник: http://NetGaymorita.ru/lechenie-frontita-i-simptomy.html
Острый фронтит: причины, симптомы, лечение
Острый фронтит или фронтальный синусит – это воспаление слизистой лобной пазухи. Такое заболевание встречается значительно реже, чем гайморит, но более опасно осложнениями. Каждая из форм – катаральная, серозная или гнойная требует немедленного лечения.
Причины
Наиболее частыми причинами острого фронтита являются острые респираторные вирусные инфекции (реже бактериальные и грибковые), а также общее переохлаждение. Существует ряд предрасполагающих факторов:
- искривление носовой перегородки;
- увеличение носовых раковин, вызванное хроническим, аллергическим или медикаментозным насморком;
- наличие полипов в полости носа (такие образования перекрывают естественный канал, нарушая отток слизи с пазухи);
- травмы носа либо околоносовых пазух.
Симптомы
Существуют общие признаки заболевания: повышенная температура тела и болезненное состояние пациента. К местным симптомам острого фронтита относят:
- выраженную головную боль, которая наиболее сильно ощущается в районе лобных пазух; она значительно усиливается при наклонах вперед, а также при «постукивании» или надавливании на бровь;
- нарушение либо отсутствие носового дыхания (на стороне пораженной пазухи);
- значительное снижение обоняния, вплоть до полного его исчезновения;
- гнойные или слизистые выделения из носа;
- светобоязнь или обильное слезотечение;
- припухлость, изменение цвета кожи в области инфицированной пазухи и верхнего века.
Диагностика
Определить острый фронтит правосторонний или левосторонний, может только отоларинголог. Он же ставит диагноз, указывая форму заболевания: катаральную или гнойную. На приеме после опроса врач приступает к осмотру носовых полостей – риноскопии.
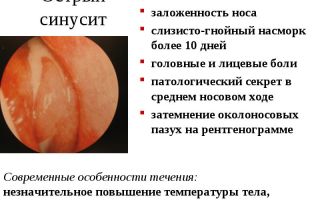
При подозрении на фронтит тщательно обследуется средняя носовая раковина. Наличие в ней выделений, отечности либо утолщения слизистой, может свидетельствовать о развитии фронтального синусита. Для уточнения диагноза зачастую применяется рентгенография, которая выполняется в прямой и боковой проекции.
Лечение консервативное
Как правило, лечение острого фронтита происходит медикаментозно. При легкой форме заболевания антибактериальные препараты в основном назначаются в таблетках или в микстурах, а в первые дни рекомендуется постельный режим.
Если же воспаление проходит в тяжелой форме, то, как правило, больной госпитализируется, а препараты вводятся внутривенно или внутримышечно. Кроме антибиотиков в состав комплексной терапии могут входить следующие лекарственные средства:
- сосудосуживающие;
- противоотечные;
- антигистаминные.
При необходимости прописываются лекарства для нормализации температуры тела и обезболивающие.
Также могут назначаться физиотерапевтические процедуры – СВЧ или УВЧ на область лобной пазухи, прогревания лампой синего цвета или соллюкс (прибор для светолечения). Но применяются такие методы лишь тогда, когда уже обеспечен хороший отток содержимого из воспаленной полости. Ведь в противном случае эти манипуляции могут вызвать только ухудшение состояния здоровья.
Лечение хирургическое
К хирургическому лечению острого фронтита прибегают в случае отсутствия надлежащего эффекта от принятия медикаментов. На это указывают следующие симптомы:
- головная боль усиливается;
- температура тела постоянно высокая или незначительно снижается, а затем стремительно возрастает.
Одним из самых распространённых методов хирургического вмешательства при диагнозе острый гнойный фронтит является на сегодняшний день трепанопункция лобной пазухи. Производится эта не совсем приятная процедура для достижения следующих целей:
- освобождения пазухи от гнойного содержимого;
- промывания полости антисептическими или антибактериальными растворами.
Несмотря на то, что такая манипуляция достаточно распространена, она имеет несколько существенных недостатков. Эта операция высоко травматичная: после вмешательства остается ничем не закрытое отверстие в кости, которое затягивается довольно долго, а вот шрам в районе брови и вовсе остается пациенту «на память».
Но есть также несколько более современных методов лечения:
- пункция лобной пазухи с помощью специальной иглы: выполняется на протяжении 10-15 минут, практически безболезненна, шрамы и дефекты после такой манипуляции отсутствуют;
- вскрытие пазухи при помощи эндоскопического оборудования – цель операции: расширение естественного канала лобной полости и создание условий для оттока гноя.
Осложнения острого фронтита
Острый фронтит опасен тем, что инфекция, поразившая лобные пазухи может перемещаться и вызывать следующие воспаления:
- лобной кости (как правило, гнойное) – остеомиелит;
- тканей, которые расположены вокруг кости – периостит;
- клетчатки глаза.
Также могут развиваться внутричерепные осложнения абсцесс (воспаление) головного мозга, сепсис (попадание инфекции в кровоток) и менингит.
Профилактика заболевания
При диагнозе острый фронтит лечение достаточно длительное и серьезное. Чтобы не подвергать свой организм таким испытаниям, соблюдайте несложные профилактические меры:
- старайтесь избегать переохлаждений, одевайтесь по погоде;
- закаливайте организм, выполняйте элементарные физические упражнения;
- поддерживайте иммунную систему в тонусе;
- своевременно и рационально лечите насморк и ОРВИ.
Острый фронтит – не самое страшное заболевание, но оно опасно осложнениями. Не пренебрегайте нарастающими симптомами, прислушивайтесь к организму, не надейтесь на «авось». Ведь лучше потратить пару часов на установление точного диагноза, чем потом длительно лечить последствия воспаления.
Статья представлена в ознакомительных целях. Назначение лечения должно
производиться только врачом!G+
Источник: http://o-gaimorite.ru/ostryj-frontit/
Лечение острого фронтита
По своему характеру острый фронтит является воспалительным процессом слизистой лобной пазухи. Недуг проявляется не так часто, как воспаление гайморовой пазухи, однако имеет большую серьезность и опасность при развитии осложнений. Каждому человеку важно знать, как развивается острый фронтит и что делать при первых признаках его проявления.
Причины появления и симптоматика
Главным образом переохлаждение организма и острые респираторные вирусные инфекции становятся причиной возникновения болезни. В результате этих факторов фронтит и гайморит появляются в острой форме. Риногенный путь — это способ, через который инфекция транспортируется.
Однако у одного человека острый фронтит появляется, а у другого — нет.
Почему так происходит? Все зависит от так называемой вирулентной инфекции, спровоцировавшей острую респираторную вирусную инфекцию, от того состояния, в котором были защитные силы пациента, то есть иммунитет, и от присутствия предрасполагающих к заболеванию факторов, среди которых отмечаются:
- Изменение формы носовой перегородки.
- Увеличение размеров носовых раковин в результате аллергического, вазомоторного, хронического или медикаментозного ринита, который, в свою очередь, появился из-за привыкания к нафтизину.
- Полипозно-измененная ткань (полипы) в носовой полости (она препятствуют естественному соустью с пазухой, что повреждает работе оттока слизи из пазухи). Хотя полипы по своей природе являются нераковыми круглыми образованиями, возникающими как следствие перерождения слизистой, они все же не дают больному нормально дышать.
- Гематогенный путь. То есть через кровь инфекция из центра воспалительного процесса проникает в лобную пазуху, что провоцирует ее воспаление. Но стоит отметить, что данный фактор проявляется нечасто.
- Травмы околоносовых пазух или непосредственно носа.
- Инородные тела. Иногда инородные тела слишком долго размещаются в носовых проходах, что, в свою очередь, ведет к воспалению. Далее оно переходит на пазухи и носовую полость. Подобные случаи очень часто возникают у детей, когда в носик попадают детали игрушек или мелкие бусины.
Как правило, недуг протекает в тяжелой форме. Возникают общие признаки: повышенная температура тела, симптомы интоксикации, местные признаки. Симптомы местного характера следующие:
- Ярко выраженная головная боль. Она располагается в области лба или лобных пазух. Болезненное ощущение может увеличиваться во время наклонов вперед, при незначительном надавливании на зону брови, легком постукивании.
- Трудность носового дыхания.
- Выделения из носа в виде гноя (гнойный фронтит) или слизи.
- Отсутствие или значительное понижение обоняния.
- Светобоязнь, слезоточивость.
- Припухлость или изменение оттенка кожного покрова в зоне нарушенной пазухи, верхнего века.
Иногда заболевание может возникать в результате длительного протекающего аллергического насморка (вазомоторного ринита) и бронхиальной астмы, которые провоцируют появление отечности слизистой и воспаления. В процессе такой патологии отверстие перекрывается, поэтому оно не может обеспечивать выход жидкости из лобной пазухи.
Диагностика и лечение
Врачи ставят диагноз, основываясь на всех вышеописанных признаках и общей клинической картине.
Важно помнить, что часто острый процесс воспаления, развившись в одной из пазух, транспортируется гематогенно или естественным путем на близлежащие пазухи, которые имеют свойство включаться в воспалительный процесс с ярко выраженной клинической картиной, скрывать первый центр воспалительного процесса. Поэтому крайне важно с целью проверки острого фронтита исключать возможность возникновения иных заболеваний околоносовых пазух.
Как предварительный способ диагностики проводится диафаноскопия, ультразвуковое исследование или термография.
Тем не менее главным способом остается рентгенография околоносовых пазух, которая проводится в разных проекциях с обязательным оцениванием рентгенологической картины пазухи.
Иногда при недостаточной результативности лечения и усложнении клинических признаков назначается трепанопункция лобной пазухи.
Когда фронтит протекает вяло с обострением, проводится дифференциальная диагностика. Острый фронтит нужно отличать от острого риноэтмоидита и острого гайморита. Когда после промывания верхнечелюстной пазухи в среднем носовом ходу и пункции все еще есть гнойные выделения, это сигнализирует о присутствии воспаления в лобной пазухе.
Среди методов лечения особенно результативны народные способы и традиционная медицина. В качестве лечения народными средствами наибольшая эффективность наблюдается при ингаляциях, растворах для промывания носа и использовании капель и мазей.
Если нужно приготовить ингаляцию в домашних условиях, то для этого берется вскипяченная вода в емкости, в нее вливается немного сухого ментола или бальзам «Вьетнамская звездочка». Далее нужно снять емкость с огня и дышать над этим паром 5-7 минут.
Для лучшего результата голову нужно накрыть полотенцем. Для ингаляций часто используют чеснок. Для этого четыре зубчика измельчают и добавляют полстакана кипятка и стакан уксуса. Смешать и дышать над паром смеси трижды в день по 12-15 минут. Голову нужно накрыть. Если вода остывает, необходимо подливать горячую.
Раствор для промывания готовится несложно. Для этого потребуется в 250 мл кипяченой воды смешать 1 ч.л. соли, пару капель масла чайного дерева и щепотку соды. Трижды в день промывать нос. Средство помогает устранить бактерии и инфекции, повысить иммунитет.
Еще один солевой раствор широко применяется как лечение острого фронтита. Он готовится очень просто: в 1 л кипяченой воды добавляется 1 ч.л. соли. Раствор можно приобрести в любой аптеке. Данный метод позволяет больному быстрее избавиться от аллергенов и слизистых выделений, при этом сама слизистая не повреждается.
Дополнительные моменты
В качестве медикаментозного лечения применяются антибиотики и другие медикаменты. Очень часто врач при острой форме фронтита назначает антибиотики широкого круга действия. Популярен Сумамед, а его суточная доза составляет 500 мг. Следует помнить, что курс лечения антибиотиками не должен превышать 14 дней.
Пациентам рекомендовано принимать противоаллергические средства. Например, хорошо подходят Диазолин, Супрастин и Димедрол. Благодаря им снимаются симптомы аллергии и снижается отечность слизистой. С целью выведения гноя из носовой полости специалист прописывает курс приема АЦЦ Лонг. В сутки нужно принимать по 1 таблетке.
Когда нужно поддерживать иммунную систему и микрофлору кишечника, следует принимать такие средства, как Линекс, Пробиовит. Они помогают устранить вредные организмы и сохранять баланс полезных элементов.
http:
Борьба с инфекциями в организме человека должна сопровождаться такими препаратами, как Этазол, Сульфадимезин.
Случается, что никакие методы лечения не помогают. В таком случае врач назначает пункцию лобной пазухи, в ходе которой осуществляется прокол лобной пазухи.
Источник: https://vseogajmorite.ru/frontit/ostryj-frontit.html
Симптомы, причины и лечение острого фронтита
Ежегодно многие простужаются или болеют ОРВИ. Но мало кто знает, что банальный насморк может стать причиной опасного осложнения под названием острый фронтит. Это воспаление слизистой лобных пазух, которое протекает с яркими симптомами.
Лобные синусы расположены в передней части основания черепа. Они соседствуют с очень важными анатомическими образованиями: глазницей и передней черепной ямкой. Поэтому ни в коем случае нельзя запускать это заболевание!
Причины
Острый фронтит может развиться под воздействием некоторых факторов и особенностей анатомии, таких, как:
- искривленная носовая перегородка;
- слизистая носовых раковин, гипертрофированная после продолжительного вазомоторного, аллергического или медикаментозного ринита;
- полипы в носовой полости.
Существуют три основных причины попадания микроорганизмов к человеку:
- Риногенная. Распространение инфекции (бактериальной, вирусной, грибковой) происходит чаще всего из полости носа. Ведь насморк – благоприятная среда для размножения микроорганизмов.
- Травматическая. Травмы носа и околоносовых синусов.
- Гематогенная. Распространение инфекции через кровь.
Симптомы
Для гнойного фронтита характерны следующие симптомы:
- общая слабость, недомогание;
- повышение температуры тела до 38-39 градусов;
- сильная головная боль, отдающая в надбровные дуги и глазницу, резко усиливающаяся при перемене положения головы и во время сна;
- припухлость кожи и резкая болезненность в области пораженного фронтального синуса;
- обильные выделения из носа с примесью гноя;
- непереносимость света и сильное слезотечение;
- отсутствие носового дыхания со стороны воспаленной пазухи;
- нарушение обоняния.
Диагностика
Чтобы поставить диагноз острый фронтит, необходимо:
- Собрать анамнез и жалобы больного. Чаще всего пациент описывает классические симптомы головной боли с иррадиацией в лоб, обильные выделения и гной из носа, повышение температуры до 39 градусов. И, скорее всего, он скажет, что перед этим он болел ОРВИ.
- Осмотр носовой полости визуально и с помощью эндоскопа. Для фронтита характерно острое воспаление в виде покраснения слизистой и гнойных выделений на ней. Также возможно, что у пациента имеются анатомические особенности строения носа.
- Рентгенография и УЗИ. По снимку определяется уровень жидкости и отек слизистой – характерные признаки для этого заболевания.
- Компьютерная томография – лучший способ для постановки диагноза гнойный фронтит. Благодаря послойным снимкам определяется распространенность процесса и особенности анатомии.
- Диафоноскопия. В темном помещении к внутреннему углу верхнего века глаза прижимают специальный осветительный прибор. При воспалении полость не просвечивается.
Лечение
Лечение острого фронтита проводит врач-отоларинголог, амбулаторно или в стационаре. При раннем обращении и нетяжелом течении болезни назначают консервативное лечение с помощью медикаментов:
- сосудосуживающие средства для уменьшения отека и улучшения оттока содержимого пазухи;
- антигистаминные медикаменты;
- антибактериальные или противогрибковые препараты в виде местных спреев, таблеток или инъекций;
- гомеопатические препараты на основе лекарственных трав, чтобы уменьшить проявления симптомов;
- обильное промывание носа солевыми растворами.
Хирургическое лечение гнойного фронтита проводится в запущенных случаях, когда консервативное уже не помогает. К этим методам относятся:
- Введение ЯМИК-катетера, или лечение без прокола. Эта процедура легко проводится и дает замечательный эффект. Суть метода заключается во введении катетера в полость носа с использованием местных анестетиков и удалении скоплений секрета из синуса. Этим же способом могут вводиться лекарства.
- Трепанопункция и широкое вскрытие фронтального синуса – сложная операция, которая осуществляется только в условиях стационара при развитии осложнений типа гнойного остеомиелита костей черепа. С помощью специального сверла делается отверстие в лобной кости и вставляется катетер для оттока.
Какие могут быть осложнения?
Запущенный острый фронтит может быть причиной формирования серьезных последствий:
- распространения воспаления с лобных пазух на мягкие ткани лица;
- втягивания в процесс зрительного нерва с глазным яблоком. При этом есть риск развития слепоты;
- менингита, энцефалита и даже абсцесса мозга;
- гнойного остеомиелита черепных костей;
- сепсиса.
Помните: всегда лучше предотвратить заболевание, чем справляться с его последствиями. Это утверждение справедливо и для фронтального синусита. Поэтому если вы вдруг заболели ОРВИ или простудились, то необходимо своевременно лечить и не пускать на самотек насморк. А при развитии симптомов воспаления лобных пазух срочно обращаться к ЛОР-врачу и строго следовать всем рекомендациям.
Источник: http://ovdohe.ru/sinusit/ostryj-frontit.html
Что такое острый фронтит и как его лечить?
Острый фронтит представляет собой воспалительный процесс, локализующийся в лобных (фронтальных) носовых пазухах. Заболевание является наиболее распространенным и может развиваться как у взрослых, так и детей.
Благодаря тяжелому течению и особому расположению патологии, острый фронтит быстро прогрессирует и способен переходить в хроническую форму.
При отсутствии должного лечения, образуются опасные осложнения, угрожающие жизни, поэтому терапию нужно проводить своевременно.
История болезни острого фронтита и где он локализуется?
Острый фронтальный двусторонний синусит
Острый фронтит определяется тяжелым клиническим течением. Поэтому особенно опасен в детском возрасте. Спровоцировать появление болезни могут различные процессы и резкое понижение иммунного статуса.
Как правило, в зависимости от тяжести и причины, острый фронтит, согласно локализации, подразделяется на:
— левосторонний — такая форма болезни характеризуется преимущественным поражением левой стороны лобной пазухи. Человек ощущает неприятные симптомы, отмечаются сильные головные боли, нарушения дыхательной функции, высокая температура и общее недомогание.
В зависимости от факторов развития острого фронтита в левой части, он может быть экссудативным или продуктивным. В первом случае образуются гнойное или катаральное содержимое.
При втором типе нередко формируются кистообразные уплотнения или происходят пристеночно-гиперпластичные процессы.
Во всяком случае, своевременное лечение необходимо в обоих ситуациях, особенно, если больной имеет дополнительные инфекционные патологии.
— правосторонний — выражается поражением правой части лобной пазухи носа. Такой острый фронтит имеет схожие признаки с левосторонним. Пациент, как правило, ощущает яркие симптомы, у него снижается работоспособность и появляются проблемы с носовым дыханием.
При отсутствии терапевтического воздействия, заболевание может прогрессировать и распространяться на обе стороны. Поэтому при возникновении начальной клиники патологии, следует незамедлительно посетить врача.
— двусторонний — самая тяжелая форма острого фронтита, поскольку поражаются сразу две части лобных пазух.
В таком случае наблюдаются наиболее яркие симптомы, человек испытывает значительные проблемы с дыханием, отмечаются головные боли пульсирующего характера, локализующиеся на надбровными дугами.
Особенно опасна такая форма для маленьких детей, поскольку высок риск смертельного исхода при запущенных состояниях. Если острый фронтит находится на начальной стадии развития, прогноз более благоприятный. Лечение формируется в зависимости от причины, возраста пациента и других особенностей.
к содержанию ↑
Симптомы проявления острого фронтита
Благодаря тому, что острый фронтит определяется выраженной клинической картиной, его удается обнаружить своевременно. Самым основным признаком патологического процесса считается болезненность, располагающаяся в области лба, пациент жалуется на частые головные боли, которые значительно возрастают при наклонах головы вперед.
Боли, в зависимости от тяжести патологии и факторе развития, могут быть пульсирующими, сильными или средне выраженными.
При наклонах головы вперёд острый фронтит проявляется максимально
Другими, не менее значимыми симптомами острого фронтита, являются:
- Повышение температуры тела.
- Затруднение дыхания.
- Покраснение и слезоточивость глаз.
- Воспаление верхнего века.
- Выраженная отечность лица, локализованное преимущественно с одной стороны.
- Сильные и обильные носовые выделения, нередко гнойного происхождения.
- Интоксикация организма, характеризующаяся слабостью, недомоганием, головокружением.
к содержанию ↑
Причины возникновения
В частых случаях острый фронтит является следствием жизнедеятельности патогенных микробов. Поэтому наличие инфекционного процесса усугубляет течение болезни, и провоцирует образование осложнений.
Когда различные микробы и вирусы адсорбируются на слизистой оболочке, они быстро размножаются и проникают вглубь организма, локализуясь в одной или двух пазухах.
Помимо такой причины, факторами развития патологии могут выступать:
- Низкий иммунный статус, который образовался вследствие
Долечивайтесь всегда при ОРВИ, Гриппе, ОРЗ во избежании развития фронтита
дефицита витаминов и важных элементов, после перенесения операции и других причин.
- Острые респираторные заболевания, поражающие носовую полость и пазухи.
- Инфекционные процессы, которые имеются на данный момент или были не до конца вылечены (ОРВИ, ОРЗ, грипп).
- Появление полипов.
- Различные формы травмирования носа, перегородки и костей черепа.
- Плохая экология (грязный воздух, наличие физических или химических раздражителей).
- Проникновение в носовую полость чужеродных тел.
В таком случае микробы попадают на уже сформированную и благоприятную для них среду, и быстро размножаются.
к содержанию ↑
Диагностика острого фронтита
Вне зависимости от того, что заболевание характеризуется выраженными признаками, установить точный диагноз может только медицинский специалист. Поэтому самостоятельно предположить на основании симптомов болезнь нельзя, как и начинать лечение.
С помощью полноценной диагностики, осмотра пациента, врач устанавливает этиологию болезни и рассчитывает грамотный терапевтический подход.
В качестве исследования острого фронтита, используют такие процедуры:
- Анализ крови — помогает подтвердить наличие патологического процесса на основании изменения состава крови.
- Эндоскопия — определяется применением специального прибора-эндоскопа с камерой. Его вводят в носовые ходя для полной оценки состояния и выявления полипов или других образований.
- Ультразвуковое исследование — тоже необходимо для диагностики фронтита, данная манипуляция помогает установить распространение и очаги поражения, выявить локализацию болезни и наличие кистообразных новообразований.
- Риноскопия — пациенту в носовой проход вводят специальный прибор, благодаря которому удается оценить состояние перегородки и слизистой поверхности.
- Термография — основана на применении высоких температур. Процедура дают четкие результаты и помогает распознать границы острого фронтита.
- Рентген исследование ППН — необходимо для выявления болезни и экссудата в носовых пазухах. Для этого делают снимки всех участков, чтобы правильно поставить диагноз и определиться с дальнейшим лечением.
Правосторонний фронтит. На снимке рентгена видно уровень жидкости в лобной пазухе
Определить этиологию острого фронтита при наличии экссудативного выделения помогает посев на микробы. С его помощью удается выявить возбудителя и подобрать эффективные средства для терапии.
При тяжелом процессе для диагностики используют компьютерную томографию, благодаря которой врач досконально осматривает все пазухи и определяет причины.
к содержанию ↑
Методы лечения у взрослых
Лечебные процедуры у взрослых людей почти не отличаются от тех, которые назначают детям. Отличия имеются лишь в видах препаратов и то, что малышам применяют более щадящие методы.
В качестве лечения у взрослых используют:
- Лекарственные средства.
- Хирургическое вмешательство.
- Народные методы.
Лечебные процедуры начинаются только после полноценного обследования, когда врач точно поставит диагноз. В таком случае, согласно тяжести течения и формы патологии, пациенту прописывают антибиотики, сосудосуживающие капли, противоотечные и противоаллергические средства.
- При инфекционной этиологии больному могут понадобиться жаропонижающие препараты — Парацетамол, Ибупрофен. Все лекарственные средства необходимо применять только после показания медицинского специалиста, чтобы не спровоцировать развитие побочных явлений и передозировки.
- При использовании народной медицины в лечении тоже следует проконсультироваться с врачом. Если нет противопоказаний можно использовать рецепты. Они наиболее эффективны при начальной стадии, когда симптомы менее выражены и их не много.
- В домашних условиях для лечения острого фронтита используют лекарственные отвары для полоскания, делают капли и вводят в носовые ходы турунды для снижения отечности и носовых выделений.
к содержанию ↑
Особенности лечения у детей
Что касается маленьких деток, то все лечебные процедуры необходимо проводить в условиях стационара под чутким наблюдением врача.
Лечение в таком случае определяется несколькими методами, которые устанавливает медицинский специалист, основываясь на состоянии малыша и форме течения болезни.
- Для облегчения дыхания и снижения отечности в носовой полости используют назальные капли, ингаляции, антибиотики и оперативное вмешательство.
- Эффективными каплями считаются Синупрет, их необходимо использовать определенное время, длительное использование запрещается. Благодаря их минимальным противопоказаниям и побочным действиям, они широко применяются для лечения острого фронтита.
- Ингаляции делают с помощью лекарственных препаратов или народных средств — лаврового листа, лекарственных растений и картофеля.
- Хирургическое лечения назначается в крайних случаях, если медикаментозная терапия не оказывает нужного эффекта.
к содержанию ↑
Оперативное вмешательство
Когда лекарственные средства не способны бороться с заболеванием,
Проведение трепанопункции при остром фронтите
больному назначают операцию. Особенно она показана в том случае, если помимо основных симптомов острого фронтита, присоединяются головные боли постоянного и длительного характера, частое повышение температуры тела.
Наиболее востребованным методом хирургического вмешательства считается трепанопукция, которая определяется рассечением лобных долей и высвобождением гнойного содержимого. Помимо широкой распространенности, процедура характеризуется некоторыми недостатками. Главной является травматизм кожного покрова и кости, которые заживает продолжительное время.
Современными, набирающими популярность, процедурами для лечения острого фронтита, являются:
- Пункция пазухи — обуславливается применением специальной тонкой иглы, манипуляция длится не более 15 минут, проходит быстро и безболезненно. Осложнения и шрамы, как правило, отсутствуют.
- Операция с использованием эндоскопа — направлена на расширение отверстия в лобной пазухи и естественный отток отделяемого.
к содержанию ↑
Физиолечение
Аппарат магнитотерапии для лечения острого фронтита
Для лучшего отделения носовой слизи и быстрого выздоровления врачи нередко прибегают к использованию физиопроцедур. Из них наиболее распространенным при остром фронтите считается магнитотерапия. Она назначается как взрослым, так и детям, определяется применением электромагнитных волн высоких частот.
УВЧ используется не так часто. Для дополнительной терапии пациенту могут назначить синюю лампу, тепловые манипуляции и компрессы, если в лобных пазухах отсутствует гнойное вещество.
к содержанию ↑
Фото
к содержанию ↑
Осложнения и последствия
При несвоевременном и некачественном лечении острого фронтита, патология может спровоцировать развитие серьезных осложнений, которые могут затрагивать область глаз и внутричерепные зоны.
Для первого случая характерны:
- Периостит — определяется воспалительным процессом надкостницы, согласно форме фронтита, протекает с наличием или отсутствием гноя и на месте орбиты глава формируется инфильтрат.
- Остиомиелит — поражение костной ткани.
- Флегмона — характеризуется воспалением глазной сетчатки, в результате чего глаз несколько выступает из орбиты.
Для второго случая характерны:
- Субдуральный абсцесс.
- Эпидуральный абсцесс.
- Менингит.
Общими последствиями острого фронтита считаются сепсис, пансинусит и полисинусит.
Источник: http://nos-zdorov.com/sinusit/frontit/ostryj
Острый фронтит: причины возникновения
Ежегодно миллионы людей страдают от различных проявлений синусита. Синусит — общее название для воспалительных заболеваний придаточных пазух носа. Одним из наиболее распространенных видов синусита можно назвать острый фронтит (на фото отмечены лобные пазухи, место, в котором он располагается).
Острый фронтит встречается гораздо реже, нежели гайморит, однако может привести к более серьезным осложнениям. Именно поэтому необходимо относиться к лечению фронтита со всей серьезностью.
Острым фронтитом называют воспалительный процесс в лобной пазухе. Острым данное заболевание принято считать в том случае, если его длительность не превышает трех недель. В случае отсутствия адекватного лечение фронтита на начальных стадиях, заболевание может перерасти в хроническую форму.
Зачастую острый фронтит развивается как следствие различных инфекций верхних дыхательных путей, а также из-за общего переохлаждения организма.
Также предпосылками к возникновению острого фронтита могут стать следующие факторы:
- врожденное или полученное в результате травмы искривление носовой перегородки;
- хронические риниты;
- полипы.
Острый фронтит: симптомы заболевания
Как правило, данное заболевание сопровождается высокой температурой тела, а также сильной слабостью пациента.
Кроме того, симптомами острого фронтита являются:
- Сильная головная боль в области лба, которая заметно усиливается при наклоне головы вперед;
- Затруднение дыхания;
- Заметное ухудшение обоняния;
- Густые гноистые носовые выделения, отличающиеся неприятным запахом;
- Боль в глазах, сопровождающаяся светобоязнью;
- Отек в области верхнего века и пораженной лобной пазухи.
Определить наличие острого фронтита может исключительно квалифицированный врач-отоларинголог, который должен поставить диагноз с указанием формы заболевания: катаральной или гнойной.
Диагноз устанавливается врачом на основании указанных симптомов, жалоб пациента, а также результатах рентгенографии придаточных пазух носа.
Острый фронтит: лечение и осложнения
Как правило, лечение острого фронтита проводится медикаментозно.
На начальной стадии заболевания врач назначает антибиотики в таблетированной форме.
В первые дни желательно соблюдать постельный режим.
При тяжелой форме заболевания лечение проводится стационарно, а препараты рекомендуется вводить внутривенно или внутримышечно.
В схему медикаментозного лечения включены:
- антибиотики (например, Цефтриаксон);
- сосудосуживающие средства (Вибрацил, Нафтизин);
- противоотечные средства (такие, как Дексаметазон);
- антигистаминные препараты (например, Левоцетиризин).
В комплексе с препаратами могут быть назначены физиотерапевтические процедуры, а также различные прогревания. Однако подобные методы лечения острого фронтита можно применять лишь в том случае, когда из пораженной полости уже был нормализован отток содержимого, так как в противном случае данные манипуляции могут лишь ухудшить состояние здоровья.
К лечению острого фронтита хирургическими методами прибегают лишь в крайнем случае, если медикаментозное лечение не дало ожидаемого эффекта.
Показаниями для оперативного вмешательства могут стать следующие симптомы:
- усиление головной боли;
- повышенная температура тела в течение длительного времени.
Наиболее частая операция при остром фронтите — трепанопункция лобной пазухи, которая проводится с целью очищения лобной пазухи от гноистых выделений, а также промывания полости антибактериальными препаратами.
При надлежащем лечении острый фронтит можно успешно вылечить, не прибегая к оперативному вмешательству. При первых признаках возникновения симптомов острого фронтита немедленно обратитесь к лечащему врачу.
Источник: http://gajmorit.com/frontit/ostryj-frontit/