Особые признаки и методика лечения пристеночного гайморита
Гайморит представляет собой воспалительный процесс в гайморовой пазухе. Болезнь может протекать в острой или хронической форме. Пристеночный гайморит классифицируют как хронический, часто он возникает на фоне инфекции или аллергической реакции. В большинстве случаев диагностируют одностороннее воспаление, патологический процесс крайне редко протекает единовременно в обеих пазухах носа.
Патология принимает хроническую форму из-за того, что должное лечение в момент острого течения заболевания отсутствовало или происходило не в полной мере.
Это часто происходит, когда человек отказывается посетить врача и занимается самолечением.
Важно заметить, что симптомы гайморита в начальной стадии схожи с проявлениями многих заболеваний, и только врач может их отличить и подобрать соответствующее лечение.
Гайморит пристеночный хронического характера заметно отличается от других видов синусита. На хронической стадии происходит глубокое воспаление, которое часто поражает не только эпителиальный слой.
Процесс нередко затрагивает подслизистый слой, а также некоторые костные отделы синусов. Подобные изменения становятся причиной отека слизистых оболочек носа, после он переходит выше, поражая придаточные пазухи.
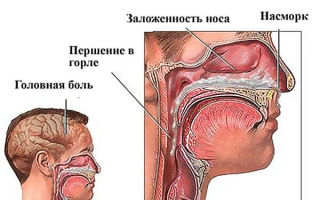
Стоит отметить, что для пристеночного гайморита характерна длительная заложенность носа, но насморк при этом может вовсе отсутствовать.
Основные причины
Спровоцировать воспаление слизистых оболочек и скопление слизи внутри пазух носа могут многие инфекции. В качестве наиболее распространенных провокаторов выделяют:
- стафилококки,
- стрептококки,
- гемофильную палочку,
- грибки,
- хламидии.
Безусловно, не стоит забывать о том, что заболевание может проявиться в качестве осложнений после ОРЗ, и в этом случае спровоцировать его могут перечисленные факторы:
- Хронический гайморит часто возникает на фоне затяжного насморка.
- Аллергический ринит.
- Инфекционные заболевания, например, корь.
- Хронические заболевания верхних дыхательных путей.
- Воспаление зубов верхней челюсти.
- Сужение носовых проходов.
- Различные травмы носовых перегородок.
- Ослабленный иммунитет.
Гайморит часто возникает в весенне-осенний период, когда человеческий организм особенно остро ощущает недостаток витаминов и попросту не способен бороться со многими инфекциями.
- Пристеночный воспалительный процесс может быть катаральным. Характерным признаком заболевания данной формы является отсутствие гноя внутри пазух. При катаральном воспалительном процессе случается атрофия функционального реснитчатого слоя слизистых оболочек. Весь слой пропитывается неким секретом и значительно увеличивается в размерах, заполняя пазухи носа. Следует помнить о том, что это заболевание следует лечить несмотря на отсутствие гноя в полостях.
- При гнойном воспалении лейкоциты смещаются в зону воспаления. Лейкоциты представляют собой активные защитные клетки, которые вырабатываются организмом для борьбы с патогенными микроорганизмами. Лейкоциты схватывают бактерии в местах присоединения инфекции и погибают, впоследствии образуя гнойный секрет.
Гнойный воспалительный процесс протекает сложнее, чем катаральный. Происходит это по причине того, что происходит не только усиленное образование гноя, но и расплавление костных стенок. Гайморит такой формы наиболее опасен своими осложнениями. При отсутствии лечения возможен менингит и абсцесс.
Симптомы
Гайморит пристеночный может возникать в одной или единовременно в обеих пазухах носа. Двухсторонний процесс возникает достаточно редко, его развитие возможно при отсутствии лечения одностороннего гайморита. Следует учитывать, что симптоматика может отличаться в зависимости от того, с какой стороны локализуется очаг воспаления. Среди основных признаков патологии можно выделить:
- Односторонняя заложенность носа, которая возникает периодически.
- Болезненные ощущения в области виска, крыльев носа, переносицы.
- Зубная боль.
- Мигрень, боль в области брови.
- Сухой надрывистый кашель.
- Выделение белой слизи из носа.
- На запущенных стадиях становится заметным отек щек и век.
- Повышенная утомляемость.
- Потеря аппетита.
Болезнь просто выматывает пациента, на ее фоне возникает хроническая усталость, человек не может выполнять задачи, которые до заболевания не вызывали трудностей. Хронический гайморит может стать толчком для образования конъюнктивита, постоянного кашля и ежедневных головных болей. При запущенном воспалении инфекция может проникнуть в мозг и спровоцировать менингит.
Следует помнить о том, что осложнения на фоне подобной патологии довольно часто возникают у детей, потому крайне важно обратиться к врачу при первых подозрениях на начало болезни. Лечить гайморит в домашних условиях нельзя, поскольку только правильно подобранная терапия гарантирует выздоровление.
Не стоит забывать о том, что длительное нахождение на холоде или присутствие инфекции с тяжелым течением может вновь спровоцировать обострение патологии.
Это достаточно неприятное заболевание при остром течении доставляет немало хлопот пациенту, возникает полная заложенность носа, и процесс дыхания нарушается. Отоларингологи уверяют, что как самостоятельное заболевание пристеночный гайморит не считается опасным.
Среди наиболее неприятных последствий выделяют его возможный переход в хронический гнойный гайморит.
Диагностические мероприятия
Для установления точного диагноза используют следующие методы:
- Риноскопия – представляет собой исследование носовых полостей.
- Рентгенография – наиболее точный метод, используемый при гайморите. Позволяет правильно определить место скопления слизи.
- Томография – наиболее новый, самый функциональный, но достаточно дорогостоящий метод.
Томографию используют в случае, если рентгеновский снимок не является информативным. На ранних стадиях гайморита рентгеновский снимок не отображает пристеночный отек.
Лечение
Лечение пристеночного гайморита должно быть направлено на снятие отека слизистых оболочек носовых пазух. Основные задачи терапии заключаются в восстановлении нормального дренажа и процесса дыхания.
Данный тип гайморита в основном количестве случаев достаточно эффективно лечится при помощи консервативных методов. Специалист должен подобрать необходимый антибиотик.
Прокол при данном типе заболевания не применяется.
В большинстве случаев используют следующие методы лечения:
- Промывание носа солевым раствором с последующим закапыванием сосудосуживающих капель.
- Употребление противоаллергических препаратов.
- При выраженном болевом синдроме применяют противовоспалительные средства.
- Использование назальных антибиотиков.
- Гомеопатические средства.
- Сеансы физиотерапии (УВЧ, ультразвук).
Важно помнить о том, что неправильные высмаркивания и промывания носа могут ухудшить состояние больного, потому следует соблюдать методику их проведения. Не рекомендуется применять прогревания носовых пазух без назначения врача.
Источник: https://gaimorit-sl.ru/vidy/pristenochnyi-gaimorit.html
Пристеночный гайморит и специфика лечения
Острое воспаление синусов лечится достаточно легко, если вовремя предприняты соответствующие меры. Когда адекватная терапия отсутствует, воспаление может принять хроническую форму и перейти в пристеночный гайморит. Начальные симптомы заболевания напоминают признаки обычной простуды. Из-за этого больные медлят с лечением или используют неэффективные методики.
Провоцирующие факторы
Гайморовы пазухи воспаляются чаще других синусов. Коварство заболевания в том, что выявить прогрессирующий гайморит иногда удается только через 2-4 недели с начала воспаления. Вызвать заболевание способны следующие факторы:
- аллергический ринит;
- искривление носовой перегородки;
- хронические патологии носоглотки;
- стоматологические заболевания;
- перепады давления (при погружении в воду, авиаперелетах и т.д.).
Ослабление иммунитета, авитаминоз, перенесенные ранее простудные заболевания повышают риск развития гайморита. Возбудителем воспаления обычно являются кокковые инфекции, грибки и гемофильная палочка.
При катаральной форме заболевания гной в полостях отсутствует, а реснитчатый слой утолщается и покрывается слизью. В случае гнойного гайморита воспаление усиливается, обильно выделяется гнойный секрет. При отсутствии эффективной терапии не исключены осложнения. Часто поражаются соседние синусы, развивается отит. Наиболее опасными осложнениями гайморита являют менингит и сепсис.
Симптомы заболевания
Пристеночный гайморит обычно возникает в одной пазухе носа. Если лечение не дает необходимого результата, то может развиться двухсторонний гайморит. Среди характерных симптомов пристеночного гайморита:
- головные боли, распирание в области бровей;
- отек носа, век и щек;
- периодическая заложенность носа, чаще односторонняя;
- слизистые выделения из носовых проходов;
- болезненные ощущения в области верхней челюсти;
- гнойные выделения при осложненном гайморите.
Наличие сухого кашля также указывает на воспаление гайморовых пазух. Это вторая по частоте причина, вызывающая хронический кашель, усиливающийся в утреннее время.
Аналогичная симптоматика сопровождает гиперпластический гайморит – гиперплазию слизистой оболочки носа. Данная разновидность гайморита возникает как следствие длительного аллергического ринита и сопровождается деформацией слизистой оболочки.
При гайморите болезненность становится выраженной при нажатии на пазухи носа и близлежащие ткани. Ощущение тяжести усиливается во время наклона головы. В остром периоде наблюдаются светобоязнь, слезотечение, воспаление глаз. При хроническом течении болезни ухудшается аппетит, возникает постоянная слабость, имеет место стойкая заложенность носа.
Источник: https://MedCeh.ru/zabolevaniya-nosa/pristenochnyj-gajmorit.html
Пристеночный гайморит: симптомы, особенности, лечение
Пристеночный гайморит – это воспалительная патология верхнечелюстного синуса. Как самостоятельное заболевание он не развивается, а является следствием острых процессов в носу, носоглотке. Бывает односторонним или двухсторонним.
Пусковой механизм болезни – нелеченый ринит или гайморит, отсутствие необходимой санации верхних дыхательных путей, в результате чего бактериальная слизь накапливается и застаивается в пазухах. Это создаёт благоприятные условия для структурных изменений слизистой оболочки.
Появляется отёчность и нарушается функциональность мерцательного эпителия.
Причины и предрасполагающие факторы развития патологии
Наиболее частая причина развития болезни – внедрение инфекционных агентов. Возбудители, вызывающие воспаление гайморовых пазух:
- стафилококки;
- стрептококки;
- микоплазма;
- хламидии;
- грибы;
- гемофильная палочка.
Формирование пристеночного гайморита начинается после перенесённых острых воспалительных процессов:
- ринит;
- синусит;
- тонзиллит;
- назофарингит;
- аденоидит.
К предрасполагающим факторам относятся хронические аллергические реакции – поллиноз, затяжной насморк. Изменение состояния внутренней стенки гайморовой пазухи может развиться на фоне конституционных аномалий – сужение носовых ходов, искривлении перегородки носа, разрастание хрящевой ткани, множественные полипы в слизистой.
На развитие болезни влияет общее состояние пациента и такие факторы:
- иммунодефицитные состояния – ВИЧ, СПИД;
- гиповитаминоз;
- механические и баротравмы;
- хронические патологические очаги – кариес, аденоиды;
- длительное лечение химическими препаратами – антибиотиками, иммунодепрессантами, гормонами;
- у малышей – при прорезывании молочных зубов.
Патогенез и клиническая картина болезни
Заболевание формируется в осенне-зимний период, когда организм человека ослаблен и часто присоединяются респираторные вирусные инфекции.
На фоне длительного воспаления появляется пристеночный отёк слизистой верхнечелюстной пазухи. Реснитчатый слой увеличивается, его рельефность сглаживается. Постепенно слизистая утолщается и уплотняется, покрывается густой, трудно отделяемой мокротой.
Характер патологического экссудата – серозный. Редко формируется слизь с гноем. Придаточные пазухи закупорены не полностью, поэтому у пациентов признаки болезни менее выражены, чем при остром гайморите. Чаще заложена одна сторона, насморк неинтенсивный. Только в случае осложнений появляется ринорея с гнойным содержимым, бактериальная инфекция распространяется на оба синуса.
В области верхней челюсти появляется ноющая боль. Она может иррадиировать в лобную часть головы, надбровные дуги, виски. Отекает нос, верхние и нижние веки, щёки.
При хроническом пристеночном гайморите иногда развивается сухой кашель, который приобретает хронический характер. В утреннее время он усиливается из-за застойных процессов.
Закупорка носа приводит к недостаточности дыхательной функции, чувству тяжести в гайморовых пазухах, которое усиливается при наклонах головы. Могут развиваться симптомы осложнений – воспаление среднего уха, заложенность в ушном проходе, снижение слуха.
Заболевание ухудшает общее состояние больного. Это проявляется такими симптомами:
- потеря аппетита из-за нарушения обоняния;
- упадок сил, быстрая утомляемость, снижение трудоспособности;
- головные боли;
- эмоциональная нестабильность.
В периоды обострения поднимается температура тела до субфебрильных значений (37,5°C), увеличивается секреция слизи в носу и пазухах, усиливаются головные боли. Появляется светобоязнь, усиливается слезотечение. Заложенность носовых ходов выраженная и стойкая.
Методы диагностики болезни
При обращении пациента в поликлинику врач первоначально собирает анамнез и проводит риноскопию – осмотр носовых ходов с помощью специальных зеркал и искусственного освещения.
Перед манипуляцией производят пальпацию наружной части носа, крыльев, осматривают преддверье. Затем приступают к инструментальному обследованию.
На риноскопии определяют цвет и состояние слизистой, её целостность, структурные изменения.
Для пристеночного гайморита характерна бледность эпителия или лёгкая гиперемия, отёчность, истончение кровеносной сетки. Также оценивают характер и количество экссудата.
Современный метод диагностики гайморита – эндоскопия. Во время исследования изображение проецируется на монитор, позволяет с точностью определить патологические изменения эпителия, степень воспалительного процесса, наличие полипов и других новообразований в носу.
При гайморите в обязательном порядке назначают рентгенографию. Расшифровка снимка при обнаружении пристеночного гайморита:
- снижение пневматизации верхнечелюстного синуса (наполнение воздухом);
- пристеночное затемнение гайморовых пазух;
- анализ состояние лицевых костей, орбит глаз.
Если есть затруднения в постановке диагноза, пациенту назначают компьютерную томографию. Это высокоинформативный метод обследования, который позволит в мельчайших подробностях рассмотреть структурные изменения слизистой пазух, обнаружить деформацию, уплотнения, воспаление.
МРТ носа и пазух при хроническом гайморите показано только в том случае, если есть подозрения на наличие конституционных аномалий, наличие новообразований.
Способы лечения пристеночного воспаления синусов носа
Лечение при пристеночном гайморите консервативное. Чтобы устранить хронический воспалительный процесс, необходим комплексный подход, который включает санацию пазух, приём противовоспалительных средств, по показаниям антибиотики, физиотерапию.
Перед тем как использовать фармакологические препараты местно, тщательно промывают нос и пазухи от скопившейся мокроты. Дезинфекцию слизистой проводят с помощью растворов на основе морской соли – Салин, Аква Марис, Но-Соль, Хьюмер. Можно также использовать обычный физиологический раствор – 0,9% NaCl.
В период обострения при выраженном насморке назначают сосудосуживающие назальные капли или спреи – Нафтизин, Галазолин, Ксимелин, Називин.
Для снятия отёка и восстановления проходимости верхних дыхательных путей показаны антигистаминные средства – Лоратадин, Дезлоратадин, Тавегил, Цетиризин.
Антибиотики прописывают при подтверждённой лабораторными методами диагностики инфекции в носовых пазухах. Внутрь для системного применения назначают макролиды (Азитромицин) или пенициллины (Амоксиклав, Амоксициллин). Для местного воздействия на бактериальную флору используют спреи Изофра (фрамицетин), Полидекса (неомицин).
Если у пациента есть выраженные боли, ему назначают противовоспалительные средства – Ибупрофен, Диклофенак, Нимесил, Найз.
С целью разжижения и выведения вязкой слизи принимают гомеопатические средства Эуфорбиум Композитум, Синупрет.
Чтобы ускорить устранение отёка и возобновить функциональность эпителия пациентам назначают физиотерапевтические процедуры – УВЧ, лазер, ультразвук.
Продолжительность медикаментозного лечения составляет 2-4 недели, в зависимости от степени тяжести заболевания.
Прогноз заболевания условно благоприятный. После лечения у пациентов полностью восстанавливается трудоспособность и физическая активность. Пристеночный гайморит не представляет серьёзной опасности для здоровья при условии своевременного и адекватного лечения. Осложнения случаются крайне редко.
Источник: https://pulmono.ru/nos/gajmorit/osobennosti-techeniya-pristenochnogo-gajmorita-diagnostika-i-lechenie
Лечение пристеночного гайморита
Лечение гайморита проходит под контролем опытного ЛОР врача, поэтому при первых признаках заболевания обращайтесь в клинику.
Особенности заболевания
Хронизация болезни происходит по причине того, что лечение острой стадии было проведено несвоевременно или неадекватно.
Оглавление:
Это не удивительно, поскольку симптомы на первоначальном этапе легко спутать с проявлением ОРЗ или ОРВИ.
Пристеночное уплотнение
Хронический пристеночный гайморит отличается от других разновидностей синусита. При хронизации происходит глубокое воспаление, распространяющееся и на верхний (эпителиальный), и на подслизистый слой, а также на костные отделы синусов.
Воспалительный процесс приводит к отечности слизистых тканей носа, затем он поднимается выше, затрагивая непосредственно придаточные пазухи. Происходит пристеночное уплотнение слизистой ткани, простыми словами отек.
Отсутствие выделений
Особенность этой формы гайморита — отсутствие гнойного содержимого в пазухах. Характерно стекание патологического экссудата по задней стенке гортани. Если выделения есть, то скудные, и не наталкивают человека на мысль о гайморите. Поэтому лечение больной проводит неадекватно, рассчитывая на собственные силы, что часто приводит к усугублению болезни и развитию осложнений.
Бессимптомное течение
Для пристеночного гайморита характерно бессимптомное течение, во всяком случае, на начальном этапе заболевания, когда уже требуется лечение.
В этом коварство — симптоматика проявляется спустя 2, а то и 4 недели после того, как было устранено заболевание, на фоне которого возник гайморит.
Хроническому гаймориту присуща слабовыраженная симптоматика.
Ее нарастание происходит в периоды обострения. При рецидивах пристеночного гайморита симптомы таковы:
- гипертермия (повышение температуры тела), порой до критических отметок;
- головные боли с локализацией в лобной части и области придаточных пазух, характерный признак — усиление боли при наклонах вниз;
- давящее, распирающее ощущение в области носа и глаз;
- нарушение обоняния, усложнение дыхания;
- ухудшение самочувствия, сна.
При ремиссии для пристеночного гайморита характерно:
- отсутствие температуры (иногда поднимается до субфебрильных отметок);
- отечность лица;
- слезоточивость и покраснение глаз;
- скопление патологического экссудата на задних стенках гортани;
- ощущение кома в горле и кашель.
У людей с хроническим гайморитом часто возникает неприятный запах изо рта, особенно в утреннее время.
Лечение заболевания нередко проводится несвоевременно, поскольку выраженных болевых симптомов, как при острой форме, нет.
Причины
Возбудителями выступают патогенные микроорганизмы — стафилококки, стрептококки, микоплазмы, грибки, которые с легкостью проникают в ослабленный организм.
Снижение иммунитета
Спровоцировать ослабление защитных сил организма могут многие заболевания, но предшественники гайморита таковы:
- хронические инфекции органов дыхания;
- перенесенные простудные заболевания;
- затяжной ринит инфекционной или аллергической природы;
- запущенный кариес зубов верхней челюсти.
Искривление перегородки
Предрасполагает к развитию гайморита неправильное анатомическое строение носовой полости, например, искривление перегородки или слишком узкие проходы.
Осложнение после простуды
Если же избежать воспаления придаточных пазух не удалось, при первых же признаках обращайтесь к отоларингологу для проведения консервативной терапии.
Методы лечения
Лечение назначает врач отоларинголог после диагностики. Диагноз ставится на основе жалоб пациента, эндоскопии и рентгенологического исследования пазух. Консервативная терапия пристеночного гайморита — комплекс мероприятий, состоящий из медикаментозных и физиотерапевтических процедур. В редких случаях приходится прибегать к оперативному вмешательству.
Дренаж выделений
Для улучшения дренажа и носового дыхания назначаются лекарства группы деконгестанты. Эти препараты сосудосуживающие (Нокспрей, Эвказолин, Називин, Галазолин). Эффект наступает через 5-7 минут, но злоупотреблять ими нельзя.
Применять деконгестанты дольше недели не рекомендуют, это чревато развитием атрофии слизистой носа.
Антибиотики
Поскольку гайморит вызывают преимущественно бактерии, лекарства для борьбы с ними — антибиотики системного или местного действия. При синусных инфекция назначают средства группы цефалоспорины — Цефтриаксон, Супракс, Цефотаксим. Из лекарств местного действия, применяемых интраназально, выделяют следующие препараты – Изофра, Полидекса, Биопарокс.
Натуральные капли
Результаты дает применение таблеток и капель Синуфорте, которые созданы на основе натуральных компонентов и не принесут вреда организму человека. Также промывают пазухи по методу Проэтца (кукушка) с антисептическими растворами — процедуры устраняют воспаление, снимают отечность.
Физиопроцедуры
Помимо медикаментозного лечения рекомендуется пройти курс физиотерапевтических процедур. Электрофорез, лазеротерапия, электромагнитные волны, грязелечение усиливают действие лекарственных препаратов, но проходить их при обострении гайморита нельзя.
Лечение хронического пристеночного гайморита продолжается от 2 недель до 2 месяцев. Чем раньше обратитесь к врачу, тем быстрее избавитесь от болезни без последующей хронизации и осложнений.
Источник: http://nasmorklechit.ru/gajmority/gajmorit-pristenochnyj.html
Что такое пристеночный гайморит, и чем он опасен
Пристеночный гайморит развивается тогда, когда острый синусит не лечился или лечился неправильно. Постепенно слизистые оболочки утолщаются, стенки носовых пазух отекают, и заболевание переходит в хроническую форму.
Характеристика болезни
Отличительная ее особенность состоит в том, что воспаление охватывает не только верхний, эпителиальный слой пазухи, но и нижний, подслизистый. Часто недуг поражает и костные отделы синусов. Вначале отек возникает на слизистой носа, постепенно разрастается, охватывая придаточные пазухи, слизистая которых тоже уплотняется.
Обычно заболевание распространяется на одну сторону лица, но бывает и двустороннее воспаление. Причиной его служат инфекции или аллергическая реакция. На первоначальном этапе определить гайморит сложно, поскольку его симптомы схожи с обычным ОРВИ или ОРЗ.
Но именно несвоевременная или неправильная терапия начальной стадии недуга и приводит к развитию гайморита пристеночного.
Отличительная черта синусита этого вида – отсутствие в пазухах гноя. Отделяющаяся слизь поступает не наружу, а в носоглотку, стекая по задней ее стенке. Из носа же выделения отмечаются крайне скудные, не напоминающие о гайморите.
Поэтому часто больные просто не видят смысла обращаться к врачу и проводят лечение своими силами. Практически всегда оно неадекватное, а потому ведет к развитию осложнений.
Причины возникновения
Как уже говорилось, заболевание в основном провоцирует инфекция. Чаще всего возбудителями оказываются стафилококки, микоплазмы, хламидии, стрептококки, гемофильные палочки, грибы.
Еще одна группа причин — патологии, которые были пролечены неправильно. Гайморит развивается также вследствие:
- искривления перегородки носа;
- воспаления в корнях зубов, которые находятся недалеко от пазух;
- узости носовых проходов;
- скарлатины, кори;
- простудного насморка, который не долечили (особенно у детей);
- хронического фарингита или тонзиллита;
- аллергического ринита;
- сильного перепада давления окружающей среды при нырянии или частых полетах на самолете.
Вышеперечисленные болезни, как и сам гайморит, могут появиться на фоне снижения иммунитета, обычно в межсезонье. Тогда ослабленный организм, который испытывает недостаток витаминов, часто не способен справиться даже с обычной простудой. Поэтому его надо вовремя поддерживать.
Симптомы
Основными признаками гайморита подобной формы являются:
- нарушение сна;
- севший голос;
- боли за глазными яблоками;
- утрудненное дыхание, особенно носовое;
- нерегулярное или регулярное повышение температуры;
- боль в переносице и носу;
- мигрени, общая усталость;
- в отделяемой слизи наблюдаются кровавые прожилки;
- секрет с трудом отходит из носа.
Иногда хандру, потерю работоспособности, вялость и раздражительность списывают на какие-то другие факторы и совсем не связывают с возможным гайморитом. Однако когда заболевание запускают, часто возникает головная боль, конъюнктивит, постоянный насморк и кашель.
При тяжелой форме гайморита пазухи забиваются выделениями и гноем, находящаяся в них инфекция проникает в мозг и вызывает менингит.
Этапы развития заболевания
Конечно, осложнения синусита появляются не сразу. Гайморит пристеночный формируется постепенно, пока не приобретет угрожающий характер. В целом его течение зависит от состояния иммунитета, типа возбудителя. Выделяют такие стадии развития болезни:
- Начальная (подострая). Определить ее сложно, так как внешние проявления полностью повторяют симптомы простуды или ОРВИ.
- Острая. Начинают беспокоить боли в различных областях головы, но чаще во лбу и в носу, ухудшается общее самочувствие.
- Хроническая. Появляется из-за несвоевременного или неправильного лечения. На этом этапе чередуются периоды обострения заболевания и его ремиссии.
Терапия
Лечение пристеночного гайморита направлено на снятие отека пазух, улучшение в них естественного дренажа, воздухообмена. Преимущество болезни в том, что хирургическое вмешательство не требуется, ее вполне можно вылечить консервативными методами.
Сперва пациенту назначают сосудосуживающие капли для носа. Они помогают снять отечность, снизить выработку слизи. Самыми популярными средствами являются «Ксилен», «Називин», «Виброцил», «Санорин».
Однако надо помнить, что подобные лекарства нельзя принимать дольше установленного врачом времени.
Оно должно быть указано в инструкции к препарату, но для таких капель курс лечения обычно составляет не больше пяти дней.
Параллельно с использованием сосудосуживающих средств носовые проходы необходимо санировать солевыми растворами. Их можно приготовить самостоятельно или приобрести препараты подобного действия на основе морской воды.
Если насморк имеет аллергический характер, прописывают антигистаминные лекарства. Они устраняют ринорею, снимают отеки. Подбираются и назначаются данные средства только врачом. К этой группе препаратов следует отнести «Кларитин», «Тавегил», «Цетрин». Одновременно рекомендуют сеансы ультразвуковой, лазерной терапии или другие физиотерапевтические процедуры.
Чего нельзя делать
Существуют некоторые предостережения при лечении подобного заболевания. Очень важно правильно промывать и высмаркивать нос. Нельзя выполнять промывания при сильном отеке слизистой во время острой стадии ОРВИ.
Существует опасность загнать раствор вместе с инфекцией в среднее ухо и спровоцировать отит. Поэтому перед процедурой нужно принять сосудосуживающие капли, чтобы нос хоть немного дышал.
Высмаркиваться следует, закрыв одну ноздрю и хорошо выдувая все содержимое из второй.
Не рекомендуется самостоятельно прогревать пазухи без рекомендации врача. Как правило, тепло вызывает еще больший отек, что затрудняет дыхание и усиливает боли.
Используя народные методы, воздержитесь от агрессивных веществ (ядовитые растения, моча и прочее), а также от тех, на которые у вас может возникнуть аллергия. Это приведет к осложнению заболевания.
Без консультации с врачом не стоит употреблять народные средства внутрь.
Мифом является лечение гайморита голоданием. Корректировать питание можно, убрав из меню продукты-аллергены, тяжелую и жирную пищу. Но голодание приводит к снижению иммунитета, на фоне которого болезнь разовьется еще сильнее.
Предотвращение недуга
Не трудно догадаться, что самым эффективным средством профилактики гайморита будет поддержание иммунитета на высоком уровне. Для этого нужно вести активный образ жизни, ежедневно заниматься физическими упражнениями, а с лета начинать закаливать организм.
Помогает укрепить иммунитет правильное питание, обогащенное витаминными продуктами, минералами. Если возникает необходимость, можно принимать иммуномодуляторы, но не стоит слишком ими увлекаться.
Чтобы не переохладиться, всегда одевайтесь соответственно погоде. В периоды эпидемий старайтесь избегать мест, где образуется большое скопление людей, чтобы не подхватить инфекцию.
Также максимально быстро избавляйтесь от очагов воспаления в организме. Прежде всего, это касается аденоидов и больных зубов.
Врачи советуют дважды в день (вечером и утром) промывать нос физраствором или соленой водой, особенно в периоды смены сезонов, когда активно размножаются патогенные микробы.
Это предотвратит их поселение на слизистой носа или горла, что обычно вызывает воспаление и последующее заболевание.
Источник: http://mettehinvest.ru/lechenie-pristenochnogo-gajmorita/
Двусторонний хронический пристеночный гайморит: симптомы, лечение
Гайморит представляет собой воспаление гайморовых пазух, которому характерно выделение из носа, его заложенность, сильные головные боли, отек. Наиболее опасным считается хроническая форма заболевания из-за вероятности развития гнойных процессов, разрушения костных стенок. Рассмотрим один из видов хронического гайморита – пристеночный гайморит.
Подробнее о заболевании
Пристеночный гайморит возникает при хронизации острого гайморита. При этой патологии на стенках синусов (придаточных пазух) возникает постоянный отек. Пристеночный отек провоцирует существенное утолщение слизистой оболочки пазухи. При этом отмечается вялотекущее воспаление. Отток жидкости сильно не затруднен, а гной не скапливается внутри околоносовых пазух.
Пристеночный гайморит специалисты считают катаральной формой болезни, перешедшей в хроническую стадию.
Этиология гайморита
Классификация, стадии
За время протекания пристеночного гайморита отмечается постепенное скопление бактериальной слизи внутри придаточных пазух. После начала воспалительного процесса признаки могут отсутствовать до определенного момента.
Пристеночный гайморит развивается в три стадии:
- Начальная. Симптомы болезни подобны признакам острого респираторного заболевания.
- Острая стадия. Ей характерна болезненность, ухудшение самочувствия. При отсутствии своевременной терапии эта стадия патологии переходит в хроническую.
- Хроническая.
Также существует классификация пристеночного гайморита в зависимости от области поражения:
- односторонний;
- двухсторонний.
Развитие болезни может сопровождаться отеком поверхности стенок носа, что сильно затрудняет носовое дыхание. Обильных выделений из носа при этой болезни не наблюдается.
Воспаление гайморовых пазух специалисты фиксируют чаще, чем поражение других синусов. Опасность заболевания заключается в отсутствии признаков прогрессирующего гайморита.
Определить симптомы этой болезни удается лишь по прошествии 2 – 4 недель от начала воспалительного процесса.
Спровоцировать развитие пристеночного гайморита способны следующие факторы:
Чаще всего развитие пристеночного гайморита является следствием негативного воздействия инфекционных процессов, вызванных:
- стафилококками;
- хламидиями;
- стрептококками;
- гемофильной палочкой.
Также на развитие рассматриваемой болезни могут повлиять грибы, микоплазма. У большей части болеющих пристеночных гайморитом специалисты обнаружили аллергический ринит. Также спровоцировать воспаление гайморовых пазух могут скарлатина, корь.
Признаки и симптомы
Рассматриваемая болезнь может быть односторонней, двухсторонней. Определить каждую из форм поможет отек, который наблюдается со стороны пораженной гайморовой пазухи.
Пристеночному гаймориту не характерны гнойные выделения из носа, полная закупорка околоносовой верхнечелюстной пазухи. Симптомы болезни выражены слабо, они представлены:
- головной болью, болями в районе бровей;
- периодическими болями в области переносицы, крыльев носа, висков, челюсти;
- покашливание из-за стекания слизи вдоль задней стенки глотки;
- заложенность носа (попеременная). Она может наблюдаться с одной или двух сторон;
- незначительный отек века, щеки. Этот признак характерен слишком запущенной стадии заболевания;
- периодические выделения из носа. Им характерен мутно-белый окрас. Изначально выделения жидкие, со временем они густеют, становятся более вязкими;
- повышенная утомляемость, снижение трудоспособности.
Признаки и симптомы гайморита
Диагностика
Для диагностирования пристеночного гайморита специалисту требуются следующие данные:
- результаты осмотра;
- результаты анамнеза.
Врач проводит пальпацию верхнечелюстных пазух, исследует дыхательные функции носа. Если выделения из носа отсутствуют, отоларинголог может направить пациента на прохождение риноскопии. Данный диагностический метод дает возможность обнаружить скопление гноя внутри полости. Если гайморит возник на фоне травмы носа, рентгенография даст возможность определить ее характер.
Также в ходе диагностирования пристеночного гайморита врач может использовать нижеуказанные исследовательские способы:
- компьютерная томография. Ее считают наиболее информативным, высокоскоростным методом обследования. Назначают ее детям, пациентам, страдающим острыми болями;
- магнитно-резонансная томография. Данный исследовательский метод используется в особо тяжелых случаях;
- микробиологические исследования. Они считаются необходимостью в том случае, когда антибактериальная терапия оказалась неэффективной. Экссудат извлекают посредством пункции.
В некоторых случаях может понадобиться дополнительное обследование другими специалистами: невропатолог, аллерголог-иммунолог, стоматолог.
Как правильно лечить гайморит, смотрите в нашем видео:
Особенности лечения
Лечение при гайморите направлено на устранение симптоматики заболевания, снятие воспаления, устранение провоцирующих факторов. Чтобы снять отечность, заложенность носа, пациенту назначают назальные капли.
Лучше использовать медикаменты на масляной основе. Эти препараты можно применять для длительной терапии, ведь они не провоцируют атрофию слизистой оболочки.
При необходимости использовать сосудосуживающих капель, пациент должен обязательно соблюдать указанную врачом дозировку. Запрещено превышать длительность терапевтического курса.
При развитии острого гайморита необходим курс антибиотикотерапии, который длится 10 – 14 дней. Хроническая форма заболевания требует увеличение курса до месяца. Применение медикаментов данной группы должно проводиться строго по указаниям врача.
Антибиотикотерапию нужно начинать своевременно, нельзя раньше указанного специалистом срока прекращать прием антибиотиков, даже если пациент почувствовал облегчение. При неэффективности антибиотикотерапии, врач может назначать антигрибковые препараты.
Медикаментозная терапия
Проведение консервативного лечения заключается в приеме иммуномодуляторов. В данную группу препаратов включены:
- «Галавит».
- «Амиксин».
- «Арбидол».
Существенно улучшают состояние иммунной системы средства на основе корня женьшеня, эхинацеи, плодов шиповника.
Врач может назначать прием антигистаминных средств. Препараты данной группы облегчают симптоматику болезни, уменьшают риск развития аллергических реакций на внешние раздражители, медикаменты. Из лекарств, которые вызывают меньше всего побочных проявлений, не оказывают негативного воздействия на ЦНС, специалисты назначают:
- «Лоратадин».
- «Цетрин».
- «Фенистил».
Чтобы снять воспаление, отек слизистой, проводят промывания полости носа. Для этого можно использовать физраствор, соленую воду. Чтобы добиться лучшего эффекта, следует использовать для промывания препараты с антисептическим действием:
- «Хлоргексидин».
- «Диоксидин».
- «Мирамистин».
Благодаря воздействию антибактериальных растворов, средств для орошения обеспечивается необходимое увлажнение слизистой оболочки, устранение излишков гноя, улучшение активности ресничек мукоцилиарного аппарата. Перед закапыванием лекарственных средств необходимо осуществлять промывание носовой полости. Это существенно повысит эффективность проводимой процедуры.
Чтобы разжижить слизь нужно использовать муколитики. Эти препараты врач может назначать в разных формах: сиропы, таблетки, спреи. Особенно действенными считаются такие медикаменты:
- «Мукосол».
- «Ринофлуимуцил».
Если воспаление очень сильное, присутствует аллергический компонент, врач может назначить лекарства из группы кортикостероидов. Применять такие лекарства следует осторожно, соблюдая дозировку, сроки терапевтического курса. Кортикостероиды могут также использоваться при отсутствии эффекта от проводимой антибиотикотерапии.
На фото популярные препараты для лечения гайморита
Физиотерапия
В период обострения болезни рекомендуют:
- диатермию;
- ультразвуковое лечение.
Обычно классическая терапия приносит желаемый эффект (полное излечение пристеночного гайморита). Для повышения эффективности проводимого лечения могут назначать физиотерапевтические процедуры.
Если наблюдается хроническое течение болезни, применяют:
- лекарственный электрофорез;
- парафиновое прогревание.
Народная медицина
Определенная роль в лечении пристеночного гайморита отводится средствам народной медицины. Они представлены:
Осложнения
Отсутствие адекватной терапии, позднее обнаружение развивающейся патологии, неэффективное лечение могут спровоцировать развитие осложнений наиболее опасными из которых являются:
Профилактика, прогноз
Избежать развития гайморита можно при крепком иммунитете. Для этого требуется закаливание, гимнастика, занятия спортом, прием витаминов, минералов. Также профилактическими средствами являются:
- предотвращение переохлаждения;
- своевременное лечение ОРВИ;
- устранения очагов инфекции.
Прогноз при своевременном обнаружении, лечении воспаления благоприятный. Обычно полное выздоровление достигается консервативной терапией.
Источник: http://gidmed.com/otorinolarintologija/zabolevanija-lor/bolezni-nosoglotki/sinusit/gajmorit/pristenochnyj.html