Гайморит: этиология и патогенез, симптомы, причины, лечение
Этиологическим факторами в медицине принято называть именно то, что явилось первопричиной развития патологического процесса любой природы. Обобщенно этиологические факторы можно разделить на внешние и внутренние. Относительно причин развития гайморита (воспаления гайморовых придаточных пазух носа) стоить остановиться на рассмотрении именно внешних (экзогенных) причин.
Основную роль в развитии патологического процесса в гайморовых пазухах играют патогенные микроорганизмы (вирусы, бактерии, грибка). Чаще всего возбудителями гайморита выступают бактерии. Среди последних встречаются:
- стрептококки (например, Streptococcus pneumoniae);
- стафилококки (например, Staphylococcus aureus);
- гемофильная палочка (Haemophilus influenzae)и другие.
Если рассматривать вирусы, то наиболее часто встречаются вирусы:
- гриппа;
- парагриппа;
- риновирусы;
- аденовирусы;
- РС — вирус;
- коронавирус.
Также приведем некоторых представителей патогенных грибков, способных вызывать гайморит:
- Аспергилл (Aspergillus);
- семейство Мукоровые(Mucoraceae)
- род Кандида (Candida) и другие.
В нормальном состоянии, у здорового человека придаточные пазухи носа (гайморовы в том числе) не содержат микрофлоры (иными словами они стерильны).
Да, иногда могут встречаться единичные микроорганизмы, но они не способны вызвать воспалительный процесс. Воспаление в придаточных пазухах развивается лишь при обильном проникновении вирулентной патогенной микрофлоры, что обычно происходит при наличии факторов, способствующих обсеменению пазух.
Факторами, предрасполагающими к развитию инфекционно-воспалительного процесса в придаточных пазухах носа относятся:
- снижение общей и местной резистентности организма;
- наличие врожденных или приобретенных патологий полости носа/пазух;
- инородные тела в полости носа (полипы, опухоли, собственно привнесенные из вне тела);
- курение;
- ОРВИ (является благоприятным фоном для наложения вторичной бактериальной инфекции);
- аллергия;
- апикальные дентальные инфекции;
- СПИД;
- перепады давления (погружение под воду при нырянии);
- установленный назогастральный зонд или интубация;
- синдром Картагенера;
- другие, реже встречающиеся факторы.
Для чего нужно знать этиологию гайморита?
Осведомленность об этиологическом факторе, вызвавшем воспалительный процесс в гайморовых пазухах, необходима прежде всего врачу, чтобы назначить грамотную, эффективную и, что не мало важно, комплексную терапию.
Так, гайморит вирусной этиологии стоит лечить специальными противовирусными препаратами (противограппозными, противорегпетическими, притивоцитомегаловирусными и др.
), а также препаратами широкого спектра действия (интерфероном и индукторами интерферона).
Для определения точного штамма возбудителя необходимо проведение полимеразной цепной реакции (лабораторный метод исследования, позволяющий определить ДНК конкретного вируса).
Бактериальный гайморит лечиться антибактериальными препаратами. Для выявления конкретного штамма бактерии, вызвавшей гайморит, необходимо проведение бактериологического исследования.
Изначально пациенту назначается эмпирическая терапия препаратами широкого спектра действия, которая, как правило, справляется с проблемой.
Но, при отсутствии эффекта в течение 3 — 5 дней, препарат меняется на более профилированный, в лучшем случае это происходит как раз на основании бактериологического исследования, которое также показывает чувствительность микроорганизма к конкретному антибактериальному препарату.
Этиологическое лечение грибкового гайморита состоит в назначении антифунгальных (противогрибковых) лекарственных препаратов. Принципы терапии в данном случае схожи с таковой при бактериальной инфекции.
Здесь также необходимо проведение микробиологического исследования для выявления конкретного возбудителя.
Аналогично терапии бактериальной инфекции, противогрибковая терапия начинается с препаратов широкого спектра действия, а далее в зависимости от клинической картины.
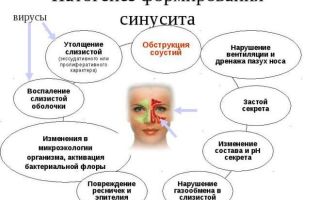
Патогенез развития и патологоанатомические изменения при гайморите
Патогенез — это механизм развития патологического процесса. любой воспалительный процесс в своем развитии проходит ряд стадий (фаз):
- альтерация (инициальная стадия воспаления);
- выброс медиаторов воспаления (клеточных и гуморальных) — пусковой механизм воспаления;
- экссудация;
- пролиферация (размножение клеток — завершающая стадия, направленная на восстановление тканей).
Особого внимания стоит фаза экссудации, так как именно она формирует морфологические проявления воспаления (катаральное, гнойное и т.д.). Фаза экссудации складывается из ряда стадий:
- реакция микроциркуляторного русла с нарушением реологических свойств крови (вазоспазм, за которым следует расширение сосудов с последующей гиперемией в месте воспаления);
- повышение проницаемости сосудистой стенки сосудов микроциркуляторного русла (экссудация в ткани жидкой части плазмы крови, эмиграция клеток крови, образование экссудата и воспалительного клеточного инфильтрата).
Как известно, гайморит может протекать в острой и хронической формах и патогенез данных состояний немного различный.
Рассмотрим патогенез острого гнойного гайморита. В норме слизистая оболочка гайморовых пазух имеет толщину в 0,1 мм, а при развитии катарального воспаления она становится толще в несколько раз из-а отека и порой может выполнять всю полость пазухи.
При этом, реснитчатый эпителий, выстилающий слизистую оболочку верхних дыхательных путей и придаточных пазух носа в том числе, страдает в значительной мере.
Изменения затрагивают также и подслизистый слой слизсистой оболочик, что проявляется образованием небольших псевдокист из-за того,что соеденительнотканные волокна, располагающиеся здесь, раздвигаются под напором экссудата.
Далее возникает клеточная инфильтрация межклеточного пространства за счет выпотевания клеточного элемента крови (как правило -лейкоциты) через расширенную сосудистую стенку.
Основы патологической анатомии острого гайморита
Острый гнойный синусит характеризуется более выраженной инфильтрацией слизистой оболочки, в результате чего ее поверхность покрыта гнойным (слизисто-гнойным или гнойно-геморрагическим) отделяемым.
Все слои слизистой оболочки гайморовой пазухи интенсивно пропитываются лейкоцитами. При этом, воспалительный процесс довольно часто распространяется на надкостницу, реже на саму кость.
Последнее в большей мере способствует хронизации воспалительного процесса и его затяжному течению.
При визуальном осмотре данные проявления характеризуются как отечность и гиперемия (покраснение) слизистой оболочки, избыточное количество серозного или гнойного экссудата.
В тяжелых случаях возможно гнойное расплавление надкостницы и кости с дальнейшим распространением гноя в мозговые оболочки. В связи с этим появляются менингеальные симптомы, свидетельствующие о поражении оболочек головного мозга, которое может приводить к инвалидизации и гибели пациента.
Клиническая картина острого гайморита
Симптоматика острого гайморита складывается из выявления общих и местных симптомов. К общим симптомам относятся:
- повышение температуры тела;
- озноб;
- общая слабость, аппатия;
- снижение аппетита;
- нарушения сна и другие симптомы.
К местным проявлениям острого гайморита можно отнести:
- чувство заложенности носа;
- ринорея (истечение экссудата из носовых ходов);
- слезотечение;
- нарушение или полное отсутствие обоняния;
- чувство распирания/давления в области гайморовых пазух;
- боль в области переносицы, а также в проекции гайморовых пазух;
- головная боль, преимущественно в лобной и височных областях, усиливающаяся при наклонах головы вверх и вниз.
В первую очередь врач выяснить наличие и характер жалоб пациента, затем будет собран анамнез жизни (наличие/отсутствие аллергий, другой сопутствующей патологии, ранее перенесенные заболевания) и анамнез заболевания (когда и с чего началось, какие меры самолечения принимались и каков был их эффект). Затем будет проведен визуальный осмотр и инструментальное исследование, которые помогут врачу подтвердить диагноз.
Помимо описанных методов, больному также назначаются общеклинические анализы крови и мочи, микробиологическое исследование содержимого носоглотки (мазок из зева).
Основы патологической анатомии хронического гайморита
Патоморфологические проявления хронического гайморита более разнообразны, чем острого. Одновременно они соответствуют и формам заболевания. Так, выделяют:
- экссудативные;
- продуктивные;
- альтеративные;
- смешанные типы морфологический изменений.
Экссудативные изменения встречаются чаще при хроническом катаральном, серозном, гнойном и аллергическом гайморите; продуктивные — при гиперпластической, полипозной и аллергической формах.
Изменения альтеративного характера свойственны атрофическому и редко встречаемому некротическому (остеомиелитическому) гаймориту.
На практике же встречаются в основном смешанные формы хронического гайморита.
Воспалительный процесс в гайморовы пазухи может проникать по сосудам и околососудистым пространствам костной стенки пазухи. Попадая таки образом, инфекция вызывает местные или общие осложениея: флегмону параорбитальной клетчатки, субпериостальный или экстрадуральный (надоболочечный) абсцесс, менингит и т.д.
Клиническая картина хронического гайморита
Основной особенностью клинической картины хронического гайморита, как и любо иного хронического заболевания, является чередование периодов обострения и ремиссий. Причем, период обострения в данном случае характеризуется картиной острого синусита.
Итак, в период обострения, больной предъявляет жалобы на заложенность носа, снижение обоняния, слезотечение, головную боль, чувство давления/распирания в проекции пазух, а также на общее состояние: слабость, апатия, снижение аппетита, нарушения сна, повышение температуры тела.
Визуальные проявления обострения хронического гайморита складываются из: болезненная припухлость щеки и отек век, в предвверии носа кожа повреждается от постоянного трения во время высмаркивания, что проявляется трещинами, мацерацией, припухлостью.
Диагностика хронического гайморита складывается из жалоб, предъявляемых больным, сбора анамнеза жизни и анамнеза заболевания (подобно тому, как это делается при выявлении острого гайморита), визуального и инструментального осмотра пациента. Инструментальное обследование сводится к рентгенографии, КТ, эндоскопической риноскопии.
Помимо этого больной также сдает общеклинические анализы крови и мочи, плюс мазок из зева на микробиологическое исследование для выяления возбудителя инфекции. в тяжелых случаях может проводиться диагностическая пункция гайморовой пазухи, преследующая собой забор патологического содержимого на микробиологическое исследование.
Особое внимание в клинической картине хронического гайморита уделяется характеру выделений из носовых ходов, который дает основания предполагать ту или иную форму воспалительного процесса.
Так, катаральный хронический гайморит сопровождается обильными слизистыми, тягучими выделениями, которые зачастую задерживаются в полости носа, где подсохнув образуют корки.
При аллергическом и серозном хроническом гайморите отделяемое жидкое, серозное, часто отходит порционно: скапливаясь в полости пазухи, оно быстро стекает в полость носа при определенных положениях головы больного.
Характерно также для хронического гайморита практически полное отсутствие обоняния на стороне пораженной пазухи (вплоть до аносмии).
На фоне ремиссии у больного отмечаются постоянные выделения из носа, которые зависят от формы хронического гайморита.
Стоит понимать, что своевременное выполнение диагностических манипуляций крайне важно, так как в противном случае существует высокий риск развития осложнений.
Причины возникновения гайморита разнообразны по своей природе, что косвенно обусловливает и разновидности клинических проявлений одного и того же заболевания.
В любом случае, если вы заметили у себя перечисленные выше симптомы, необходимо обратиться за квалифицированной медицинской помощью, а не заниматься самолечение, чтобы избежать развития возможных и крайне опасных не только для здоровья, но и для жизни осложнений.
Оценка статьи:
(1
Источник: https://gaimorit.guru/info/patogenez-gajmorita
Двухсторонний гайморит: разновидности, причины и признаки заболевания
Двухсторонний гайморит — это острое или хроническое воспаление слизистой оболочки верхнечелюстного синуса, на фоне которого происходит набухание и отек, продукция серозного, а затем гнойного экссудата.
В большинстве случаев заболевание развивается у взрослых и детей на фоне снижения иммунитета, переохлаждения или острой респираторной вирусной инфекции.
Двухсторонний гайморит развивается на фоне острого ринита бактериальной или вирусной этиологии в результате попадания слизи в верхнечелюстную пазуху. В отличие от одностороннего процесса, симметричное поражение пазух переносится тяжело, требует раннего начала лечения для предупреждения развития осложнений.
Международная классификация ринитов позволяет различать формы синуситов по генезу, морфологии патологического процесса. Используется отоларингологами в клинической практике, учитывает современные взгляды на механизмы реакций, происходящих в слизистой оболочке носовых пазух при различных формах верхнечелюстного синусита.
По течению процесса выделяют острый, хронический и вазомоторный синусит. По клинической картине различают легкое, средне-тяжелое и тяжелое течение заболевания. Острый и хронический синуситы делятся по этиологии:
- инфекционный (бактериальный, грибковый, вирусный);
- травматический;
- одонтогенный.
Острый синусит делится по патогенезу:
- экссудативный;
- серозный;
- катаральный;
- гнойный.
Хронический гайморит по патогенезу разделяется на:
- гипертрофический (кавернозный, фиброзный, сосочковый, полипозный);
- пристеночно-гиперпластический;
- атрофический.
Вазомоторный ринит выделяют аллергического и неаллергического генеза:
- сезонный;
- круглогодичный;
- гиперсекреторный;
- отечный;
- полипозный;
- смешанный.
Причины двухстороннего гайморита обусловлены совокупностью нескольких факторов внешней агрессии в виде инфекции верхних дыхательных путей, общего переохлаждения и снижения иммунной защиты организма.
Важную роль в развитии болезни играет наличие аномалий строения околоносовых пазух, согласно клиническим исследованиям, аномалии носовой перегородки до 39% повышают частоту развития двустороннего синусита.
Двухсторонний гайморит нередко развивается на фоне закупорки устья верхнечелюстного канала, по которому осуществляется отток слизи из пазухи. Нарушение физиологического выделения гноя и серозного секрета приводит к распространению инфекции в соседние полости, происходит во сне, когда пациент ложится на здоровую сторону.
Признаки и симптомы двухстороннего гайморита выражены значительно сильнее, чем при одностороннем воспалении гайморова синуса.
Основные симптомы:
- общая интоксикация (высокая температура, вялость, снижение работоспособности, озноб);
- насморк (прозрачное или желто-зеленое отделяемое);
- заложенность носа;
- боль при наклоне головы вперед;
- чувство давления (распирания) в проекции пазухи;
- покраснение кожи от глазницы до крыльев носа;
- светобоязнь;
- нарушение обоняния;
- гнусавость голоса;
- воспаление конъюнктивы;
- отек лица;
- зубная боль.
Диагностика двухстороннего гайморита проводится во время осмотра врачом отоларингологом при помощи риноскопа, который позволяет увидеть характерный отек, покраснение слизистой и обильное отделение гноя из верхних носовых ходов с двух сторон. Лечебно-диагностическая пункция и прокол гайморовой пазухи нередко выполняется сразу после риноскопии.
Если у доктора есть сомнения, рентгенодиагностика и КТ проводятся для определения уровня жидкости, степени заполнения пазухи гноем.
При тотальном затемнении синуса на рентген снимке или фото среза КТ требуется проведение срочной пункции для дренажа и промывания полости.
Пункция относится к хирургическим методам лечения, но в качестве диагностической манипуляции является высокоинформативной, применяется у взрослых и детей, у женщин во время беременности и лактации.
После диагностики двухстороннего гайморита требуется срочное начало лечения с применением антибиотиков, противовоспалительной терапии, физиотерапевтических процедур, массажа и народных средств, витаминов повышения иммунитета. В домашних условиях по назначению врача после дренажа пазухи и противомикробной терапии можно проводить прогревания.
Последствия двухстороннего гайморита зависят от качества проводимого лечения и объемов медикаментозной терапии. Комплексный подход способствует быстрому избавлению от неприятных симптомов, повышает скорость выздоровления и предупреждает переход воспаления в хроническую стадию.
Осложнениями при тотальном заполнении пазухи гноем являются гнойные расплавления мягких тканей и костей лицевого скелета с поражением мозговых оболочек. Острый менингит и риногенный сепсис приводят к фатальным последствиям, лечение проводится экстренно в условиях стационара.
Если у взрослого или ребенка развивается двухсторонний гайморит, симптомы заболевания выражены значительно сильнее, чем при одностороннем поражении.
Повышение давления внутри верхнечелюстной пазухи приводит к возникновению патогномоничной клинической картины.
Она позволяет врачу поставить правильный диагноз и своевременно начать необходимое лечение.
Симптомы двухстороннего гайморита при легком течении включают:
- температура до 37,8;
- снижение аппетита;
- заложенность носа;
- снижение обоняния;
- насморк с отхождением прозрачной слизи;
- тяжесть в проекции пазух при наклоне вперед.
При среднетяжелом течении:
- температура от 37,9 до 38,8;
- головная боль;
- зубная боль;
- отхождение гнойной слизи;
- отечность лица;
- гнусавость голоса;
- боль в проекции пазух при наклоне вперед.
При тяжелом течении:
- температура выше 38,9;
- сильная головная боль;
- ноющая боль в проекции пазухи без наклона;
- гнойное отделяемое с прожилками крови;
- покраснение кожи лица;
- отек лица от глазницы до крыльев носа;
- вялость, слабость, потеря сознания;
- лихорадка.
Лечение медикаментами двухстороннего гайморита включает комплексный подход, направленный на снятие отека слизистой оболочки, восстановление проходимости дыхательных путей и предотвращение размножения патогенных клеток. Выбор каждого препарата осуществляется врачом с учетом индивидуальных особенностей пациента, переносимости действующих веществ лекарств.
Лечение начинается с применения капель:
- сосудосуживающие капли (Називин, Риностоп, Отривин;
- антибактериальные капли (Полидекса, Изофра, Биопарокс);
- капли с эфирными маслами (Синуфорте, Пиносол);
Непосредственное воздействие на слизистую оболочку повышает скорость выздоровления, убивает микробную флору, восстанавливает носовое дыхание.
Капли с эфирными маслами предпочтительнее использовать у детей и беременных женщин из-за низкой частоты возникновения побочных эффектов.
Капли на основе ксилометазолина в детском возрасте используются строго по инструкции с учетом возрастной дозировки.
Для промывания носа используются:
- антисептические растворы (Диоксидин, Фурациллин, Мирамистин, Проторгол);
- растворы бактериофагов (Секстафаг, Пиобактериофаг);
- растворы на основе морской соли (Аквалор, Аквамарис, Салин).
Регулярное орошение слизистой оболочки предупреждает рост бактерий, а при использовании бактериофагов, оказывает мощное противомикробное действие. Соляные растворы вытягивают гной, восстанавливают мукоцилиарный клиренс эпителия.
Системная терапия двухстороннего гайморита включает:
- антибиотические препараты (пенициллины, макролиды, цефалоспорины, фторхинолоны);
- антигистаминные препараты (Супрастин, Тавегил, Зодак);
- противовоспалительные средства (Аспирин, Ибупрофен, Парацетамол);
- гомеопатия с эфирными маслами (Синупрет, Геломиртол).
Антигистаминные средства направлены на снижение отека слизистой, улучшение оттока гноя и слизи из пазухи.
Противовоспалительные препараты снижают проявления воспаления, снимают симптомы общей интоксикации. Несмотря на то, что Геломиртол относится к гомеопатическим средствам, эфирное масло эвкалипта высокоэффективно в борьбе с острым гнойным синуситом.
https://www.youtube.com/watch?v=rmoK9YZGsKE
Лечение двухстороннего гайморита у детей проводится с учетом возрастных особенностей, при среднетяжелом и тяжелом течении ребенок госпитализируется в стационар для постоянного наблюдения. После проведения системной антибиотикотерапии детям требуются препараты для восстановления нормальной микрофлоры кишечника, чтобы предупредить развитие дисбактериоза.
Лечение народными средствами двухстороннего гайморита допустимо после консультации лечащего врача. В домашних условиях проводится прогревание, но только на катаральной стадии при отсутствии гнойного секрета или после серии проколов, когда в гайморовом синусе перестает образовываться уровень жидкости.
Прогревание проводятся сухие, при помощи соляных мешочков и яиц, или влажные путем паровых ингаляций.
Сухое тепло оказывает сильный разогревающий эффект, повышающий скорость выздоровления за счет стимуляции кровотока в слизистой оболочке синуса.
Влажные ингаляции, прогревая носовые ходы и полости изнутри, не только снимают неприятные симптомы, но и повышают защитные свойства эпителия, препятствуют появлению отека.
Профилактика двухстороннего гайморита начинается с общеукрепляющих процедур (закаливания) организма, которые повышают иммунитет и препятствуют развитию простудных заболеваний. Применение иммунопротекторных препаратов по назначению врача актуально перед осенним и весенним периодом, при эпидемии гриппа.
Профилактика заключается в раннем начале лечения насморка, применении капель и системных препаратов для предупреждения распространения инфекции в околоносовые пазухи. При хронических ринитах и синуситах специфическое лечение препятствует рецидивам и обострениям заболеваний.
В летнее время орошение слизистой оболочки соляными растворами или физраствором является отличным методом профилактики пересыхания и заражения вирусной или бактериальной инфекцией.
Источник: http://gajmorit.com/dvuhstoronnij/
Гнойный двухсторонний гайморит лечение
Двухсторонний гайморит отличается от одностороннего тяжестью течения и широтой охвата околоносовых пазух воспалительными явлениями. Нередко двусторонний процесс наблюдается у детей дошкольного, младшего школьного возраста, причем такое заболевание несет большой риск хронизации и серьезных осложнений.
Оглавление:
Лечение двухстороннего гайморита у ребенка, да и у взрослого человека зачастую проводится в стационаре, поскольку справиться с ним в домашних условиях может быть затруднительно.
Особенности заболевания
Гайморит, или верхнечелюстной синусит — воспалительная патология, охватывающая гайморовы придаточные пазухи носа. Если заболевание распространяется на оба околоносовых синуса, оно считается двухсторонним.
Изначально гайморит может возникнуть и как одностороннее поражение пазух, но из-за особенностей анатомического строения носа и носоглотки, где все полости сообщаются между собой, либо при неправильном проведении промываний носа инфекция переходит и на здоровую пазуху.
К счастью, двусторонний верхнечелюстной синусит встречается не так часто, как односторонний, и лечить патологию двойным проколом приходится не всегда.
Среди форм гайморита выделяются острая (болезнь вызвана закупоркой гайморовых пазух на фоне вирусного или бактериального воспаления) и хроническая (длительно текущее заболевание, сменяющееся ремиссиями и обострениями). В 10% случаев односторонний острый гайморит переходит в хронический, а при двухстороннем процессе хронизация еще более вероятна.
При верхнечелюстном синусите у ребенка или взрослого болезнь может протекать с разным характером воспаления:
- Катаральный гайморит. В большинстве случаев развивается как симптом или осложнение вирусной инфекции, причем воспаление не затрагивает слои, расположенные ниже слизистой оболочки. Выделения при этом типе гайморита прозрачные или белые, гной отсутствует.
- Серозный гайморит. Водянистые слизистые выделения в пазухах вырабатываются обильно, в результате чего их эвакуация из околоносовых синусов затрудняется. Такой тип гайморита тоже может возникать на фоне вирусной инфекции, но на него легко наслаивается вторичное бактериальное воспаление.
- Гнойный двухсторонний гайморит. Это — самая тяжелая патология, развивающаяся при бактериальном заражении околоносовых синусов и приводящая к появлению гноя в пазухах.
- Полипозный гайморит. Данный тип заболевания, в отличие от предыдущих, может быть только хроническим, и заключается он в вялотекущем воспалении пазух и формировании в них полипов.
У ребенка до 3-4 лет гайморит — редко явление из-за недоразвития верхнечелюстных пазух, но в более старшем возрасте синусит двустороннего типа у детей возникает еще чаще, чем у взрослых.
Причины заболевания
Чаще всего симптомы острого двустороннего гайморита появляются на фоне вирусной инфекции. Если болезнь не вызывает нарушения оттока жидкости из носа, а лишь приводит к катаральному воспалению пазух, то лечение гайморита не будет отличаться от такового при обычном рините.
Но если гайморит появляется как осложнение ОРВИ или гриппа уже после уменьшения интенсивности циркуляции вирусов, то его причины кроются в наслоении бактериальной инфекции — стрептококков, стафилококков, синегнойных палочек и ассоциаций микробов.
У людей с ослабленным иммунитетом, наличием хронических патологий ротоглотки и носоглотки, при неправильном лечении насморка под воздействием ряда факторов может возникать двусторонний гнойный воспалительный процесс в пазухах.
После сильного переохлаждения бактериальный гайморит часто бывает первичным или сочетается с ангиной, фарингитом, ринитом и т. д. Когда лечение острого гайморита было несвоевременным и неадекватным, болезнь хронизируется весьма часто, особенно у ребенка или подростка.
Двусторонний верхнечелюстной синусит может развиваться во время аллергической реакции организма, например, на цветение растений, пыль, шерсть животный, как симптом пищевой аллергии. Также прочими причинами болезни могут стать:
- хронический вазомоторный ринит с частыми обострениями;
- перенесенная дифтерия, корь, скарлатина (инфекция на пазухи распространяется гематогенным путем, что, преимущественно, встречается у детей);
- травма носа или пазухи, в том числе во время операции;
- больные пульпитом, периодонтитом зубы.
Две последние причины гайморита вначале провоцируют односторонний воспалительный процесс в пазухе, который затем распространяется на второй гайморов синус. Усугубляет риск возникновения синуситов наличие кист, полипов в носу, искривление перегородки носа, узость соустья пазух и другие аномалии строения носа и носоглотки. Читайте подробнее о кистах гайморовых пазух
Клиническая картина двухстороннего гайморита
Симптомы острой формы синусита схожи с признаками одностороннего гайморита, но проявляются более обширно, с обеих сторон лица. Основные составляющие клиники заболевания у ребенка или взрослого таковы:
- давление, напряжение в области пазух;
- отек, покраснение кожи лица;
- зубная боль, носящая разлитой характер;
- головная боль в зоне лба, переносицы;
- заложенность носа;
- нарушение носового дыхания;
- вытекание слизи и гноя из носа, а также стекание вязкой массы с неприятным привкусом и запахом по задней стенке глотки;
- распирание в глазнице, которое несколько облегчается в горизонтальном положении;
- снижение обоняния.
Общие симптомы заболевания, которые у детей всегда выражены сильнее, чем у взрослых:
- повышение температуры тела (37-39 градусов);
- светобоязнь;
- падение работоспособности, аппетита;
- вялость, капризность, плач у детей.
Если не начать лечить верхнечелюстной синусит на стадии катарального или серозного воспаления, он переходит в гнойную форму, когда симптомы становятся еще более выраженными, а температура тела держится почти постоянно. Острый двусторонний гайморит часто хронизируется, так как застой гнойного секрета вызывает проникновение бактерий в надкостницу и кость с невозможностью полностью устранить инфекцию из пазухи.
Хронический двусторонний верхнечелюстной синусит проявляется слабее: периодически возникают заложенность носа, головные боли, человек слабеет, падает его работоспособность, успеваемость, нарушается обоняние.
У детей до 10 лет порой при хроническом гайморите наблюдается сухой кашель, хронический конъюнктивит.
Заболевание часто обостряется, чем вызывает еще более глубокое поражение кости и усугубление риска тяжелых гнойных осложнений.
Последствия гайморита
В большинстве случаев все осложнения заболевания наблюдаются при неадекватной терапии, например, когда человек не обращается к врачу с затяжным насморком, практикует лечение только симптоматическими средствами (чаще всего — сосудосуживающими каплями). Гнойный процесс в этот период продолжает активно развиваться, а вкупе со сниженным иммунитетом болезнь дает осложнения.
Еще один часто встречающийся вариант развития тяжелых последствий — неправильное проведение промываний или применение таких народных средств, которые вызывают аллергический отек или вообще не помогают от гайморита. Кроме того, важная причина осложнений верхнечелюстного синусита — слабость иммунитета и затягивание с лечением, что, к сожалению, и в наше время не редкость.
Среди малоприятных последствий двустороннего гайморита — прочие риносинуситы, ангина, трахеит, бронхит, эндокардит, отит, а также гнойные заболевания — абсцесс глазницы, флегмона мягких тканей орбиты, менингит.
Воспаление коры головного мозга лечится только в стационаре и далеко не всегда бывает успешным, равно как и осложнения со стороны орбиты, при которых порой не удается сохранить зрение.
Очень опасен и риногенный сепсис, тромбоз сосудов мозга, абсцесс мозга: все эти патологии смертельно опасны, либо вызывают инвалидизацию человека.
Диагностика заболевания
Во время сбора анамнеза врач уточняет жалобы, характер болезни, наличие или отсутствие переохлаждений, контакта с аллергенами, ОРВИ и других болезней. Клиническая картина гайморита, как правило, сразу позволяет заподозрить эту патологию, но двусторонний процесс обязательно требует уточнения диагноза и более детального обследования. Оно включает:
- рентгенографию придаточных пазух (по возможности, его заменяют на КТ околоносовых пазух, а при хроническом гайморите КТ или МРТ — основной метод исследования носа);
- УЗИ мягких тканей в области носоглотки;
- бакпосев отделяемого из носа;
- риноскопия или эндоскопия носа;
- диафаноскопия (преимущественно, назначается беременным женщинам);
- при необходимости — обследование у аллерголога-иммунолога.
Пункция гайморовых синусов является не только диагностическим методом, но и позволяет лечить гайморит путем промывания придаточных пазух.
Такой способ диагностики применяется только в стационаре, тогда как все остальные методики возможны к выполнению в амбулаторном порядке.
Пункция позволяет получить слизь и гной для анализа, что особенно важно при хроническом гайморите, трудно поддающемся терапии, а также помогает полностью вымыть инфекцию из воспаленных верхнечелюстных синусов.
Методы лечения
Методы терапии заболевания будут подбираться врачом в зависимости от его формы. Аллергический двухсторонний верхнечелюстной синусит требует приема антигистаминных средств (Кларитин, Зиртек, Тавегил), применения назальных глюкокортикостероидов (Назонекс, Дезринит).
Вирусный гайморит успешно лечится противовирусными средствами (Виферон, Циклоферон, Ингавирин, Гроприносин).
Но в большинстве случаев воспаление верхнечелюстных пазух, каким бы оно ни было, вынуждает проводить антибактериальное лечение, так как вторичная инфекция очень быстро наслаивается на вирусное или аллергическое воспаление.
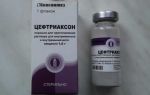
До 80% случаев острого двустороннего гайморита лечат при помощи антибиотиков группы макролидов (Азитрокс, Ровамицин, Эритромицин), цефалоспоринов (Цефалексин, Цефтриаксон), пенициллинов (Флемоксин, Амоксиклав). Если начать антибиотикотерапию вовремя, то процесс окончится полностью и не перейдет в хроническое течение.
Антибиотики целесообразно дополнять гомеопатией: например, препарат Синупрет не только усиливает действие таблеток, но и не дает гаймориту хронизироваться. При высокой температуре и отеке носа и пазух рекомендуются нестероидные противовоспалительные средства, а также антигистаминные и десенсибилизирующие препараты.
Подробнее о лечении гайморита антибиотиками
Местное лечение гайморита не менее важно, чем системное. Для этого при любом типе болезни проводят такие методы терапии:
- промывание носа и пазух на аппарате «кукушка» с применением растворов антисептиков;
- орошение носа Мирамистином, Фурацилином, Протарголом;
- закапывание в нос сосудосуживающих средств (Санорин, Назол, Тизин);
- промывание носа солевыми растворами Аквамарис, Аквалор, Салин;
- физиопроцедуры — лазерная терапия, соллюкс, парафиновые аппликации и т. д. Почти все физиотерапевтические методики разрешены к применению только после стихания острой фазы болезни.
Народные средства при двустороннем гайморите не заменят основной терапии, проводимой под контролем врача или в стационаре. Дополнять лечение можно закапываниями в нос сока алоэ, каланхоэ, промываниями носа и пазух отварами трав, настоями чеснока, чистотела и т. д. При аллергическом гайморите подобные действия лучше не применять во избежание сильного отека носа.
При двустороннем полипозном гайморите после снятия воспаления и курса иммуномодулирующей терапии зачастую назначается эндоскопическая операция по удалению гиперпластических новообразований.
Мини-операция (пункция гайморовых пазух) при двустороннем процессе применяется при неэффективности консервативной терапии и может включать два прокола, что, без сомнения, будет являться малоприятной процедурой.
В связи с этим доводить до такого развития событий не стоит, а лечиться следует начинать на этапе, когда медикаментозного лечения и физиопроцедур будет достаточно.
Особенности лечения заболевания у детей, при беременности и лактации
В детском возрасте до 4-5 лет гайморит — большая редкость. Если у детей возникает двустороннее воспаление верхнечелюстных пазух, то его лечение проводится в стационаре. Следует сделать все, чтобы начать терапию как можно раньше, чтобы избежать прокола пазух, ведь ребенку зачастую приходится проводить эту манипуляцию под наркозом.
Обычно детям всегда назначаются антибиотики в возрастной дозировке, сосудосуживающие средства, промывания «кукушкой» с растворами антисептиков, а также в обязательном порядке антигистаминные препараты. Дополнительно проводится иммуномодулирующее лечение, прием растительных препаратов, витаминотерапия во избежание хронизации гайморита.
Лечение двустороннего гайморита у беременных и кормящих следует проводить при помощи местных процедур (промываний и закапываний), но из-за слабости иммунитета часто приходится проводить прокол и дренирование пазух для предотвращения приема антибиотиков.
Отличные результаты в лечении двустороннего верхнечелюстного синусита дает промывание при помощи синус-катетера, которое позволяет доставить лекарства прямо в очаг воспаления.
Но все-таки запущенные формы болезни у беременных и кормящих лечат при помощи проколов и антибиотиков, что, конечно, нежелательно из-за возможных проблем у плода и риска отказа от лактации.
Профилактика двустороннего гайморита
Основная мера недопущения такого серьезного заболевания — своевременное лечение всех возникающих инфекционно-воспалительных патологий носа, носоглотки, ротоглотки.
Также следует предпринять все необходимые действия для устранения аллергического отека, проводить своевременное лечение вазомоторного ринита, удалять полипы, исправлять искривленную носовую перегородку.
Отличной профилактикой гайморита станет укрепление иммунитета любыми доступными способами, что особенно актуально в детском возрасте.
Гайморит многими воспринимается как очень опасное заболевание, которое требует серьезного лечения. Но так ли это на самом деле? Спросим у доктора Комаровского.
Вы – одна из тех миллионов, кто хочет укрепить иммунитет?
А все ваши попытки не увенчались успехом?
И вы уже задумывались о радикальных мерах? Оно и понятно, ведь крепкий организм — это показатель здоровья и повод для гордости. Кроме того, это как минимум долголетие человека. А то, что здоровый человек, выглядит моложе – аксиома не требующая доказательств.
Поэтому мы рекомендуем прочитать статью Елены Малышевой, о том как укрепить свой организм перед осенними холодами. Читать статью >>
Источник: http://kafe-emelja.ru/gnojnyj-dvuhstoronnij-gajmorit-lechenie/
Гайморит
Гайморит (верхнечелюстной синусит) – это воспалительное заболевание слизистой оболочки верхнечелюстной пазухи.
Заболевание часто развивается после перенесенных острых респираторно-вирусных инфекций и сопровождается головными болями, слизисто-гнойным отделяемым из носа, в отдельных случаях – с неприятным запахом.
Этиология и патогенез
Основным предрасполагающим фактором формирования острого и хронического гайморита является ослабленный общий или региональный иммунитет, проникновение инфекции через естественное соустье верхнечелюстной пазухи (гайморовой), имеющее сообщение с полостью носа, при различных респираторных и вирусных заболеваниях верхних дыхательных путей.
В исключительных случаях инфекция проникает в гайморовы пазухи с током крови или лимфатическими путями при острых инфекционных заболеваниях (корь, скарлатина, дифтерия и другие).
В 10% случаев причиной возникновения гайморита является воспалительные процессы корней второго премоляра и первого моляра коренных зубов, расположенных очень близко у нижней стенки гайморовой пазухи, зачастую верхушка корня зуба может достигать подслизистого слоя пазухи.
Кроме того, развитию воспаления способствуют состояния, при которых затрудняется воздухообмен и естественный отток скопившегося слизистого секрета из носовых пазух:
– анатомические особенности (неровности, шипы, синехии, гребни перегородки носа);
– наличие острого или хронического воспаления слизистой оболочки полости носа;
– аденоидные разрастания, полипы;
– отрицательные влияния окружающей среды (переохлаждение, вдыхания загрязнённого воздуха).
Верхнечелюстные пазухи вовлекаются в воспалительный процесс наиболее часто из-за анатомических особенностей: соустье с носовой полостью расположено в верхней части пазухи, что затрудняет ее дренирование.
Заброс инфекции может происходить при чихании с закрытыми носовыми ходами: происходит кратковременное нарастание давления в носовой полости и присутствующая инфекция забрасывается в полости пазух.
При изучении патогенной микрофлоры наиболее часто обнаруживают Streptococcus pneumonia, Haemophilus influenzae, Moraxella cataralis, Staphylococcus aureus, микотическая инфекция.
В более редких случаях выявляется патогенная анаэробная микрофлора, которая присутствует при воспалительных процессах корней зубов и может распространиться в гайморову пазуху с развитием одонтогенного гайморита.
Для формирования стойких хронических форм гайморита немаловажное значение отводится микотической флоре; наиболее часто обнаруживаются Aspergillus, Phycomycetes, Cladosporium. Ослабленный региональный иммунитет сопровождается образованием полимикробных ассоциаций, в таком случае заболевание отличается устойчивым и длительным течением.
Определённая роль принадлежит труднокультивируемым бактериям – Chlamidia pneumoniae и Mycoplasma pneumoniae.
В развитии острого и хронического гайморита преобладающее значение имеет изменение баланса между секретообразованием серозно-слизистых желёз, бокаловидных клеток и эвакуаторной функцией мукоцилиарного аппарата слизистой оболочки полости носа.
Неблагоприятные условия окружающей среды угнетающе влияют на работу железистых клеток и ресничек мерцательного эпителия, что приводит к задержке слизи и способствует накоплению, размножению патогенной микрофлоры с развитием воспалительного процесса.
Возникшее катаральное воспаление сопровождается серозным пропитыванием слизистой оболочки придаточной пазухи, в результате чего слизистая оболочка значительно увеличивается в объёме и может заполнить большую часть пазухи.
Развиваются изменение структуры фиброзной пластинки слизистой оболочки, она пропитывается секретом, реснички мерцательного эпителия скрываются или частично отторгаются, формируются псевдокисты.
Длительно сохраняющийся отёк слизистого покрова пазухи приводит к закупорке слизистых желёз, что становится причиной ретенционных (истинных) кист.
При стихании воспалительного процесса эти кисты могут рассасываться, но могут и увеличиваться до относительно больших размеров, создавая давление на стенки пазухи, первоначально вызывая трофические изменения, а затем и рассасывание костной структуры.
Наличие микроорганизмов в таких условиях сопровождается их размножением, развивается лейкоцитарная инфильтрация всех слоев слизистой оболочки, воспалительный процесс распространяется на периостальный слой, развивается гнойный гайморит.
Дальнейшее прогрессирование воспалительного процесса сопровождается периоститом, что вызывает затяжное течение и развитие хронической формы заболевания, возможность возникновения риногенных осложнений.
Клиническая картина
Проявление гайморита можно разделить на локальные и общие.
К локальным проявлениям относятся:
– затруднение дыхания через нос на стороне поражения или с обеих сторон при двухстороннем процессе;
– боль в области пазухи на стороне поражения, которая может иррадиировать на височную область, область глаза или на всю половину лица;
– выделение из носовых ходов часто слизисто-гнойного или гнойного экссудата, ослабление обоняния различной степени выраженности.
Больной отмечает усиление болевых ощущений в области пазухи при наклоне головы кпереди.
Осмотр лица позволяет выявить сглаженность носогубной складки без опущения угла рта на стороне поражения, отёчность нижней окологлазничной и гайморовой области различной степени выраженности.
К общим проявлениям гайморита относятся:
− общеинтоксикационные симптомы (общее недомогание, плохой сон);
− повышение температуры тела от субфебрильных до фебрильных значений;
− распространённая головная боль.
В клиническом анализе крови выявляются нарастание скорости оседания эритроцитов, лейкоцитоз различной степени выраженности со смещением лейкоцитарной формулы влево.
Хронический гайморит характеризуется продолжительными слизистыми или слизисто-гнойными выделениями, чувством дискомфорта, распирания или болями в проекции воспалённой пазухи. Длительное ограничение дыхания через нос сопровождается сухостью в ротовой полости, непостоянной заложенностью в ушах и возможным снижением слуха, снижением работоспособности.
Диагностика
Заболевание гайморовых пазух подтверждается при сопоставлении клинических проявлений, данных передней риноскопии, результатов рентгенографии околоносовых пазух, компьютерной томографии.
Возможно применение диагностической пункции гайморовой пазухи для исследования содержимого или введения рентгенконтрастного фармпрепарата с дальнейшей рентгенодиагностикой и введением раствора антисептика.
Однако в отдельных странах такая методика не применяется.
Эндоскопические методы исследования предоставляют возможность визуально определить нарушение слизистого покрова и изменения рельефа полости носа и гайморовой пазухи.
Дифференциальная диагностика
Гаймориты необходимо дифференцировать от ринитов различной степени выраженности, стоматологических заболеваний и новообразований верхней челюсти, внутричерепных новообразований, головных болей при мигрени и височном артериите, аллергических заболеваний, невралгий лицевого нерва.
Лечение
Лечебные мероприятия нацелены на элиминацию воспаления в пазухе с помощью местной и общей фармакотерапии, хирургических манипуляций.
Локально используются сосудосуживающие фармпрепараты, которые уменьшают отёчность слизистой оболочки полости носа и гайморовой пазухи, после чего восстанавливается нормальное дренирование пазухи и свободное носовое дыхание.
Достоверное подтверждение имеющегося гнойного экссудата в пазухе и неудовлетворительные результаты от консервативного лечения в течение первых двух-трёх суток, является показанием для её пунктирования и промывания антисептическими фармсредствами.
Дренирование и промывание пазухи возможно беспункционной методикой с использованием синус-катетера.
При развитии гнойного гайморита применяется антибиотикотерапия, которая должна учитывать показатели бактериологического анализа экссудата воспалённой пазухи, восприимчивость микрофлоры к назначаемым антибактериальным препаратам. Одновременно назначается десенсибилизирующая и противовоспалительная терапия.
Продолжение выделения гнойного экссудата из пазухи после проведения 8-ми пункций, является показанием проведения оперативных манипуляций. Оперативное лечение считается необходимым при продуктивных, альтернативных и смешанных формах гайморита.
При одонтогенных синуситах необходимо удалить соответствующий кариозный зуб с последующей пластикой образовавшегося сообщения.
После стихания воспаления назначается физиотерапевтическое лечение и иммуномодулирующая терапия.
Осложнения
Осложнения могут распространяться на глазницу или внутричерепные структуры. Гайморит может стать причиной образования локального остеомиелита или слизистых полипов, образования ретенционных или истинных кистозных образований и растяжением поражённой пазухи.
Со стороны глазницы возможно развитие воспалительного отёка, глазничного целлюлита, поднадкостничного абсцесса, абсцесса глазницы, тромбоза пещеристых пазух.
Из внутричерепных осложнений встречаются менингит, в более редких случаях − абсцесс мозга.
Профилактика
Предупреждение переохлаждений и частых простудных заболеваний, санация очагов инфекции в ротовой полости. Укрепление местного иммунитета, прогулки на свежем воздухе, проветривание помещений и поддержания нормальной влажности воздуха, ежедневное орошение носовых полостей физиологическим раствором (0,9% NaCl).
Необходимо следить за свободной проходимостью носовых ходов (устранение искривления носовой перегородки, удаление полипов), своевременная санация и лечение больных зубов – это основной метод профилактики одонтогенного гайморита.
Источник: https://www.piluli.kharkov.ua/encyclopedia/article/gaymorit/