Хронический гайморит: симптомы, лечение
Гайморитом называют воспалительный процесс, протекающий на слизистой оболочке верхнечелюстной пазухи, которая иначе называется гайморовой пазухой. Данное заболевание может развиваться в любом возрасте, в том числе и у детей старше 7 лет. Вероятность развития гайморита резко возрастает в холодное время года.
Причины развития гайморита
Воспаление гайморовых пазух может быть спровоцировано целым рядом неблагоприятных для организма факторов. Очень часто заболевание развивается на фоне перенесенных инфекций верхних дыхательных путей, заболеваний глотки, уха и носа. Развитию гайморита чаще всего предшествует острый ринит, который осложняется синуситом.
Основной причиной воспаления гайморовых пазух является проникновение в них патогенной микрофлоры, которые начинают активно размножаться, вызывая бурную воспалительную реакцию.
Выделяют распространенные предрасполагающие факторы развития гайморита:
- патологические состояние, которые нарушают нормальное носовое дыхание – аллергический ринит, искривление носовой перегородки, аденоиды;
- слабый иммунитет;
- наличие хронических очагов инфекций в организме;
- не долеченный вирусный ринит, который переходит в хроническую форму течения;
- бактерионосительство стафилококка;
- врожденные изменения анатомических структур полости носа;
- вирусные респираторные инфекции;
- кариозные зубы.
Главным фактором развития хронического гайморита является бактериальная инфекция в организме – стафилококки, стрептококки, хламидии и микоплазмы.
У детей воспаление гайморовых пазух чаще всего вызывается именно микоплазмами и хламидиями.
Вследствие этого врачи должны обязательно точно диагностировать возбудителя инфекции, так как хламидии и микоплазмы не восприимчивы к антибиотикам группы пенициллинов или цефалоспоринов, поэтому даже усиленный курс терапии не окажет ожидаемого эффекта. Лечение хламидийного или микоплазменного гайморита проводится антибиотиками группы макролидов, к которым возбудители инфекции наиболее восприимчивы.
Болезни ЛОР органов играют не последнюю роль в развитии воспалительного процесса в гайморовых пазухах. Верхнечелюстная пазуха (гайморова) анатомически соединяется с полостью носа, для того чтобы осуществлялся физиологический дренаж и самоочищение пазухи.
Во время острого или хронического ринита наблюдается закупорка выводного отверстия гайморовой пазухи, что может привести к проникновению внутрь патогенной флоры и развитию воспалительного процесса. Именно поэтому медики назначают закапывание сосудосуживающих капель в нос при остром рините.
Они не только скорее устраняют насморк, но и препятствуют закупорке верхнечелюстного протока слизью, тем самым защищая гайморовы пазухи от воспаления.
Хронический гайморит развивается на фоне не долеченного острого воспалительного процесса в гайморовых пазухах. Хроническая форма заболевания характеризуется длительным гнойным воспалительным процессом в верхнечелюстных пазухах.
Симптомы хронического гайморита
Основными клиническими проявлениями гайморита являются:
- ощущение давления или распирания в области пораженной гайморовой пазухи;
- сильные боли в области поражения, которые распространяются на лоб, скулы, висок и половину лица;
- ощущения зубной боли, усиливающейся при жевании;
- нарушение носового дыхания;
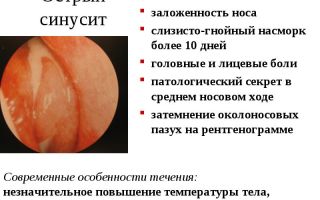
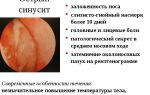
- гнойные выделения из носа желтого или зеленоватого цвета, с неприятным запахом.
Клинические проявления хронического гайморита зачастую не так сильно выражены, как при острой форме заболевания. Основным симптомом является хронический насморк, не поддающийся лечению никакими лекарственными препаратами.
При этом пациенты часто жалуются на боли в области надбровных дуг и головные боли. Неприятные ощущения усиливаются при моргании и могут проходить, если больной ложится.
Еще одним характерным признаком хронического гайморита является припухлость век с утра и частые воспаления глаз (конъюнктивит).
Вследствие нарушения носового дыхания у больного существенно ухудшается обоняние. Кроме этого хронический гайморит характеризуется наличием сухого постоянного кашля, который не проходит даже после лечения отхаркивающими и противокашлевыми препаратами. Появление сухого кашля обусловлено раздражающим воздействием стекающего гноя на заднюю стенку глотки.
Формы хронического гайморита
Клиническая картина гайморита во многом зависит от формы воспалительного процесса. Например, при экссудативной форме воспаления гайморовых пазух основным клиническим симптомом заболевания является длительно не проходящий насморк.
Характер выделений из носа также зависит от формы течения воспалительного процесса и степени поражения гайморовых пазух. Гнойный гайморит характеризуется выделением из носа слизи с примесью гноя, имеющей очень неприятный запах. При катаральной форме воспалительного процесса выделения из носа тягучие и слизистые.
Затруднение носового дыхания характерно для всех видов гайморита. Выраженная сухость глотки, постоянное отхаркивание мокроты, выделения гноя и слизи в обильных количествах в течение дня и рвотные позывы наблюдаются при нарушении оттока секрета из гайморовой пазухи кпереди в результате наличия полипов в носу или гипертрофии слизистой оболочки.
Осложнения хронического гайморита
При отсутствии своевременного лечения хронический гайморит может привести к ряду серьезных осложнений. Гной из гайморовых пазух может легко проникать в близлежащие ткани и органы, поражая при этом зубы, нервные окончания, глазницу и даже оболочки головного мозга в особенно тяжелых случаях.
Не леченная хроническая форма гайморита может привести к таким осложнениям:
- отек мозга;
- менингит;
- абсцесс головного мозга;
- сепсис;
- менингоэнцефалит.
Кроме поражения мозга и мозговых оболочек патогенная микрофлора может вызывать поражения клетчатки глазницы и век, тромбозы вен глазницы, остеомиелит верхней челюсти и воспаления среднего уха.
Хроническая форма гайморита может быть причиной частых ангин, ларингитов, фарингитов. Хронический воспалительный процесс не редко вызывает неврит тройничного нерва. Однако при правильно назначенном лечении риск развития осложнений весьма невысок.
Диагностика хронического гайморита
Как и при любом другом заболевании, большая роль в диагностике гайморита отводится тщательному сбору анамнеза болезни пациента. Правильно собранный анамнез позволяет быстрее распознать болезнь.
Опрашивая пациента, врач должен обратить внимание на интенсивность и характер болей, а также место локализации болевых ощущений. Определяется выраженность затруднения дыхания и нарушения обоняния.
Осмотр больного при подозрении гайморита начинается с пальпации передней стенки гайморовой пазухи. Для воспалительного процесса характерна болезненность в области пазух. Возможно также наличие и таких признаков, как односторонняя припухлость щеки, мацерация кожи над верхней губой.
Наиболее надежным и часто применяемым методом диагностики хронического гайморита является рентгенологическое исследование. С целью уточнения степени тяжести течения воспалительного процесс, рекомендуется делать снимки в разных проекциях – лобно-носовой, подбородочно-носовой и боковой.
Не смотря на то, что рентгенологическое исследование является распространенным методом диагностики гайморита, у детей данный способ не достаточно информативен. Похожие изменения состояния гайморовой пазухи наблюдаются у детей при запущенном рините.
Самым точным и высокоинформативным методом диагностики хронического гайморита является прокол верхнечелюстной пазухи (пункция).
Процедура характеризуется проколом гайморовой пазухи специальной тонкой иглой, что дает возможность врачу шприцем отсосать содержимое пазухи и обнаружить в жидкости наличие гноя, примеси крови.
Во время пункции гайморовой пазухи возможно промывание полости дезинфицирующими противовоспалительными растворами.
Процедура прокола и промывания пазухи является не такой сложной, и при правильном ее выполнении довольно легко переносится пациентами.
При нарушении врачом правил асептики и антисептики могут возникнуть такие осложнения:
- эмфизема щеки и глазницы (состояние, характеризующееся попаданием воздуха из шприца);
- абсцесс глазницы;
- флегмона;
- закупорка пузырьками воздуха кровеносных сосудов.
Не смотря на то, что шанс развития подобных осложнений довольно мал (при соблюдении всех правил и мер предосторожности), медики стараются как можно реже прибегать к пункции гайморовой пазухи, и делают это только в том случае, когда другие методы диагностики оказались не эффективными.
Методы лечения хронического гайморита
Метод лечения хронической формы гайморита напрямую зависят от общего состояния пациента, степени тяжести заболевания, анатомических особенностей строения носовой полости.
Методы лечения гайморита можно условно разделить на без пункционное лечение, пункционное и хирургическое вмешательство. В комплексе с этими методами больному обязательно назначаются антибиотики, местное промывание пазух носа растворами антисептиков, антигистаминные препараты и сосудосуживающие назальные капли.
Пункционное лечение
Прокол верхнечелюстной пазухи является одним из эффективных методов лечения хронического гайморита.
Во время проведению данной процедуры из пазухи можно откачать гной шприцем, промыть ее антисептическим раствором и ввести в полость антибиотик или другой лекарственный препарат.
Чаще всего для промывания гайморовой пазухи используют раствор фурацилина или физиологический раствор натрия хлорида. Прокол гайморовой пазухи выполняют под местным наркозом.
Очень часто для проведения эффективного лечения обострения хронического гайморита больному выполняют несколько проколов на протяжении нескольких недель.
Чтобы лишний раз не травмировать пациента, после первого прокола гайморовой пазухи больному устанавливают специальные катетеры (трубочки), через которые можно промывать полость пазухи и вводить антибиотики.
Если больному достаточно одного прокола для лечения гайморита, то катетер в полость пазухи не устанавливают.
Пункционный метод является распространенным при лечении хронического гайморита, так как позволяет быстро выявить степень течения воспалительного процесса, удалить гной из гайморовой пазухи промыть ее антисептическим раствором и ввести лекарственный препарат непосредственно в место локализации воспалительного процесса.
Как и любой другой метод лечения хронического гайморита, пункционный метод имеет свои противопоказания. Так как метод является инвазивным (то есть проникающим внутрь), то возможно появление осложнений со стороны органов дыхательной системы, а именно нижних дыхательных путей. Это обусловлено тесной взаимосвязью органов дыхательной системы между собой.
Именно поэтому больные должны сообщить врачу об имеющихся хронических заболеваниях еще до начала курса лечения.
Недостатком пункционного метода лечения хронического гайморита является изменение качества жизни больного в худшую сторону. Не смотря на то, что процедура пункционного лечения гайморита проводится под местным обезболиванием, больной испытывает весьма болезненные ощущения.
Еще одним недостатком пункционного лечения хронического гайморита является выделение крови или сукровицы из места прокола достаточное долгое время.
После такого лечения у пациента могут быть сильные головные боли и боль в области прокола пазухи.
Кроме неприятных ощущений сочетать такой способ лечения с работой практически невозможно, поэтому чаще всего больному приходится оформлять больничный лист.
Установка катетеров хотя и значительно упрощает пункционное лечение гайморита, но тоже имеет ряд своих недостатков.
Установка самого катетера – безболезненная процедура, у некоторых больных может вызывать лишь дискомфорт, но в связи с необходимостью длительного нахождения в носу инородного предмета (трубочки) могут начаться патологические изменения слизистой оболочки, которые приводят к развитию дополнительного воспалительного процесса.
Многие пациенты сознательно отказывают от проведения прокола гайморовой пазухи, так как считают, что проделав такую процедуру единожды, им придется прокалывать пазуху постоянно. Это совершенно необоснованный страх. Повторное заболевание гайморитом или обострение хронической формы заболевания часто обусловлено нарушением строения носоглотки – искривление носовой перегородки.
Иногда прокол гайморовой пазухи является единственным методом лечения гайморита. Кроме этого, пункция верхнечелюстной пазухи позволяет быстро устранить гной, что особенно важно в период беременности, при нарушении оттока гноя из пазухи и при имеющихся сопутствующих заболеваниях.
Каждый пациент должен понимать, что чем скорее он обратится за медицинской помощью при появлении симптомов гайморита, тем больше вероятность того, что выполнение пункции верхнечелюстной пазухи не потребуется.
«Кукушка», или метод промывания пазухи по Проэтцу
К беспункционному методу лечения хронического гайморита относится промывание гайморовой пазухи методом «кукушка». Разрешается выполнять такую процедуру только при отсутствии нарушений функции соустья пазухи и сильном местном иммунитете слизистой оболочки. Данный метод лечения подходит только тем больным, течение гайморита которых не осложнено и не запущено.
Очень часто беспункционный метод лечения сочетают с лазеротерапией. Промывание «кукушкой» позволяет удалить гной из пазухи. А лазерные лучи снимают отек и воспаление слизистой оболочки носа. «Кукушка» является безболезненным методом, поэтому больному не требуется обезболивания.
Процедура проходит следующим образом. Больной ложится на спину, врач вводит в нос специальные катетеры. Через первый катетер в полость пазухи больного вливается антисептический раствор, а через второй отсасывается содержимое полости пазухи под вакуумом.
Процедура получила название «кукушка» не случайно. Во время вливания раствора и отсасывания его из полости пациент должен все время произносить «ку-ку» для того, чтобы содержимое полости пазухи не попало в нижние отделы дыхательных путей.
Как правило, значительные улучшения состояния больного наблюдаются уже через 5-7 сеансов промывания пазухи по Проэтцу. Уже после первого сеанса у больного улучшается дыхание через нос, проходит отек слизистой оболочки и исчезает головная боль.
В большинстве случаев беспункционное лечение гайморита сочетается с оральным приемом антибактериальных препаратов.
Профилактика гайморита
Основным методом профилактики развития гайморита является своевременное лечение заболеваний полости носа и органов дыхательной системы. Немало важным фактором является санация очагов хронической инфекции – кариозных зубов, хронического тонзиллита и других.
Источник: http://bezboleznej.ru/hronicheskij-gajmorit
Хронический гайморит – симптомы, лечение у взрослых и детей
Хронический гайморит — заболевание придаточных (гайморовых) пазух носа (синусов), расположенных в толще верхней челюсти, носящее длительный, рецидивирующий характер с периодами обострений и ремиссий.
Симптомы и виды хронического гайморита
Носовая полость человека имеет комплекс околоносовых воздухоносных пазух, располагающихся в близлежащих костях черепа: парные верхнечелюстные (гайморовы) пазухи, парные лобные (фронтальные) пазухи, парные решетчатые и непарная клиновидная пазуха.
Полноценное функционирование придаточных пазух носа необходимо для нормального звукообразования, согревания, увлажнения и обеззараживания вдыхаемого воздуха, изолирования чувствительных структур лицевого черепа (например, корней зубов) от резкого перепада температур при осуществлении акта дыхания. Помимо перечисленного, данные структуры, в норме заполненные воздухом, облегчают вес черепных костей и выполняют амортизационную функцию при челюстно-лицевых травмах.
Гайморовы пазухи имеют своеобразное строение, делающее их особенно уязвимыми к агрессивным воздействиям.
Слизистая оболочка гайморовой пазухи довольно бедно кровоснабжается и иннервируется, что создает предпосылки для формирования хронического гайморита, нижняя стенка пазухи тонкая и легко травмируется при остром воспалительном процессе или стоматологических манипуляциях, что является фактором риска для возникновения острого, а впоследствии и хронического гайморита.
На долю воспаления гайморовых пазух приходится более 70% всех заболеваний воздухоносных синусов – синуситов, причем отмечается отчетливая тенденция к увеличению частоты данной патологии: за последние несколько лет гайморит стал регистрироваться в два раза чаще. Хронический гайморит диагностируется одинаково часто как у мужчин, так и у женщин во всех возрастных категориях.
Синонимы: хронический верхнечелюстной синусит, риносинусит, максиллит.
Развитие хронического гайморита у детей до достижения 3-4 лет практически невозможно и встречается в крайне редких случаях.
Причины и факторы риска хронического гайморита
Хронический гайморит в подавляющем большинстве случаев является следствием острого воспаления верхнечелюстных пазух или (значительно реже) прочих органов. Патогенные микроорганизмы в этом случае могут проникнуть в полость синуса несколькими путями:
- гематогенным – попадание болезнетворных агентов через системный кровоток из основного очага;
- риногенным – распространение воспалительного процесса из среднего носового хода через сообщающее отверстие в полость пазухи;
- одонтогенным – инфицирование пазухи при воспалительных заболеваниях зубочелюстной системы, стоматологических манипуляциях.
Помимо этого, хронический гайморит может трансформироваться из острого травматического (являющегося следствием травмы лицевого черепа), иметь аллергическую или вазомоторную природу.
Полипы в носовой полости могут стать причиной хронизации острого гайморита
Хронизации острого гайморита способствуют:
- некомпетентная терапия острого гайморита с сохранением остаточных явлений после завершения основного цикла лечения;
- анатомические особенности [врожденная узость носовых ходов или выходного отверстия верхнечелюстного синуса, изгиб (врожденный или посттравматический) носовой перегородки, разрастание тканей, формирующих носовые раковины], затрудняющие отток слизи при остром воспалении и провоцирующие ее застой;
- полипы, кистозные образования в носовой полости;
- хронические воспалительные заболевания ЛОР-органов;
- наличие несанированного хронического очага воспаления в ротовой полости;
- неблагоприятная экологическая или микроклиматическая обстановка в районе проживания (загазованность, повышенный уровень пыли, сырость и т. п.).
Для хронического гайморита характерна цикличность обострений, провоцирующихся широким кругом внешних и внутренних факторов:
- весенне-осенний период (влажная, холодная погода);
- состояние иммунодепрессии;
- общее переохлаждение;
- обострение прочих хронических заболеваний, влекущее снижение реактивности организма;
- острые стрессорные воздействия;
- физическое перенапряжение; и др.
Формы хронического гайморита
В зависимости от первопричины заболевание может быть нескольких видов:
- аллергический;
- одонтогенный (следствие заболеваний зубочелюстной системы);
- гематогенный;
- риногенный;
- вазомоторный;
- кистозный (полипозный).
По характеру воспаления хронический гайморит классифицируется следующим образом:
- катаральный – экссудат, скопившийся в полости синуса, имеет серозный или слизистый характер;
- гнойный – застойное содержимое гайморовой пазухи представлено гнойным отделяемым;
- смешанный.
В случае если воспаление носит длительный, рецидивирующий характер с периодами обострений и ремиссий говорят о хроническом гайморите.
В зависимости от морфологических изменений слизистой оболочки верхнечелюстных пазух и носовых ходов хронический гайморит подразделяют на:
- атрофический – слизистая оболочка истончена, количество слизистых клеток в ней резко снижено, небольшое количество отделяемого из воспаленной полости носит гнойный характер;
- гиперпластический – характеризуется утолщением слизистой оболочки, ее разрастанием с образованием полипов, кист, обильным отделяемым из носа.
В зависимости от стороны поражения хронический гайморит может быть лево-, право- или двусторонним.
Симптомы хронического гайморита
Проявления хронического гайморита у взрослых пациентов весьма характерны:
- чувство напряжения, давления в области пораженной пазухи;
- насморк;
- головная боль;
- субфебрильная температура (необязательный симптом);
- затруднение дыхания;
- изменение голоса (гнусавость);
- кашель, усиливающийся в ночное время;
- общее недомогание.
Проявления хронического гайморита
Основным симптомом хронического гайморита является боль в области воспаленной пазухи (симметрично с обеих сторон сбоку от крыльев носа вверх по направлению к нижнему граю глазницы), в области лба, переносицы, иногда – всей половины лица на стороне воспаления, позади глазных яблок.
Изначально в данных областях возникает дискомфорт, чувство давления, сменяющееся по мере прогрессирования заболевания ощущением распирания и тупой ноющей болью.
Болезненность усиливается к вечеру, при наклоне головы вперед, жевании, при надавливании в проекции пораженного синуса, может приобретать постоянный характер.
Насморк на начальном этапе носит слизистый характер, затем отделяемое становится гнойным, зловонным. В случае значительной заложенности носа с выраженным затруднением носового дыхания насморк может отсутствовать из-за нарушения дренажа содержимого гайморовой пазухи.
Сухой кашель при гайморите обусловлен раздражением задней стенки глотки стекающим воспалительным содержимым гайморовых пазух. Кашель носит упорный характер, не поддается стандартной терапии противокашлевыми препаратами.
Помимо специфических жалоб, пациентов беспокоят немотивированная слабость, расстройство режима сна и бодрствования, снижение работоспособности, раздражительность.
Признаки хронического гайморита наиболее выражены в период обострения, во время ремиссии, как правило, пациенты не предъявляют активных жалоб. Иногда хронический гайморит у взрослых протекает бессимптомно, диагностируясь исключительно на основании данных инструментальных исследований.
Особенности хронического гайморита у детей
Хронический гайморит у детей развивается по тем же причинам, что и у взрослых пациентов, но достаточно часто провоцируется дополнительным фактором – наличием аденоидных вегетаций (разрастаний) в носоглотке, являющихся очагом хронической ЛОР-инфекции.
У пациентов детского возраста хронический гайморит может встречаться как изолированная ЛОР-патология, но довольно часто сопровождается воспалением ячеек решетчатого лабиринта (этмоидитом) и протекает в полипозно-гнойной форме.
Специфика клинических проявлений хронического гайморита у детей заключается в смазанности симптоматики: жалобы на боли в проекции пазух часто отсутствуют, отделяемое из носа длительное время носит серозный характер, заболевание чаще проявляется кашлем или болью в ухе на стороне синусита. Последнее связано со стеканием воспалительного отделяемого по задней и задне-боковой стенкам глотки, вторичным вовлечением в воспалительный процесс структур дыхательного дерева или среднего уха с последующим развитием трахеита, бронхита, отита.
У ребенка хронический гайморит часто проявляется болью в ухе
В некоторых случаях воспалительный процесс с гайморовой пазухи у детей распространяется на мягкие ткани глаза, конъюнктиву, провоцируя развитие кератита, конъюнктивита.
Окончательное формирование гайморовых пазух происходит к 18-20 годам.
В течение первых лет жизни верхнечелюстной синус анатомически неполноценен: он представлен узкой щелью, дно его располагается значительно выше, чем у взрослого, что обусловлено особенностями строения детского черепа.
Ввиду названных специфических характеристик развитие хронического гайморита у детей до достижения 3-4 лет практически невозможно и встречается в крайне редких случаях.
Диагностика хронического гайморита
Диагностика хронического гайморита основывается на комплексной оценке результатов ряда исследований:
- анамнестические данные (наличие очагов хронической инфекции, степень санации ротовой полости, эпизоды острого или хронического гайморита в прошлом и т. п.);
- объективное обследование пациента (болезненность при пальпации лица в проекции гайморовых пазух, следы отделяемого воспаленного синуса на задней стенке глотки);
- общий анализ крови (лейкоцитоз с нейтрофильным сдвигом влево, ускорение СОЭ);
- биохимический анализ крови (острофазовые показатели);
- риноскопия (воспалительные изменения слизистой оболочки носовой полости, наличие гноя в среднем носовом ходе);
- диафаноскопия, или просвечивание (щека и нижнее веко на стороне поражения не просвечиваются, у пациента отсутствует ощущение света в глазу);
- рентгенографическое исследование гайморовых пазух (частичное затемнение пораженной пазухи, в тяжелых случаях – тотальное, с четким горизонтальным уровнем);
- диагностическая пункция;
- компьютерная томография – в диагностически неясных случаях.
Для хронического гайморита характерна болезненность при пальпации лица
Лечение хронического гайморита
Лечение хронического гайморита преимущественно консервативное, проводится в амбулаторных условиях. Госпитализации подлежат пациенты с осложнившимся верхнечелюстным синуситом или при наличии бурной симптоматики (выраженный интоксикационный или болевой синдром, значительное нарушение носового дыхания).
На долю воспаления гайморовых пазух приходится более 70% всех заболеваний воздухоносных синусов – синуситов.
Для лечения хронического гайморита используют следующие группы лекарственных средств:
- антибактериальные средства или синтетические противомикробные препараты (защищенные полусинтетические пенициллины, цефалоспорины 2-го, 3-го поколений, фторхинолоны, макролиды, тетрациклины);
- нестероидные противовоспалительные препараты (жаропонижающий и анальгетический эффекты);
- гипосенсибилизирующие средства;
- седативные препараты;
- общеукрепляющие;
- витаминно-минеральные комплексы;
- муколитико-антибактериальные комплексы;
- сосудосуживающие капли, спреи (в том числе – растительного происхождения) местно;
- прочие назальные препараты для местного применения.
Помимо фармакотерапии в комплексном лечении показаны физиотерапевтические методы воздействия: микроволновая терапия, электрофорез лекарственных препаратов, диадинамические токи, лазерное воздействие, ультразвуковая терапия, бальнео- и грязелечение, парафиновые аппликации, ингаляции, промывание носовой полости методом перемещения жидкости.
Промывание носа методом Кукушка при гайморите
В случае отсутствия эффекта от консервативной терапии хронического гайморита прибегают к пункции пораженной пазухи.
При выполнении прокола медиальной стенки верхнечелюстного синуса из него удаляется экссудат, после чего производится промывание полости антисептическими растворами, введение антибактериальных, глюкокортикостероидных препаратов, ферментов, способствующих рассасыванию воспалительного содержимого.
При необходимости устанавливается катетер, по которому эвакуируется отделяемое гайморовой пазухи, производится ее промывание и местное введение лекарственных средств.
Длительность терапии обострения хронического гайморита составляет 3-4 недели.
При упорном, тяжелом течении хронического гайморита с частыми рецидивами и минимальным ответом на проводимое лечение рекомендовано хирургическое вскрытие одной или нескольких стенок синуса с целью создания адекватного соустья между пазухой и носовым ходом и восстановления нормального пассажа слизи.
Возможные осложнения и последствия хронического гайморита
Хронический гайморит может иметь следующие осложнения:
- воспаление оболочек головного мозга;
- абсцесс головного мозга;
- гнойное воспаление мягких тканей глазницы;
- сепсис.
Прогноз
При неосложненном хроническом гайморите прогноз зависит от индивидуальных особенностей организма, состоятельности иммунного ответа; в целом благоприятный. Прогноз ухудшается при присоединении осложнений, отсутствии эффекта от проводимой консервативной терапии.
Профилактика
Профилактика хронического гайморита сводится к следующим мероприятиям:
- общеукрепляющие процедуры;
- своевременное лечение заболеваний ЛОР-органов;
- регулярная санация полости рта;
- избегание переохлаждения.
Видео с YouTube по теме статьи:
Источник: http://www.neboleem.net/hronicheskij-gajmorit.php
Хронический гайморит: симптомы и лечение с доказанной эффективностью
Лечение хронического гайморита – длительный процесс, понимание которого у каждого врача разное. Разный опыт, разные подходы, разные взгляды на терапию рождают рекомендации эффективность которых часто под вопросом. Существуют однако и проверенные наукой схемы терапии, гарантированно дающие результат. О них – ниже.
О причинах возникновения
Хронический гайморит – это, как правило, продолжение гайморита острого, неадекватное лечение которого, наряду с анатомическими и другими предрасполагающими факторами (искривления носовой перегородки, полипы слизистой, гипертрофия раковин носа, опухолевые процессы в носу) служат причиной поддержания воспаления внутри пазух и сохранения симптомов длительное время.
Тем неменее, изменения слизистой, характерные для хронического воспаления синусов впервые обнаруживаются у пациентов лишь спустя 3 недели болезни, а через 6 наблюдаются уже у 97-98% наблюдаемых.
Кроме продолжения острого гайморита, гайморит хронический может стать закономерным исходом часто повторяющихся ринитов при ОРВИ, обострений аллергических ринитов, периодонтита примыкающих к нижним стенкам пазух корней зубов.
Полезно: Какой антибиотик лучше при ангине взрослому?
Симптомы хронического гайморита
Хроническое воспаление верхнечелюстной пазухи протекает в виде чередований обострений и ремиссий. Симптомы хронического гайморита в периоды вне и во время обострений разнообразны и могут существенно различаться. В периоды ремиссий проявления также разняться.
Признаки обострения
Обострившийся синусит характеризуется резким нарушением дыхания через нос (односторонним или двусторонним), давлением и болями пазухе, усугубляющимися с наклоном головы; наблюдается ослабление обоняния или полное его отсутствие; отмечаются гнойные или серозные с прожилками гноя выделения. На ощупь передняя стенка верхней челюсти болезненна, самостоятельная боль отдает в ухо, висок или даже во всю половину лица, головы.
Общее состояние нарушается в различной степени – от легкого недомогания до серьезного подъема температуры (38-39), слабости, разбитости, утрате аппетита.
Симптомы в период ремиссии
С затуханием острой фазы признаки хронического гайморита становятся нечеткими и могут напоминать риниты различной этиологии и симптомы ОРВИ.
При экссудативных формах синусита характерный и часто единственный признак заболевания – разного вида отделяемое из носа. Посмотрите статью https://plannt.ru/kakim-cvetom-sopli-pri-gaymorite про цвет соплей при гайморите. Оно может быть гнойным, иметь густую или жидкую консистенцию.
При этом гнойная форма хронического течения не сопровождается нарушением общегосостояния, что отличает ее от гнойных синуситов острого характера. Причина в неполной обструкции соустья гайморовой пазухи и возможности эвакуации гноя наружу либо в глотку с последующим проглатыванием. Таким образом происходит определенная “санация” пазух.
Отделяемое может иметь слизисто-гнойный вязкий характер и плохо отсмаркиваться. Оно налипает на задней стенке глотки и в полости носа формирует корочки. Если количество таких выделений небольшое, больные жалуются лишь на сухость в носу, неприятный запах, ухудшенное обоняние.
Напротив, если объемы большие, они выполняют носовую полость полностью, вызывая ее заложенность, гнусавость, желание высморкаться, что чаще всего не удается в полной мере.
Серозный и аллергический хронические риносинуситы сопровождаются жидким текучим отделяемым, отходящим порциями: предварительно скапливаясь в пазухах оно быстро эвакуируется при определенном положении головы.
Общее состояние вне обострения нарушено слабо. Иногда отмечаются головные боли, в особенности, при утрудненном отхождении экссудата. После вытекания выделений головная боль проходит. Пациенты редко обращаются за помощью в периоды ремиссий.
Хронический гайморит у детей
В детском возрасте (с 36 месяцев) хронический гайморит встречается достаточно часто.
Проявляется более выраженными в сравнении со взрослыми общими симптомами и сильной местной реакцией – отек из пазух распространяется на всю полость носа, частично глотку, раковины в носу гипертрофированны.
Обильные выделения и разлитой отек приводят к явному затруднению дыхания носом или его полному прекращению.
Нарушенная аэрация пазух и полости, отечная слизистая, обильные выделения из носа и неполная их эвакуация приводят к нарушению самоочищения синусов и поддержанию воспалительного процесса. Результат – более продолжительное сохранение симптомов как в периоды обострений, так и при ремиссии. Отличительная черта гайморита в детском возрасте – выраженный ответ со стороны лимфатических узлов и длительное присутствие лимфаденита.
Вне обострений общее состояние ребенка удовлетворительное. Возможны жалобы на неприятный запах при дыхании, насморки.
Полезно: Таблетки от кашля рассасывающие
Доказавшие эффективность методы и средства лечения
Перед тем как лечить хронический гайморит больной должен быть обследован для выявления предрасполагающих факторов, способных поддерживать воспалительные процессы в пазухах – искривление перегородки носа, пораженные зубы, аденоиды и аденоидит в детском возрасте. На основании обследования принимается решение о методах лечения.
В основе патогенеза хронического гайморита лежит сочетание блока соустья, нарушения полноценного оттока экссудата и микробный компонент. Устранение любого из этих факторов без коррекции остальных не приносит должного эффекта. Основной задачей лечения считается исправление дренажной функции носа, в противном случае ни антибиотикотерапия ни очищение пазух невозможны.
Слева на картинке нормальная пазуха: 1- лобный синус; 2 – устье верхнечелюстной пазухи; 3 – гайморова пазуха.
Справа – пазуха во время обострения хронического гайморита: 4 – устье гайморова синуса перекрыто гноем; 5 – в пазухе отделяемое.
Консервативное лечение
Начинается с обеспечения адекватного оттока экссудата из пазух и нормализации их аэрации. С этой целью используют противоотечные и противовоспалительные препараты различной природы:
- Деконгестанты.
- Солевые растворы.
- Эндоназальные кортикостероиды.
Деконгестанты (сосудосуживающие)
Группа препаратов быстро и эффективно устраняющих заложенность носа и ринорею.
Детям после 6 лет, как и взрослым рекомендовано применение производных оксиметазолина, а детям до 6 лет – фэнилэфрин. Они имеют продолжительный период действия (10-12 и 6 часов соответственно) и минимальное отрицательное влияния на эпителий полости носа.
Длительность приема не должна превышать 3-5 дней. Показаны при значительном отеке слизистой носа для облегчения доставки к устью пазух кортикостероидов. Предпочтение стоит отдать аэрозольным формам.
Альтернатива – обработка слизистойоболочки носа смоченным в 0,1% адреналине ватным тампоном на протяжении 2-4 минут каждый день до улучшения состояния.
Оксиметазолин
Для взрослых:
Капли в концентрации 0,05% либо аэрозоль в дозах, по 1–2 капли(1–2 дозы) в каждую ноздрю до 4 раз/сут., но не чаще 5–7 капель(доз);
Дети от 1 до 6 лет:
0,025% капли по 1–2 в ноздрю до четыре раза в сутки;
Дети не достигшие года:
0,01% капли до 3 раз в сутки по 1-2 капли на ноздрю.
Фенилэфрин
Для взрослых:
0,25% раствор в каплях/спрее (3-4 капли/ 1-2 впрыскивания, но неболее чем 4 раза в день);
Детям (1-6 лет):
1-2 капли с каждой стороны от 3 до 4 раз в течении 24 часов;
Груднички:
Капли в концентрации 0,125% по капле в каждую ноздрю не чаще3–4 р/сут.
Солевые растворы
Официнальные солевые растворы (Делуфен, Аква, Хьюмер, Марис, Салин) или приготовленные в домашних условиях помогают сделать густые выделения более текучими, упрощая их эвакуацию. Частое использование таких растворов в полной мере заменяет терапию деконгестантами и снижает побочные явления последних.
Важно! Нужно понимать, что все исследования эффективности изотонических и гипертонических солевых растворов при лечении хронических синуситов проводились с использованием больших объемов этих жидкостей (250 мл за одну процедуру). Напротив, польза от использования аптечных растворов в баллончиках объемом 80-150 мл не имеет доказательной информационной базы.
Слева на рисунке – применение аэрозольных сосудосуживающих.
Справа – пример промывания полости носа солевым раствором в больших объемах (200 -250 мл).
Эндоназальные кортикостреоиды
Наиболее эффективная группа препаратов в борьбе с отеком слизистой оболочки и окклюзией соустья синуса. Используется в виде спреев флютиказона фуроат или пропионат, мометазона фуроат (Авамис, Фликсоназе, Назонекс).
Достоверно доказана эффективность данных препаратов даже в виде монотерапии без сопровождения антибиотиками при легких и средней тяжести хронических синуситах.
Однако отмечено, что включение в схему лечения противомикробных препаратов приводит к скорейшему в сравнении с монотерапией выздоровлению.
Рекомендованная схема применения:
Спрей по 100 мкг в каждую половину носа дважды в сутки. (взрослым и детям после 12 лет). Максимальная доза за одни сутки – 800 мкг. Лечение – 15 дней.
В дополнение к топическим стероидам рекомендован прием муколитиков для разжижения слизи. Высокую безопасность иэффективность показали препараты Ринофлуимуцил и Синупрет. В то же время, не зарегистрировано ни одного соответствующего принципам доказательной медицины исследования эффективности данной группы препаратов при хронических синуситах.
Антибиотики
Одновременно с устранением окклюзии соустья гайморовой пазухи и улучшением оттока ее содержимого проводится антибиотикотерапия. Препаратами выбора считаются амоксициллин/клавуланат и цефалоспорины:
Амоксициллин/клавуланат
Взрослым:
0,625 г по 3 раза в сутки, либо по 1,0 г дважды;
Детям
по 20–45 мг/кг/сут. из расчета по амоксициллину в 3 приема неменее недели и не дольше двух.
Цефдиторен
Взрослые и дети после 12 лет:
Внутрь по 0,4 г единожды в сутки или 0,2 г 2 дважды напротяжении 7–14 суток.
При безрезультативности терапии рекомендованы препараты второй линии- фторхинолоны (лево- и моксифлоксацин):
Левофлоксацин
Взрослым внутрь по 0,5–0,75 г единожды в сутки, 5–10 суток;
Моксифлоксацин
Взрослые внутрь по 0,4 г раз в сутки, 5–10 суток.
Альтернативные препараты – макролиды.
Азитромицин
По 500 мг единожды в сутки для взрослых (перорально);
Детям из расчета 10 мг на килограмм веса, не более 6 суток.
Кларитромицин
Внутрь по 0,25–0,5 г дважды или таблетки с пролонгированным высвобождением по 0,5 г единожды (взрослые и дети младше 12 лет);
Для детей после 12 лет по 15 мг на каждый килограмм веса
в 2 приема, две недели.
Предпочтительно прибегать к системному приему антибиотиков, поскольку эффективность топического (местного) их использования в виде монотерапии не подтверждена доказательными данными. Длительность приема противомикробных препаратов до 20 дней.
Хирургическое лечение
Пункция верхнечелюстного синуса достаточно часто используется в лечении хронической формы гайморита и сейчас. Ее применение патогенетически оправдано – происходит быстрое и полное удаление гипертрофированной слизистой оболочки и экссудата пазух.
Тем не менее, целесообразность проведения пункции без обнаружения явных показаний (выраженная гипертрофия, узкий просвет устья, систематические тяжелые гнойные обострения) остается под вопросом.
В особенности если предварительно не проведено минимум два курса антибиотикотерапии, оказавшихся безуспешными и если не исключены все возможные экзо- и эндогенные причины заболевания.
Альтернатива пункции – использование синус-катетера “ЯМИК” (на рисунке), позволяющего промывать и аспирировать промывную жидкость из пазухи без ее вскрытия.
Прямым показанием к хирургии при хроническом гайморите считаются аденоиды и выраженные деформации перегородки носа, опухоли, последствия травм и врожденные патологии остеомиетального комплекса. В иных случаях хирургическое вмешательство не рекомендовано.
Источник: https://plannt.ru/metody-lecheniya-hronicheskogo-gaymorita