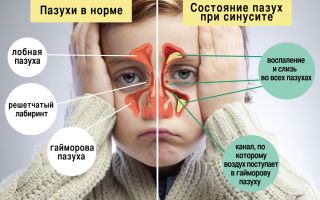
Гайморит у детей: симптомы, признаки, лечение. Чем лечить гайморит у ребенка 3, 4, 5 лет
Острое воспаление одной из придаточных пазух (верхнечелюстной) – заболевание нередкое для дошкольного и младшего возраста. Имеется ряд клинических особенностей, которые не позволяют поставить правильный диагноз вовремя и своевременно начать адекватное и эффективное лечение. Это может способствовать переходу острой фазы гайморита в хроническую.
Причины и механизм развития гайморита
Как и любой другой инфекционно-воспалительный процесс, гайморит вызывается различными микробными агентами. Однако, в данном случае имеются определенные особенности:
- непосредственно воспалительный процесс в верхнечелюстной полости вызывается чаще всего гнойной микробной флорой (стрептококк или стафилококк);
- однако, определенные предпосылки для проникновения в гайморову пазуху гнойных микроорганизмов создают вирусные агенты, который инициируют воспалительный процесс слизистой оболочки носоглотки (вирусы гриппа и парагриппа, риновирусы, аденовирусы, реовирусы, энтеровирусы).
Следует понимать, что далеко не каждый эпизод острой вирусной респираторной инфекции (ОРВИ) переходит в воспалительный процесс внутри гайморовой пазухи. Этому способствуют определенные внешние факторы и внутренние особенности детского организма:
- не ярко выраженные симптомы собственно гайморита не позволяют отличить его от банального насморка и вовремя начать лечение;
- наличие именно в детском возрасте аденоидных вегетаций, как хронического очага инфекции;
- склонность к быстрой и выраженной отечности детских тканей вообще и слизистой оболочки в частности;
- наличие аллергического сезонного ринита;
- врожденные аномалии формирования носовых ходов, которые способствуют застойным процессам или, наоборот, облегчают процесс попадания микроба в пазуху;
- узкий выход в средний носовой ход способствует застою образовавшегося воспалительного секрета и нарастанию процессов воспаления.
При проникновении в пазуху верхней челюсти микробного агента развивается различной интенсивности воспалительный процесс, типичные признаки которого: отек, боль, нарушение функции. Болевой синдром, как правило, выражен умеренно.
Отек обуславливает нарушение функции: ребенок дышит ртом из-за затрудненного носового дыхания; голос становится гнусавым.
Если воспалительный процесс вовремя не устранить на слизистой, то возможно вовлечение в процесс костной стенки гайморовой пазухи.
Анатомическое строение пазухи верхней челюсти следующее:
- верхняя ее стенка – это одновременно нижняя стенка глазницы
- задняя стенка граничит с важными нервными и сосудистыми стволами, непосредственно граничит с передней черепной ямкой;
- нижняя стенка – это верхняя часть твердого неба;
- передняя стенка покрыта кожей и доступна ощупыванию.
Тесное расположение и взаимодействие пазухи верхней челюсти может способствовать переходу гнойно-воспалительного процесса в полость орбиты и глаза, а также непосредственно в полость черепа.
У детей задневерхняя часть гайморовой пазухи находится в непосредственной близости от другой – клиновидной.
Поэтому нередко формируется сочетанное поражение верхнечелюстной пазухи, клиновидной (расположена в глубине костного черепа) и решетчатого лабиринта.
Возможно развитие такого грозного осложнения синусита как тромбоз кавернозного синуса: закупорка тромбом одного из главных мозговых сосудов.
Гайморова пазуха образуется в период внутриутробного развития будущего ребенка, однако, окончательное ее формирование завершается к 12-летнему возрасту.
Обычно это две отдельные пазухи, разделенные перегородкой, реже в перегородке имеется отверстие.
В возрасте до 3 лет гайморит развиваться не может, так как пазуха представлена только небольшой складкой, то есть полость как таковая отсутствует.
Начиная с 3-летнего возраста, происходит постепенное увеличение объема полости верхней и челюсти, поэтому становится возможным формирование в ней воспалительного процесса.
Кроме того, у детей в полости верхней челюсти расположены зачатки зубов (и молочных, и постоянных), поэтому любые травмы и манипуляции с зубами могут спровоцировать проникновение инфекции внутрь этой достаточно замкнутой пазухи и развитие воспаления.
Симптомы гайморита у детей
Гайморит в начальном периоде имеет много общего с обычным насморком и острой вирусной респираторной инфекцией:
- наблюдается повышение температуры;
- отмечаются различной степени выраженности симптомы интоксикации (вялость, слабость, немотивированные капризы ребенка, эмоциональная лабильность, внезапная усталость от привычных действий, сонливость в течение дня, нетипичный продолжительный сон, как ночной, так и дневной);
- боли различной интенсивности в области верхней челюсти или головные боли диффузного характера;
- характерно обильное отделяемое из носовых ходов, которое в начале имеет слизистый характер, затем трансформируется в гнойный (из прозрачного становится желто-зеленым).
К сожалению, маленький ребенок просто не может должным образом описать свои болезненные ощущения и их локализацию. Внутренние изменения гайморовой пазухи снаружи не видны и наблюдательность мамы в данном случае помогает мало.
Иногда наблюдает некоторая отечность щеки и параорбитальной клетчатки (один глаз как будто выпучен).
Единственное, что должно насторожить родителей и позволяет заподозрить что-то худшее, чем обычный насморк – это явления общей интоксикации, которые выражены более значительно, чем сам насморк.
Ребенок более старшего возраста может описать боль именно в области верхней челюсти, нередко иррадиирующую в зубной ряд верхней челюсти, ухо или глаз на пораженной стороне; возможно усиление болевых ощущений при повороте и наклоне головы.
В любом возрасте должен насторожить продолжительный насморк, который длится больше 5-7 дней. При этом интенсивность выделений из носовых ходов с течением времени не только не уменьшается, но и увеличивается; появляются выделения гнойного характера, нередко с неприятным гнилостным запахом. Ребенок может жаловаться на снижение обоняния и даже иногда на снижение вкусовых ощущений.
Особенно важно не пропустить ухудшение состояния ребенка, когда гайморит осложняется воспалением другой пазухи или же гнойный процесс проникает в полость мозга. При этом у ребенка температура тела резко повышается и значительно ухудшается общее состояние.
Диагностика гайморита у детей
Только клиническая диагностика воспалительного процесса верхнечелюстной пазухи мало информативна. Необходима в кратчайшие сроки консультация отоларинголога. Осмотр с помощью специальных зеркал и воронок позволяет определить источник гнойного отделяемого и, соответственно, локализацию воспалительного процесса.
Для более точной диагностики, установления степени тяжести поражения пазухи и развития возможных осложнений, планирования необходимой операции могут быть рекомендованы некоторые инструментальные методы диагностики.
Для детей наиболее безопасным и в то же время информативным является метод магнитно-резонансной терапии. Послойно произведенные снимки позволяют оценить степень пораженности пазухи и получить детальную информацию о ее анатомических особенностях.
В общем анализе крови при гайморите (в отличие от ОРВИ) будет выявлен лейкоцитоз (увеличение числа лейкоцитов) и сдвиг формулы влево. При необходимости возможен бактериологический посев отделяемого из гайморовой пазухи, чтобы определить вид микробного агента и его чувствительность к антибиотикам.
Лечение гайморита у детей
Как и у взрослых, лечение гайморита у детей начинается с обязательного использование антибактериального средства. В данном случае без него обойтись нельзя. Различие заключается только в выборе конкретного медикамента (например, фторхинолоны эффективны у взрослых, но запрещены к использованию у детей) и его дозы. Наиболее безопасны и достаточно эффективны при гайморите у детей:
- защищенные пенициллины, не обладающие негативным воздействием на микрофлору кишечника и не токсичные (амоксициллин и его комбинации);
- цефалоспорины 2ого поколения (цефуроксим);
- современные макролиды (кларитромицин, азитромицин).
Следует понимать, что любой антибиотик, особенно ребенку, должен назначать врач. Продолжительность курса лечения должна составлять 7-10 дней или больше.
Не рекомендуется самостоятельно сокращать продолжительность курса лечения, так как это может способствовать формированию хронического гайморита.
Как правило, рекомендуются антибиотики в виде сиропа или таблеток, в особо тяжелых случаях – в виде внутримышечных инъекций.
В период лечения ребенку следует соблюдать щадящий (иногда постельный) режим. Пищевой рацион должен быть калорийным и легко усваиваемым, содержать достаточное количество минералов и микроэлементов. Необходимо давать ребенку обильное разнообразное питье для выведения токсических продуктов.
Другими составляющими комплексной терапии гайморита у детей являются:
- противоотечные средства (системный препарат «Синупрет» или сосудосуживающие носовые капли);
- антигистаминные препараты;
- по необходимости – жаропонижающие.
Важно!
В случае гайморита категорически противопоказаны местные прогревания с помощью мешочка с песком или солью или синей лампой – это только усилит воспалительный процесс.
В особо тяжелых случаях показана пункция гайморовой пазухи и откачивание гнойного отделяемого. Для этого производится прокол передней стенки пазухи на в толще кожно-слизистой складки верхней губы специальной иглой. Процедура достаточно болезненна и травматична для ребенка, поэтому производится под обязательным местным обезболиванием или в условиях общего наркоза.
Источник: http://bezboleznej.ru/gajmorit-u-detej
Гайморит у детей: симптомы, лечение и 3 совета от педиатра
По статистике, только на территории Российской Федерации синуситом болеет около 10 миллионов человек в год, а по статистике ВОЗ, данное заболевание находится на 5-м месте в мире по обращениям за медицинской помощью.
Сразу нужно отметить, что причиной 90 % синуситов являются вирусы, а остальные 10 % распределены между бактериями, хламидиями, микоплазмами. Так как заболевание имеет прямую связь с бактериальной или вирусной инфекцией, то сезонность соответствует сезонности заболеваний. То есть в осенне-весенний период люди болеют синуситами чаще, чем летом.
Особенности маленьких носиков
Объем носовой полости у грудного ребенка меньше, чем у взрослого. Верхний и нижний отделы носовой полости, в отличие от взрослых, несимметричны. Носовые ходы резко сужены, что и приводит к тяжелому течению ринита у новорожденных деток.
Кости наружного носа и перегородка носа у детей до 3 лет не сформированы полностью, по этой причине переломы костей носа бывают редко.
Околоносовые пазухи у детей формируются вместе с костями лицевого черепа. К рождению малыша у него развита только решетчатая пазуха, в то время как верхнечелюстные, лобные и клиновидные пазухи еще не развиты.
До 6 лет лобные и клиновидные пазухи растут медленно, после 6 — 7 лет начинается их интенсивный рост, и к 14 — 16 годам они достигают размера пазух взрослого человека.
Верхнечелюстные синусы при рождении имеют размер 2 мм и начинают формироваться в 3 — 5 лет.
Что такое синусит и каким он бывает?
Синусит — воспаление слизистой оболочки околоносовых пазух, название дается в зависимости от пораженной пазухи.
Поражение верхнечелюстной пазухи называется гайморитом, лобной пазухи — фронтитом, ячеек решетчатого лабиринта — этмоидитом, клиновидной пазухи — сфеноидитом.
В зависимости от течения синуситы подразделяются на 3 вида.
- Острый синусит длится около 12 недель с полным выздоровлением.
- Рецидивирующий синусит ставится в случае, когда заболевание обостряется 4 раза за один год, между обострениями нет признаков заболевания.
- Хронический синусит длится более 12 недель.
В зависимости от локализации выделяют следующие типы синусита.
- Сфеноидит — воспаление слизистой оболочки клиновидной пазухи. Встречается редко, но так как пазуха расположена рядом с основанием черепа, может быть очень опасным, способен приводить к тяжелым осложнениям (менингиту, невриту зрительного нерва, абсцессу головного мозга).
Для заболевания характерны такие симптомы, как отек век, боль в глазницах, чувство давления на глаза, нарушение обоняния, гнойные выделения из носа.
- Этмоидит — воспаление ячеек решетчатого лабиринта. Бывает у детей с самого раннего возраста (до трех лет). Часто протекает он изолированно, то есть содержимое из полости не может выйти в носовые ходы. После трех лет этмоидит протекает чаще всего с вовлечением лобной и гайморовой пазух в воспалительный процесс.
Основными симптомами, выдающими болезнь, будут болезненность в углу глаза со стороны воспалительного процесса, отек века, снижение или отсутствие обоняния.
- Фронтит — воспаление слизистой оболочки лобной пазухи. Как мы уже выяснили, развивается эта пазуха у детей только к трем — пяти годам и воспаление в ней возможно только с этого возраста.
Главными опознавательными признаками фронтита будут боль в области лба, нарастающая при наклоне головы вперед, слезотечение, светобоязнь, гнойное отделяемое из носа.
- Гайморит — воспаление слизистой оболочки верхнечелюстной пазухи. Болеют им дети с трех лет, так как только к этому возрасту данные структуры носа частично формируются.
Протекание гайморита у детей разных возрастов
О том, как протекает гайморит у детей разных возрастов, мы поговорим более конкретно, так как распознать гайморит у ребенка бывает довольно сложно. Особенно если ребенок маленький и не может толком объяснить, что его беспокоит.
Гайморит у ребенка 3 лет
После трех лет вероятность гайморита у детей возрастает. Болеют дети с высокой температурой, выше 38,5 ˚С, носик заложен. Появляются симптомы после того, как ребенок уже переболел вирусной или бактериальной инфекцией, то есть температура повышается повторно, идет «второй волной». Выделения из носа обычно желтые или серые, ребенок вялый, не интересуется игрушками, аппетит снижен.
Симптомы гайморита у детей 5 лет
Развитие заболевания в пять лет мало чем отличается от трехлетнего возраста, малыши жалуются на головную боль, предпочитают сон играм, температура тела выше 38,5 ˚С.
Симптомы гайморита у подростков
Гайморит у подростков протекает как у взрослых людей. После простудного заболевания повышается температура тела, появляется чувство ломящей или распирающей боли в лице, усиливаются выделения из носа, обоняние исчезает.
Так как подростки более критичны к своему состоянию, распознать у них болезнь проще, чем у детей трех или пяти лет. Впрочем, подростки склонны замалчивать свои болезни и тем самым затягивать с лечением, а это может привести к тяжелым осложнениям.
Причина всех синуситов по сути своей одна — нарушение оттока секрета из носовых ходов, а провоцировать это нарушение могут следующие факторы:
- искривление носовой перегородки;
- полипы носа, травмы носа;
- аллергический ринит;
- кариес;
- остеомиелит верхней челюсти;
- неправильное сморкание;
- неправильная техника промывания носа при рините.
Гайморит у детей: симптомы и лечение
Клиническая картина
Подводя итог, для гайморита характерны следующие симптомы.
- Повышение температуры тела выше 38,5 ˚С, особенно у маленьких детей, температура будет трудно сбиваться.
- У малышей обращает на себя внимание вялость и отсутствие интереса к игрушкам, у взрослых это чувство слабости, сонливость.
- Заложенность носа, обильное истечение слизи гнойного характера.
- Чувство ломоты в лице.
- Заложенность ушей, иногда боль в ушах.
- Головная боль.
- У малышей могут отмечаться увеличение лимфатических узлов, явления тонзиллита.
Лечить гайморит можно как дома, так и в стационаре. Это зависит от тяжести состояния, но консультация и наблюдение врача обязательны.
Особенности лечения
Сейчас для лечения гайморита у детей используется достаточно много препаратов.
- Антибактериальные препараты различных групп: Амоксициллин, Цефуроксим, Азитромицин. Выбор антибиотика зависит от чувствительности возбудителя к препарату. Именно по этой причине не нужно заниматься самолечением.
- Также для лечения могут назначить кортикостероидные препараты. Используются они для уменьшения отека и объема выделяемого секрета.
- Мукоактивные препараты, такие как Синупрет. Эти препараты уменьшают выраженность отека, облегчают выведение слизи из носа.
- Иммуномодуляторы. Например, Бронхоммунал, ИРС-19.
- Сосудосуживающие капли. У маленьких детей практически не используют в связи с анатомическими особенностями. У детей старшего возраста с осторожностью, непродолжительным курсом (3 — 5 дней).
- Жаропонижающие (по показаниям).
- Противоаллергические препараты. Споров о применение этих средств при синуситах сейчас достаточно много, необходимость их приема должен решить врач.
Лечение гайморита не всегда обходится без неприятных процедур, вспоминать о которых многие не хотят.
Выполняется процедура только в условиях ЛОР-кабинета врачом или медицинской сестрой. Вначале слизистая носа обезболивается, пациент находится в положении полулежа, голова наклонена на 45 градусов.
Затем поочередно промывают каждую ноздрю, помещая в одну шприц с раствором для промывания, а в другую — трубочку для удаления слизи. Для лучшего промывания пазух пациент должен произносить «ку-ку». Процедура проводится только с 7 лет.
Эпилептикам, беременным, людям, склонным к носовым кровотечениям, процедура тоже не рекомендована.
- Пункция или прокол гайморовых пазух.
Используют ее как с лечебной, так и с диагностической целью. При проколе из пазухи удаляют содержимое, делают посев выделенного секрета для уточнения причины гайморита. Затем пазуху промывают изотоническим раствором, при показаниях вводят лекарственные препараты.
Существует распространенный миф, что если один раз сделать прокол, то человек все время будет болеть гайморитом. Это не так. Прокол не переводит заболевание в хроническую форму, причиной этого являются другие факторы.
Такие, как искривленная носовая перегородка, аденоидит, хронический отек слизистой носовой полости.
Частые проколы, если уже имеется хронический гайморит, могут только привести к повреждению слизистой оболочки и нарушению ее функций.
В последние годы пункцию используют только по строгим показаниям.
- Существует также метод дренирования пазухи. В этом случае делается прокол пазухи и вводится дренаж, процедура производится также по показаниям.
Режим и диета при гайморите у ребенка
Как и при любом другом заболевании, необходимо соблюдать размеренный режим дня, по возможности уменьшить количество подвижных игр и заменить их спокойными. Необходимо часто проветривать и увлажнять помещение.
Диета должна быть с большим количеством овощей и фруктов, следует уменьшить количество потребляемой соли, исключить все аллергены.
Осложнения гайморита у детей
Самым частым осложнением является отит. Содержимое из носа по задней стенке глотки затекает в евстахиевы трубы и вызывает их воспаление. А самыми опасными по праву можно считать менингоэнцефалит и абсцесс головного мозга, так как эти осложнения приводят к смерти или инвалидизации ребенка.
Диагностика
Для диагностики используют метод рентгенографии, диагностическую пункцию, УЗИ. Осмотр ребенка ЛОР-врачом играет немалую роль в постановке диагноза.
Чего не нужно делать при лечении гайморита? Памятка родителям
- Затягивать с лечением и обращением к врачу.
- Греть пазухи яйцом или проводить согревающие процедуры.
- Закапывать в нос, особенно ребенку, сомнительные настойки и капли на основе чеснока и лука.
Таким образом, гайморит можно по праву считать одним из серьезных и частых заболеваний, поэтому лечение проводить необходимо под контролем врача. Самолечение при данном заболевании в лучшем случае может привести вас в больницу.
Что же касается страха перед антибиотиками и проколами, то, соотнеся их и риски осложнений, нужно склониться к проведению не самых приятных медицинских процедур.
Оценка статьи:
(Пока оценок нет)
Загрузка…
Источник: http://kroha.info/health/disease/gajmorit-simptomi-u-detej
Как определить и вылечить гайморит у ребенка?
Гайморит у детей младшего и дошкольного возраста встречается практически при любой простуде и вирусной инфекции. Заботливые родители порой занимаются гипердиагностикой и начинают бороться с несуществующей проблемой.
Конечно, бывают случаи, когда лечение необходимо, чтобы не допустить осложнений и перехода заболевания в хроническую форму, но для этого нужно знать что такое гайморит в детском возрасте.
Анатомические особенности развития верхнечелюстной пазухи
Череп маленького ребенка отличается от строения взрослого человека. У детей до 3 лет дно верхнечелюстной пазухи находится выше, чем у взрослых.
При рождении, у грудничка, гайморова пазуха представляет собой узкую щель, которая по мере роста ребенка постепенно увеличивается, приобретая характерные очертания.
И уже к 16 годам, развитие гайморита у подростка, происходит по тому же сценарию, что и у любого взрослого.
Гайморова пазуха выполняет в организме несколько функций:
- Воздухоносные полости пазухи уменьшают массу костей лицевого черепа;
- Противоударная роль при травмах лица;
- Увлажнение, очищение и согревание вдыхаемого воздуха;
- Формирование индивидуального речевого резонанса;
- Ограждение чувствительных к холоду структур (корни верхних зубов, глаза) при вдохе и выдохе;
- В полости пазухи имеются клетки чувствительные к переменам давления.
Дети очень требовательны к качеству воздуха. Так как их несформированные пазухи пока не могут в полной мере справляться с вышеперечисленными функциями. Поэтому любые негативные перемены в окружающей среде приводят к заложенности носа.
Что такое гайморит и причины его возникновения
Гайморитом называют любые воспалительные процессы, которые протекают в гайморовой пазухе. Верхнечелюстная пазуха сообщается с помощью выводного отверстия с полостью носа, поэтому любые патологические процессы, происходящие в носу, неизбежно затрагивают и полость пазухи.
Учитывая реактивность детского организма, банальный насморк неизбежно вызовет изменения в верхнечелюстной пазухе. Поэтому насморка без гайморита не бывает. Вопрос заключается только в том, что существуют различные формы этого заболевания, некоторые из них требуют внимательного отношения и специальных мер по лечению, а другие проходят сами по себе.
Основной причиной развития гайморита в детском возрасте являются вирусные респираторные инфекции. Реже причиной болезни становится травма, патология зубочелюстной системы или нарушение в работе эндокринной системы.
Гайморит у детей, как правило, бывает в катаральной форме – то есть без образования гноя. Не требует особого лечения и проходит сам по себе вместе с насморком.
Если же Ваш малыш достаточно взрослый, у него может обнаружиться гнойная форма гайморита. В этом случае, необходимо обязательное наблюдение врача и профессиональное лечение.
Диагностика
Диагноз устанавливается с учётом анамнеза, результатов осмотра и оценки данных назальной эндоскопии. У детей сбор анамнеза происходит на основании жалоб родителей, которые могут интерпретировать признаки совершенно иначе.
Поэтому следует внимательно опрашивать ребенка, если позволяет возраст, а родителям постараться быть объективными в оценке тяжести состояния. Это позволит более точно определить причину недомогания. При серьёзном подозрении на верхнечелюстной синусит (второе название гайморита) для точной постановки диагноза желательно проведение компьютерной томографии (КТ).
Слизистая оболочка у детей намного толще и более реактивна, она отвечает отёком на любой инфекционный процесс в полости носа. На рентгене такой отёк всегда проявляется затемнением пазухи. Следовательно, рентген не самый точный метод постановки диагноза.
Симптомы
Симптомы гайморита у детей часто путают с обычной простудой, но, когда болезнь переходит в гнойную стадию, признаки болезни проявляются особенно ярко:
Ухудшение общего состояния.
Повышение температуры тела, озноб, вялость и другие симптомы интоксикации организма.
Головная боль.
Ребенок жалуется на боль в области лба и носа, болевые ощущения усиливаются, когда он ходит, наклоняет голову или чихает. В положении лежа маленькому пациенту становится легче, поэтому он инстинктивно старается чаще лежать.
Зубная боль.
Малыш отказывается от еды, поскольку процесс пережёвывания пищи причиняет дополнительную болезненность.
Заложенность носа.
Ребенок начинает дышать ртом из-за чего появляется характерный гнусавый оттенок речи.
Гнойное отделяемое из носа.
Обильные сопли вызывают раздражение кожи преддверия носа и носогубного треугольника. При блоке выводного соустья, выделения из носа могут отсутствовать.
Кашель.
Иногда симптомом будет кашель из-за раздражения дыхательных путей отделяемым, которое стекает по задней стенке глотки.
Снижение обоняния.
Пациент перестаёт ощущать запахи в связи с отёчностью слизистой носа.
Отёк нижнего века и припухлость щеки на поражённой стороне.
Из-за тонких костных перегородок, гайморит у детей часто осложняется переходом воспалительного процесса на область глазницы и верхней челюсти.
Светобоязнь.
Слезотечение из глаз может наблюдаться при закупорке носослезного канала во время болезни.
Болевые ощущения.
Боль при нажатии на область воспалённой пазухи или внутренний угол глаза малыша с поражённой стороны.
Лечение
Лечение гайморита у детей проводится с учётом стадии болезни, а также наличия осложнений и общего состояния малыша. Терапия ведётся по нескольким основным направлениям:
Восстановление носового дыхания
А также оттока патологического секрета из пазухи. Для этой цели используют:
Орошение носа солевыми растворами.
Например «Салин», «Аквамарис», которые продаются в аптеке или изготавливаются в домашних условиях. Орошение носа частично устраняет отёк, увлажняет слизистую оболочку, улучшая эвакуацию содержимого из гайморовой пазухи. Не вызывает побочных эффектов и привыкания.
Промывание носа антисептическими растворами.
Такими как физраствор, фурациллин и др. Применяется при катаральной форме гайморита и не рекомендуется проводить при гнойной стадии болезни во избежание попадания инфекции в среднее ухо. Подходит для детей старше 8–10 лет.
Жидкость для промывания комнатной температуры заливается в ёмкость с узким горлом. Встав перед раковиной, ребенок аккуратно вливает в ноздрю небольшое количество раствора, голова при этом слегка наклонена в сторону. Жидкость вытекает с другой ноздри.
Процедура повторяется несколько раз с обеих сторон. Вместе с раствором из носа удаляются слизь, сопли, что облегчает носовое дыхание, снимает отёчность и способствует удалению секрета из пазухи.
Промывание носа методом перемещения жидкостей по Проетцу.
Проходит с участием лор-врача и ассистента. Ребенок лежит на кушетке, а доктор аккуратно заливает приготовленный раствор в одну половину носа, в это же время ассистент с помощью специального электроотсоса удаляет её из другой половины.
Для того чтобы жидкость не затекала в рот, ребенка просят постоянно повторять слово «ку-ку», в этот момент мягкое нёбо перекрывает вход в ротоглотку.
Второе название метода «кукушка». Способ безболезненный и нетравматичный. У детей младшего возраста, которые не могут самостоятельно полностью высморкаться, можно попытаться удалить слизь аспиратором. Благодаря этим методикам патологическое содержимое удаляется из пазухи и носовой полости.
Капли в нос.
Детские сосудосуживающие капли в нос — «Назол-беби», «Виброцил» и др. Оказывают временное действие, имеют ряд противопоказаний для применения. Длительное употребление капель вызывает привыкание и может привести к хроническим изменениям слизистой носа.
Лечебно-диагностическая пункция.
При тяжёлых гнойных процессах в пазухе, нарушении естественного оттока, развитии осложнений болезни или неясном диагнозе выполняют пункцию гайморовой пазухи. Прокалывают пазуху специальной иглой под местной анестезией через нижний носовой ход.
Содержимое пазухи промывают антисептическим раствором и при необходимости оставляют в пазухе дренаж для последующих промываний.
Народное лечение заложенности носа.
Некоторые родители предпочитают сами лечить и готовить капли для детей, используя сок свёклы, алоэ, каланхоэ и др. Кроме домашних капель, для восстановления дыхания можно проводить массаж носа ребенка, упражнения из курса дыхательной гимнастики.
Применение антибактериальных препаратов
Необходимо это для устранения гнойного воспалительного процесса в пазухе. Если нет возможности и времени провести исследование содержимого пазухи на флору и чувствительность к антибиотикам, то применяют лекарственные средства широкого спектра действия.
Подходящим выбором будут антибиотики пенициллинового или цефалоспоринового ряда, при наличии аллергии к этим лекарствам, выбирают макролиды. Если известен возбудитель заболевания, то назначают препарат с учётом данных о чувствительности к определённому антибиотику.
Советуем посмотреть названия антибиотиков принимаемых при гайморите, чем они отличаются, и в каких случаях подходят те или иные лекарства. Можете сравнить их с теми, что прописал вашему ребенку лечащий врач, возможно, найдёте аналоги подешевле.
В схему лечения гайморита у детей кроме антибиотиков входят антигистаминные препараты «Фенистил», «Лоратадин» и др. Для устранения аллергического фактора болезни и снятия отёка.
Физиолечение
Проводится для улучшения эвакуации из пазухи, стимуляции кровотока и лимфотока, уменьшения воспалительной реакции применяют УВЧ, магнито и лазеротерапию, ультразвук. Каждая методика имеет свои показания к применению, поэтому перед началом лечения необходимо посетить физиотерапевта.
Лечение хронического гайморита
Основным условием терапии хронической формы гайморита является устранение фактора, который вызвал затруднение оттока содержимого из пазухи и хронизацию воспалительного процесса:
- Наличие аденоидов, искривления перегородки носа, хронического гипертрофического ринита и других состояний, препятствующих нормальной аэрации пазухи и удалению секрета естественным путём. Всё это требует щадящего хирургического вмешательства в зависимости от возраста ребенка и тяжести патологического процесса.
- Одонтогенная патология (кариозные зубы верхней челюсти и др.) нуждается в санации полости рта, без которой, никакие антибиотики полностью не справятся с воспалительным процессом.
- Выбор антибактериальных препаратов при хронических вариантах болезни осуществляется только после определения возбудителя и его чувствительности.
- При развитии полипозных и гиперпластических форм, лечение гайморита у детей проводят с учётом аллергического фона организма и применением антигистаминных препаратов.
- В период ремиссии хронического верхнечелюстного синусита рекомендуют укрепляющую терапию, физиопроцедуры санаторно-курортное лечение (поездки на море, солевые пещеры и др.).
Профилактика
Основной профилактикой развития гайморита является в первую очередь укрепление общего иммунитета ребенка перед лицом вирусных заболеваний. В этом поможет сбалансированное питание, физические нагрузки и закаливание. Также существует ряд рекомендаций, соблюдая которые родители сведут риск развития гайморита к минимуму:
Первое.
Создание нормального микроклимата в комнате ребенка (чистый увлажнённый воздух комфортной температуры).
Второе.
Своевременное лечение тонзиллита, аденоидита и других болезней носоглотки, которыми так часто страдают дети. А периодическое наблюдение у стоматолога позволит вовремя распознать кариозные процессы, которые также могут стать причиной гайморита.
Третье.
Прекращение бесконтрольного применения сосудосуживающих капель, замена их на солевые растворы.
Четвёртое.
Проведение безопасных профилактических мероприятий при первых признаках заложенности носа (массаж биологически активных точек на лице и голове, а также дыхательная гимнастика и др.).
Благоприятная окружающая среда, правильное сбалансированное питание, умеренные физические нагрузки и частые прогулки на свежем воздухе. Всё это может стать решающим фактором здоровья и развития Вашего ребенка.
! Вывод
При диагностировании гайморита у ребенка необходимо строго выполнять все предписания врача, чтобы максимально быстро вылечить заболевание.
При этом, не перегибая палку и не забывая о том, что ребенок должен бегать, прыгать, набивать шишки и развиваться. Учась самостоятельно справляться с трудностями. Ваша задача лишь немного помогать ему в этом процессе.
Источник: https://gaimoritus.ru/lechenie/gajmorit-u-detey-simptomi-lechenie.html
Гайморит у грудничка: возможно ли это? 7 аспектов в лечении гайморита у детей
Заболевания ЛОР-органов — довольно частая патология, встречающая в детском возрасте. В силу особенностей анатомического строения и функционирования респираторного тракта у детей, имеются нюансы и в клинической картине многих заболеваний, в том числе и гайморита.
Общие сведения о гайморите у детей
Заболевание представляет собой воспаление пазух носа. Гайморит — это воспаление слизистой оболочки гайморовых (верхнечелючтных) придаточных пазух носа. Однако у детей гайморит – всё-таки редкое явление. Почему?
Воздух попадает в организм, начиная со вдоха. Но прежде чем дойти до лёгких, он должен пройти «предварительную обработку». Одного носа для его согревания до температуры тела, очистки и увлажнения недостаточно. Поэтому природой предусмотрена система воздухоносных полостей в костях черепа — придаточных носовых пазух.
Воздух задерживается в этих полостях и успевает претерпеть некоторые изменения (очиститься, согреться). Затем он двигается дальше – по дыхательным путям к лёгким. Пазухи выстланы слизистой оболочкой, благодаря хорошей васкуляризации которой воздух согревается.
Вместе с воздухом в придаточные пазухи носа могут попасть и возбудители заболеваний: вирусы, бактерии, грибки.
Пазухи у детей далеко не такие большие, как у взрослых. Они формируются постепенно, приобретая «взрослые» очертания только к периоду полового созревания.
Особенностью детского возраста является тот факт, что анатомически пазухи формируются и начинают функционировать в возрасте 4 — 5 лет, а до этого момента не может идти речь о наличии у ребёнка гайморита (исключение — редкие случаи раннего формирования полостей).
А вот если речь идет о настоящем гайморите, у детей старше 5 лет – следует отнестись к нему с повышенной серьёзностью.
Этиология
Причины гайморита у детей:
- Острые инфекционные заболевания верхних дыхательных путей: ОРВИ, ОРЗ, грипп.
- Хронические инфекционные болезни респираторной системы: частой причиной гайморита у детей старше 4 лет является запущенный насморк.
- Аллергический ринит, который может перейти в воспаление гайморовых пазух.
- Воспалительные заболевания зубов, ротовой полости.
- Воспалённые аденоиды, которые являются источником инфекции, затрудняют отток слизи.
- Слабый тонус сосудов, в результате чего оболочки носовых ходов плохо снабжаются кровью и становятся подверженными инфекциям.
- Травмы, ушибы, любые физические повреждения носовой перегородки.
- Инфекционное заболевание – в этом случае возбудитель проникает в пазухи через кровь.
- Слабый иммунитет.
Инфекция, как правило, поражает гайморовы пазухи вследствие других заболеваний – например, на фоне хронического ринита. Развивается острый гайморит.
Если лечение было проведено не своевременно или отсутствовало вовсе, заболевание переходит в хроническую форму: периоды ремиссии чередуются со стадиями обострения.
При этом может возникать впечатление, что ребёнок каждый раз заболевает по-новой.
Классификация гайморита
Воспаление распространяется на слой клеток эпителия, ткани непосредственно под ним, кровеносные сосуды. Виды гайморита в зависимости от стадии и характера воспаления:
- Острый. Он полностью проходит через 20 — 21 дней.
- Хронический. Если гайморит не прошёл за три недели, говорят уже о хроническом его течении. Изменения в слизистых становятся необратимыми, их защитные функции снижаются. В дальнейшем достаточно небольшого переохлаждения, чтобы хронический гайморит обострился.
- Катаральный – острый гайморит. Однако гноя при этом не будет.
- Гнойный – гайморит с гнойными отделяемым.
В зависимости от места проникновения возбудителя выделяют риногенный гайморит (микроорганизмы проникли через нос), гематогенный (через кровь), одонтогенный (через поражённые кариесом зубы).
По распространённости поражения выделяют:
- Односторонний гайморит – у ребёнка воспаляется одна пазуха, с левой или правой стороны.
- Двусторонний – поражаются обе пазухи.
Также гайморит классифицируют по возбудителю:
- вирусный;
- бактериальный;
- грибковый.
Наиболее тяжело протекает бактериальный, именно он сопровождается выделением гноя. В тонком проходе к пазухе мог застрять кусочек подсохшей слизи, например, вследствие неумелого промывания носа.
В среде, лишённой естественной вентиляции, начинают размножаться бактерии, гной – это же смесь ферментов и различных клеток, погибших или выделенных в процессе борьбы с микроорганизмами, плюс сами микроорганизмы, живые или мёртвые.
Клиническая симптоматика гайморита
Острый гайморит у детей имеет следующие симптомы:
- Затруднённое дыхание носом, заложенность, характерно, что заболевший чаще всего чувствует заложенность одной ноздри.
- Выделения из носовых проходов, от прозрачных до гнойных.
- Ощущения давления, напряжения, дискомфорт в поражённых пазухах, носу, возле носа, ребёнок хуже различает запахи.
- Боли могут захватывать и близлежащие области, вплоть до скул, висков, ребёнок может чувствовать даже зубную боль, усиливающуюся во время еды.
- Головная боль, которую вызывает скопление гноя в пазухах. Она почти не ощущается в положении лёжа, однако усиливается при наклонах головы, кашле, чихании, надавливании на поражённую область. Острая боль возникает при нажатии на переносицу, внутренний уголок глаза, середину щеки.
- В области щёк может наблюдаться отёк и покраснение.
- Сухость в горле, боли, першение, голос может стать более гнусавым из-за забитых пазух.
- Повышение температуры тела, вялость, слабость, апатия, снижение аппетита, ребёнок становится капризным, менее активным.
В каком возрасте начинает появляться гайморит?
В возрасте до 1 года гайморовы пазухи только формируются, имеют очень небольшие размеры, поэтому они хорошо защищены от проникновения инфекций.
Гайморит у детей до 1 года не встречается вообще.
У детей до 3 лет гайморит – крайне редкое заболевание. Однако болезнь возможна. Она протекает остро, с большими рисками проникновения инфекции в головной мозг. В этом возрасте заболевание считается наиболее опасным. Лечить – только в условиях стационара!
С ростом ребёнка развиваются и гайморовы пазухи. Близкие ко взрослым размеры они приобретают к 10 — 12 годам.
Таким образом, в исключительно редких случаях, гайморит у детей возможен до 3 лет, потому обычно говорят о вероятности появления гайморита только с возрасте 3 — 4 лет.
Чаще всего гаймориту подвержены дети дошкольного и школьного возраста.
Наиболее опасен гайморит у детей раннего возраста – начиная с 3 лет. У детей 4 лет и старше симптомы уже немного другие, однако процедура лечения не меняется.
В возрасте от 3 до 5 лет заболевание можно опознать по следующим признакам:
- Вялость, равнодушие к любимым занятиям, капризы.
- Отсутствие аппетита.
- Повышение температуры.
- Обильное отделяемое из носа, любого вида и цвета, от прозрачного до гнойного.
- В области щеки и нижнего века есть припухлость.
У детей предшкольного возраста, от 5 до 7 лет, которые уже способны более ясно описать своё состояние, симптомы будут немного другими:
- Головные боли, усиливающиеся при наклонах головы или при ярком освещении. Ребёнок может жаловаться на боли в области глаз, переносицы, лба, бровей.
- Сильный насморк.
- Кашель, который связан с тем, что слизь стекает по носоглотке в гортань. В положении лёжа такой кашель усиливается.
- Невозможность различать запахи.
У детей 10 — 12 лет, подростков симптомы ещё более выражены:
- боль и дискомфорт в области лба или висков, которая усиливается при кашле, чихании, наклонах;
- нос забит слизью, которая практически не выводится наружу;
- периодически ребёнок ощущает заложенность попеременно то одной ноздри, то другой;
- ребёнок может высморкаться, однако это не даёт облегчения;
- повышается температура тел;
- область над пострадавшей пазухой отекает.
Также у ребёнка может быть охриплый и осипший голос
У маленьких детей гайморит представляет особую опасность вследствие анатомических особенностей. Гайморовы пазухи распложены близко к головному мозгу. Переход болезни в хроническую форму может привести к менингиту, отиту, воспалительным заболеваниям глаз (конъюктивит), воспалению лёгких. Хронический гайморит можно опознать по таким признакам:
- Ребёнок постоянно вялый, сонный, апатичный.
- Нос заложен, дыхание нарушено, ребёнок часто дышит ртом.
- Изо рта ощущается плохой запах.
- Периодически ребёнок жалуется на головные боли.
- При лёгком, но ощутимом нажатии на область под глазами, ребёнок чувствует боль или дискомфорт.
- В отдельных случаях может наблюдаться небольшое повышение температуры тела.
Очень осложняет постановку диагноза то, что зачастую в первые две недели гайморит у маленьких детей себя никак не проявляет и очень похож на затяжной насморк.
Если стандартные средства для лечения насморка не помогают справиться с проблемой за 5 — 7 дней, или симптомы почти не уменьшились, обязательно обратитесь к оториноларингологу.
Методы диагностики
С подозрением на гайморит можно обратиться к участковому педтиатру, оториноларингологу.
По внешним проявлениям болезни, после осмотра носовых ходов (передняя риноскопия), специалист может достаточно уверенно поставить предварительный диагноз, для окончательного решения назначают анализы и дополнительные методы исследования. Сдают общий анализ крови, выделения из носа для определения возбудителя.
Могут быть использованы и многие другие современные методы диагностики, в зависимости от обстоятельств:
- компьютерная томография (КТ);
- рентгенография пазух носа;
- эндоскопическая риноскопия;
- пункция гайморовой пазухи.
Лечение гайморита
Лечить гайморит у ребёнка самостоятельно категорически нельзя! При первых подозрениях на болезнь нужно обратиться к врачу-оториноларингологу. Ребёнок может быть госпитализирован, но это требуется редко. Врач осмотрит ребёнка, определит тип и стадию болезни, подберёт медикаменты, подходящие именно для этого случая. В качестве лечения могут назначить:
- Промывание носа. У детей сопряжено с определёнными трудностями. Используется метод «кукушка», либо катетеры «Ямик». И тот, и другой способ эффективен – после нескольких процедур наступает облегчение.
- Препараты: сосудосуживающие капли/спреи для носа (Санорин, Називин, Виброцил), местные антибактериальные средства (Изофра), системные антибиотики (пенницилины, макролиды, цефалоспорины), средства, улучшающие отделение секрета (Синуфорте), муколитики (Бромгексин, Бронхоклар), обезболивающие, антисептики (Протаргол, Колларгол). Нередко – антигистаминные, для снятия отёков слизистых. При повышении температуры – жаропонижающие.
- Ингаляции небулайзером или паром.
- Массаж. При первых признаках может помочь простукивание большими пальцами по переносице в течение 2 — 3 минут 2 раза в час. Массируют определённые точки: внутренние углы бровей, место посередине между бровями, внутренние уголки глаз.
- Дыхательную гимнастику. Чередуют дыхание через правую и левую ноздрю, при этом одну закрывают пальцем на 5 секунд.
- Физиотерапию или фототерапию: УФ-облучение, токи УВЧ, лампы Соллюкс.
- Лазерную терапию. Метод новый, эффективный и безболезненный. На поражённую область воздействуют лучом, который стимулирует местный иммунитет, снимает отёчность, улучшает кровообращение.
В отдельных случаях для вывода гноя может потребоваться прокол пазух.
Лишь у 14% больных хроническим гайморитом наступает полное выздоровление.
Профилактика
Лучшей профилактикой болезни будут общие мероприятия, которые усилят защиту не только от гайморита, но и от других заболеваний:
- Повышение иммунитета, укрепление организма: хорошо организованное питание, режим дня, закаливание, благополучная атмосфера в семье.
- Устранение врождённых патологий.
- Своевременная реакция при простудах, ОРЗ, ОРВИ, стоматологических заболеваниях. Важно выстраивать грамотное лечение любых инфекционных болезней: без избыточных вмешательств в организм ребёнка, ненадёжных или не умело применённых народных методов.
- Чистый и в достаточной мере увлажненный воздух в квартире.
Заключение
Гайморит у детей протекает иначе, нежели у взрослых, вследствие анатомических причин. До года он практически исключен, в дальнейшем, с развитием гайморовых пазух, которые окончательно формируются к 14 — 20 годам, его течение связано с высокими рисками развития осложнений.
Не занимайтесь самолечением! Гайморит – не ОРЗ, не ОРВИ и не обычный насморк, качественно вылечить его народными методами можно далеко не всегда, возможных рисков это не оправдывает.
При малейшем подозрении на гайморит у маленького ребёнка немедленно обратитесь за консультацией к врачу.
Оценка статьи:
(2
Источник: https://gaimorit.guru/vidy/gajmorit-u-detej-rannego-vozrasta