Причины бронхопневмонии у детей, разновидности патологии, характерные симптомы и особенности лечения
Бронхопневмония – воспалительное заболевание легких, разновидность пневмоний, характерно поражение лишь небольшого участка легкого, синонимично название очаговая пневмония. Легочная паренхима поражается в пределах доли легкого.
Литература / Статьи / Бронхопневмония: причины, симптомы, лечение 14.12.2015
Клинически протекание заболевания характеризуется лихорадочными состояниями, приступообразным кашлем, который может быть, как влажным, так и сухим, так же нередко наблюдаются боли в области грудной клетки.
Степень выраженности симптомов может варьировать в широком диапазоне в зависимости от степени тяжести бронхопневмонии.
Прогноз у пациентов обычно благоприятный, однако процесс выздоровления может быть достаточно продолжительным так же существует вероятность рецидива заболевания.
Термин бронхопневмония подразумевает то, что наиболее часто она развивается на фоне недолеченного острого бронхита, однако заболевание может носить и первичный характер.
Бронхопневмония может также носить название дольковой или лобулярной. Очаги могут быть как единичными, так и множественными, при тяжелых формах заболевания могут сливаться, что затрудняет дифференциацию с крупозной пневмонией. Чаще всего поражаются нижние отделы легких.
Причины развития бронхопневмонии
Бронхопневмония является инфекционно-воспалительным заболеванием. Наиболее частыми возбудителями являются:
- Пневмококки
- Стрептококки
- Стафилококки
- палочка Фридлендера
- синегнойная палочка
- Энтеробактерии
- Вирусы
- Грибы
- Микоплазма
Также встречаются случаи, когда заболевание бывает вызвано химическими и физическими факторами.
Повсеместное применение антибактериальных препаратов изменило соотношение возбудителей в статистике заболеваемости. Наиболее характерным критерием является уменьшение бронхопневмоний, вызванных пневмококками.
Нередко встречаются случаи, когда бронхопневмония бывает вызвана симбиозом микроорганизмов, что существенно усложняет лечение.
Также сложными являются случаи, вызванные устойчивыми штаммами стафилококка, к сожалению частота подобных стафилококковых бронхопневмоний растет.
Бронхопневмонии с вирусной этиологией обычно бывают вызваны вирусами кори, гриппа, парагриппа, ветряной оспы, дизентерии, менингита, орнитоза, пситтакоза респираторно-синцитиальной, аденовирусной инфекции и др. Обычно вирусные бронхопневмонии быстро переходят в смешанные формы, т.к. присоединяется вторичная бактериальная инфекция.
Неинфекционные причины обычно сводятся к неблагоприятным климатическим и атмосферным условиям. Реже встречаются следующие формы бронхопневмоний:
- Уремическая
- Аспирационная
- Ревматическая
- Пылевая
- Липидная
- Эозинофильная
- Гипостатическая
- Ателектатическая
- Иммунодефицитная
- Послеоперационная
- Радиационная
К неблагоприятным факторам, увеличивающим вероятность заболевания относятся возраст, наличие хронических воспалительных заболеваний иных локализаций, острые респираторные заболевания. Сепсис, гнойные очаги могут стать причинами гематогенного заноса и как следствие вызвать лобулярную пневмонию.
Токсические вещества, удушающие газы могут также стать причиной развития бронхопневмонии.
Решающим фактором в вопросе развития заболевания является иммунологический статус пациента. Нарушение защитной функции дыхательных путей может стать следствием неправильного образа жизни, переутомления, наличия инфекционных очагов в полости рта, хронические заболевания легких, а также пожилой возраст.
Патогенез бронхопневмонии
Обычно инфекция проникает в легкие через бронхи, вызывая острый бронхит. В процессе развития заболевания происходят:
- Нарушение функции мерцательного эпителия
- Снижение мукоцилиарного клиренса
- Элиминация микробов
- Нарушение дренажной функции бронхов
- Снижение кашлевого рефлекса
- Снижение фагоцитарной активности макрофагов и нейтрофилов
- Снижение концентрации гистамина и лизоцима в крови, что вызывает застой крови и отечные явления в слизистой выстилке легких
Совокупность этих факторов приводит к проникновению инфекционного агента непосредственно в альвеолы, и поражению легочной паренхимы. Распространение очагов происходит несколькими путями:
- Гематогенным
- Перибронхиальным
- Нисходящим путем
В бронхиолах и альвеолах, пораженных инфекцией, экссудат покрывает эпителий, уменьшая таким образом просвет, и снижая дыхательную функцию этой области легкого. Также могут наблюдаться бронхоспазмы и отек слизистой. Полная закупорка просвета бронха может привести к ателектазу. Недостаточность дыхания приводит к появлению одышки и увеличению нагрузки на сердечно-сосудистую систему.
Бронхопневмонии весьма распространены в статистике заболеваемости, наиболее часто они являются вторичными и встречаются у пожилых пациентов и детей. Также можно отметить сезонность данного заболевания.
Диагностика бронхопневмонии
Диагностика бронхопневмонии призвана решить одновременно ряд задач – определение причин развития патологии, степени тяжести процесса и дифференциацию с другими респираторными заболеваниями.
Для решения этих задач используются рентгенологические, клинико-лабораторные методы (общий и биохимический анализ крови, посевы мокроты), физикальный осмотр и др.
В настоящее время перкуссионное и аускультационные обследования не являются основополагающими в постановке диагноза бронхопневмония, однако применяются для первичной диагностики.
Дифференциальная диагностика проводится со следующими нозологиями:
- Туберкулез (в мокроте будут высеваться микобактерии туберкулеза, процесс не будет сосредоточен в нижних отделах легких)
- Очаговый пневмосклероз (стойкие хрипы, продолжительное течение заболевания)
- Рак легкого (лечение не приносит результатов, процесс распространяется)
- Саркоидоз
- Острый бронхиолит
- ТЭЛА
- Васкулит
Еще одной из диагностических задач является дифференциация с крупозной пневмонией, в случаях сливной пневмонии эта задача является достаточно сложной. Однако, наличие очагов разной степени давности, жидкая слизистая или серозная мокрота, говорят в пользу очаговой пневмонии.
Симптомы бронхопневмонии
Клиническая картина бронхопневмонии состоит из двух групп симптомов – интоксикационного синдрома и группы симптомов нарушения мукоцилиарного транспорта.
Бронхопневмония, развиваясь как вторичное заболевание, не имеет четких симптомов начала, а характеризуется усугублением предшествовавших симптомов. Физикальный осмотр также дает результаты не отличимые от острого бронхита.
Симтомокомплекс бронхопневмонии зависит от степени распространенности и степени тяжести заболевания.
Характерными проявлениями очаговой пневмонии являются кашель, фебрильные и субфебрильные состояния, слабость, тошнота, боли в области грудной клетки, одышка, акроцианоз и другие признаки недостаточности дыхания.
В силу дефицита кислорода, пациент может страдать от сердечно-сосудистых нарушений, учащенного пульса. В силу недостаточного участия пораженного легкого в дыхании, можно непосредственно наблюдать разницу в участии пораженной половины грудной клетки в дыхательном акте.
При аускультации слышны влажные мелкопузырчатые или сухие хрипы. Дыхание жесткое, особенно при сливной очаговой пневмонии. Так же наблюдается крепитация в области очага воспаления.
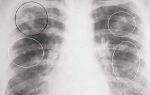
Рентгенологические исследования демонстрируют как паренхиматозные, так и интерстициальные изменения, наблюдаются затемнение в пораженной области, расширенные тени корней легкого.
Однако, стоит учитывать, что рентгенологические исследования не смогут определить очень мелкие очаги воспаления, поэтому первые сутки-двое результаты данного метода могут противоречить симптомам.
Кашель при очаговой пневмонии обычно влажный, продуктивный с выделением слизистой, слизисто-гнойной мокроты. Нередко наблюдаются примеси крови в выделениях, это говорит о разрывах мелких сосудов, часто такая картина наблюдается при бронхопневмонии вызванной вирусом гриппа.
Течение очаговой пневмонии обычно затяжное, прогноз при адекватном лечении благоприятный, однако велика вероятность хронизации процесса и дальнейших частых рецидивов. Бронхопневмонии у пациентов из групп риска могут давать легочные и внелегочные осложнения, такие как плеврит, легочный абсцесс, эндокардит, ИТШ, острая дыхательная недостаточность, острая легочно-сердечная недостаточность.
Лечение бронхопневмонии
Бронхопневмония требует комплексного лечения под наблюдением врача, в силу серьезности осложнений. Очаговые пневмонии легкой степени тяжести у пациентов, не входящих в группы риска могу лечиться в домашних условиях. В иных случаях необходима госпитализация.
Независимо от степени тяжести очаговой пневмонии, необходимо исключить физические упражнения, которые увеличивают нагрузку на сердечно-сосудистую систему, желательно соблюдать постельный режим. Необходимо поддерживать помещение в чистоте и регулярно проветривать его, воздух должен быть по возможности, влажным и прохладным.
Необходимо соблюдать режим дня и непременно пить больше жидкости.
Медикаментозное лечение бронхопневмонии состоит в первую очередь из антибактериальных, противовирусных, сульфаниламидных, муколитических, жаропонижающих и антигистаминных препаратов.
Антибиотики в лечении бронхопневмонии
Для лечения бронхопневмонии используются антибиотики широкого спектра действия, проявляющие высокую активность в отношении возбудителей заболевания. Антибиотик выбирается эмпирическим путем на основании клинической картины и особенностей течения бронхопневмонии.
Важно! При выборе антибиотика для лечения бронхопневмонии также нужно учитывать степень разрушающего воздействия антибактериального вещества на нормальную микрофлору кишечника.
Для снижения риска возникновения дисбактериоза кишечника и иных побочных эффектов, связанных с нарушением нормального микробного баланса, целесообразно отдавать предпочтение антибиотикам, содержащим в своем составе пребиотик для защиты нормальной микрофлоры кишечника – Экоантибиотикам.
Выбор антибиотика для лечения бронхопневмонии в зависимости от нозологической формы заболевания:
Особенности нозологической формы
Ранние фторхинолоны – ципрофлоксацин (Экоцифол) + цефалоспорины III поколения
Новые фторхинолоны – левофлоксацин (Эколевид)
План лечения дифференцируется в зависимости от возраста пациента, степени тяжести бронхопневмонии, сопутствующих заболеваний и общего состояния пациента. Так, например, токсические и септические формы пневмоний требуют немедленной госпитализации и специфического лечения.
Важно учитывать при выборе препаратов анамнез пациента, не допускать применения антибиотиков, к которым в силу повторного назначения могла сформироваться резистентность у возбудителя.
Необходимо принимать во внимание возможный симбиоз микроорганизмов, вызвавших пневмонию и традиционную устойчивость кокков к антибактериальным препаратам первого ряда.
Резко ухудшающееся состояние больного пневмонией, требует незамедлительного назначения лечения, в данном случае, ожидание результатов бактериального посева может привести к резкому нарастанию тяжести процесса. В случае внебольничной пневмонии обычно назначают антибиотики из следующих групп:
Внутрибольничные случаи пневмоний нередко бывают вызваны устойчивой флорой. В таких ситуациях применяются:
- Пенициллины
- Цефалоспорины
- Фторхинолоны
- Карбапенемы
В случаях множественной инфекции могут использоваться сочетания препаратов.
Выбор конкретного препарата зависит от тяжести течения бронхопневмонии. И в дальнейшем может быть скорректирован с учетом клинико-лабораторных данных. Диагностическим критерием эффективности терапии обычно выступают рентгенологические данные.
В таблице представлена примерная схема корректировки лечения в случае неэффективности первоначального препарата.
Препараты на первом этапе лечения
Возможны атипичные микроорганизмы – микоплазма, хламидия, легионелла
Важна также форма введения антибактериального средства, первоначально при внутрибольничной бронхопневмонии назначают внутримышечное и внутривенное введение антибиотиков, что обеспечивает быстрое достижение необходимой концентрации препарата в очаге инфекции и немедленное начало лечения.
Другие лекарства при бронхопневмонии
Помимо антибактериальных препаратов, пациенты с бронхопневмонией нуждаются в купировании симптомов дыхательной недостаточности, что осуществляется за счет аэро- и оксигенотерапии. Применяются отхаркивающие препараты и муколитики для облегчения приступов кашля и улучшения отхождения мокроты.
Для скорейшего выздоровления, пациенты нуждаются в высококалорийном, сбалансированном питании, приеме витаминных комплексов и иммуномодулирующих средств. Также для скорейшего восстановления функции дыхания в полном объеме рекомендуется применение физиотерапевтические методы лечения в период реконвалесценции при бронхопневмонии.
Предупреждение: информация на сайте предназначена для медицинских специалистов
Данный сайт содержит профессиональную специализированную информацию. Согласно действующему законодательству, материалы этого сайта могут быть доступны только для медицинских и фармацевтических специалистов. Подтвердите, что Вы являетесь специалистом в области медицины или фармакологии и согласны с этим утверждением.
Источник: http://healthyorgans.ru/organy-dykhaniya/pnevmoniya/18549-prichiny-bronkhopnevmonii-u-detej-raznovidnosti-patologii-kharakternye-simptomy-i-osobennosti-lecheniya
Бронхопневмония у детей: причины, диагностика и лечение
Бронхопневмония у детей (очаговая, бронхиальная или бронхогенная пневмония) – это воспалительное заболевание бронхов и прикорневой области легкого – места, куда входит главный бронх. При очаговой пневмонии поражаются отдельные части дыхательного органа, образуются небольшие очаги воспаления. Заболевание чаще возникает у детей в 2–5 лет и протекает тяжелее, чем у взрослых.
Бронхолегочное воспаление опасно осложнениями: судороги, плеврит, абсцесс легкого, поражения сердца и почек, отиты, кислородная и дыхательная недостаточность. Болезнь может рецидивировать и заканчиваться летальным исходом.
Причины возникновения бронхопневмонии у детей
Причины возникновения бронхиальной пневмонии разнообразны. Одна из них – воспалительные процессы, связанные с инфекцией. К возбудителям болезни у детей в 90% случаев относятся следующие бактерии:
- пневмококки (преобладают);
- золотистый стафилококк;
- стрептококки;
- хламидия пневмония;
- клебсиелла;
- палочка инфлюэнцы;
- гемофильная палочка;
- кишечная палочка;
- микоплазмы.
У детей 10% случаев заболеваемости приходится на долю вирусов, грибков, микоплазмы. Патогенная микрофлора может попадать из воздуха, но у маленького ребенка основная причина развития болезни – распространение инфекции из бронхов и верхних дыхательных путей в легкие. Не всегда инфекция попадает в организм извне: болезнетворные бактерии активизируются при других патологиях:
На фоне коклюша может развиться бронхопневмония
- ОРВИ;
- коклюш;
- ангина;
- трахеит;
- бронхит;
- отит;
- заболевания почек.
Другая причина – особенности строения дыхательных путей. У детей не все отделы легкого расправились полностью, а недостаточно развитое бронхиальное дерево не может выполнять дренажную и очистительную функцию в полном объеме. Это, а также поверхностное дыхание ребенка, способствуют застойным явлениям в легких и размножению бактерий.
Еще одной причиной развития бронхопневмонии у детей часто является низкий иммунитет.
Ослабленному организму трудно противостоять инфекции, поэтому любое заболевание может стать началом очагового воспаления легких. Например, грипп вызывает изменение слизистой бронхов.
Они истончаются, и патогенная микрофлора легко попадает в органы дыхания, размножаясь и провоцируя прикорневое воспаление легкого.
К причинам возникновения бронхиальной пневмонии относится также воздействие физических и химических агентов:
- пыль;
- радиация;
- испарения вредных веществ.
Радиация может вызвать бронхиальную пневмонию
Симптомы воспаления легких
Когда бактериальная инфекция попадает в легкие, иммунный ответ организма дает начало воспалительному процессу. Патология паренхимы легкого приводит к нарушению газообмена.
Вследствие этого в просветах альвеол образуется экссудат, содержащий патогенную микрофлору. Возникает нарушение бронхиальной проходимости.
При тяжелом течении болезни развивается кислородное голодание, что несет угрозу жизни ребенка.
Бронхопневмония у детей может начинаться двояко:
- Остро, с ярко выраженными симптомами.
- Как вторичная, на фоне воспаления верхних дыхательных путей, бронхита или других патологий. Болезнь диагностируется не сразу: она может проявляться постепенно.
Очаговую пневмонию распознают по следующей симптоматике:
- У ребенка сильный постоянный кашель, вначале сухой. Становится интенсивнее вечером.
- Одышка, частое дыхание.
- Боль в груди. Может быть односторонней или двусторонней.
- Слабость, ребенок отказывается от еды.
- Озноб.
- Жар. Температура тела повышается в первые дни до 39 °C и выше.
- Учащенное сердцебиение (до 110 ударов за минуту).
- Вздутие живота.
- Кожа становится бледной, с серовато-голубым оттенком.
- Из носа может вытекать слизь.
Если прикорневое воспаление легких возникло как вторичное, насторожить родителей должно ухудшение самочувствия ребенка. Иногда бронхопневмония протекает без повышения температуры и кашля.
Ее сопровождают вялость, беспокойство, нездоровый румянец, сонливость. Любые изменения в поведении ребенка являются сигналом к медицинскому обследованию.
Распознать атипичную форму воспаления без врачебной диагностики и анализов невозможно.
Диагностика при подозрении на бронхопневмонию
Диагностика начинается с осмотра ребенка и сбора анамнеза: врачу нужно знать динамику развития болезни. Во время осмотра обращается внимание на кожные покровы, температуру тела, состояние лимфоузлов и слизистой ротоглотки.
Затем врач проводит аускультацию (прослушивает грудную клетку). Он обращает внимание на работу сердца (тоны приглушены), размеры печени, оценивает изменения в дыхании: хрипы, укороченный звук при простукивании легкого, ослабленное и жесткое дыхание, хруст (крепитация). Иногда при аускультации врач не улавливает дыхательных шумов в легком или его части.
Во время диагностики определяется вид заболевания.
Правосторонняя бронхопневмония. Встречается чаще всего. Причина заключается в особенности строения главного правого бронха: он шире и короче. Благодаря этому бактериям легче попасть в нижнюю часть легкого.
Левосторонняя бронхопневмония. У детей возникает реже. Диагностируется труднее из-за близости сердца.
Симптомы левосторонней бронхопневмонии выражены слабее, чем при правосторонней, поэтому лечение может начаться несвоевременно. Такая форма заболевания опасна, потому что в 5% случаев заканчивается летально.
Для левосторонней бронхопневмонии характерны ноющие боли с левой стороны грудной клетки, усиливающиеся при вдохе.
Левосторонняя бронхопневмония
Двусторонняя очаговая пневмония. У детей она диагностируется часто. Причиной возникновения становятся простуды, хронические заболевания, пониженный иммунитет, аллергии.
Дополнительные исследования
По общему анализу крови определяют природу инфекции: увеличенное количество лейкоцитов бывает при бактериальном инфицировании, а лимфоцитов – при вирусном. Определяют наличие антител к микоплазме. Обращают внимание на СОЭ: этот показатель подтверждает наличие воспалительного процесса. Если есть подозрения на осложнения в печени и почках, проводят биохимический анализ крови.
Основным в диагностике пневмонии является рентгенологическое исследование. Оно проводится в двух проекциях: прямой и боковой. В начале болезни на пораженной доле заметно изменение легочного рисунка при нормальной прозрачности легкого. С течением болезни пораженный легочной сегмент выглядит затемненным.
В крайнем случае при тяжелом течении воспаления у детей, проводится бронхоскопия и компьютерная томография.
Медикаментозное лечение воспаления легких у детей
Бронхопневмонию у детей можно лечить дома при условии, что она протекает без осложнений. Учитывая, что пациенты – маленькие дети, лучше лечиться в стационаре под наблюдением врача, который ежедневно контролирует эффективность медицинских препаратов.
В лечении бронхопневмонии бактериальной этиологии антибиотикотерапия является основной. Не всегда удается подобрать правильный препарат с первого раза. Если положительная динамика в лечении не наблюдается в течение 2–3 дней, лекарство меняют. Курс лечения правильно подобранным антибиотиком – 5–10 дней.
Существует несколько линий антибиотических средств. Лечение начинается с применения защищенных пенициллинов (Амоксиклав, Аугментин – перорально, Ампиокс, Амписульбин – инъекции).
| Амоксиклав | от 124 руб. |
| Аугментин | от 258 руб. |
| Ампиокс | уточняйте |
| Амписульбин | уточняйте |
При недостаточной эффективности лечения назначаются препараты широкого спектра, принадлежащие к следующей линии:
| Цефуроксим | от 1274 руб. |
| Цефтриаксон | от 25 руб. |
| Оксациллин | от 38 руб. |
| Эритромицин | от 15 руб. |
| Азитромицин | от 101 руб. |
Третья линия антибактериальных средств – фторхинолоны (в педиатрии используются редко). Эти синтетические препараты, не являясь антибиотиками, имеют сильную противомикробную активность. По показаниям могут использоваться и другие виды антибиотиков: тетрациклины и аминогликозиды (Пенициллин, Гентамицин).
| Пенициллин | уточняйте |
| Гентамицин | от 28 руб. |
Лечение воспаления вирусной или грибковой природы проводят:
противовирусными препаратами (Озельтамивир, Ингавирин, Саквинавир, Диданозин, Ацикловир);
антимикотическими препаратами (Кетоконазол, Флуконазол).
| Ингавирин | от 427 руб. |
| Диданозин | уточняйте |
| Ацикловир | от 22 руб. |
| Кетоконазол | от 161 руб. |
| Флуконазол | от 33 руб. |
Вспомогательные препараты
Параллельно с противомикробными препаратами в лечении используется разнообразная медикаментозная терапия:
- Жаропонижающие.
- Препараты для разжижения мокроты.
- Отхаркивающие средства.
- При длительном приеме антибиотиков назначают пробиотики (Бифидумбактерин, Линекс) и противогрибковые (Нистатин, Фуцис, Левосин).
- Витамины: A, P, B2, B12.
- Интерферон в виде носовых капель для предупреждения повторного инфицирования.
| Бифидумбактерин | от 85 руб. |
| Линекс | от 305 руб. |
| Нистатин | от 43 руб. |
| Фуцис | уточняйте |
| Леворин | от 83 руб. |
Детям, которым проводится лечение в домашних условиях, дают лекарства в виде таблеток, суспензий, сиропов. А ребенку, находящемуся на стационарном лечении, делают внутримышечные или внутривенные инъекции.
Для ингаляционного лечения используют следующие препараты:
| Беродуал | от 274 руб. |
| Геделикс | от 367 руб. |
| Амбробене | от 121 руб. |
| АЦЦ | от 131 руб. |
| Синекод | от 262 руб. |
Для дезинтоксикации детского организма, нормализации pH и водно-солевого баланса, ставят капельницы с использованием растворов хлористого натрия, глюкозы, гипертонического раствора.
Применение народных средств
Нельзя проводить лечение бронхопневмонии у детей одними методами народной медицины. Они дают хорошие результаты только как дополнение к назначениям педиатра. Любые домашние процедуры нужно проводить с разрешения врача.
Для лечения воспаления легких используется следующее:
Отвар девясила
- Травяные отвары и настои из листьев и цветов мать-и-мачехи, девясила, эхинацеи; березовых почек, плодов шиповника; корней солодки, алтея.
- Компрессы. В качестве ингредиентов берут мед, цельные листья подорожника, теплый творог, картошку.
- Паровые ингаляции с ромашкой, мятой перечной, шалфеем, календулой.
- Фиточаи из малины, смородины, душицы, календулы, калины, клюквы.
Из продуктов питания используют природные «антибиотики»: лук, чеснок. Их употребляют с готовыми блюдами, готовят смеси с медом и лимонным соком, вдыхают запах. Эффективен при кашле сок черной редьки с медом или сахаром.
Для укрепления организма вводят в рацион грецкие орехи с медом, курагу, черный изюм, инжир, чернослив.
Профилактика воспаления легких у детей
Профилактические мероприятия делятся на первичные и вторичные. К первичным относится:
Сбалансированное питание для профилактики пневмонии
- Закаливание ребенка, которое начинается с рождения.
- Достаточная двигательная активность на свежем воздухе.
- Сбалансированное питание.
- Хороший уход за ребенком: обеспечение необходимой сезонной одеждой, создание хороших бытовых и санитарных условий.
- Своевременная санация ротовой полости – источника инфекции.
Ко вторичным профилактическим действиям относится своевременное и эффективное лечение любых заболеваний, особенно инфекционных. При первых симптомах нужно безотлагательно обращаться к врачу. Нельзя допускать у детей рецидивов и перехода заболевания в хроническую форму.
Видео по теме: Бронхопневмония
Источник: https://tvoypulmonolog.ru/bronhi/bronhopnevmoniya-u-detej.html
Бронхопневмония – формы заболевания, признаки и как лечить медикаментозными и народными средствами
Человеческий организм часто подвергается атаке вирусов и бактерий. Которые вызывают разные по типу патологии.
Бронхиальная пневмония – вид заболевания дыхательных путей, который сопровождается тяжелыми симптомами и требует немедленного, адекватного лечения.
Развивается недуг не сразу, ему предшествует ряд признаков, которые указывают на возможность развития болезни. Если их заметить вовремя, можно избежать неприятных и тяжелых осложнений или последствий.
Острое инфекционное заболевание легких с воспалением, при котором вовлекаются все структурные элементы органа, альвеолы, появляется экссудат (выход из крови части плазмы в окружающие ткани, пропитывание им) – это пневмония. Бронхопневмония является ее разновидностью, отличается тем, что затронуты не только ткани легких, но и ближайшие структурные элементы бронхиального дерева.
В этом случае процесс воспаления носит очаговый характер, он затрагивает только пределы сегмента, ацинус или дольки. Патология не связана с одним типом возбудителя, прогрессирование приводит к трансформации недуга в долевую пневмонию.
Встречается в виде самостоятельной болезни у детей и пожилых людей, бронхопневмония у взрослых чаще становится осложнением других недугов.
По смертности такая форма пневмонии занимает 4-е место, идет она сразу после сердечно-сосудистых, онкологических патологий и травм.
Болезни относится к группе инфекционных, поэтому вызывает ее возбудители, которые встречаются внебольничных условиях. Выделяют следующие причины развития болезни:
- Haemophilus influenzae – заражение гемофильной палочкой;
- Streptococcus pneumoniae – пневмококки являются лидерами в рейтинге причин, по медицинской статистике на них приходится 70-90% случаев бронхопневмонии;
- Mycoplasma pneumoniae – микоплазма, более 20% пациентов младше 35% инфицируются этим возбудителем;
- Chlamydia pneumoniae – хламидии;
- Legionella pneumophila – легионелла;
- Moraxella (Branhamella) Сatarralis – моракселла;
- Escherichia coli – кишечная палочка;
- Klebsiella pneumoniae – палочка Фридлендера, клебсиелла;
- Streptococcus Нaemoliticus – гемолитический стрептококк;
- Staphylococcus aureus – золотистый стафилококк.
Кроме бактерий вызывать патологию могут некоторые вирусы: гриппа, аденовирус, парагриппа, некоторые энтеровирусы, респираторно-синцитиальные, риновирусы. Если же основная симптоматика проявилась быстро (в первые 48-72 часа) после госпитализации больного, то возбудителями, как правило, становятся:
- клебсиелла;
- золотистый стафилококк;
- кишечная палочка;
- синегнойная палочка.
Кроме основных возбудителей причинами для развития болезни становятся сопутствующие факторы, которые увеличивают риск развития поражения органов дыхательных путей. К дополнительным причинам развития бронхопневмонии относятся:
- вторичные иммунодефицитные состояния;
- длительный стаж курения;
- злоупотребление алкоголем;
- детский, пожилой возраст;
- лечение иммунодепрессантами;
- застойные явления при сердечной недостаточности в малом круге кровообращения;
- профессиональные вредности;
- хронические заболевания бронхолегочной зоны;
- длительный постельный режим
- пороки развития респираторной системы;
- неблагоприятная экологическая обстановка;
- хроническое воспаление ЛОР-органов;
- послеоперационный период.
При диагностике врач может установить вид патологии. Выделяют несколько форм, которые развиваются в зависимости от некоторых факторов и требует разного подхода к терапии. Выделяют следующие формы недуга:
- Левосторонняя бронхопневмония. Развивается с левой стороны грудной клетки воспалительный процесс, часто становится осложнением перенесенной простуды. Левосторонняя форма считается опасной и серьезной патологией, потому что уровень смертности при ее развитии 5%. В редких случаях течение болезни бессимптомное и является атипичной формой болезни. Это затрудняет диагностирование и назначение лечения. Для постановки диагноза используются лабораторный анализ мокроты, бронхоскопию, рентгенологическое исследование.
- Правосторонняя бронхопневмония. Одностороннее воспаление развивается при высокой концентрации в проекции легочного поля. Связано это с тем, что косо сверху в низ идет главный бронх, что становится причиной забрасывания возбудителя в нижние отделы легкого, скопления инфекции в больших количествах в одном месте. Микробы размножаются быстро, поэтому терапия этой формы сложнее, они появляются быстрее, чем гибнут, при этом кровообращение бронхиального дерева слабое. Причиной развития становятся физические факторы, бактерии, грибы, вирусы. Чаще развивается болезнь при заражении стрептококковой инфекцией.
- Двухсторонняя бронхопневмония. Развивается при поражении микроорганизмами органов дыхательных путей. Дополнительными провоцирующими факторами выступают частые простуды, нарушенный ритм жизни, переохлаждения, хронические патологии, аллергии, гиповитаминоз. Специалисты эту форму называются крупозной бронхиальной пневмонии, потому что внешне изменения при инфильтрации легких внешне похожи на крупицы зерна. На первых стадиях диагностируется поражение альвеолярных ацинусов, затем развивается воспаление поврежденных тканей. При неправильной терапии есть риск летального исхода, часто встречается эта форма у детей.
- Прикорневая бронхопневмония. Развивается воспалите лене легочной ткани, которая находится у корней органа. Это одна из самых тяжелых форм патологии. Возникает болезнь при поражении инфекцией, попадая в организм микроорганизмы активно делятся на уровне крупных бронхов. Это приводит к перипроцессу, которые распространяется по парамедиастинальному пространству, не задевая периферические ткани.
Симптомы бронхопневмонии
Лечение заболевания будет проще, если обратиться к врачу при первых проявлениях. Самолечение и промедление может повлечь серьезные и опасные осложнения, последствия. При появлении следующих симптомов нужно обратиться в больницу:
- Повышение температуры тела. На первых этапах развития недуга достигает 37-39 по Цельсию. Это говорит о борьбе организм с болезнью, поэтому до 38 градусов сбивать температуру не стоит, если этого не порекомендовал лечащий врач.
- Общая слабость. Больной плохо себя чувствует, у него присутствуют: потливость, слабость, дискомфорт в икроножных мышцах, озноб. Пропадает или сильно снижается аппетит, нарушается сон.
- Кашель. На первых стадиях воспаления он будет сухим, после прогрессирования бронхиальной пневмонии становится влажным. Мокрота имеет желто-зеленый оттенок, если протекает болезнь тяжело, то могут присутствовать кровяные прожилки.
- Одышка. Симптом характерен для взрослых пациентов, развивается при ходьбе, подъеме в гору и даже спокойном состоянии.
- Боль в грудной клетке. При глубоком вдохе, кашле пациент испытывает неприятные ощущения в груди. Болит только стой стороны, где воспалились легкие (исключением становится двухсторонняя форма). Боль характеризуют как тянущую или колющую.
- Учащение пульса до 110 даров в минуту.
При развитии бронхиальной пневмонии у детей симптомы будут немного отличаться. У ребенка могут наблюдаться следующие признаки:
- Характер воспалительного процесса молниеносный. Дыхательные пути малышей небольшие, еще не сформированы иммунные барьеры. Недуг по этим причинам часто болезнь протекает тяжело и с приводит иногда к летальному исходу.
- Кашель. Высокая температура выражены слабо или совсем отсутствуют. Это приводит к позднему диагностированию и оттягивает начало лечения. Родителям нудно следить за дыханием малыша, ребенок, как правило, жалуется на одышку, начинает громко дышать.
- Затянувшиеся заболевания. Длительное течение ОРВИ, бронхита увеличивает риск перехода в бронхопневмонию. Необходимо в таких случаях сменить схему лечения.
Признаки атипичной формы
У каждого заболевания есть свой определенный набор специфических симптомов, который помогает диагностировать недуг. В редких случаях необходима дифференциальная диагностика, к примеру, когда бронхопневмония протекает без температуры или кашля. Атипичная форма встречается чаще у детей. При отсутствии привычных симптомов могут наблюдаться следующие признаки:
- беспокойство;
- тахикардия;
- вялость, слабость;
- общая интоксикация организма;
- при движениях боль в грудной клетке;
- бледность кожных покровов;
- судороги;
- сонливость;
- нездоровый румянец;
- пониженный аппетит или полное его отсутствие.
Развивается атипичная форма заболевания в связи с индивидуальными свойствам организма, его реакцией на инфекционные раздражители. Вызывать скрытое течение патологии могут следующие факторы:
- неправильный прием антибиотиков;
- нарушение иммунного статуса;
- индивидуальные особенности организма.
Осложнения после бронхопневмоний
При воспалении органов дыхания распространяется негативное влияние на весь организм, происходят сбои в работе разных систем.
Последствия патологии зависят от его сложности, формы, своевременной диагностики и начала терапии, схемы лечения, индивидуальных особенностей человека.
Часто бронхопневмония вызывает воспаление слизистой бронхиальной оболочки, хроническую форму бронхита, бронхиальную астму. К более серьезным последствиям относятся следующие патологии:
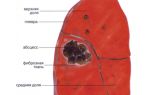
- Абсцесс легкого. Начинается разложение легочной ткани в очаге воспаления из-за образующегося гноя. Формируются они одиночно или группами, поражают сразу несколько участков органа одновременно.
- Фиброз легкого. Во время воспаления происходит сильное повреждение тканей, в этих местах начинает образовываться соединительная ткань. Это осложнение провоцирует сильные боли в груди, потому что к пораженным участкам формируется недостаточное поступление кислорода. Так образуется хроническая форма бронхопневмонии.
При отсутствии адекватного лечения, своевременной диагностики у человека могут развиться неприятные осложнения. Чаще они наблюдаются у детей, к примеру:
- Гнойный отит. Пациент жалуется на дискомфорт в ухе, ощущает общую слабость, наблюдается гнойные выделения. Если он не находит выхода, то может просочиться в мозг и спровоцировать абсцесс мозга, менингит.
- Плеврит. Происходит воспаление плевральных листков, что приводит к дискомфорту во время кашля, дыхания. Дополнительным симптомом будет тяжесть в грудной клетке.
- Нефрит – воспаление почек. Клиническая картина зависит от морфологических изменений. Из внешних признаков выделяют лихорадку, бледность кожи, дискомфорт в области поясницы.
- Миокардиодистрофия – нарушенный метаболизм в грудных мышцах. Пациент жалуется на одышку, боль в сердце. При обследовании врач услышит шумы в сердечной мышце, нарушение ритма. Осложнение формируется у взрослых при неправильном лечении, физических нагрузок до окончания терапии.
- Перикардит воспаление в околосердечной сумке. Человек жалуется на боли в сердце, чувствует стеснение в грудной клетке. При изменении положения тела боль дискомфорт усиливается. При тяжелом течении заболевания формирует отек лица, увеличиваются вены на шее, кожа становится бледной.
Диагностика
Успешность терапии зависит от своевременно обращения к врачу. Доктор, как правило, проводит следующие действия:
- Выстукивает легкие. Врач пальцами рук стучит по области на поверхность органа. Звук укорачивается, если у человека есть бронхиальная пневмония.
- Замеряет температуру тела.
- Слушает легкие. Данный метод диагностики нужен при подозрении на любое заболевание дыхательных путей. Врач использует стетоскоп, через который слушает пораженные участки. Хрипы, шумы указывают на наличие болезни. Данная метод используется не всеми специалистами, потому что он не всегда помогает определить бронхиальную пневмонию у взрослы и детей.
- Специалист обязательно направит больного на рентген грудной клетки даже при полной уверенности в диагнозе. В редких случаях врачу могут понадобится результаты исследования мокроты, компьютерной томографии, анализ на определение типа возбудителя.
Лечение бронхопневмонии
Воспалительные заболевания нужно лечить сразу же, особенно, если они затронули дыхательные пути. Терапия бронхопневмонии заключается в принятии мер для купирования процесса распространения инфекции по телу человека, развития осложнений, обострения хронической инфекции. Для борьбы в воспаление дыхательных путей используют такие методы:
- Больной должен соблюдать постельный режим, чтобы максимально сократить нагрузку на сердечно-сосудистую системы, организм. Назначается специальная диета из легкоусвояемых продуктов.
- Если анализы подтверждают чувствительность возбудителя к антибактериальным средствам, назначают эту группу препаратов. Чаще используют медикаменты широкого спектра действия и разных клинических групп. Лечащий врач определяет длительность терапии, наблюдая за изменением состояния и данными анализов.
- Всегда назначают средства, разжижающие, выводящие мокроту. Предпочтение отдавать нужно медикаментам на растительной основе, потому что они не формируют привыкания, обладают минимальным количеством побочных действий и противопоказаний.
- Для выведения токсинов из организма, уменьшения местного воспаления используют десенсибилизирующие медикаменты.
- Для восстановления иммунитета необходима витаминотерапия. Назначают поливитаминные препараты, содержащие все важные макроэлементы, минералы, витамины.
Медикаментозная терапия
Ускорить процесс выздоровления можно, если начать принимать препараты при появлении первой симптоматике заболевания.
Лекарства назначаются с учетом возбудителя, который вызвал воспаление, поэтому сначала дают антибиотики широкого спектра действия. По этой же причине не допускается самолечение патологии.
На протяжении лечения их могут менять, потому что микроорганизмы вырабатывают резистентность к средствам. Применяют для терапии следующие антибиотики:
- Цефалоспорины;
- Карбапенемы;
- полусинтетические пенициллины;
- Макролиды;
- Тетрациклины;
- Монобактамы;
- Аминогликозиды.
Препараты нового поколения имеют расширенный спектр действия и высокую биодоступность. Оказывают минимально влияние на работу печени, ЦНС, почки. Назначают следующие лекарства для противовирусной терапии:
- Фоскарнет;
- Ацикловир;
- Арбидол;
- Саквинавир;
- Зидовудин;
- Валацикловир;
- Ганцикловир;
- Диданозин;
- Зальцитабин;
- Зидовудин.
Используют в ингаляционной форме следующие бронхолитические медикаменты:
- Ацетилцистеин;
- муколитические, отхаркивающие средства;
- бета-2-агонисты;
- антихолинергические средства;
- Амбробене;
- Лазолван;
- Амроксол;
- Геделикс;
- Синупрет;
- Бронхосан;
- Бромгексин.
Народная медицина
Использовать домашние рецепты можно только после консультации со специалистом и его одобрения. Некоторые варианты лечения могут не подходить больному из-за выраженности симптомов, стадии заболевания, особенностей организма. При одобрении врача можно использовать следующие народные лекарства:
- Почки березы и мед. Необходимо смешать ингредиенты и проварить на среднем огне. Полученную массу процедить, дать остыть и принимать по 1 ч. л. в день за 30 минут перед сном. Переду потреблением разведите средство в 1 стакане теплой воды. Этот народный рецепт помогает ослабить симптоматику болезни.
- Подорожник. Сорвите листья растения, помойте, просушите. Разложите их на кровать, где спит больной, ему на грудь и укутайте теплым шарфом.
- Деготь. Налейте кипяченую воду и деготь в 3-х литровую банку. На протяжении 9 дней смесь должна настояться. Каждый день перед сном больной должен пить по 1 стакану этого средства.
Причиной патологии становится заражение инфекцией, отсутствие лечения уже имеющихся заболеваний, вредные привычки. В качестве профилактических мер нужно придерживаться следующих простых правил:
- откажитесь от курения, чтобы укрепить иммунитет, повысить сопротивляемость возбудителям;
- соблюдайте личную гигиену: мойте руки, не пользуйтесь чужими столовыми предметами и т.д.;
- не контактируйте с носителем вируса, проводите минимум времени с больными людьми, используйте медицинскую маску для защиты;
- соблюдайте принципы здорового образа жизни: умеренный спорт, соблюдение режима дня, правильное питание.
Видео
Источник: http://vrachmedik.ru/756-bronhopnevmoniya.html