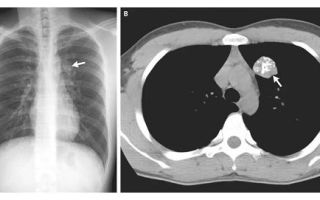
Рентген при раке легких: фото, результаты и заключение
Рентген легких при раке не всегда показывает затемнение или просветление. 1 степень злокачественной опухоли (до 5 мм диаметром) на рентгеновском снимке могут не определяться.
Локализация патологического образования за пределами грудной клетки (средостения, задние синусы) не позволяет четко отследить опухоль даже больших размеров.
Для своевременной диагностики раковых образований нужно обязательно выполнять рентгенографию лёгких в прямой и боковой проекциях.
Рак легких начальных стадий на рентгене – как определить
Рак легких на рентгене определяется на ранних стадиях при правильном использовании этого метода рентгенодиагностики. Успех диагностики гарантируется правильным использованием рентгеновского обследования и предположением локализации опухоли на основе клинических симптомов.
Раннее выявление рака гарантирует сохранение жизни человеку. Если тень узла располагается внутрибронхиально, оно не показывает затемнение на рентгеновском фото (снимке). Единственным симптомом, по которому рентгенолог выдает заключение ракового образования, является гиповентиляция легочного сегмента, дренируемого пораженным бронхом.
Первый рентген симптом внутрибронхиального рака – сегментарный ателектаз лёгкого.
Фото цифровой рентгенограммы: ателектаз нижней доли слева при центральном раке
При средостенной локализации опухолевого узла снимок в боковой проекции показывает негомогенное затемнение средней интенсивности, сливающееся с грудной стенкой. Его можно спутать с образованием плевры, но существует диагностические рентген критерии паракостального рака:
- Диаметр тени широкой частью прилежит к грудной стенке;
- Угол между грудной клеткой и затемнением острый;
- На боковой проекции при рентгенографии органов грудной клетки – шарообразная тень.
Рентгеновский снимок легких при раке начальных стадий может не показывать патологических симптомов, поэтому следует провести дополнительные обследования при наличии серьезных подозрений на злокачественное образование – компьютерная томография, МРТ, радиосцинтиграфия.
Рентген при центральном раке легкого
Центральный рак легких на рентгене определяется по следующим рентгеновским симптомам:
- Нарушение вентиляции;
- Инфильтрация (темное пятно на снимке);
- Компенсаторная воздушность близлежащих отделов.
При центрального раке главного бронха рентгеновские синдромы злокачественного новообразования типичны, что позволяет рентгенологу подтвердить положительный результат обследования.
На рентгеновском снимке при центральном раке четко определяется первичный узел в виде тени с бугристым контуром и негомогенной структурой. Она нередко изъязвлена с одной стороны. Инфильтрация легочной ткани без наличия первичного узла не означает отсутствия рака.
Компенсаторная воздушность окружающей ткани возникает за счет необходимости усиление дыхательных функций определенной частью легочной ткани при поражении определенной зоны легкого.
Если раковый узел сдавливает окружающие органы, появляется уровень жидкости в плевральной полости при нарушении оттока лимфатической жидкости.
О доброкачественности тени свидетельствуют следующие рентген признаки:
- Ровное округлое пятно;
- Правильная форма;
- Четкие контуры.
Рентгенологическая картина центрального рака легкого зависит от формы роста опухоли: разветвленная, узловая, перибронхиальная, пневмониеподобная, смешанная.
Фото компьютерной томографии легких – эндобронхиальная форма центрального рака
Рентгеновский снимок легких при центральном раке – что показывает
Рентгеновский снимок легких при раке центрального происхождения показывает следующие рентген синдромы:
- Затемнение за счет спадения сегмента легочной ткани;
- Отсутствие дифференцировки границ сердца и диафрагмы при ателектазе;
- Изменение положения диафрагмы и сердца.
Вышеописанные критерии позволят выявлять патологическое образование на рентген снимках на начальных стадиях. При наличии крупного опухолевого узла сложно не заметить негативный результат рентген обследования легких.
Затемнение от узла бывает разной величины и формы. Если пятно располагается на периферии, оно имеет овальную форму.
При отсутствии на предыдущем снимке даже мельчайшей тени врач- рентгенолог должен проводить рентгенодиагностику с подозрением на онкологическое заболевание.
Тень узла неправильной формы может располагать вблизи средостения, поэтому не визуализировать на рентген снимке. О злокачественной природе тени в таком случае говорят следующие рентгенографические признаки:
Коническое сужение бронхиального просвета;
- Дистальное сближение сосудов (отклоняются опухолью);
- Гиповентиляции закупоренного бронха (снижение интенсивности затемнения);
- Ателектаз (спадение) легочного участка.
Фото компьютерной томографии легких – эндобронхиальная форма центрального рака
Показывают экзобронхиальную опухоль на рентген снимке следующие признаки:
- Бугристый узел в прикорневой зоне;
- Лучистые контуры образования (синдром «восходящего солнца»);
- Гиповентиляция;
- Сужение просвета бронха;
- Увеличенные корневые лимфатические узлы.
Что показывает рентген легких
При наличии одного из вышеперечисленных признаков рекомендовано выполнение КТ или МРТ, но нельзя отправлять пациента на снимок через некоторое время. За это промежуток образование увеличиться в размерах и могут возникнуть метастазы в других органах.
Ниже приведем пример мелкоклеточного рака, который значительно прогрессировал за один месяц.
Фото цифровых рентгенограмм при мелкоклеточной опухоли: за месяц размеры образования увеличились.
Рентгеновская картина при перибронхиальной опухоли
Рентген легких при перибронхиальной опухоли показывает следующие рентгеновские симптомы:
- Грубые тяжи от корня к периферии;
- Утолщение стенок бронхов;
- Рост опухоли по ходу стенки бронхиального дерева;
- Гиповентиляции не прослеживается.
Если рентгеновский снимок при раке не показывает вышеописанных признаков, проводятся дополнительные исследования, что подтвердить или опровергнуть результат. При наличии сомнитительного результата на цифровом фото легких, рентгенолог пишет заключение с рекомендациями дополнительных методов диагностики.
Если не удается выявить образование рентгеновскими способами может быть проведена диагностическая торакотомия. Необходимость ее выполнения решается совместным консилиумом рентгенологов и онкологов.
Не нужно забывать, что рак на рентгене легких в верхней доле может быть обусловлен опухолью Панкоста. Она представляет собой округлое образование, локализованное в области ключицы, и сопровождается поражение верхних позвонков и ребер. Утверждать о верхушечном поражении легочной ткани можно только после исследования проходимости верхнедолевого бронха с помощью бронхоскопии.
Смешанная форма рака легких
При смешанной форме злокачественного образования рентген легких выявляет много специфических признаков наличия патогенного узла:
- Культя бронха;
- Инфильтративный узел;
- Перифокальная пневмония;
- Нарушение проходимости бронхов;
- Выпот в плевральной полости;
- Увеличение грудных лимфатических узлов.
При наличии подобных образований целесообразно проводить компьютерную томографию. Она позволяет оценить распространенность процесса и изучить состояние окружающих тканей.
Почему не обнаруживается на рентгене рак легкого
Рак легкого на рентгене может не обнаруживаться на начальных стадиях. Это обусловлено тем, что патологическое образование на протяжении роста протекает в 3 этапа:
- Биологический период – изменения в геноме клеток и незначительное размножение. Такие рентген симптомы не фиксируются на снимке;
- Доклинический этап – не существует клинических симптомов ракового поражения;
- Клинический – присутствуют признаки злокачественного образования легких.
На биологическом и доклиническом этапе выявления опухоли позволяет провести качественное лечение и спасти жизнь человеку. Тем не менее, заболевание на этих этапах сложно выявить.
Центральный рак растет внутрь просвета бронхов, а на прямой рентгенограмме «маскируется» тень сердца. Чтобы его не пропустить рекомендуется выполнять рентген легких в 2-ух проекциях. На боковом снимке обнаруживается ателектаз и изменения корней.
Положительный результат рентген при периферическом раке лёгких
Положительный рентген при раке легких возможен за счет того, что опухоль растет внутрь легочной ткани. У пациента нет болевых ощущений, но рентгеновский снимок четко показывает дополнительный злокачественный узел.
Схема правила Ленка: позволяет установить выходит ли образование из плевры или легочной ткани
Виды периферического рака легких:
- Верхушечный (Панкоста) – форма с прорастанием опухолью нервов и сосудов плеча. Клинические симптомы заболевания у таких пациентов сопровождаются признаками остеохондроза, поэтому такие пациенты часто лечатся у невропатолога;
- Полостной – новообразование достигает 10 см в диаметре и подобно на кисту, абсцесс или туберкулез.
На основании рентгеновского снимка можно разграничить данные формы патологии.
Заключение рентгенолога при раке легких
Заключение рентгенолога при раке легкого должно подробно описывать характер патологического узла, контуры, размеры, форму. Следует тщательно изучить окружающие мягкие ткани. От правильного описания и заключения после анализа рентгенограммы зависит тактика лечения пациента.
Существует пневмониеподобный рак, которые терапевты лечат вначале антибиотиками. Когда в динамике не прослеживается положительного эффекта, пациента направляют к онкологу. При этом время упущено.
Атипичные формы опухолей легких приводят к ранним метастазам в печень, почки и головной мозг, но первичный очаг на снимке не определяется. Квалифицированный рентгенолог обнаруживает такую форму по косвенным признакам. В заключении он указывает вероятность наличия ракового образования.
Рак легких на рентгене визуализируется четко при 2 и последующих стадиях заболевания. При первой степени патологии для выявления злокачественного узла необходима высокая квалификация рентгенолога.
Источник: http://mrt-uzi.com/rentgen-legkih/rentgen-pri-rake-legkih-foto-rezultatyi-zaklyuchenie.html
Новообразование в легких: что это может быть и как лечить
Обнаружить новообразование в легких, и определить что это может быть, возможно при детальном обследовании. Этому заболеванию подвержены люди разных возрастов. Возникают образования вследствие нарушения процесса дифференцировки клеток, что может быть вызвано внутренними и внешними факторами.
Новообразования в легких — это большая группа различных образований в области легких, которые имеют характерное строение, расположение и природу происхождения.
Виды новообразований
Новообразования в легких могут быть доброкачественной и злокачественной природы.
Доброкачественные опухоли имеют различный генез, строение, расположение и разные клинические проявления. Доброкачественные опухоли встречаются реже злокачественных, и составляют около 10% от общего числа.
Они имеют свойство медленно развиваться, не разрушают ткани, так как для них не характерен инфильтрирующий рост. Некоторые доброкачественные опухоли имеют свойство трансформироваться в злокачественные.
В зависимости от места расположения различают:
- Центральные – опухоли из главных, сегментарных, долевых бронхов. Они могут прорастать внутрь бронха и окружающих тканей легкого.
- Периферические – опухоли из окружающих тканей и стенок мелких бронхов. Растут поверхностно или внутрилегочно.
Виды доброкачественных опухолей
Различают такие доброкачественные опухоли легких:
- Аденома бронха – железистые полостные образования, формирующиеся в легких из тканей слизистой бронхов. Аденома является самым распространенным доброкачественным новообразованием, и зачастую ее размер около 3-4 см. Аденомы бывают карциноидного, цилиндроматозного и мукоэпидермального типа. Малигнизация происходит редко (10% случаев).
- Гемартома – новообразование, состоящей из хрящевой, жировой, соединительной ткани, мышечных волокон, желез, лимфоидной ткани. Наиболее часто данные полостные образования локализуются периферически. Могут развиваться внутри легких и субплеврально. Процесс малигнизации происходит редко.
- Фиброма – опухоль, состоящая из соединительной ткани. Может располагаться в периферии, крупных бронхах, достигать больших размеров, сравнимых с половиной грудной клетки. Не имеют тенденции к малигнизации.
- Папиллома (фиброэпителиома) – образование на узком или широком основании, которое имеет неровную дольчатую поверхность. Развивается зачастую в крупных бронхах, и часто полностью закрывает просвет, вызывая обтурацию. Папилломы имеют свойство приобретать злокачественную природу.
- Онкоцитома – новообразование, состоящее из эпителиальных клеток со светлой зернистой цитоплазмой. Зачастую является вторичной опухолью, и редко первично возникает в легком. Располагается на стенке бронха, иногда вызывая полную обтурацию.
- Лейомиома – редкое доброкачественное новообразование, состоящее из мышечных волокон сосудов. Может иметь различную локализацию, имеет вид полипов или узелков.
- Сосудистые опухоли – редкие доброкачественные новообразования различной локализации. При некоторых видах опухоли может происходить процесс малигнизации, быстрый рост образования.
- Неврогенные опухоли – новообразования, состоящие из клеток нервов. Являются редким видом образований. Имеют склонность к медленному росту, редко приобретают злокачественную природу. Чаще всего имеют периферическую локализацию.
- Липома – жировое новообразование. Зачастую локализуются в крупных бронхах. Для липомы характерно медленное развитие, и отсутствие малигнизации.
- Тератома – полостные образования, локализованные в легких. Состоят из различных тканей, не характерных для дыхательной системы. Для них типичен медленный рост, периферическое расположение и тенденция к приобретению злокачественной природы. При разрыве данного новообразования развивается абсцесс.
- Туберкулома легкого – одна из форм туберкулеза, при которой присутствует отделенный от тканей легкого фиброзной капсулой творожистый некроз. Может трансформироваться в кавернозный туберкулез.
- Киста легкого – полость в тканях легкого, которая заполнена жидкостью или воздухом. Кисты бывают врожденными и приобретенными, одиночными и множественными. Для кисты не свойственно приобретать злокачественную природу, однако она может представлять угрозу для жизни.
- Опухолевидные поражения – поражения легких, которые возникают вследствие лимфопролиферативных заболеваний, воспалительных процессов. Паразитарные заболевания легких также являются причиной этого типа опухолей.
Кратко о злокачественных образованиях
Увеличить.
Рак легких (бронхогенная карцинома) – опухоль, состоящая из эпителиальной ткани. Болезнь имеет тенденцию к метастазированию в другие органы. Располагаться может в периферии, главных бронхах, расти может в просвет бронха, ткани органа.
К злокачественным новообразованиям относят:
- Рак легкого имеет такие виды: эпидермоидный, аденокарцинома, мелкоклеточная опухоль.
- Лимфома – опухоль, поражающая нижние отделы дыхательных путей. Может первично возникать в легких, либо вследствие метастазов.
- Саркома – злокачественное образование, состоящее из соединительной ткани. Симптоматика сходна с признаками рака, однако имеет более быстрое развитие.
- Рак плевры – опухоль, развивающаяся в эпителиальной ткани плевры. Может возникать первично, и как результат метастазов из других органов.
Факторы риска
Причины возникновения злокачественных и доброкачественных опухолей во многом сходны. Факторы, которые провоцируют разрастание тканей:
- Курение активное и пассивное. 90% мужчин и 70% женщин, у которых были обнаружены злокачественные новообразования в легких, являются курильщиками.
- Контакт с опасными химическими и радиоактивными веществами по причине профессиональной деятельности и из-за загрязненности окружающей среды области проживания. К таким веществам относят радон, асбест, винилхлорид, формальдегид, хром, мышьяк, радиоактивную пыль.
- Хронические заболевания дыхательных путей. Развитие доброкачественных опухолей связывают с такими заболеваниями: хронический бронхит, хроническая обструктивная болезнь легких, пневмонии, туберкулез. Риск возникновения злокачественных новообразований возрастает, если в анамнезе присутствуют хронические туберкулез и фиброз.
Особенность заключается в том, что доброкачественные образования могут быть вызваны не внешними факторами, а генными мутациями и генетической предрасположенностью. Также часто происходит малигнизация, и трансформация опухоли в злокачественную.
Любые образования легких могут быть вызваны вирусами. Деление клеток могут вызвать цитомегаловирус, вирус папилломы человека, многоочаговая лейкоэнцефалопатия, обезьяний вирус SV-40, полиомавирус человека.
Симптомы опухоли в легком
Доброкачественные образования легких имеют различные признаки, которые зависят от расположения опухоли, ее размеров, от имеющихся осложнений, активности гормонов, от направления роста опухоли, нарушенности бронхиальной проходимости.
К осложнениям относят:
- абсцедирующую пневмонию;
- малигнизацию;
- бронхоэктаз;
- ателектаз;
- кровотечения;
- метастазы;
- пневмофиброз;
- компрессионный синдром.
Бронхиальная проходимость имеет три степени нарушений:
- 1 степень – частичное сужение бронха.
- 2 степень – клапанное сужение бронха.
- 3 степень – окклюзия (нарушенная проходимость) бронха.
В течение длительного времени могут не наблюдаться симптомы опухоли. Отсутствие симптомов наиболее вероятно при периферических опухолях. В зависимости от выраженности признаков выделяют несколько стадий течения патологии.
Стадии образований
1 стадия. Протекает бессимптомно. На этой стадии происходит частичное сужение бронха. У больных может возникать кашель с небольшим количеством мокроты. Кровохарканье наблюдается редко. При обследовании рентгеновский снимок не обнаруживает аномалий. Показать опухоль могут такие исследования как бронхография, бронхоскопия, компьютерная томография.
2 стадия. Наблюдается вентильное (клапанное) сужение бронха. К этому моменту просвет бронха практически закрыт образованием, однако эластичность стенок не нарушена. При вдохе просвет частично открывается, а на выдохе закрывается опухолью. В области легкого, которая вентилируется бронхом, развивается экспираторная эмфизема.
В результате присутствия кровянистых примесей в мокроте, отека слизистой может возникать полная обтурация (нарушение проходимости) легкого. В тканях легкого может быть развитие воспалительных процессов.
Для второй стадии характерны кашель с выделением слизистой мокроты (часто присутствует гной), кровохарканье, одышка, повышенная утомляемость, слабость, боли в груди, повышенная температура (из-за воспалительного процесса). Для второй стадии характерно перемежение симптомов и их временное исчезновение (при лечении).
Рентген снимок показывает нарушенную вентиляцию, присутствие воспалительного процесса в сегменте, доли легкого, или целом органе.
3 стадия. Происходит полная обтурация бронха, развивается нагноение, и происходят необратимые изменения тканей легких и их гибель.
На этой стадии болезнь имеет такие проявления как нарушенное дыхание (одышка, удушье), общая слабость, чрезмерная потливость, боли в груди, повышенная температура тела, кашель с гнойной мокротой (часто с кровянистыми частицами). Иногда может возникать легочное кровотечение.
При обследовании рентген снимок может показывать ателектаз (частичный или полный), воспалительные процессы с гнойно-деструктивными изменениями, бронхоэктатическую болезнь, объемное образование в легких. Для уточнения диагноза необходимо проведение более детального исследования.
Симптоматика
Симптомы недоброкачественных опухолей также варьируется в зависимости от размеров, локализации опухоли, размера просвета бронхов, наличия различных осложнений, метастазов. К наиболее распространенным осложнениям относят ателектаз, пневмонию.
На начальных стадиях развития злокачественные полостные образования, возникшие в легких, проявляют мало признаков. У больного могут наблюдаться такие симптомы:
- общая слабость, которая усиливается с течением болезни;
- повышенная температура тела;
- быстрая утомляемость;
- общее недомогание.
Симптомы начальной стадии развития новообразования сходны с признаками пневмонии, острых респираторных вирусных инфекций, бронхита.
Периферическое образование легкого может не проявлять признаков, пока не прорастает в плевру или грудную стенку. После этого главным симптомом является боли в легких, возникающие при вдохе.
На поздних стадиях злокачественные опухоли проявляются:
- повышенной постоянной слабостью;
- снижением веса;
- кахексией (истощением организма);
- возникновением геморрагического плеврита.
Диагностика
Для обнаружения новообразований применяют такие методы обследования:
- Флюорография. Профилактический диагностический метод рентген диагностики, который позволяет выявить многие патологические образования в легких. Как часто можно делать флюорографию читайте в этой статье.
- Обзорная рентгенография легких. Позволяет определить шаровидные образования в легких, которые имеют круглый контур. На рентген снимке определяются изменения паренхимы обследуемых легких с правой, левой или обеих сторон.
- Компьютерная томография. При помощи этого метода диагностики исследуется паренхима легких, патологические изменения легких, каждый внутригрудной лимфоузел. Данное исследование назначают, когда необходима дифференциальная диагностика округлых образований с метастазами, сосудистыми опухолями, периферическим раком. Компьютерная томография позволяет поставить более правильный диагноз, чем рентген исследование.
- Бронхоскопия. Этот метод позволяет провести осмотр опухоли, и провести биопсию для дальнейшего цитологического исследования.
- Ангиопульмонография. Подразумевает проведение инвазивной рентгенографии сосудов с применением контрастного вещества для выявления сосудистых опухолей легкого.
- Магнитно-резонансная томография. Данный диагностический метод применяется в тяжелых случаях для дополнительной диагностики.
- Плевральная пункция. Исследование в плевральной полости при периферическом расположении опухоли.
- Цитологическое исследование мокроты. Помогает определить наличие первичной опухоли, а также появление метастазов в легких.
- Торакоскопия. Проводится для определения операбельности злокачественного образования.
Флюорография.Компьютерная томография.Бронхоскопия.Ангиопульмонография.Магнитно-резонансная томография.Плевральная пункция.Цитологическое исследование мокроты.Торакоскопия.
Лечение
Все новообразования подлежат оперативному методу лечения.
Доброкачественные опухоли подлежат немедленному удалению после постановки диагноза, для того чтобы избежать увеличения площади пораженных тканей, травмы от операции, развития осложнений, метастазов и малигнизации.
При злокачественных опухолях и при осложнениях доброкачественных может потребоваться проведение лобэктомии или билобэктомии для удаления доли легкого. При прогрессировании необратимых процессов производят пневмонэктомию – удаление легкого и окружающих лимфоузлов.
Резекция бронха.
Центральные полостные образования, локализованные в легких, удаляются путем резекции бронха без затрагивания легочной ткани. При такой локализации удаление можно производить эндоскопическим путем. Для удаления новообразований с узким основанием проводят окончатую резекцию стенки бронха, а для опухолей с широким основанием – циркулярную резекцию бронха.
При периферических опухолях применяют такие методы оперативного лечения как энуклеация, краевая или сегментарная резекция. При значительных размерах новообразования применяется лобэктомия.
Образования в легких удаляются методами торакоскопии, торакотомии и видеоторакоскопии. При проведении операции производится биопсия, и полученный материал направляют на гистологическое исследование.
При злокачественных опухолях оперативное вмешательство не производится в таких случаях:
- когда не представляется возможным полное удаление новообразования;
- метастазы находятся на отдалении;
- нарушенное функционирование печени, почек, сердца, легких;
- возраст пациента более 75 лет.
После удаления злокачественного образования пациент проходит химиотерапию или лучевую терапию. Во многих случаях данные методы комбинируются.
Источник: https://kistaplus.ru/legkie/novoobrazovanie-v-legkih-chto-eto-mozhet-byt.html
Основы. ОГК. Рак лёгкого. Лучевая диагностика периферического рака легкого. Видео. +
(Новости лучевой диагностики 2001 1-2: 4-10)
Лучевая диагностика периферического рака легкого.
Голуб Г. Д., Серова Т. Н.
НИИ онкологии и медицинской радиологии им. Н.Н.Александрова, г. Минск.
Периферический рак составляет от 12 до 37,5 % всех опухолей легких. Опухоль развивается из эпителия бронхов IV-VI порядка и более мелких ветвей и постепенно разрастается в виде узла. Макроскопически он имеет вид сероватого округлого образования с более или менее четкими границами.
Нередко в центре опухоли (независимо от ее величины) имеется размягчение ткани – некроз или полость распада. Раковый узел может располагаться в кортикальной (субплевральная форма), в центральной и в срединной зонах.
Наиболее частой локализацией периферического рака легкого является верхняя доля (70%), реже это заболевание встречается в нижней доле (23%) и еще реже – в средней (7%).
Клиническое течение периферического рака бессимптомно до тех пор, пока опухоль не войдет в соприкосновение с соседними структурами или более крупными бронхами, сдавление или прорастание которых может повлечь за собой появление тех или иных симптомов. В связи с этим своевременное выявление периферического рака – в первую очередь прерогатива рентгенологического исследования.
Классическая рентгенологическая картина периферического рака общеизвестна: шаровидной или сферической формы неоднородная тень с неровными, часто волнистыми (бугристыми), нечеткими контурами.
Важно, однако, подчеркнуть, что общепринятое мнение о шаровидной форме периферического рака справедливо только по отношению к относительно большим узлам, диаметр которых превышает 3-4 см.
Большинство более мелких опухолей не имеет шаровидной формы и приобретает таковую только по мере роста новообразования.
Важным скиалогическим признаком периферического рака являются нечеткие контуры опухолевого узла и наличие лучистых теней, направленных от него в легочную ткань. Образование “лучистого венчика”, “шипов” вокруг опухоли связано с распространением ее вдоль стенок бронхов, лимфатических и кровеносных сосудов и отражает инфильтративный характер роста.
Следует обратить внимание на нежный, радиально направленный рисунок “лучистого венчика” при периферическом раке в отличие от неравномерных и неодинаковых по толщине тяжей, которые являются отображением рубцовых процессов.
Примером может служить фокус хронической пневмонии, который, имея шаровидную форму, на фоне подобных тяжей может напоминать злокачественную опухоль. В связи с этим анализ “венчика” должен быть проведен очень тщательно.
Контуры опухоли не только нечеткие, но и волнистые, что является отображением бугристой поверхности опухолевого узла.
При анализе рентгенологической картины периферического рака существенное значение имеет симптом многоузловатости, заключающийся в отсутствии единой однородной тени опухоли; она состоит как бы из нескольких небольших образований, сливающихся в общий конгломерат (Б.К. Шаров, 1974).
В редких случаях, когда контуры раковой опухоли могут быть четкими, а не бугристыми, дифференциальная диагностика с доброкачественными опухолями представляет значительные трудности.
Интенсивность тени зависит в основном от размеров опухолевого узла и степени его плотности. Структура тени при периферическом раке чаще неоднородная.
Нередко она представляет собой как бы слившиеся между собой отдельные, прилежащие друг к другу плотные округлые тени.
По-видимому, неравномерность роста отдельных участков опухоли, бугристость поверхности, различные сроки возникновения распада обусловливают подобную неоднородную структуру теневого изображения.
Почти у 30 % больных периферическим раком легкого встречается распад в опухолевом узле, связанный в основном с несоответствием медленного образования сосудов и интенсивного роста опухоли, в результате чего наступает некроз опухолевой ткани. Это не единственная причина, поскольку наблюдаются очень большие узлы без выраженного распада и значительно меньшего размера – с наличием распада.
Полости распада бывают мелкими, одиночными и множественными. Они имеют причудливую форму с неровными и нечеткими очертаниями.
Мелкофокусный распад может переходить в крупнофокусный и заканчиваться образованием крупной солитарной, центрально расположенной полости, стенки которой имеют различную толщину – полостная, кавернозная форма рака.
В редких случаях стенки опухоли могут быть тонкими, а сама опухоль напоминать кисту (Рис. 1).
Периферический рак может иметь различные размеры, что зависит от сроков выявления новообразования и темпов его роста, отражающих агрессивность опухолевых клеток.
В последние годы появилось большое число работ, посвященных скорости роста опухоли, при этом для учета ее используют показатель времени удвоения объема (ВУО) новообразования. При периферическом раке этот показатель колеблется, по данным разных авторов, от 20 до 300-400 дней, при доброкачественных опухолях ВУО превышает 500 дней.
Величина ВУО при раке легкого зависит от многих факторов, в том числе и, возможно, в значительной степени от гистологической структуры опухоли и даже степени дифференцировки клеток.
По данным K. Kerr и D. Jamb (1984), ВУО при плоскоклеточном раке составляет в среднем 146 дней, тогда как при аденокарциноме – 72 дня, при мелкоклеточном – только 66 дней, а по некоторым данным даже 29 дней.
Имеется определенная связь скорости роста опухоли и возраста больных: быстрорастущие опухоли чаще отмечаются у лиц более молодого возраста. Среди больных с медленным ростом периферического рака легкого преобладают лица пожилого возраста.
Быстрое увеличение размеров тени узла в легком в большинстве случаев является признаком злокачественности опухоли, в то же время медленное ее увеличение не позволяет исключить рак.
Опыт показывает, что у больных периферическим раком, не оперированных по различным причинам, на протяжении многих месяцев можно наблюдать почти стабильную картину без заметного увеличения размеров опухолевого узла или на протяжении нескольких лет – незначительное, постепенное увеличение размеров тени опухоли.
Распространение опухоли по сосудам по ходу лимфооттока в сторону корня дает картину “дорожки к корню легкого”.
Различают два вида дорожек: одна из них – в виде неоднородной тяжистости за счет периобронхиальной и периваскулярной опухолевой инфильтрации, вторая – однородная, широкая, связанная с цепочкой метастатически измененных лимфоузлов или с ростом самой опухоли.
Симптом “дорожки к корню” для постановки диагноза периферического рака самостоятельного значения не имеет, т.к. может встречаться и при других заболеваниях (туберкулезе, хронической пневмонии). Отмечается, что при раке (в отличие от туберкулеза) в дорожке редко виден дренирующий бронх.
Окружающая опухоль легочная ткань может быть совершенно нормальной или измененной предшествующими воспалительными заболеваниями. В настоящее время считают, что у 4/5 больных периферическим раком опухоль развивается на фоне старого гиалинизированного рубца (Рис. 2).
Установлена определенная зависимость между рентгенологической картиной и гистоструктурой периферического рака легкого.
Для плоскоклеточного рака характерна неоднородная структура, полость распада, лучистые контуры. Так
называемые “шипы” либо вовсе не образуются, либо бывают короткими – не более 6 мм (Рис. 3).
При железистом раке отмечается многоконтурность тени опухоли, длина шипов превышает 6 мм (Рис. 4).
По данным НИИО и МР им. Н.Н.
Александрова, 5-тилетняя выживаемость больных раком легкого, получивших радикальные лечение, составляет при I стадии заболевания 60,5-60,8 % (в зависимости от характера лечения), при II стадии 41,0-52,7% при III стадии 20,5-27,5 % соответственно (В.В. Жарков, В.П. Курчин, П.И. Моисеев, 1999).
Поэтому основной задачей рентгенологического исследования является выявления и диагностика ранних и малых форм рака легкого.
К раннему периферическому раку (согласно TNM классификации злокачественных опухолей) относятся новообразования не более 3 см в наибольшем измерении, без признаков инвазии в плевру и при отсутствии метастазов в лимфоузлах (T1N0M0).
Термин “малый рак” уточняет только размеры первичного очага опухоли. Однако, чем меньше размеры новообразования, тем, как правило, меньше вероятность метастазирования.
Только у 30% больных начальный рак с самого начала имеет округлую форму.
Чаще всего это небольшая, малоинтенсивная тень неправильной, полигональной формы (Рис. 5) с нечеткими или с не совсем четкими контурами. В некоторых случаях тень удлиненной формы напоминает участок фиброза легочной ткани.
Первыми признаками рака могут быть грубые тяжистые тени и (или) резкая деформация и сгущение легочного рисунка на ограниченном участке (Рис. 6).
При полостной форме начального рака опухоль может определяться в виде полости небольших размеров с относительно тонкими, неровными контурами. С течением времени отмечается увеличение размеров как самой тени, так и полости, а стенки ее приобретают бугристый внутренний контур. Периодически полость может заполняться опухолевыми массами, а затем появляться вновь (Рис. 7).
Бронхиолоальвеолярный рак на начальной стадии развития имеет вид инфильтративной тени, на фоне которой выявляются небольшие, округлые просветления с четкими контурами.
Изображения маленьких (не более 1-1,5 см в диаметре) раковых опухолей часть накладываются на тени ребер. При этом небольшой участок ребра оказывается более интенсивным (Рис. 8). При такой картине необходимо выполнить контрольную рентгеноскопию.
Ведущее значение в детализации скиалогической картины при подозрении на периферический рак имеет томография, особенно прицельная под визуальным контролем на современных аппаратах с цифровой обработкой изображения типа Siregraph СF фирмы Siemens.
С помощью этого метода более четко, чем на обычной рентгенограмме, выявляется структура тени, ее контуры, состояние окружающих тканей, а также удается выявить метастазы в лимфоузлах корней легких и частично средостения.
На томограммах хорошо определяется тень междолевой плевры, что позволяет уточнить локализацию опухоли, переход ее на соседние доли и поражение междолевой плевры.
С помощью томографии можно более четко установить связь периферического рака, расположенного в плащевом слое, с висцеральной плеврой.
Следует лишь отметить, что, по данным рентгенологического исследования, не всегда можно разграничить опухолевое поражение висцеральной плевры и воспалительный или фиброзный процесс.
При размерах новообразования более 3 см, а также при поражении висцеральной или междолевой плевры опухоль обозначается символом Т2.
По мере роста периферического рака опухоль метастазирует в регионарные (N1) и медиастианальные (N 2) лимфоузлы с той же стороны, а также лимфоузлы с противоположной стороны (N3), отдаленные органы (М1), может прорастать окружающие ткани, структуры средостения (Т3, Т4), а также бронхи разного калибра (централизация опухоли), вызывая все клинико-рентгенологические признаки центрального рака, что значительно усложняет проведение лечения, а в некоторых случаях делает его невозможным.
Значительно более информативным методом определения степени распространения опухолей является компьютерная томография. Только с помощью этого неинвазивного метода можно выявить небольшие (2 см и больше) метастазы в лимфоузлах средостения, прорастание опухоли в крупные сосуды, перикард и сердце.
К периферическому раку относятся также верхушечный и кортико-плевральный рак, имеющие характерные клинико-рентгенологические проявления.
Верхушечный рак легкого (опухоль Пэнкоста).
В современном понимании – это стелющийся периферический рак I сегмента легкого, прорастающий окружающие ткани, приводящий к разрушению I, II, иногда III ребер и верхних грудных позвонков.
В начале заболевания клиническая картина скудна и проявляется болями в верхней конечности без других неврологических симптомов, что приводит к диагностическим ошибкам и безуспешному лечению по поводу плексита или бурсита.
Рентгенологическая картина опухоли Пэнкоста в этот период также не характерна. В некоторых случаях отмечается лишь понижение прозрачности верхушки легкого, в других – малоинфонсивная плоская тень без четких контуров, симулирующая апикальные плевральные наложения.
На определенном этапе роста опухоли нижний край затемнения на верхушке становится более четким, а сама тень более интенсивной и оформленной. Изменения со стороны ребер не выявляются. Клинически отмечаются нарастающие боли в верхней конечности и грудной клетке.
Для уточнения характера поражения у больных с такой клинико-рентгенологической картиной необходимо использовать томографию.
В дальнейшем опухоль прорастает ребра, позвонки, плечевое сплетение. Сдавление подключичных сосудов может вызвать отек конечности, при поражении пограничного симпатического ствола развивается синдром Горнера – птоз, энофтальм, миоз.
В этой стадии заболевания на рентгенограммах выявляется интенсивное затемнение верхушки легкого с дугообразной нижней границей. Очертания верхней части тени четко не выявляются. Определяется разрушение I-III ребер – от узурации небольших участков до полной деструкции на большом протяжении, а также поражение боковых поверхностей тел и поперечных отростков позвонков.
Важно подчеркнуть, что при наличии интенсивного затемнения верхушек легких, необходимо тщательно изучать состояние ребер, особенно их задних отрезков.
Кортико-плевральный рак (этот термин признается не всеми онкологами, но, с нашей точки зрения, имеет право на существование) также является периферическим раком, но исходящим из плащевого слоя легкого непосредственно у позвоночника.
Опухоль растет не узлом, а стелется по плевре, врастая в поперечные отростки, дужки и тела позвонков. По нашим данным, основным симптомом такой опухоли являются нарастающие боли в грудном отделе позвоночника, не поддающиеся терапии.
В последующем может развиваться клиника, обусловленная поражением спинного мозга.
Поражения легких и позвоночника на стандартных рентгенограммах вначале могут вообще не выявляться, а болевые ощущения рассматриваются как следствие дегенеративно-дистрофических изменений в позвонках (Рис. 9).
Только на компьютерных томограммах определяется небольшая дополнительная мягкотканная тень бугристого образования в виде “нашлепки” на боковой поверхности тела позвонка (Рис. 10).
В дальнейшем на рентгенограммах появляется деструкция тела позвонков, поперечных отростков, а иногда и ребер, которая (без данных продольной или компьютерной томографии) расценивается как метастатическое поражение.
В других случаях опухоль стелется вдоль позвоночника на значительном протяжении.
При этом интенсивная гомогенная, расположенная парамедиастинально (паравертебрально) тень с довольно четким наружным контуром может на передне-задних рентгенограммах легких симулировать картину плеврита.
По мере роста опухоль может распространяться и на верхушку легкого. Деструкция ребер и позвонков к этому времени выявляется уже на обычных рентгенограммах и продольных томограммах.
Как видно из приведенных данных, диагностика периферического рака представляет подчас значительные трудности.
Поэтому больных с выявленными округлыми тенями в легких, без достоверных признаков туберкулеза (типичный инфильтрат, очаговые изменения) следует направлять в онкологические учреждения для уточнения диагноза и назначения адекватного лечения.
Направлению в онкологические учреждения подлежат также больные с достаточно большим распространением опухоли и метастазами в лимфоузлах средостения. Успехи хирургии и химио-лучевой терапии значительно расширяют возможности лечения даже таких больных. Однако основной задачей лучевой диагностики является выявление ранних форм рака легкого.
Источник: https://radiomed.ru/publications/osnovy-ogk-rak-legkogo-luchevaya-diagnostika-perifericheskogo-raka-legkogo