Гипертония и астма: взаимосвязь, лечение и симптомы
В медицинской практике нередки случаи, когда люди с патологией дыхательной системы во время обострения болезни испытывают значительное повышение артериального давления (АД).
В эту группу включаются такие заболевания, как хронический обструктивный бронхит, бронхиальная астма и эмфизема легких. Феномен, вызывающий гипертонию при астме, называется пульмоногенной (пульмональной) артериальной гипертензией.
Многие врачи отрицают наличие пульмоногенной гипертензии, настаивая на наличии двух, независимых друг от друга заболеваниях.
Однако не меньшее количество специалистов убеждены в непосредственной связи между этими патологиями. Их уверенность основана на следующих фактах:
- гипертонией страдают около 35% больных с различными формами ХОБЛ;
- обострение болезни влечет за собой подъем артериального давления;
- период ремиссии бронхолегочного заболевания связан с нормализацией АД.
Может ли бронхиальная астма давать осложнения в виде гипертонии?
Несмотря на то, что пульмональная гипертензия до сих пор не существует в качестве официально подтвержденного самостоятельно существующего заболевания, повышение артериального давления при бронхиальной астме продолжает преследовать огромное количество больных.
Поэтому подбор лекарств должен осуществляться с большой аккуратностью.
Обычно, если пациент отмечает повышение АД только во время приступа астмы, достаточно бывает использовать только ингалятор (например, Сальбутамол), чтобы купировать разом оба симптома – удушье и повышение давления. Специфическое лечение гипертонии при этом не требуется.
Иначе дело обстоит в ситуации, когда у пациента отмечается стойкая гипертензия, не связанная с фазами течения бронхиальной астмы.
В этом случае пациенту подбирается препарат, не провоцирующий приступов удушья, и проводятся курсы лечения гипертензии в составе комплексной терапии.
Врачу также следует учитывать тот факт, что при длительном течении бронхиальной астмы у больного формируется «синдром легочного сердца», что на практике означает изменение фармакодинамики некоторых лекарственных средств, в том числе гипертензивных. При назначении препарата для борьбы с повышенным АД следует подбирать активное вещество и дозировку с учетом этой особенности организма пациента.
Сторонники теории о наличии пульмональной гипертензии как самостоятельного заболевания настаивают на том, что заболевания ХОБЛ, и в том числе бронхиальная астма, могут с течением времени вызывать стойкую гипертонию.
Медики связывают это с гипоксией, которая преследует пациентов с бронхиальной астмой.
Механизм возникновения этой взаимосвязи сложен и связан с нейромедиаторами ЦНС, но вкратце его можно описать следующим образом:
- Из-за недостатка кислорода в крови и тканях активируются рецепторы в стенках сосудов, вызывая возбуждение вегетативной нервной системы.
- Состояние активности периферических нейронов провоцирует усиление активности дофаминовых и адренергических систем, отвечающих за активность организма и тонус систем.
- Деятельность нейромедиаторов вызывает повышенную секрецию альдостерона в надпочечниках.
- Альдостерон, влияя на стенки сосудов, вызывает повышение артериального давления.
Правильность этого механизма отчасти подтверждается наблюдениями за больными в рамках клинических исследований.
При этом при остановке дыхания фиксируется активация симпатической системы, механизм действия которой был описан выше.
Кроме того, как было сказано ранее, длительное и тяжелое течение бронхиальной астмы способно провоцировать развитие симптомокомплекса, известного под названием «легочное сердце». Это словосочетание на практике означает неспособность правого желудочка сердца правильно выполнять свою функцию.
Легочное сердце может иметь различные последствия в зависимости от запущенности заболевания и наличия адекватного лечения. Одним из самых распространенных его симптомов является артериальная гипертензия.
Еще одна причина развития артериальной гипертензии на фоне бронхиальной астмы – применение гормональных препаратов для купирования приступов удушья.
Глюкокортикоиды, вводимые в виде таблетки (перорально) или инъекции (внутримышечно), способны вызывать серьезные побочные эффекты, связанные с нарушениями эндокринной системы.
Помимо артериальной гипертензии при частом употреблении гормональных препаратов при астме может развиться сахарный диабет или остеопороз.
Однако этих побочных эффектов лишены препараты местного действия, выпускаемые в виде ингаляторов и небулайзеров.
к оглавлению ↑
Как лечить гипертонию при бронхиальной астме?
Ранее в статье уже говорилось о том, что больному, страдающему гипертонией при бронхиальной астме, необходимо некоторое время наблюдать за своим состоянием.
Врач может даже попросить пациента вести дневник, регулярно отмечая там значения артериального давления, а также частоту и интенсивность приступов астмы, используемые для купирования симптомов препараты. На основании этих данных можно сделать вывод о том, зависит ли подъем артериального давления только от приступов удушья или преследует больного постоянно.
В случае если значения АД превышают норму только во время и после приступа астмы, специального лечения не требуется. Больному следует только подобрать правильный препарат, рассчитать дозировку и время приема для устранения симптомов астмы. В случае если удушье удается оперативно купировать ингаляциями, скачков давления можно избежать без применения специфических препаратов.
к оглавлению ↑
Выбор препаратов
Если же артериальная гипертензия присутствует у пациента постоянно, при назначении препарата врач должен решить следующие задачи. Препарат должен:
- уменьшать выраженность легочной гипертензии;
- оказывать антитромботическое действие;
- не иметь противокашлевого эффекта;
- не вступать во взаимодействие с бронхолитиками;
- оказывать антиоксидантные свойства;
- не снижать уровень калия, т.к. это приводит к усугублению легочной недостаточности.
Практически всем перечисленным критериям отвечают препараты, действие которых основано на блокировании кальциевых каналов. Они уменьшают артериальное давление в легких, не приводя при этом к снижению бронхиальной проходимости.
Среди антагонистов кальция выделяют две основных группы препаратов:
- Дигидропиридиновые;
- Недигидропиридиновые.
Основное различие кроется в том, что первая группа препаратов не снижает частоту сердечных сокращений, а вторая – вызывает, поэтому не применяется в случае застойной сердечной недостаточности.
Дигидропиридиновые препараты:
- Амлодипин;
- Нифедипин;
- Фелодипин;
- Нимодипин.
Недигидропиридиновые препараты:
Решение о применении того или иного препарата должно приниматься врачом с учетом состояния пациента и возможных рисков, связанных с осложнениями от приема. Особенно аккуратным следует быть при назначении лекарства пациенту с синдромом «легочного сердца», в идеале – назначить дополнительную консультацию у кардиолога.
к оглавлению ↑
Как осложняется лечение астмы при гипертонии?
Сложности в борьбе с астмой при сопутствующей гипертонии сопряжены с теми же проблемами, что и при подборе средства от гипертонии при астме. Необходимо убедиться в том, что средства, направленные на устранение обоих симптомов, совместимы между собой – т.е. не вступают в химическую реакцию и не усиливают побочных действий друг друга. Кроме того, следует:
- отдавать предпочтение препаратам местного действия, чтобы избежать системного токсического воздействия на организм;
- регулярно проходить кардиологическое обследование для своевременного выявления «легочного сердца» и снижения выраженности этого симптомокомплекса;
- при хронической гипертонии принимать поддерживающие препараты (после консультации с кардиологом и пульмонологом) – диуретики, калий, магний;
- снижать риск скачков артериального давления немедикаментозными путями – умеренной физической нагрузкой, диетой, релаксирующими упражнениями.Это связано с тем, что антигипертензивные средства могут увеличивать нагрузку на бронхи и провоцировать приступы астмы. С другой стороны, нельзя оставлять значительные подъемы давления без медикаментозной помощи во избежание негативного влияния на сердце и сосуды головного мозга.
При этом важно понимать свою ответственность за своевременный прием препаратов в корректной дозировке и по возможности минимизировать «триггерные» факторы, провоцирующие приступы астмы либо гипертензии.
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка…
Источник: http://OPnevmonii.ru/astma/oslozhneniya-03/lechenie-i-simptomy-gipertonii-i-astmy.html
Почему повышается давление при бронхиальной астме
Бронхиальная астма нередко сопровождается повышенным артериальным давлением. Такое сочетание относится к неблагоприятному прогностическому признаку течения обоих заболеваний. Большинство медикаментов для лечения астмы ухудшают течение гипертензии, наблюдаются и обратные реакции, что нужно учитывать при проведении терапии.
Взаимосвязь давления и бронхиальной астмы
У бронхиальной астмы и гипертонии нет общих предпосылок для возникновения – разные факторы риска, контингент пациентов, механизмы развития. Частое совместное течение заболеваний стало поводом для изучения закономерностей этого явления. Были обнаружены условия, при которых часто повышается давление у астматиков:
- пожилой возраст;
- ожирение;
- декомпенсированное течение астмы;
- прием медикаментов, имеющих побочное действие в виде гипертензии.
Особенностями течения гипертензии на фоне бронхиальной астмы является повышенный риск развития осложнений в виде нарушений мозгового и коронарного кровообращения, сердечно-легочной недостаточности. Особенно опасно то, что у астматиков недостаточно снижается давление в ночное время, а в период приступа возможно резкое ухудшение состояния в виде гипертонического криза.
Одним из механизмов, который объясняет возникновение гипертензии большого круга кровообращения, является недостаточное поступление кислорода из-за бронхоспазма, что провоцирует выброс сосудосуживающих соединений в кровь. При длительном течении астмы повреждается артериальная стенка. Это проявляется в виде нарушения функции внутренней оболочки и повышенной жесткости сосудов.
Рекомендуем прочитать статью о сердечной астме и отеке легких. Из нее вы узнаете о причинах и симптомах развития заболевания, а также о диагностике, лечении и неотложной помощи больному.
А здесь подробнее о неотложной помощи при сердечной астме.
Признаки повышения АД
Заподозрить повышение давления крови при бронхиальной астме можно по таким клиническим проявлениям:
- интенсивная головная боль, разлитая или ограниченная висками и затылком;
- шум в ушах;Признаки повышенного давления
- тяжесть в голове;
- головокружение;
- ощущение постоянной слабости;
- быстрая утомляемость;
- тошнота;
- нарушение зрения;
- бессонница;
- учащение пульса;
- потливость;
- дрожание рук;
- онемение конечностей;
- давящие боли в области сердца.
В самых тяжелых случаях на фоне приступа астмы и криза отмечается судорожный синдром, потеря сознания. Это состояние может перерасти в отек мозга с фатальными последствиями для пациента. Вторая группа осложнений связана с возможностью развития отека легких как из-за сердечной, так и легочной декомпенсации.
Препараты при гипертонии и бронхиальной астме
Сложность лечения пациентов с сочетанием гипертензией и бронхиальной астмы состоит в том, что большинство медикаментов для их терапии оказывают побочные действия, ухудшающие течение этих патологий.
Длительное применение бета-адреномиметиков при астме вызывает устойчивое повышение артериального давления. Так, например, Беротек и Сальбутамол, которые очень часто применяют астматики, только в низких дозах имеют избирательное действие на бета-рецепторы бронхов. При повышении дозы или частоты вдыхания этих аэрозолей стимулируются и рецепторы, расположенные в сердечной мышце.
При этом ускоряется ритм сокращений и повышается сердечный выброс. Растет систолический показатель давления и падает диастолический. Высокое пульсовое давление крови, резкая тахикардия и выброс гормонов стресса в период приступа приводят к существенному нарушению кровообращения.
Отрицательным действием на гемодинамику обладают гормональные препараты из группы кортикостероидов, которые назначаются при тяжелом течении бронхиальной астмы, а также Эуфиллин, приводящий к нарушениям ритма сердца.
Поэтому для терапии гипертонии при наличии бронхиальной астмы назначают препараты определенных групп.
| Группы | Названия препаратов |
| Антагонисты кальция | Изоптин и Амлодипин |
| Альфа-адреноблокаторы | Физиотенс, Эбрантил |
| Антагонисты ангиотензина 2 | Козаар, Лориста |
Использование мочегонных препаратов предпочтительнее из группы петлевых – Лазикс, Урегит, а также калийсберегающих – Верошпирон и Триампур.
При назначении гипотензивных средств нужно учитывать, что бета-блокаторы приводят к спазму бронхов. Это ухудшает легочную вентиляцию и проявляется затрудненным дыханием, нарастанием одышки. Особенно это характерно для препаратов с неизбирательным действием.
Кардиоселективные средства в небольших дозах при сопутствующей тахикардии и стенокардии могут быть использованы у пациентов с астмой. Наиболее безопасным для этой категории пациентов является Конкор и его аналоги.
Частым осложнением приема ингибиторов ангиотензинпревращающего фермента становится упорный сухой кашель. Поэтому, хотя эти медикаменты не влияют непосредственно на тонус бронхов, но приступы одышки, переходящие в удушье, нарушение дыхания существенно ухудшают самочувствие пациентов с астмой.
Формирование «Легочного сердца»
При тяжелом течении у астматиков формируется симптомокомплекс, который называется легочным сердцем. Такие больные имеют склонность к тяжелым нарушениям ритма сокращений – брадикардии и атриовентрикулярной блокаде, им нельзя применять антагонисты кальция, замедляющие частоту сокращений сердца.
В связи с этим всем пациентам, которые принимают гормональные препараты и пользуются аэрозолями для снятия приступа удушья, рекомендуется ежедневно контролировать частоту пульса и уровень артериального давления. При устойчивом повышении или понижении их нужно обратиться к лечащему врачу для коррекции терапии.
Рекомендуем прочитать статью о адреноблокаторах при гипертонии. Из нее вы узнаете о действии адреноблокаторов, видах препаратов и о вероятных побочных явлениях от приема.
А здесь подробнее о Эналаприле при гипертонии.
Гипертоническая болезнь и бронхиальная астма имеют разные механизмы развития, но часто сочетаются у одного пациента. Это связано с отрицательным влиянием на гемодинамику недостатка кислорода при бронхоспазме, а также изменениями в стенке артерий у больных с обструктивными заболеваниями легких.
Одной из причин частой гипертензии у астматиков становится прием препаратов из группы бета-адреномиметиков, стероидных гормонов. Подбор медикаментов для снижения давления должен проводиться из средств, которые не ухудшают вентиляцию легких.
Источник: http://CardioBook.ru/davlenie-pri-bronxialnoj-astme/
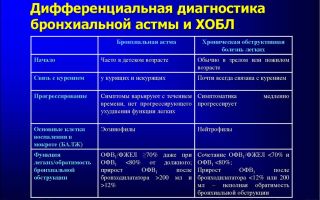
Гипертония и астма
Бронхиальная астма при сопутствующих заболеваниях различных органов — особенности клинического течения астмы бронхиальной при различных параллельно протекающих заболеваниях.
Наиболее часто у больных бронхиальной астмой встречаются ринит аллергический, риносинусопатия аллергическая, ринит вазомоторный, полипоз носа и синусов, артериальная гипертония, различные эндокринные расстройства, патология нервной и пищеварительной систем.
Наличие артериальной гипертонии у больных бронхиальной астмой — общепризнанный факт. Частота сочетания этих заболеваний увеличивается.
Основной фактор повышения системного артериального давления — центральные и регионарные гемодинамические расстройства: увеличение периферического сосудистого сопротивления, уменьшение пульсового кровенаполнения головного мозга, нарушение гемодинамики в малом круге кровообращения.
Повышению артериального давления способствуют гипоксия и гиперкапния, сопровождающие хроническую бронхиальную обструкцию, а также влияние вазоактивных веществ (серотонина, катехоламинов и их предшественников).
Выделяют две формы артериальной гипертензии при астме бронхиальной: гипертоническую болезнь (25 % больных), которая протекает доброкачественно и медленно прогрессирует и симптоматическую «пульмогенную» (преобладающая форма, 75% больных). При «пульмогенной» форме артериальное давление повышается в основном во время выраженной бронхиальной обструкции (приступ, обострение), а у части больных не достигает нормы и возрастает при обострении (стабильная фаза).
Бронхиальная астма часто сочетается с эндокринными расстройствами. Известна корреляция симптомов астмы с функцией женских половых органов. В пубертатном периоде у девушек и преклимактерическом у женщин тяжесть заболевания возрастает.
У женщин, страдающих бронхиальной астмой, часто встречается предменструальный астматический синдром: обострение за 2-7 сут до начала менструации, реже — одновременно с ней; с началом менструации наступает значительное облегчение.
Выраженных колебаний бронхиальной реактивности при этом не отмечается. У большинства больных выявляется дисфункция яичников.
Тяжело протекает бронхиальная астма при сочетании с гипертиреоидизмом, который значительно нарушает метаболизм глюкокортикостероидов. Особенно тяжелое течение бронхиальной астмы наблюдается на фоне болезни Аддисона (сочетание редкое). Иногда бронхиальная астма комбинируется с микседемой и сахарным диабетом (около 0,1 % случаев).
Бронхиальная астма сопровождается нарушениями ЦНС различного характера. В острой стадии наблюдаются психотические состояния с психомоторным возбуждением, психозы, коматозные состояния. При хроническом течении формируется вегетативная дистония с изменениями на всех уровнях вегетативной нервной системы.
Астеноневротический синдром проявляется раздражительностью, утомляемостью, нарушением сна.
Вегетативно-сосудистая дистония характеризуется рядом признаков: гипергидроз ладоней и стоп, красный и белый «дермографизм», тремор, вегетативные кризы типа симпатоадреналовых (внезапная одышка с частотой дыхания 34-38 в 1 мнн, чувство жара, тахикардия до 100-120 в 1 мин, подъем артериального давления до 150/80-190/100 мм рт.
ст. учащенное обильное мочеиспускание, позывы к дефекации). Кризы развиваются изолированно, имитируют астматический приступ с субъективным ощущением удушья, однако затрудненного выдоха и хрипов в легких нет. Симптомы вегетативной дистонии возникают с началом астмы бронхиальной и учащаются параллельно ее обострениям.
Вегетативная дисфункция проявляется слабостью, головокружением, потливостью, обморочными состояниями и способствует удлинению периода кашля, приступов удушья, остаточной симптоматики, более быстрому прогрессированию заболевания и относительной резистентности к терапии.
Существенное влияние на течение бронхиальной астмы могут оказать сопутствующие заболевания пищеварительной системы (дисфункция поджелудочной железы, нарушения функции печени, кишечника), которые находят у трети больных, особенно при длительной глюкокортикостероидной терапии.
Сопутствующие заболевания осложняют течение бронхиальной астмы, затрудняют ее лечение и нуждаются в соответствующей коррекции. Определенные особенности имеет терапия артериальной гипертензии при бронхиальной астме.
«Пульмогенная» артериальная гипертензия, наблюдающаяся только во время приступов удушья (лабильная фаза), может нормализоваться после устранения бронхиальной обструкции без применения противогипертензивных препаратов.
В случаях стабильной артериальной гипертонии при комплексном лечении используются препараты гидралазина, ганглиоблокаторы (арпенал, фубромеган, мерпанит, темехин, пеитамин), гипотиазид, верошпирон (обладает свойства ми блокатора альдостерона, корригирует нарушения электролитного обмена) 100-150 мг в сутки в течение трех недель. Могут быть эффективны адренергические препараты а-блокирующие, в частности пирроксан, применяются антагонисты кальция (коринфар, изоптин).
На неврогенные компоненты приступа бронхиальной астмы способны влиять ганглиоблокаторы и холинолитики (можно использовать в комплексе с бронхолитиками: арпенал или фубромеган — 0,05 г три раза в день; галидор — 0,1 г три раза в день; темехин — 0,001 г три раза в день), которые рекомендуются при легких приступах рефлекторного или условнорефлекторного характера, при сочетании бронхиальной астмы с артериальной гипертонией и легочной гипертензией. Эти препараты необходимо применять под контролем артериального давления; противопоказаны они при гипотонии. Для лечения больных с преобладанием неврогенного компонента в патогенезе используются различные варианты новокаиновых блокад (при условии переносимости новокаина), психотерапия, гипносуггестивная терапия, электросон, рефлексотерапия, физиотерапия. Эти методы способны устранить состояние страха, условнорефлекторные механизмы приступов, тревожное настроение.
Лечение сопутствующего диабета проводится по общим правилам: диета, антидиабетические средства. При этом для коррекции углеводного обмена не рекомендуется применять бигуаниды, которые вследствие усиления анаэробного гликолиза (механизм сахароснижающего действия) могут усугублять клинику основного заболевания.
Наличие эзофагита, гастрита, язвы желудка и двенадцатиперстной кишки создает трудности для проведения глюкокортикостероидной терапии. В случаях острых желудочно-кишеч
ных кровотечений более целесообразно использовать парентеральные глюкокортикостероидные препараты, предпочтительна альтернирующая схема лечения.
Оптимальный путь лечения бронхиальной астмы, осложненной сахарным диабетом и язвенной болезнью,назначение глюкокортикостероидной терапии поддерживающей ингаляционной.
При гипертиреоидизме может возникнуть необходимость в увеличенных дозах глюкокортикостероидных препаратов, так как избыток тиреоидных гормонов значительно повышает скорость и изменяет пути метаболизма последних. Лечение гипертиреоза улучшает течение бронхиальной астмы.
В случаях сопутствующей артериальной гипертензии, стенокардии и др. сердечно-сосудистых заболеваний, а также гипертиреоидизма необходимо с большой осторожностью использовать адренергические препараты В-стимулирующие.
Лицам с нарушением функции пищеварительных желез целесообразно назначать ферментные препараты (фестал, дигестин, панзинорм), которые снижают всасывание аллергенов пищевых и могут способствовать уменьшению одышки, особенно при наличии аллергии пищевой.
Больным с положительными результатами туберкулиновых тестов и туберкулезом в анамнезе при проведении длительной глюкокортикостероидной терапии профилактически назначают туберкулостатические препараты (изониазид).
Больным пожилого возраста применение адренергических препаратов В-стимулирующих и метилксантинов нежелательно в связи с их побочным влиянием на сердечно-сосудистую систему, особенно при коронарном атеросклерозе. К тому же бронходилатирующее действие адренергических препаратов с возрастом снижается.
При выделении значительного количества жидкой мокроты у больных бронхиальной астмой этой возрастной группы полезны антихолинергические препараты, которые в ряде случаев оказываются более эффективны по сравнению с др. бронхолитическими средствами.
Имеются рекомендации о применении синтетических андрогенов пожилым мужчинам, страдающим бронхиальной астмой с резким снижением андрогенной активности половых желез (сустанон-250 — 2 мл внутримышечно с интервалом 14-20 дней, курс — три — пять инъекций); при этом быстрее достигается ремиссия и снижается поддерживающая доза глюкокортикостероидных препаратов. Существуют указания о целесообразности применения антиагрегантов, в частности дипиридамола (курантил) — 250300 мг в сутки — и ацетилсалициловой кислоты (при отсутствии противопоказаний) — 1,53,0 г в сутки, особенно больным пожилого возраста, у которых бронхиальная астма сочетается с патологией сердечно-сосудистой системы. При нарушениях микроциркуляции и изменении реологических свойств крови используется гепарин в дозе 10-20 тыс. ЕД в сутки в течение 510 дней.
Проводится лечение сопутствующей патологии верхних дыхательных путей.
Артериальная гипертензия, бронхиальная астма и хронические обструктивные заболевания легких
Препаратами выбора для лечения артериальной гипертензии при бронхиальной астме и хронических обструктивных заболеваниях легких являются антагонисты кальция и блокаторы рецепторов А II.
Риск назначения в подобных случаях кардиоселективных бета-адреноблокаторов часто преувеличен; в малых и средних дозах эти препараты обычно хорошо переносятся.
При выраженном бронхоспазме и невозможности назначения бета-адреноблокаторов их заменяют антагонистами кальция — блокаторами медленных кальциевых каналов, которые в умеренных дозах обладают бронходилатирующим действием.
Однако при тяжелых хронических обструктивных заболеваниях легких большие дозы блокаторов медленных кальциевых каналов могут усугублять нарушения вентиляционно-перфузионного соотношения и тем самым усиливать гипоксемию.
Больным хроническими обструктивными заболеваниями легких с непереносимостью ацетилсалициловой кислоты в качестве антиагрегантного средства можно назначить клопидогрель.
Литература
Арабидзе Г.Г. Белоусов Ю.Б. Карпов Ю.А. Артериальная гипертония. Справочное руководство для врачей. М. 1999.
Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике // Рациональная фармакотерапия в кардиологии. 2008. № 3-4.
Карпов Ю.А. Сорокин Е.В. Стабильная ишемическая болезнь сердца: стратегия и тактика лечения. М. 2003.
Преображенский Д.В. Батыралиев Т.А. Шарошина И.А. Хроническая сердечная недостаточность улиц пожилого и старческого возраста. Практическия кардиология. — М. 2005.
Профилактика, диагностика и лечение артериальной гипертонии. Российские рекомендации. Разработаны Комитетом экспертов ВНОК. М. 2004.
Реабилитация при заболеваниях сердечно-сосудистой системы / Под ред. И.Н. Макаровой. М. 2010.
Рекомендации по лечению артериальной гипертонии Европейского общества гипертонии и Европейского общества кардиологов, 2007 // Рациональная фармакотерапия в кардиологии. 2008. № 1-2.
Источник: http://heal-cardio.ru/2015/11/23/gipertonija-i-astma/
Таблетки от давления при бронхиальной астме
Содержание
У больных бронхиальной астмой часто наблюдается повышение артериального давления (АД), возникает гипертония.
Чтобы нормализовать состояние пациента, врачу необходимо внимательно подбирать при астме таблетки от давления. Многие препараты, применяемые в лечении гипертензии, могут спровоцировать приступы удушья.
Терапия должна проводиться с учётом двух заболеваний, чтобы избежать осложнений.
Влияние астмы на давление
Причины появления астмы и артериальной гипертонии разные, факторы риска, особенности течения заболеваний не имеют общих признаков. Но часто на фоне приступов бронхиальной астмы у больных наблюдается повышение давления. По статистике такие случаи частые, происходят регулярно.
Становится ли бронхиальная астма причиной развития гипертензии у больных, или это два параллельных заболевания, развивающихся самостоятельно? Современная медицина имеет два противоположных мнения относительно вопроса взаимосвязи патологий.
Одни врачи говорят о необходимости установления у астматиков с повышенным давлением отдельного диагноза — пульмоногенная гипертензия.
Медики указывают на прямые причинно-следственные связи между патологиями:
- у 35% астматиков развивается артериальная гипертензия;
- во время астматического приступа АД резко повышается;
- нормализация давления сопровождается улучшением астматического состояния (отсутствие приступов).
Приверженцы этой теории считают астму главным фактором развития хронического лёгочного сердца, вызывающего стабильное повышение давления. По статистике у детей, имеющих бронхиальные приступы, такой диагноз возникает намного чаще.
Вторая группа врачей говорит об отсутствии зависимости и связи между двумя заболеваниями. Болезни развиваются отдельно одна от другой, но их наличие влияет на постановку диагноза, эффективность лечения, безопасность препаратов.
Почему возникает гипертензия при астме
Теория о пульмоногенной гипертензии связывает развитие гипотонии при бронхиальной астме с недостатком кислорода (гипоксией), который возникает у астматиков во время приступов. Какой механизм появления осложнений?
- Нехватка кислорода пробуждает сосудистые рецепторы, что становится причиной увеличения тонуса вегетативной нервной системы.
- Нейроны увеличивают активность всех процессов в организме.
- Повышается количество вырабатываемого в надпочечниках гормона (альдостерона).
- Альдостерон вызывает повышенную стимуляцию стенок артерий.
Этот процесс становится причиной резкого увеличения артериального давления. Данные подтверждены клиническими исследованиями, проводимыми во время приступов бронхиальной астмы.
При длительном периоде заболевания, когда лечение астмы проводится сильнодействующими препаратами, это становится причиной нарушений в работе сердца. Правый желудочек перестаёт нормально функционировать. Такое осложнение называется синдромом лёгочного сердца и провоцирует развитие артериальной гипертензии.
Гормональные средства, применяемые в лечении бронхиальной астмы для помощи в критическом состоянии, также способствуют повышению давления у больных. Уколы с глюкокортикоидами или пероральные препараты при частом употреблении нарушают работу эндокринной системы. Следствием становится развитие гипертензии, сахарного диабета, остеопороза.
Бронхиальная астма может вызывать артериальную гипертензию сама по себе. Основной причиной развития гипертонии становятся препараты, применяемые астматиками для купирования приступов.
Существуют факторы риска, при которых чаще наблюдается повышение давление у больных астмой:
- лишний вес;
- возраст (после 50 лет);
- развитие астмы без эффективного лечения;
- побочные действия препаратов.
Некоторые факторы риска можно устранить, скорректировав образ жизни и следуя рекомендациям лечащего врача по приёму медикаментов.
Для того чтобы вовремя приступить к лечению гипертонии, астматикам следует знать симптомы повышенного артериального давления:
- Сильная головная боль.
- Тяжесть в голове.
- Шум в ушах.
- Тошнота.
- Общая слабость.
- Частый пульс.
- Сердцебиение.
- Потливость.
- Онемение рук и ног.
- Тремор.
- Боли в грудине.
Особенно тяжелое течение заболевания осложняется судорожным синдромом во время приступа удушья.
Больной теряет сознание, может развиться отёк мозга, грозящий летальным исходом.
Принципы лечения
Выбор лекарства от гипертонии при бронхиальной астме зависит от того, что провоцирует развитие патологии. Врач проводит тщательный опрос пациента для того, чтобы установить, как часто случаются приступы удушья и когда наблюдается повышение давления.
Возможны два варианта развития событий:
- АД растёт во время астматического приступа;
- давление не зависит от приступов, постоянно повышенное.
Первый вариант не требует специального лечения гипертензии.
Существует необходимость устранить приступ. Для этого врач подбирает противоастматическое средство, указывает дозировку и продолжительность его использования.
В большинстве случаев ингаляции с помощью баллончика купируют приступ, снижают давление.
Важно не превышать рекомендованной дозы. Увеличение количества препарата может усугубить ситуацию, вызвать обострение.
Если увеличение АД не зависит от приступов и ремиссии бронхиальной астмы, необходимо подобрать курс лечения от гипертонии. При этом препараты должны быть максимально нейтральными по наличию побочных эффектов, не вызывающими обострение основного заболевания астматиков.
Выбор препаратов для снижения давления
Существует несколько групп лекарственных средств, применяемых в лечении артериальной гипертонии. Врач выбирает препараты, которые не наносят вреда дыхательной системе пациента, чтобы не осложнить течение бронхиальной астмы.
Ведь разные группы медикаментов имеют побочные эффекты:
- Бета-адреноблокаторы вызывают спазм тканей в бронхах, нарушается вентиляция лёгких, увеличивается одышка.
- Ингибиторы АПФ (ангиотензинпревращающего фермента) провоцируют сухой кашель (возникает у 20% принимающих их пациентов), одышку, усугубляющие состояние астматиков.
- Диуретики вызывают снижение уровня калия в сыворотке крови (гипокалиемию), увеличение углекислого газа в составе крови (гиперкапния).
- Альфа-адреноблокаторы увеличивают чувствительность бронхов к гистамину. При оральном употреблении практически безопасные препараты.
В комплексном лечении важно учесть влияние средств, купирующих астматический приступ, на появление гипертензии. Группа бета-адреномиметиков (Беротек, Сальбутамол) при длительном употреблении провоцируют повышение АД. Врачи наблюдают такую тенденцию после увеличения дозы вдыхаемого аэрозоля.
Под его воздействием происходит стимуляция мышц миокарда, что вызывает увеличение сердечного ритма.
Приём гормональных препаратов (Метилпреднизолон, Преднизолон) вызывает нарушение кровотока, увеличивает напор потока на стенки сосудов, что вызывает резкие скачки АД. Аденозинергические средства (Аминофиллин, Эуфиллин) приводят к нарушению сердечного ритма, вызывая повышение давления.
Важно, чтобы препараты, лечащие гипертензию, не усугубляли течение бронхиальной астмы, а средства для устранения приступа не вызывали повышение артериального давления. Комплексный подход обеспечит эффективное лечение.
Критерии, по которым врач осуществляет выбор препаратов при астме от давления:
- снижение симптомов гипертензии;
- отсутствие взаимодействия с бронхолитиками;
- антиоксидантные характеристики;
- снижение способности к образованию тромбов;
- отсутствие противокашлевого эффекта;
- препарат не должен влиять на уровень кальция в крови.
Препараты группы антагонистов кальция отвечают всем требованиям. Проведённые исследования показали, что эти средства не нарушают работу дыхательной системы даже при регулярном использовании. Врачи используют блокаторы кальциевых каналов в комплексной терапии.
Существует две группы препаратов такого действия:
- дигидропиридиновые (Фелодипин, Никардипин, Амлодипин);
- недигидропиридиновые (Изоптин, Верапамил).
Чаще используются медикаменты первой группы, они не увеличивают частоту сердечных сокращений, что является важным преимуществом.
В комплексной терапии также применяются мочегонные препараты (Лазикс, Урегит), кардиоселективные средства (Конкор), калийсберегающая группа препаратов (Триампур, Верошпирон), диуретики (Тиазид).
Выбор медикаментозных средств, их формы, дозировки, частоты применения и длительности употребления может осуществлять только врач. Самостоятельное лечение грозит развитием тяжелых осложнений.
Особенно аккуратно подбирать курс лечения необходимо астматикам с «синдромом лёгочного сердца». Врач назначает дополнительные диагностические методы, для того чтобы оценить общее состояние организма.
Народная медицина предлагает широкий выбор методов, которые помогают снизить частоту появления астматических приступов, а также понизить АД. Целебные сборы трав, настойки, растирания уменьшают болевые ощущения во время обострения. Использование средств народной медицины также необходимо согласовать с лечащим врачом.
Профилактика осложнений
Больные бронхиальной астмой могут избежать развития артериальной гипертензии, если будут следовать рекомендациям врача относительно лечения и образа жизни:
- Снимать приступы удушья местными препаратами, уменьшая воздействие токсинов на весь организм.
- Проводить регулярный контроль частоты пульса и АД.
- При появлении нарушений сердечного ритма или стабильном повышении давления обращаться к врачу.
- Делать кардиограмму два раза в год для своевременного выявления патологий.
- Принимать поддерживающие препараты в случае развития хронической гипертензии.
- Избегать увеличенных физических нагрузок, стрессов, провоцирующих перепады давления.
- Отказаться от вредных привычек (курение усугубляет астму и гипертонию).
При выполнении всех правил и рекомендаций, с учётом правильно подобранного комплексного лечения, пациенты с бронхиальной астмой не будут иметь осложнений заболевания.
Бронхиальная астма не является приговором и прямой причиной развития артериальной гипертонии. Своевременно поставленный диагноз, корректный курс лечения, учитывающий симптомы, факторы риска и побочные явления, профилактика осложнений позволят пациентам с астмой прожить много лет.
Источник: http://serdce1.ru/davlenie/pri-astme-tabletki.html
Повышение давления при бронхиальной астме
Бронхиальная астма – это хроническое заболевание респираторной системы инфекционно-аллергической природы, которое проявляется в обструктивных нарушениях просвета бронхов (то есть, проще выражаясь – в сужении просвета дыхательных путей) и принимают участие в этом процессе многие клеточные элементы самой различной природы, выбрасывая большое количество всевозможных медиаторов – биологически активных веществ, которые и являются первопричиной всех этих явлений и, как следствие, приступов удушья. Хроническое легочное сердце – патологическое состояние, которое характеризуется рядом изменений со стороны самого сердца и сосудов (самые основные – это гипертрофия правого желудочка и изменения сосудов). Обусловлено это все, главным образом, гипертензией малого круга кровообращения. Также, через некоторое время, развивается артериальная гипертензия вторичного характера (то есть, повышение давления, причина которого достоверно известна). Вопрос касательно давления при бронхиальной астме, причин его возникновения и последствия этого явления актуален был всегда.
Патогенетические механизмы
Касательно того, взаимосвязаны ли эти два заболевания между собой – бытует две диаметрально противоположные точки взглядов.
Одна группа заслуженных академиков и профессоров придерживается мнения, что одно на другое вообще никак и никогда не влияло, и влиять не будет, другая группа не менее уважаемых людей, придерживается той точки зрения, что в обязательном порядке бронхиальная астма является основным причинным фактором развития хронического легочного сердца, а как следствие – вторичной артериальной гипертензии. То есть, согласно этой теории – все астматики в будущем гипертоники.
Что самое интересное, чисто статистические данные подтверждают теорию тех ученых, которые видят в бронхиальной астме первоисточник вторичной артериальной гипертензии – с возрастом у людей, болеющих бронхиальной астмой, наблюдается повышение артериального давления.
Можно возразить — гипертоническая болезнь (она же эссенциальная гипертония) наблюдается с возрастом у каждого первого.
Другой момент – это то, что у астматиков повышение артериального давления (стойкое) наблюдается намного раньше, и от этого намного выше смертность и частота инвалидизации по поводу возникновения сосудистых катастроф (инфаркта миокарда и геморрагических, ишемических инсультов).
Важным аргументом в пользу именно этой концепции будет также и то, что хроническое легочное сердце, а как следствие – и вторичная артериальная гипертензия, развивается у детей и подростков, страдающий бронхиальной астмой.
Но подтверждается ли статистика на уровне физиологии? Вопрос очень серьезный, так как установив истинную этиологию, патогенез и взаимосвязь этого процесса с окружающими факторами, можно разработать оптимизированную схему лечения.
Наиболее вразумительный ответ по этому поводу дал профессор В.К. Гаврисюк из Национального института фтизиатрии и пульмонологии имени Ф.Г. Яновского. Немаловажно то, что этот ученый является еще и практикующим врачом, а потому его мнение, которое подтверждено многочисленными исследованиями, вполне может претендовать не только на гипотезу, но и на теорию. Суть этого учения изложена ниже.
Для того, чтобы понять всю эту проблему, необходимо глубже понять патогенез всего процесса. Хроническое легочное сердце развивается только на фоне правожелудочковой недостаточности, которая, в свою очередь, формируется из-за повышения давления в малом круге кровообращения.
Гипертензия малого круга вызвана гипоксической вазоконстрикцией – компенсаторного механизма, суть которого заключается в снижении обеспечения тока крови в ишемизированных долях легких и направление тока крови туда, где интенсивно проходит газообмен (так называемые участки Веста).
Причины и следствия
Следует заметить, что для формирования правожелудочковой недостаточности с его гипертрофией и последующим формированием хронического легочного сердца необходимо наличие стойкой артериальной гипертензии.
При бронхиальной астме, даже в самой тяжелой форме, не происходит постоянное повышение давления в легочной вене и артерии, а потому считать этот патологический механизм целиком этиологическим фактором вторичной артериальной гипертензии при бронхиальной астме несколько неправильно.
Помимо этого, есть еще ряд очень важных моментов. При проявлении транзиторной артериальной гипертензии, вызванной приступом удушья при бронхиальной астме, решающее значение имеет повышение внутригрудного давления.
Это прогностически неблагоприятное явление, так как через некоторое время у больного можно будет наблюдать выраженное набухание шейных вен, со всеми вытекающими отсюда неблагоприятными последствиями (по большому счету, симптоматика этого состояния будет иметь очень много схожего с тромбоэмболией легочной артерии, потому как механизмы развития этих патологических состояний очень схожи между собой).
Схема формирования порочного круга.
Из-за повышения внутригрудного давления и снижения венозного возврата крови к сердцу происходит застой в бассейне как нижней, так и верхней полой вены. Единственно адекватной помощью в этом состоянии будет купирование спазма бронхов теми способами, которые применяются при бронхиальной астме (бета2-агонисты, глюкокортикоиды, метилксантины) и массивная гемодилюция (инфузионная терапия).
Из всего вышеизложенного становится понятно то, что гипертензия не является следствием бронхиальной астмы как таковой, по той простой причине, что возникающее повышение давления в малом кругу носит непостоянный характер и не приводит к развитию хронического легочного сердца.
Другой вопрос – это иные хронические заболевания дыхательной системы, которые вызывают стойкую гипертензию в малом круге кровообращения.
В первую очередь к ним относится хроническое обструктивное заболевание легких (ХОЗЛ), многие другие заболевания, поражающие паренхиму легких, по типу склеродермии или саркоидоза.
В этом случае – да, их участие в возникновении артериальной гипертензии вполне обосновано.
Немаловажный момент – это поражение тканей сердца вследствие кислородного голодания, которое наступает при приступе бронхиальной астмы. В дальнейшем это может сыграть свою роль и в повышении давления (стойком), однако, вклад этого процесса будет очень и очень незначителен.
У незначительного количества страдающих бронхиальной астмой (примерно у двенадцати процентов) возникает вторичное повышение артериального давления, которое, так или иначе, взаимосвязано с нарушением образования полиненасыщенной арахидоновой кислоты, сопряженным с чрезмерным выбросом в кровь тромбоксана-А2, некоторых простагландинов и лейкотриенов. Вызван этот феномен, опять же, уменьшением поступления кислорода в кровь к больному. Однако более значимая причина – продолжительное использование симпатомиметиков и кортикостероидов. Крайне негативное воздействие на состояние сердечно-сосудистой системы при бронхиальной астме имеют фенотерол и сальбутамол, потому как в больших дозировках они существенно влияют не только на бета2-адренорецепторы, но и способны стимулировать бета1-адренорецепторы, существенно повышая частоту сердечных сокращений (вызывают стойкую тахикардию), тем самым увеличивая потребность миокарда в кислороде, повышая и без того выраженную гипоксию.
Также негативное действие на функционирование сердечно-сосудистой системы оказывают метилксантины (теофиллин). При постоянном употреблении эти препараты могут привести к выраженной аритмии, а как следствие, к нарушению работы сердца и следующей из этого артериальной гипертензии.
Крайне плохо на состояние сосудов оказывают и систематически применяемые глюкокортикоиды (особенно те, которые применяются системно) – за счет своего побочного эффекта, вазоконстрикции.
Тактика ведения больных с бронхиальной астмой, которая позволит снизить риск развития подобного рода осложнений в дальнейшем.
Самое главное — это стабильно придерживаться курса лечения, назначенного пульмонологом против бронхиальной астмы и не допускать контакта с аллергеном. Ведь лечение бронхиальной астмы осуществляется по протоколу Джина, разработанного ведущими мировыми пульмонологами. Именно в нем предложена рациональная ступенчатая терапия этого заболевания.
То есть, при первой стадии этого процесса наблюдаются приступы очень редко, не чаще одного раза в неделю, и купируются они единоразовым приемом вентолина (сальбутамола). По большому счету, при том условии, что больной будет придерживаться курса лечения и вести здоровый образ жизни, исключит контакт с аллергеном, прогрессировать заболевание не будет.
От таких доз вентолина никакой гипертензии не разовьется. Но наши больные, в большинстве своем, люди безответственные, лечения не придерживаются, что и приводит к необходимости повышения дозировки препаратов, необходимости присоединения к схеме лечения других групп препаратов с намного более выраженными побочными эффектами ввиду прогрессирования заболевания.
Это все потом и переходит в повышение давления, даже у детей и подростков.
Стоит отметить тот факт, что лечение подобного рода артериальной гипертензии проходит в разы сложнее, чем терапия классической эссенциальной гипертонии, в виду того, что нельзя применять очень много эффективных препаратов.
Те же самые бета-блокаторы (возьмем самые последние – небиволол, метопролол) – несмотря на всю их высокоселективность, все равно оказывают влияние на рецепторы, расположенные в легких и вполне могут привести к астматическому статусу (немому легкому), при котором вентолин уже точно не поможет, в виду отсутствия чувствительности к нему.
Хотя все вышеперечисленные последствия при хроническом обструктивном бронхите носят куда более выраженный характер и влекут намного более тяжелые последствия, которые несравнимы с теми, о которых было рассказано в этой статье. Но то уже совсем другая история.
Рентгенограмма больного с выраженной гипертензией малого круга. Цифрами обозначены очаги ишемии.
Итог
Из всего вышеперечисленного можно сделать следующие выводы:
- Бронхиальная астма сама по себе может вызывать артериальную гипертензию, однако это случается у небольшого количества больных, как правило, при неправильном лечении, сопровождающимся большим количеством приступов бронхообструкции. И то, это будет опосредованный эффект, через трофические нарушения миокарда.
- Более серьезной причиной возникновения вторичной гипертензии будут другие хронические заболевания респираторного тракта (хроническое обструктивное заболевание легких (ХОЗЛ), многие другие заболевания, поражающие паренхиму легких, по типу склеродермии или саркоидоза).
- Основная причина наступающей гипертензии у астматиков – это препараты, которыми лечат саму бронхиальную астму.
- Систематическое выполнение больным назначенных схем лечения и прочих рекомендаций лечащего врача является гарантией (но не стопроцентной) того, что процесс прогрессировать не будет, а если и будет, то намного медленней. Это позволит держать терапию на том уровне, который был назначен изначально, не назначать более сильные препараты, побочные эффекты которых в дальнейшем не приведут к формированию артериальной гипертензии.
Советуем почитать: К какому врачу нужно обращаться при бронхиальной астме
Видео: Елена Малышева. Затяжной кашель и бронхиальная астма
Источник: http://jmedic.ru/astma/davlenie_pri_bronhialnoj.html