Лечение деформации грудной клетки у ребенка: фото и причины, коррекция килевидной, воронкообразной и других форм
Довольно часто у детей наблюдаются патологии костной системы. Порой у грудничка диагностируют врожденную деформацию грудной клетки, иногда искривление грудины возникает в силу ряда заболеваний или травмы. Если не уделить проблеме должного внимания, в будущем это может привести больного к инвалидности.
Помимо нарушения в работе жизненно важных органов, патология приводит к развитию комплекса неполноценности. Ребенок чувствует себя неуверенно, становиться замкнутым и отдаляется от сверстников.
Существует множество способов лечения подобных патологий. Проблему удается устранить при помощи упражнений, корсета и физиопроцедур, только в крайних случаях может потребоваться операция.
Общая характеристика деформации грудной клетки
Грудная клетка служит человеку своеобразным щитом, поддерживающим и защищающим жизненно важные органы. Это костно-мышечный каркас, дополненный ребрами.
Любая деформация в этой области влечет за собой массу проблем со здоровьем. Патология может быть врожденной или приобретенной.
Искривление грудины оказывает пагубное воздействие на работу сердца, легких и печени, страдает вся система жизнеобеспечения.
С такой проблемой сталкивается около 14% населения. Чаще патология наблюдается у представителей мужского пола. Как правило, первые признаки деформации грудной клетки заметны еще в детском возрасте в период активного роста и развития. Постепенно визуальный дефект становится более выраженным, что сказывается на социальной адаптации ребенка в обществе.
Приобретенные деформации грудной клетки могут возникнуть в любом возрасте. Такие формы развиваются в результате перенесенных заболеваний и травм.
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками грудино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
Точная причина развития спорадических форм деформации грудины неизвестна.
Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода.
Чаще всего врожденные деформации грудины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций грудины выделяют следующие заболевания:
- рахит;
- туберкулез;
- сколиоз;
- системные заболевания;
- опухолевые образования (хондрома, остеома, экзостоз и пр.);
- остеомиелит ребер.
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Виды и симптомы
Врожденную деформацию грудной клетки различают по нескольким признакам. Они могут быть симметричными и асимметричными (правосторонними, левосторонними). Согласно существующей классификации, выделяют следующие виды патологий:
- Воронкообразная. Состояние, при котором происходит западение грудины и передних отделов ребер (смотрите на фото). В зависимости от формы и глубины, деформация может быть 1, 2 или 3 степени. Патология приводит к уменьшению объема легких, изменению естественного положения сердца и искривлению позвоночника. Среди врожденных патологий воронкообразная грудная клетка встречается в 92% всех случаев.
- Килевидная. Для данной формы характерно присоединение ребер к грудине под прямым углом. Грудь выпячивается вперед, по форме напоминает киль корабля.
- Диспластическая. Грудная клетка сплющена. Визуально грудь кажется плоской. Такая патология приводит к снижению объемов легких.
Приобретенные в процессе жизни деформации классифицируются в зависимости от причин, которые спровоцировали их развитие:
- эмфизематозная (бочкообразная грудь);
- паралитическая (асимметричное западение подключичных и надключичных ямок, а также межреберных промежутков);
- ладьевидная грудная клетка (характерное углубление в средней и верхней частях грудной клетки);
- кифосколиотическая (изменение формы позвоночника).
Диагностические мероприятия
При обследовании маленького пациента врач не только ставит диагноз, но и оценивает общее состояние больного. Учитывается влияние патологии на работу сердца и легких. Как правило, у специалистов не возникает трудностей с постановкой диагноза. Врач измеряет окружность и диаметр грудной клетки. С помощью различных индексов он определяет характер и степень деформации.
Данные торакометрии подтверждаются рентгенографией груди в двух проекциях. Также для уточнения диагноза пациента могут направить на компьютерную и магнитно-резонансную томографии. Инструментальные методы исследования позволяют оценить костные дефекты, степень деформации грудной клетки, наличие смещения внутренних органов.
Влияние деформации грудной клетки на сердце и легкие определяют с помощью ЭКГ, ЭХО-кардиографии и спирографии. Для дифференциации патологии от других возможных состояний ребенку назначают лабораторные исследования.
Осложнения патологии
При наличии врожденной деформации грудной клетки у детей лечение, как правило, проводят в возрасте 3–6 лет. Ребенок активно растет и развивается. Если проблеме не уделить должного внимания, то патология может привести к снижению объема легких, сдавливанию или смещению жизненно важных органов и развитию вторичных заболеваний.
При неполной экскурсии легких кровь ребенка плохо насыщается кислородом, страдает обмен веществ. Малыши с деформацией грудины отстают в росте, хуже противостоят инфекциям и часто болеют.
Во время физических нагрузок больные дети быстрее утомляются, чем их здоровые сверстники.
В запущенных случаях деформация грудной клетки может привести к развитию смертельно опасных состояний: артериальной аневризме, разрыву аорты и пр.
Способы лечения
Терапевтическая тактика при патологии грудной клетки определяется на основании степени деформации и имеющихся нарушений работы жизненно важных органов. Некоторые патологические состояния поддаются коррекции при помощи консервативных методов лечения.
ЛФК, массаж, специальная гимнастика и физиотерапевтические процедуры помогают при небольших воронкообразных и килевидных деформациях грудной клетки.
Консервативная терапия поддерживает правильное функционирование внутренних органов и приостанавливает прогрессирование патологии, но не устраняет причину заболевания.
При средних и тяжелых степенях деформации грудины ребенок нуждается в хирургическом лечении. После операции восстанавливается нормальная функция органов грудной клетки.
Консервативная терапия
Гипотоничная мышца при килевидной, воронкообразной и других видах деформации грудной клетки плохо реагирует на динамическую нагрузку движений антагониста, что приводит к компенсаторной гиперактивности других мышц.
С помощью специальных гимнастических упражнений (подробнее об этом смотрите на видео), массажа и физиопроцедур удается решить эту проблему и предотвратить дальнейшую деформацию костей.
Гимнастика приводит в норму дыхание и способствует восстановлению естественных функций внутренних органов.
Также врач может назначить маленькому пациенту гормональные препараты, витаминно-минеральные комплексы и специальную диету с высоким содержанием кальция и витамина Д. Это позволит укрепить опорно-двигательный аппарат ребенка при деформациях, вызванных нарушением обмена веществ.
В некоторых случаях для устранения патологии применяют специальные корсеты. Ортезы фиксируют грудную клетку в правильном положении. Подобные приспособления необходимо носить в течение длительного времени. К их помощи прибегают в случае небольшого искривления грудины.
Хирургическая коррекция
Если деформация грудной клетки приводит к усугублению нарушений в функционировании жизненно важных органов, это является прямым показанием к проведению операции. Иногда хирургическая коррекция проводится с целью устранения выраженного косметического дефекта.
У детей грудная клетка эластичнее, чем у взрослых, поэтому операция для них менее травматична. Всего насчитывается более 100 методов хирургического вмешательства при патологиях грудной клетки. Из них выделяют операции:
- с внедрением имплантов;
- с использованием фиксаторов;
- с переворотом грудины на 180 градусов;
- без фиксации.
Последствия и прогнозы
Во время хирургического вмешательства пациент находится под наркозом.
При проведении операции существует риск развития осложнений: дыхательной недостаточности, западения языка, пневмоторакса, закупорки дыхательных путей слизью и пр. Чаще всего прогноз благополучный.
После реконструкции грудной клетки в 95% случаев пациенты быстро идут на поправку. Редко для устранения дефекта требуется повторная операция.
На сегодняшний день существует множество методов лечения деформации грудной клетки у детей. Патология успешно лечится, если родители вовремя обращаются за медицинской помощью.
Источник: http://www.deti34.ru/bolezni/ortopediya/deformaciya-grudnoj-kletki-u-detej.html
Деформация грудной клетки у детей и взрослых: клинические проявления и лечение
Деформации позвоночника и конечностей
27.02.2018
368
247
5 мин.
Деформации грудной клетки по своей природе бывают врожденными и приобретенными. Первые представляют собой генетический дефект, т. е. неправильное, патологическое развитие грудной клетки возникает из-за поломки определенных генов.
Приобретенные встречаются намного чаще и появляются вследствие заболеваний. При обнаружении дефекта на ранних стадиях развития возможна хирургическая корректировка нарушения.
Деформации грудной клетки, кроме психоэмоциональной проблемы, могут нанести значительный урон здоровью больного, чаще всего со стороны сердечно-сосудистой и дыхательной систем.
- Чтобы сжечь весь жир с живота не мучая организм, возьмите за правило пить натощак…
Все деформации делятся по происхождению на 2 большие группы: врожденные и приобретенные. Наибольшее количество случаев патологии приходится именно на приобретенные в результате заболеваний (рахит, сколиоз, туберкулез костей, хронические болезни легких) или полученные из-за травм, ожогов, переломов костей и пр.
Схематическое изображение видов деформаций грудной клетки
Наиболее часто встречающейся формой врожденной патологии является воронкообразная деформация (ВДКГ, «грудь сапожника»). Согласно различным клиническим данным, она наблюдается 1 раз на 1000 случаев и составляет 90,5% всех случаев деформаций груди.
Очень часто она сочетается с кифозом (искривлением верхней части позвоночного столба кзади) и проявляется двусторонним западением ребер в месте их соединения с телом грудины. Современная генетика предполагает, что причина деформации – генетическая поломка в ДНК, отвечающей за развитие структуры соединительной и хрящевой ткани.
Воронкообразная грудь
Нередки случаи, когда у нескольких человек в семье обнаруживается эта патология, что еще раз подтверждает наличие генетических дефектов. При этом пороке наблюдается постепенное уменьшение объема грудной полости.
Это приводит к негативным последствиям, но больше всего страдают сердце (происходят его смещение в средостении, изменения артериального и венозного давления, нарушения работы клапанного аппарата) и легкие (передавливание этих структур со временем может привести к дыхательной недостаточности).
Существует клиническая классификация этой деформации. Она основана на глубине выраженности воронки. Чем она больше, тем сильнее смещено сердце:
- I степень. Глубина воронки до 2 см. Смещение сердца не наблюдается.
- II степень. Впадина до 4 см. Сердце смещается до 3 см.
- III степень. Грудная клетка вогнута более 4 см. Смещение сердца составляет свыше 3 см.
Пик клинических проявлений достигается к 7-10 годам. Дети с ВДГК чаще всего имеют боковое искривление позвоночника, сильно выпяченный живот. При визуальном осмотре грудная клетка у них уплощена, края ребер приподняты. Дети страдают от одышки, тахикардии, имеют низкую выносливость, часто болеют бронхитами, ларингитами, ОРВИ.
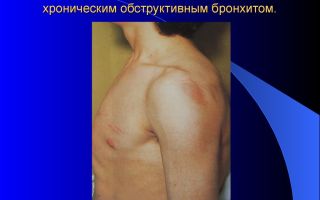
Куриная грудь встречается реже, чем ВДГК – в 7% случаев от общего числа деформаций. При этой патологии грудная клетка выпирает вперед, приобретая форму лодочного киля (отсюда и название). У мужчин она встречается в 2 раза чаще, чем у женщин.
Килевидная грудная клетка
Килевидная грудная клетка не оказывает существенного негативного влияния на работу внутренних органов, однако сужает грудную клетку и со временем приводит к дыхательной недостаточности. Приблизительно в 25% случаев она сочетается со сколиозом, синдромом Марфана, врожденными пороками сердца.
При визуальном осмотре передняя часть груди выпуклая кпереди, характерен специфический разворот краев реберных дуг. Со стороны это выглядит, будто больной все время находится в состоянии вдоха.
Плоская грудная клетка вызвана неравномерным развитием в переднезаднем размере и не причиняет вреда внутренним органам.
Нарушения нормальной формы грудной клетки имеют множество причин. Часто встречающиеся деформации возникают у больных хронической эмфиземой легких – так называемая бочковидная грудь.
При этом типе межреберные промежутки увеличены, ребра расположены горизонтально.
Такие больные имеют проблемы с работой сердца, у них наблюдается ослабленное дыхание, нарушена подвижность диафрагмы.
Паралитическая грудная клетка появляется у пациентов, длительно страдающих хроническими заболеваниями плевры и легких с постепенным развитием в них фиброзной, неэластичной ткани. Клинически эта форма характеризуется западением межреберных промежутков, над- и подключичных ямок, причем они ассиметричны.
Ладьевидная грудная клетка возникает у больных сирингомиелией.
Это наследственное заболевание центральной нервной системы, при котором в спинном мозге образуются полости и происходит нарушение иннервации мышечно-связочного аппарата.
В результате формируются деформации позвоночника и грудной клетки. Патология характеризуется образованием вдавленной поверхности в области груди в виде ладьи.
Бочкообразная грудная клетка
Врожденные деформации грудной клетки возможно диагностировать опытному врачу на первых месяцах жизни ребенка, хотя чаще всего в этом возрасте они малозаметны.
У грудничков воронкообразная грудная клетка проявляет себя только наличием «парадокса вдоха», когда грудина и ребра западают при обычном вдохе, плаче и крике младенца.
У детей более старшего возраста деформация становится более заметной, у них отмечают склонность к частым ОРВИ, бронхитам, пневмониям. Ребенок вял, апатичен, у него бледные кожные покровы.
В подростковом возрасте клиническое течение без своевременного лечения только усугубляется. Наблюдается более выраженная костная деформация, могут появляться нарушения походки.
При сочетании со сколиозом одна нога может быть длиннее другой, подростка мучают боли.
У взрослых наибольший процент деформаций возникает вследствие заболеваний или травматического воздействия. У мужчин чаще всего встречается впалая грудная клетка. У женщин эта патология наблюдается намного реже и приносит скорее эстетические проблемы, чем серьезные нарушения внутренних органов.
При внешнем осмотре можно увидеть неравномерное развитие грудной клетки, западения межреберных промежутков, искривления позвоночника.
Из инструментальных способов обследования проводят рентгенографию, компьютерную и магнитно-резонансную томографию.
Для определения нарушений в работе сердца и легких применяют ЭКГ, ЭхоКГ, холтеровское мониторирование и др.
Выбор оптимального метода лечения зависит от степени выраженности деформации. При небольших изменениях велика вероятность того, что патологию можно будет исправить консервативным способом. При II и III степени деформации такое лечение не принесет желаемого эффекта, необходимо хирургическое вмешательство.
Для корректировки дефектов в домашних условиях врачи рекомендуют ношение корсета. Этот способ, несмотря на свою простоту, в раннем возрасте может выступить основным профилактическим методом и позволит вылечить деформацию без операции.
В совокупности с ортезированием (ношением корсета) применяется лечебная гимнастика. Специальные упражнения помогают восстановить функционирование внутренних органов, правильное дыхание. Необходимым условием является регулярность занятий и дозирование нагрузки в зависимости от степени деформации, возраста, общего состояния организма и т. д.
При неэффективности консервативных методов целесообразно хирургическое вмешательство. В основном это установка пластин и стернохондропластика.
Известный украинский педиатр Комаровский советует родителям при первых признаках наличия патологии у детей приступать к консервативному лечению. Чем раньше будет начата терапия, тем меньше вероятность развития болезней и осложнений со стороны внутренних органов.
Источник: http://spina-health.ru/deformaciya-grudnoj-kletki-up/
Бочкообразная грудная клетка: причины и лечение
С медицинской точки зрения, бочкообразная грудная клетка — это состояние, при котором грудная клетка расширена как будто человек делает глубокий вдох. Человеку с бочкообразной грудной клеткой трудно нормально дышать. Бочкообразная грудная клетка может быть результатом артрита или серьезным заболеванием дыхательной системы, известной как хроническая обструктивная болезнь легких (ХОБЛ).
Бочкообразная грудная клетка не всегда требует лечения, но когда появляются проблемы с дыханием, то это состояние необходимо лечить.
У взрослого человека бочкообразная грудная клетка, как правило, связана либо с ХОБЛ, либо с остеоартритом. У детей она может формироваться при кистозном фиброзе или бронхиальной астме.
К ХОБЛ относятся группа заболеваний дыхательных путей, таких как эмфизема и хронический бронхит. Это серьезное состояние, которое ухудшается с течением времени. ХОБЛ является третьей ведущей причиной смерти. Людям с ХОБЛ трудно дышать.
Причины ХОБЛ
Это происходит потому, что заболевание влияет на легкие четырьмя различными способами:
Различные области легких не способны расширяться и сжиматься;
Стенки альвеол, где происходит обмен кислорода и углекислого газа, имеют повреждения;
Дыхательные пути имеют отеки и раздражение;
Слизь закупоривает дыхательные пути.
Если легкие не в состоянии нормально функционировать, человеку становится трудно перевести дыхание или глубоко дышать, и они не могут полностью выдохнуть. Легкие остаются частично расширенными, и грудная клетка также расширяется. Это состояние приводит к развитию бочкообразной грудной клетки, и, как правило, происходит на поздних стадиях ХОБЛ.
Симптомы эмфиземы, приводящие к бочкообразной грудной клетке
Эмфизема также может привести к формированию бочкообразной грудной клетке. Хронический кашель и одышка после физической нагрузке являются двумя наиболее распространенными признаками и симптомами эмфиземы.
Другие симптомы включают в себя:
Затрудненный вдох;
Высокие уровни углекислого газа в крови;
Тяжелая одышка.
На сегодняшний день лечения эмфиземы и ХОБЛ нет, но изменения образа жизни могут помочь больным. Им необходимо бросить курить, начать выполнять физические упражнения и здоровое питание, все это может помочь людям с заболеваниями дыхательной системы.
Артроз — причина бочкообразной грудной клетки
Артроз (остеоартрит) — это заболевание суставов, когда происходит изнашивание хряща. Заболевание развивается медленно, и чаще встречается у пожилых людей. Наиболее часто поражается позвоночник, суставы рук, бедра и колени.
Скованность и припухлость являются двумя наиболее распространенными симптомами остеоартроза. Бочкообразная грудь может развиваться если остеоартрит поражает ребра, которые прикрепляются к позвоночнику.
В этом случае ребра теряют свою мобильность.
Муковисцидоз — причина бочкообразной грудной клетки
У детей бочкообразная грудная клетка может быть симптомом муковисцидозома — генетическое заболевание, которое вызывает накопление слизи во всех органах. В 75% случаев диагноз ставиться в возрасте до 2-х лет. Слизь в легких может вызвать частые инфекции и повреждение легких и это может привести к формированию бочкообразной грудной клетки.
Дети с тяжелыми формами астмы также имеют связь между эмфизематозным легким и формированием бочкообразной грудной клетки.
Для пациентов с ХОБЛ или остеоартритом, а также для детей с муковисцидозом, развитие бочкообразной грудной является признаком того, что их состояние ухудшается.
Список используемой литературы:
- Gibson G. J. Pulmonary hyperinflation a clinical overview //European Respiratory Journal. – 1996. – Т. 9. – №. 12. – С. 2640-2649.
- McNicol K. N., Williams H. E., Gillam G. L. Chest deformity, residual airways obstruction and hyperinflation, and growth in children with asthma I: prevalence findings from an epidemiological study //Archives of disease in childhood. – 1970. – Т. 45. – №. 244. – С. 783-788.
- Thomas M., Decramer M., O’Donnell D. E. No room to breathe: the importance of lung hyperinflation in COPD //Primary Care Respiratory Journal. – 2013. – Т. 22. – С. 101-111.
Источник: https://medicalinsider.ru/news/bochkoobraznaya-grudnaya-kletka-prichiny-i-lechenie/
Деформации грудной клетки
Грудная клетка является костно-мышечным каркасом верхней части туловища, основное предназначение которого – защита внутренних органов. Деформацией грудной клетки называют врожденные или приобретенные изменения формы грудной клетки. Они влияют на развитие и полноценную деятельность органов грудной клетки (сердечно-сосудистой и дыхательной систем).
Деформации грудной клетки принято делить на такие виды:
- Воронкообразная деформация характеризуется тем, что грудная клетка как бы вдавлена, впалая внутрь. Ее еще называют «грудь сапожника»;
- Килевидная – грудина выступает вперед, как киль лодки. Другое название – «куриная грудка».
- Плоская грудная клетка – грудинно-реберный комплекс сплющен в переднезаднем направлении. Существуют и такие крайне редкие виды деформаций, как:
- Врожденная расщелина грудины – при этой врожденной мальформации грудь пациента расщеплена;
- Реберно-мышечный дефект – данная деформация затрагивает не только грудную клетку, а и позвоночник, мышцы и другие органы (синдром Поланда);
- Выгнутая грудная клетка – встречается очень редко (синдром Куррарино-Сильвермана).
Ступень выраженности деформации грудной клетки может быть разной: от минимального косметического дефекта до ярко выраженной патологии.
За местом локации деформации принято различать передние, задние и деформации боковых стенок грудной клетки.
За способом возникновения деформации грудной клетки делят на врожденные и приобретенные.
Большинство деформаций грудной клетки у детей являются генетической патологией. Иными словами, в генах уже есть программа, запускающая неправильные рост и развитие хрящей грудной клетки.
Достаточно часто родители склонны винить себя в появлении у малыша каких-либо деформаций.
Но, в основном своем большинстве, деформация грудной клетки – это генетический врожденный порок, который, к счастью, возможно скорректировать.
Если деформация врожденная, то в таких ситуациях форма передней части грудной клетки изменена. Такие нарушения сопровождаются недоразвитием ребер или их отсутствием, недоразвитием мышц и грудины.
К причинам возникновения приобретенных деформаций относят различные заболевания (рахит, сколиоз, хронические заболевания легких, туберкулез костей), травмы, ожоги, возникающие в области грудной клетки.
При нарушении формирования костных структур могут возникать самые тяжелые формы деформаций.
Наиболее распространенный порок грудной кленки – ее воронкообразная форма. Причем у мальчиков она встречается гораздо чаще, нежели у девочек. Передние отделы ребер, реберные хрящи, грудина западают.
Поскольку данную патологию часто наблюдали в семейном анамнезе, то основной причиной ее возникновения принято считать генетически обусловленные изменяя нормальной структуры соединительной ткани и хрящей.
При этом пороке объем грудной полости уменьшен. При ярко выраженных формах воронкообразной деформации наблюдается искривление позвоночника, изменение венозного и артериального давления, нарушение работы легких и сердца, смещение сердца.
В травматологии воронкообразные деформации делят на три степени:
- I степень. Сердце не смещено. Глубина воронки составляет максимум 2 сантиметра.
- II степень. Сердце смещается до 3 сантиметров. Глубина воронки около 2-4 сантиметров.
- III степень. Смещение сердца более, чем на 3 сантиметра. Глубина воронки – от 4 сантиметров и более.
Чем ребенок младше по возрасту, тем деформация меньше заметна. Согласно так званому парадоксу вдоха, именно во время него усиливается западение грудины и ребер. Уже ближе к трехлетнему возрасту ребенка, патология начинает набирать более выраженные формы. Дети с этой проблемой страдают частыми вегетативными расстройствами, отстают в физическом развитии, имеют ослабленный иммунитет.
В последующем дыхательные экскурсии грудной клетки уменьшаются в три-четыре раза, по сравнению с нормой. Начинает развиваться грудной кифоз и сколиоз. Деформация становится фиксированной. Постепенно увеличивается глубина воронки. По нарастающей происходят нарушения развития дыхательной системы и сердечно-сосудистой.
Основной причиной возникновения килевидной деформации грудной клетки является избыточное разрастание реберных хрящей (в основном хрящи 5-7 ребер). Грудина выпирается вперед и придает груди ребенка форму киля. Более выраженной патология становится с возрастом.
Постепенно косметический дефект становится все более заметным. Но от этого вида патологии практически не страдают позвоночник и внутренние органы. Сердце набирает форму капли. Ребенок может жаловаться на быструю утомляемость, учащенное сердцебиение, одышку.
Расщелины бывают полными или частичными. Возникают еще во время внутриутробного развития плода. По мере роста ребенка щель в области грудины увеличивается. Данная патология очень опасна тем, что передняя часть сердца и основных крупных сосудов не подпадают под защиту грудиной, а находятся непосредственно под кожей. В этой области визуально можно определить пульсацию сердца.
Приобретенные деформации грудной клетки весьма разнообразны. Это разнообразие прямо пропорционально зависит от вызвавших их причин. К примеру, причиной развития эмфизематознай грудной клетки является хроническая эмфизема легких.
Грудина становится в форме бочонка, ребра расположены горизонтально, а межреберные промежутки расширены, передняя часть грудной клетки увеличена.
Ребенок может иметь нарушенную подвижность диафрагмы, проблемы с работой сердца, ослабленное дыхание.
Ладьевидная грудная клетка развивается у детей, страдающих сирингомиелией (заболевание нервной системы, при котором нарушаются двигательные функции и чувствительность). У детей с данной деформацией на верхней и средней частях грудины появляется ладьевидное углубление.
- Диагностировать деформацию грудной клетки возможно даже по внешним признакам.
- Из инструментальных методов исследования проводят рентгенографию, она позволяет оценить форму и степень деформации. Компьютерная томография грудной клетки определяет костные дефекты, степень деформации, наличие сдавление легкого, наличие смещения средостения. Томографию магнитно-резонансную проводят для получения более широкой информации о костных и мягких тканях.
- Диагностика работы сердца и легких, обусловленная деформацией грудной клетки, требует комплексного обследования: эхокардиографии, рентгенографии легких, сердечного мониторинга по Холтеру и др.
Наилучшим способом избежания приобретенной формы деформации грудной клетки является своевременное лечение заболеваний легких.
Лечение зависит от степени деформации, наличия функциональных нарушений сердца и органов дыхания.
При небольших деформациях (воронкообразной или килевидной) можно обойтись консервативными методами лечения, такими как массаж, ЛФК, ношение корсетов, плавание, дыхательная гимнастика, физиотерапия.
А если у ребенка уже ІІ или ІІІ третья степень деформации, то консервативному лечению не под силу исправить дефекты, оно может лишь приостановить прогрессирование и сохранять функциональность органов грудной клетки. На этих стадиях, как правило, врачи рекомендуют оперативное лечение.
Если деформация врожденная воронкообразная, то на начальном этапе лечения возможно использовать метод вакуумного колокола. Суть его в создании над воронкой вакуума, который будет вытягивать наружу воронку. Но в ситуациях, когда этот метод не эффективен, могут назначить стернохондропластику. Возраст 6-7 лет считается наиболее оптимальным для проведения данной операции.
Еще одним из методов хирургического вмешательства является малоинвазивная операция по методу Насса. После нее не остается грубых шрамов.
В разрезы по бокам устанавливают металлических пластины, предназначение которых – выпрямлять грудину и постоянно фиксировать ее в правильном положении.
Ребенку такие пластины устанавливают на 3-4 года, после чего вынимают. За это время грудная клетка набывает правильную форму.
В ситуации килевидной деформации хирургическое лечение зависит от наличия функциональных нарушений и степени выраженности дефекта. И все же, в раннем возрасте эффективным считается ношение корсета, что в последующем часто исключает оперативные вмешательства.
Обязательного оперативного вмешательства требует расщелина грудной клетки. Тип операции зависит от возраста ребенка.
До года – после иссекания грудина по средней линии сшивается, поскольку кости в этом возрасте гибкие, то могут между собой «соединиться».
После года реберными аутотрансплантантами заполняют расхождения между сегментами грудины (через частичное иссечение), а за грудину устанавливают титановую пластину.
Оперативное вмешательство – это весьма эффективный метод лечения, позитивный результат получают 90-95% детей, и только одному из тридцати детей иногда может потребоваться повторная операция.
Источник: https://mamapedia.com.ua/health/baby-health/deformatsii-grudnoi-kletki.html
Деформация грудной клетки: степени, причины, лечение. Воронкообразная и килевидная деформация грудной клетки :
Деформация грудной клетки может быть как врожденной, так и приобретенной. Она сопровождается значительным изменением формы. Данная патология считается очень серьезной.
Общие сведения
Грудная клетка – это своеобразный каркас из мышц и костей. Его главной задачей является защита внутренних органов верхней части туловища. В настоящее время установлено, что деформация грудной клетки оказывает негативное влияние на сердце, легкие и прочие органы. Данная патология влечет за собой нарушения в нормальном функционировании различных систем.
Общие сведения об индексе Гижицкой
Речь идет о рентгенологическом показателе, который оптимален в настоящее время. Этот индекс используется для точного определения степени деформации грудной клетки. Благодаря ему специалисты могут принять решение о необходимости хирургической коррекции.
Основная классификация
Все возможные варианты данной патологии подразделяются на две главные группы. Как уже говорилось ранее, деформация грудной клетки может быть как врожденной (диспластической), так и приобретенной. Последние встречаются намного чаще. Их развитие нередко происходит под воздействием следующих факторов:
- Костный туберкулез.
- Сколиоз.
- Сильные травмы и ожоги определенных областей грудины.
- Рахит.
- Хронические заболевания легких.
Любая деформация грудной клетки (врожденная) подразумевает наличие серьезных аномалий или недоразвития следующих областей:
- Лопаток.
- Грудины.
- Позвоночника.
- Мышц грудной клетки.
- Ребер.
Реже встречается самая тяжелая деформация грудной клетки. Причины кроются в наличии существенного нарушения в развитии костных структур.
Дополнительная информация
Нарушения подразделяются на формы в зависимости от локализации патологии. Встречаются отклонения следующих стенок:
Деформации могут быть самыми разнообразными. В некоторых случаях это слегка заметный косметический дефект, а в других – невероятно грубая явная патология. Последняя чаще всего вызывает значительные нарушения в функционировании легких и сердца.
Особенности врожденных изменений
В этом случае всегда наблюдаются деформации передней области грудной клетки. Зачастую патология сопровождается серьезным недоразвитием мышц. В некоторых случаях могут совершенно отсутствовать ребра.
Воронкообразная деформация грудной клетки
Такая патология сопровождается заметным западанием отдельных зон. Это, в частности, передние отделы ребер, хрящей или грудины. Это довольно распространенный порок в развитии. Воронкообразная деформация грудной клетки нередко возникает из-за наличия серьезных генетических изменений в структуре хрящей и соединительных тканей.
Клиническая картина в младшем возрасте
Данная патология очень часто становится причиной возникновения иных недугов. Деформация грудной клетки у детей происходит во время их активного роста. В этот период происходят изменения формы костей. В частности, это относится к позвоночнику.
Также очень часто наблюдаются изменения расположения внутренних органов и нарушения в их работе. Деформация грудной клетки у детей сопровождается множественными пороками развития. Что касается таких случаев, то в анамнезе (семейном) можно выявить несколько аналогичных патологий, которые имеются у самых близких родственников.
Это заболевание характеризуется явным западанием грудины. Как правило, вся ее полость существенно уменьшается. Если у пациента резко выраженная воронкообразная деформация грудной клетки (лечение ее достаточно сложное), то в этом случае искривление позвоночника неизбежно.
Наблюдается существенное смещение сердца, начинаются серьезные проблемы в работе легких. Часто встречаются опасные изменения венозного или артериального давления.
Стадии заболевания
Современные специалисты в травматологии выделяют их всего три:
- Первая степень. В данном случае глубина воронки не превышает 2 см. При этом смещения сердца не отмечается.
- Вторая степень. Для нее характерна следующая глубина воронки: 2-4 см. При этом отмечается смещение сердца (до 3 см).
- Третья степень. В этом случае глубина воронки – от 4 см и больше. В то же время смещение сердца превышает 3 см.
Особенности течения заболевания в раннем возрасте
У большинства грудничков наличие подобной патологии практически незаметно. Только во время вдоха наблюдается значительное западание ребер и грудины. Патология становится более выраженной по мере того, как ребенок растет.
В дальнейшем она достигает своего максимума. Очень часто такие дети начинают существенно отставать в физическом развитии.
Также в большинстве случаев их спутниками становятся серьезные вегетативные расстройства и простудные заболевания.
Дальнейшее течение
При последующем развитии деформации грудная клетка становится фиксированной. При этом глубина воронки может увеличиться до 8 см. У ребенка начинает развиваться сколиоз. В некоторых случаях появляется грудной кифоз. Происходит уменьшение дыхательной экскурсии примерно в три-четыре раза, если проводить сравнение с возрастными нормами.
Отмечаются серьезные нарушения в работе сердечно-сосудистой и дыхательной систем. Многие дети, страдающие от данной патологии, бывают астеничными. В большинстве случаев жизненная емкость легких уменьшается на 30%. Часто отмечаются проявления сердечной и дыхательной недостаточности. Газообмен в крови весьма затруднен.
Дети часто жалуются на быструю утомляемость и боли за грудиной.
Проведение диагностики
Данная процедура состоит из целого комплекса различных исследований. Сюда относятся: рентгенография легких, ЭКГ и эхокардиография. Ориентируясь на результаты вышеперечисленных манипуляций, специалисты могут установить степень изменений в деятельности сердца и легких.
Особенности терапии
В настоящее время доказано, что применение современных консервативных методик при наличии данной патологии крайне неэффективно. Если у ребенка диагностирована тяжелая деформация грудной клетки, операция по ее реконструкции способствует созданию нормальных условий для работы внутренних органов.
Речь идет об очень серьезном хирургическом вмешательстве. Обычно проведение операции планируется тогда, когда ребенок уже достиг шестилетнего возраста. Если выявлена деформация грудной клетки, упражнения не поспособствуют полному избавлению больного от патологии.
Как правило, рекомендуют следующее:
- Гипербарическую оксигенацию.
- Физиотерапию.
- Точечный массаж грудной клетки.
- Плавание.
- Специальную лечебную физкультуру.
- Дыхательную гимнастику.
Все вышеперечисленные упражнения нужно обязательно выполнять. Это необходимо для того, чтобы предотвратить возможное прогрессирование патологии.
Килевидная деформация грудной клетки
В основном данная патология обуславливается наличием избыточного разрастания главных реберных хрящей. В этом случае грудина больного всегда выступает вперед. Это обусловлено тем, что, как правило, происходит разрастание хрящей с 5 до 7 ребра. По этой причине грудь приобретает форму киля.
При наличии такой патологии нередко происходит увеличение ее переднезаднего размера. Ребенок растет, и деформация проявляется все более заметно. Проступает видимый косметический дефект. На данном этапе позвоночник и все внутренние органы страдают незначительно. Сердце принимает каплевидную форму.
У многих пациентов возникают такие симптомы:
- Быстрая утомляемость.
- Сердцебиение (при наличии физических нагрузок).
- Сильная одышка.
Если у ребенка сильная килевидная деформация грудной клетки, то операционное вмешательство назначается тогда, когда появляются нарушения в функционировании внутренних органов. Хирургические манипуляции не показаны тем детям, которые еще не достигли пятилетнего возраста.
Диагностика и терапевтические мероприятия
Килевидная деформация подтверждается уже при первичном осмотре. Диагноз ставит хирург-ортопед. Далее пациент проходит рентгенологическое исследование. Таким образом, определяется тип и степень имеющейся патологии. После этого специалист подбирает подходящую терапию.
Если у пациента подтвердилась деформация грудной клетки, лечение не ограничивается только дыхательной и физической гимнастикой. Дело в том, что зачастую они не могут обеспечить необходимую коррекцию. Данная патология не подвержена воздействию лечебной физкультуры.
Однако грудная клетка может стать более податливой благодаря занятиям плаванием. Что касается коррекции с использованием современных ортопедических приборов, то она эффективна только в достаточно раннем возрасте. В самых тяжелых случаях специалисты вынуждены прибегать к хирургическим вмешательствам.
Килевидная деформация существенно отличается от воронкообразной формы, которая гораздо более серьезна. Первая не оказывает существенного влияния на работу всех внутренних органов. Развитие детского позвоночника также происходит в целом стабильно. В некоторых случаях наблюдаются нарушения в функционировании сердца.
Что касается современной хирургической коррекции, то она проводится только при наличии определенных косметических показаний.
Приобретенные патологии
В практике известны разные случаи нарушений развития рассматриваемой области. Одной из них считается эмфизематозная грудная клетка. Речь идет об увеличении воздушности легочных тканей.
При наличии данной патологии форма грудной клетки постепенно меняется. Это обусловлено тем, что заболевание сопровождается увеличением легких. Происходит изменение переднезаднего размера грудной клетки. Он постепенно увеличивается.
Грудь больного становится округлой формы.
Особенности паралитической формы
Эта патология, как правило, встречается при наличии заболеваний плевры и легких (хронических). В этом случае происходит уменьшение органа. То же самое происходит с боковым и переднезадним размером грудной клетки.
При этом наличествует западание межреберных промежутков. Соответственно, больным становится трудно дышать. Также хорошо видны лопатки и ключицы. Это происходит из-за того, что их расположение относительно грудины и ребер меняется.
Симметричность движений нарушается.
Ладьевидная форма
Чаще всего данная патология наблюдается у пациентов, имеющих редкое заболевание. Речь идет о сирингомиелии. При наличии этого заболевания в спинном мозге появляются полости.
Для патологии характерно изменение состава костей. Это происходит из-за того, что из них вымываются соли кальция. Кости могут деформироваться, так как становятся менее жесткими.
Болезнь сопровождается ладьевидным вдавливанием грудной клетки.
Кифосколиотический тип
Эта форма деформации возникает из-за нарушений позвоночника. Заболевание может быть следствием нижеперечисленных явлений:
- Травм.
- Сколиоза.
- Рахита.
- Туберкулеза позвоночника.
- Хирургических вмешательств.
Назначение оптимальной терапии
Большинство подобных приобретенных патологий являются следствием хронических заболеваний. Они не представляют угрозы для жизни больных.
Если у пациента врожденная деформация грудной клетки, лечение также может быть успешным. В данном случае консервативные методы неэффективны.
Хирургическое вмешательство назначается тогда, когда есть нарушения в органах грудной клетки. Также оно может быть показано, если имеется выраженный косметический дефект.
Особенности реконструкции
Во время процедуры происходит возвращение запавших частей на их места. Они фиксируются механически. При наличии килевидной деформации осуществляется усечение реберных хрящей. В случае с данной патологией хирургические вмешательства проводятся гораздо реже.
В настоящее время появляются и новые методы лечения. В участок, который нуждается в коррекции, имплантируется магнит. Второй располагается таким образом, чтобы их взаимодействие было направлено на исправление дефекта.
Некоторые косметические проблемы маскируются с помощью имплантаций силикона над местом деформации.
Источник: https://www.syl.ru/article/158950/new_deformatsiya-grudnoy-kletki-stepeni-prichinyi-lechenie-voronkoobraznaya-i-kilevidnaya-deformatsiya-grudnoy-kletki