Классификация пневмонии
В прошлом существовало несколько удачных клинических классификаций пневмоний, которые предусматривали их деление в зависимости от этиологии, клинико-морфологического варианта пневмонии, локализации и протяженности поражения, тяжести клинического течения, наличия дыхательной недостаточности и других осложнении.
Длительное время в отечественной медицинской практике преобладало деление пневмоний преимущественно по клинико-морфологическому принципу на крупозную (долевую) и очаговую пневмонию (бронхопневмонию), существенно отличающимся по морфологическим изменениям в паренхиме легкого, патогенезу, клиническим проявлениям и прогнозу. Однако в последние годы получены новые данные, свидетельствующие, что такое деление не отражает всего многообразия клинических вариантов пневмоний и, самое главное, малоинформативно с точки зрения выбора оптимальной этиотропной терапии.
Так, были показаны значительные особенности клинического течения и исходов заболевания, вызываемых внутриклеточными возбудителями пневмоний (легионеллой, микоплазмой, хламидиями и др.), грамотрицательной микрофлорой, анаэробными бактериями и т.д.
Описаны существенные особенности аспирационных пневмоний, а также пневмоний, развивающихся на фоне иммунодефицитных состояний и других сопутствующих заболеваний. Таким образом, было продемонстрировано решающее значение этиологического фактора.
По современным представлениям основой для классификации пневмоний является этиологический принцип, предусматривающий идентификацию возбудителя пневмонии В наибольшей степени такой принцип был реализован в Международной статистической классификации болезней 10-го пересмотра, 1992 г. (МКБ-Х).
Однако следует признать, что в настоящее время в реальной клинической практике не только в нашей стране, но и зарубежом этиологическая расшифровка пневмонии при первом контакте с пациентом практически невозможна.
Мало того, достоверная идентификация возбудителя пневмонии в ближайшие 4-7 дней от начала заболевания, даже в условиях хорошо оснащенного специализированного стационара, не превышает обычно 60-70%, а в амбулаторных условиях – 10%.
Тем не менее адекватная и по возможности индивидуально подобранная этиотропная терапия должна быть назначена больному незамедлительно, сразу после клинического или клинико-рентгенологического подтверждения диагноза пневмонии.
Поэтому в последние 10 лет всеобщее признание получила классификация пневмоний, предложенная Европейским обществом пульмонологов и Американским торакальным обществом и одобренная V-м Национальным конгрессом но болезням органов дыхания (Москва, 1995 г.). Согласно этой классификации, выделяют 4 основных формы пневмонии, каждая из которых отличается вполне определенным спектром наиболее вероятных возбудителей пневмонии.
- Внебольничные пневмонии (Community acquired pneumonia), развивающиеся вне стационара, в «домашних» условиях и являющиеся наиболее распространенной формой пневмонии.
- Внутрибольничные (госпитальные, нозокомиальные) пневмонии, развивающиеся не ранее, чем через 48-72 ч после поступления больного в стационар. Удельный вес этих форм пневмоний составляет 10-15% от всех случаев заболевания, однако летальность достигает и некоторых случаях 30 50% и более и связи с особой вирулентностью и резистентностью к антибактериальной терапии грамотрицательной микрофлоры, являющейся основной причиной этой формы пневмонии.
- «Атипичные» пневмонии – пневмонии, вызываемые внутриклеточными («атипичными») возбудителями (легионеллой, микоплазмой, хламидиями и др.).
- Пневмонии у больных с иммунодефицитными состояниями.
Несмотря на всю условность и внутреннюю противоречивость данной классификации, ее применение в клинической практике в настоящее время является вполне оправданным, поскольку деление пневмоний на внебольничные и госпитальные (нозокомиальные) в большинстве случаев дает возможность практикующему врачу более обоснованно подойти к выбору оптимального антибактериального лечения, причем сразу же после сбора анамнеза и клинического обследования пациента.
В то же время многие исследователи не без основания оспаривают правомочность выделения в отдельную группу так называемых «атипичных» пневмоний, поскольку последние, вызываемые преимущественно внутриклеточными возбудителями, могут развиться как в «домашних» (вне больницы), так и в госпитальных условиях. Поэтому в современных руководствах Американского и Британского торакальных обществ (2001) рекомендуется вообще избегать употребления термина «атипичные» пневмонии.
С другой стороны, все чаще обсуждается целесообразность выделения других разновидностей пневмонии, возникновение которых ассоциировано с той или иной клинической ситуацией: аспирацией желудочного содержимого, применением ИВЛ, операциями, травмами и т.п.
Помимо верификации этиологического фактора, большое значение в современной клинической классификации пневмоний придается диагностике степени тяжести пневмонии, локализации и протяженности поражения легких, диагностике осложнений пневмоний, что позволяет более объективно оцепить прогноз заболевания, выбрать рациональную программу комплексного лечения и выделить группу больных, нуждающихся в интенсивной терапии. Не вызывает сомнений, что все эти рубрики, наряду с эмпирическими или объективно подтвержденными сведениями об наиболее вероятном возбудителе заболевания, должны быть представлены в современной классификации пневмоний.
Наиболее полный диагноз пневмонии должен включать следующие рубрики:
- форму пневмонии (внебольничная, внутрибольничная, пневмония на фоне иммунодефицитных состояний и др.);
- наличие дополнительных клинико-эпидемиологических условий возникновения пневмонии;
- этиология пневмонии (верифицированный или предполагаемый возбудитель инфекции);
- локализация и протяженность;
- клинико-морфологический вариант течения пневмонии;
- степень тяжести пневмонии;
- степень дыхательной недостаточности;
- наличие осложнений.
С точки зрения правильной интерпретации клинико-рентгенологических признаков важно обращать также внимание на клинико-морфологический субстрат заболевания – очаговую или крупозную пневмонию, отличающиеся по своим клиническим проявлениям и некоторым особенностям этиологии и патогенеза.
При этом следует иметь в виду, что термины «долевая» и «крупозная» пневмония не являются синонимами в строгом смысле этого слова, поскольку поражение целой доли легкого (плевропневмония) в ряде случаев может явиться результатом формирования очаговой сливной бронхопневмонии с поражением нескольких сегментов.
С другой стороны, известны случаи, когда крупозное воспаление легких приобретает абортивное течение и завершается соответствующим поражением лишь нескольких сегментов доли легкого.
Источник: https://ilive.com.ua/health/klassifikaciya-pnevmonii_111232i15943.html
Чабрец при беременности – Здоровье и все для него
В июне на лугах зацветает чабрец – крохотный душистый кустарничек. Его характерный сильный аромат не спутаешь ни с чем. Чабрец пользуется большой популярностью в народе. Едва ли не в каждом доме можно найти эту ароматную траву. Чаще всего чай из чабреца пьют при кашле.
Не все знают, что он помогает от большого количества болезней.
Чабрец еще называют богородской травой. Уже из одного этого названия ясно, как почитают его в народе. Настоящее же имя чабреца – тимьян ползучий.
Существует много разновидностей этой травы, но все эти подвиды имеют лечебную ценность.
А как же обстоит дело с будущими мамами? Ведь многие из них любят эту душистую травку и используют ее в кулинарии или в качестве добавки к чаю. Увы, но чабрец при беременности использовать крайне нежелательно. Так, по крайней мере, считает официальная медицина.
Состав и лечебные свойства
Тимьян ползучий относится к эфиромасличным растениям. Собственно, именно маслам он обязан своим сильным ароматам. Эфирное масло чабреца очень полезно, но только не для беременных. Им вообще нужно с крайней осторожностью относиться к этим сильнодействующим веществам. Поэтому нужно твердо запомнить – эфирное масло чабреца при беременности под запретом.
Тимол – химическое соединение, которое является основным компонентом эфирного масла. Его содержание – примерно 30%. Еще одно действующее вещество – это карвакрол, его содержится около 20%. Также чабрец имеет в составе дубильные вещества, горечи, органические кислоты (урсоловая и олеаноловая), флавоноиды, камедь и др.
В медицине чабрец используется не только при сильном кашле. Его применяют как болеутоляющее, противовоспалительное, бактерицидное средство. Чабрец используют для компрессов при болях в суставах и мышцах, для полосканий при простуде, а также для ванн.
Противопоказания при беременности
Врачи по отношению к тимьяну ползучему категоричны: нельзя и все тут. Объясняют этот запрет тем, что чабрец имеет свойство незаметно повышать давление. Мало того, что давление поднимается, так еще и эффект долго держится. Снизить его потом очень непросто. Повышенное давление очень опасно для беременной женщины, так как оно может вызвать выкидыш или преждевременные роды.
Действующие вещества чабреца угнетают функцию щитовидной железы. Также он повышает кислотность.
Чабрец в больших количествах не очень хорошо действует на печень, поджелудочную и почки.
Итак, чабрец во время вынашивания ребенка противопоказан тем женщинам, у кого имеются:
- склонность или наследственная предрасположенность к гипертонии;
- гастрит или язва;
- проблемы с печенью;
- сахарный диабет;
- гипотиреоз;
- аллергия на чабрец;
- воспалительные заболевания почек.
Но что делать той женщине, которой очень хочется, вот прямо до невозможности, чая с чабрецом? В чай можно добавить щепотку травы, ничего страшного.
Чабрецом нельзя лечиться, то есть пить отвары и настои этой травы. Небольшое количество в чае, не каждый день, а лишь пару раз в неделю, вреда малышу не принесет.
Категорически запрещен чабрец при беременности лишь в одном случае: если имеет опасность выкидыша.
Важно понимать, что чабрец – растение сильнодействующее. Нельзя относиться к нему, как к безобидной травке. Даже обычному человеку ежедневное употребление чабреца в больших количествах может навредить. А женщине в интересном положении и вовсе нужно знать меру.
Как беременной лечиться с помощью чабреца
Но неужели беременная женщина должна выбросить тимьян ползучий из своей аптечки? Вовсе нет. Ведь ей нельзя пить настои и отвары, но почему бы не попробовать полоскать горло или делать компрессы.
Лечение больного горла
При простуде часто болит горло. Полоскание чабрецом поможет предотвратить осложнения. Эфирное масло тимьяна ползучего уничтожит бактерии, снимет воспаление и боль в горле. Для полосканий нужно заварить 2 ст. л. травы без стеблей стаканом кипятка. Когда остынет до комнатной температуры можно начинать полоскать. Процедуру делают часто.
Лечение стоматита и других воспалений слизистой рта
Этим же настоем нужно полоскать рот при стоматите, глоссите, воспалении десен и т. п. Сначала язвочки обрабатывают стерильным ватным тампоном, смоченным в растворе хлоргексидина 0,05%, а после полоскают рот настоем чабреца.
Если вдруг у будущей мамы разболелся зуб, а к врачу сразу не попасть, то можно попробовать прополоскать его все тем же настоем чабреца. Для усиления эффекта к тимьяну ползучему хорошо бы добавить траву перечной мяты. Оба растения обладают болеутоляющими свойствами.
Компрессы с чабрецом
При болях в мышцах и суставах поможет компресс из распаренной травы чабреца. Траву запаривают кипятком в термосе на 3-4 часа, затем слегка отжимают и накладывают на больное место. Компресс оставляют на 1-2 часа. Однако злоупотреблять такими компрессами не стоит, нужно все-таки знать причину боли и лечить ее у врача.
Местные ванночки
При экземе, раздражениях кожи можно попробовать местные ванночки для рук. Полную ванну с чабрецом при беременности принимать категорически нельзя. Пропорцию для местной ванночки рассчитывают так: 50 г травы на 1 л воды.
Траву заливают горячей водой и кипятят на среднем огне 10 минут. Настаивают, укутав в одеяла, 3 часа. Температура воды – 36 градусов, продолжительность приема 25-30 минут.
Ванночки для ног при беременности принимают только с разрешения врача.
Итак, чабрец при беременности можно использовать наружно, для полосканий и как добавку к чаю 2-3 раза в неделю, не чаще. При этом надо контролировать свое давление. Если вдруг оно начало ползти наверх, чабрец нужно сразу же исключить.
Чабрец при беременности на Diet4Health.ru
Счастье, томительное ожидание, предвкушение и даже страх – все эти чувства неизбежно сопровождают беременных женщин. И очень важно в этот период не отдаться эмоциям, а помнить и о той ответственности, которая также является неотъемлемой ее частью.
Питание во время беременности является одним из самых главных условий полноценного развития плода, благоприятного течения беременности и ее исхода.
Нормальное зачатие, процесс беременности и вскармливание ребенка – это естественные физиологические процессы, которые зачастую не требуют вмешательства врачей.
Единственное, что стоит понимать будущим мамам – от того, как они питаются все 9 месяцев, будет зависеть жизнь и здоровье их будущего ребенка. Некоторые просто-напросто не отдают себе в этом отчет, поэтому в дальнейшем возникают серьезные проблемы с развитием плода.
Более того, неправильное и несбалансированное питание будущей мамы во время вынашивания будет сказываться спустя долгие годы на самочувствии малыша. Именно в это время наиболее актуально соблюдение основ здорового образа жизни. Практически все они применимы и к беременности, хотя некоторые требуют небольших изменений.
Правильное питание при беременности наиболее актуально, так как именно от того, что ест женщина, во многом зависит, как будет развиваться ее ребенок.
Например, от того, достаточно ли беременная получает белка, зависит, будет ли хватать ребенку строительного материала. Белковое питания для беременных – это очень и очень важно.
К тому же, многие продукты оказывают самое пагубное влияние на состояние и развитие ребенка, да и на самочувствие матери. От таких продуктов, естественно, необходимо отказаться.
Имеет смысл учитывать одну важную особенность: правильное питание на ранних сроках беременности будет несколько отличаться от рациона питания беременной женщины на последних неделях.
Источник: http://Diet4Health.ru/author/rudenkvy/page/77/?random-post=1
Виды пневмонии, классификация, диагностика и причины возникновения :
В данной статье будет представлена классификация пневмоний.
Данная болезнь является патологическим состоянием, которое характеризуется острым воспалительным процессом в легких, главным образом инфекционного генеза, затрагивающим и поражающим все элементы структуры данного органа, особенно интерстициальную ткань и альвеолы. Это заболевание является достаточно распространенным и диагностируется примерно у 20 человек из 1000, а у людей пожилого возраста, преимущественно после 55 лет, подобное соотношение составляет 30:1000.
Причины возникновения пневмонии интересуют многих.
Статистика
Несмотря на то, что на сегодняшний день существует множество современных антибактериальных веществ нового поколения, которые обладают широким спектром противомикробной активности, заболеваемость пневмонией актуальна до сих пор, как и риск возникновении разнообразных серьезных осложнений этой патологии.
Смертность от пневмонии сегодня составляет примерно 10 % от всех случаев, что соответствует 5-му месту в перечне главных причин смертности среди населения. Пневмония стоит после сердечно-сосудистых и онкологических заболеваний, травм и интоксикаций вследствие отравления.
Согласно статистике ВОЗ, 17 % от всех случаев летальных исходов у детей до 4 лет в мире приходится именно на данную патологию. Виды пневмонии рассмотрим ниже.
Этиология заболевания
Данная патология отличается полиэтиологичностью, т.е. причин, которые способны спровоцировать эту болезнь, целое множество.
Воспалительные процессы бывают как инфекционного, так и неинфекционного характера, и пневмония возникает в большинстве случаев в виде осложнения определенного основного заболевания, однако может протекать изолированно, в форме самостоятельной болезни.
Тем не менее, бактериальная инфекция занимает первое место среди факторов, влекущих за собой поражение легочных тканей. Начало воспалительного процесса также может быть спровоцировано вирусной или смешанной (бактериально-вирусной) инфекцией.
Возбудители
Основными возбудителями данной патологии являются:
- Грамположительные микроорганизмы: пневмококк (Streptococcus pneumoniae) – 72–95 %, стафилококк (Staphylococcus aureus) – не более 6 %, стрептококк (Streptococcus pyogenes и другие наименее распространенные виды) – 2,8 %.
- Грамотрицательные энтеробактерии: синегнойные палочки (Pseudomonas aeruginosa) и палочки Пфейффера (Haemophilus influenzae) – не более
- Клебсиеллы (Klebsiella pneumoniae) – от 3 до 7 %, легионеллы (Legionella pneumophila), палочковидные кишечный бактерии (Escherichia coli) и др. – до 4,7 %.
- Микоплазмы (Mycoplasma pneumoniae) – то 5 % до 22 %.
- Разнообразные вирусы: аденовирус, пикорнавирус, вирус гриппа либо герпеса, на которые приходится 3–9 %.
- Грибки: кандиды (Candida), диморфные дрожжевые грибки (Histoplasma capsulatum) и т.д.
Причинами неинфекционного характера, которые способствуют развитию пневмонии, являются:
- Попадание в дыхательные пути некоторых отравляющих веществ, например, хлорофоса, паров керосина, нефти или бензина.
- Травмы грудной клетки, например, при компрессионном сдавливании, ударах, ушибах.
- Разнообразные аллергены, например, пыльца растений, микрочастицы шерсти и слюны животных, пыль, некоторые медикаментозные вещества и т. п.
- Ожог дыхательных путей.
- Последствия лучевой терапии, применяющейся в качестве метода терапии онкологических заболеваний.
Возникновение пневмонии в острой форме может быть обусловлено возбудителем основного серьезного заболевания, на фоне которого она развивается, например, сибирской язвы, скарлатины, кори, лептоспироза и некоторых других инфекций. Исходя из данного перечня возбудителей составлена классификация пневмоний.
Предпосылки возникновения
Факторами, существенно повышающими риск возникновения этой патологии у детей и подростков, можно назвать:
- Иммунодефицитные состояния наследственного характера.
- Гипоксия или внутриутробная асфиксия плода.
- Врожденные аномалии сердца или легких.
- Муковисцидоз.
- Родовые травмы.
- Гипотрофия.
- Пневмопатия.
- Раннее курение.
- Очаги инфекции хронического характера в пазухах носа и носоглотке.
- Кариес.
- Приобретенные пороки сердца.
- Ослабление иммунитета в результате частых вирусных или бактериальных инфекций.
Причины возникновения пневмонии могут быть и другие.
У взрослых людей таким факторами являются:
- Заболевания респираторного тракта хронического типа (например, бронхиты).
- Алкоголизм и курение.
- Заболевания эндокринной системы.
- Декомпенсированные стадии сердечной недостаточности.
- Иммунодефициты, в том числе при СПИДе и ВИЧ-инфекции.
- Наркомания, особенно при вдыхании наркотических средств через нос.
- Длительное нахождение в лежачем положении, к примеру, после инсультов.
- В виде осложнения после оперативных вмешательств на грудной клетке.
Эпидемия вирусной пневмонии была зафиксирована в 2017 году. СМИ сообщали о большом числе заболевших микоплазменной формой патологии в некоторых областях России. Случаи были зарегистрированы в Ярославской, Владимирской, Новгородской, Тульской и Амурской областях.
Механизм возникновения болезни
Наиболее частым возбудителем пневмонии являются пневмококки.
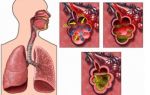
Существует три основных пути попадания болезнетворных микроорганизмов, вызывающих пневмонию, в паренхиму легких – это бронхогенный, гематогенный и лимфогенный путь. Бронхогенный считается наиболее распространенным.
При этом вредные микроорганизмы внедряются в бронхиолы с вдыхаемым воздухом, и наиболее это вероятно при наличии какого-либо воспалительного поражения носовой полости, когда отекшая слизистая не способна удерживать микробы. Возможно распространение инфекции в легкие из хронических очагов, находящихся в глотке, носовых пазухах, а также в миндалинах.
Развитию пневмонии способствует также аспирация, разнообразные медицинские манипуляции, например, бронхоскопия или интубация трахеи.
Гематогенный путь заражения возбудителем пневмонии наблюдается значительно реже. Проникновение бактерий в ткань легких с потоком крови возможно при внутриутробном заражении, сепсисе или внутривенных инъекциях наркотических веществ.
Лимфогенный путь заражения является самым редким. В данном случае возбудители проникают в лимфатическую систему, после чего с током лимфы распространяются по организму и переходят в легкие.
Одним из вышеописанных путей инфекционные агенты попадают на слизистую бронхиол, где прикрепляются и начинают размножаться, что приводит к развитию острого бронхита или бронхиолита.
Если подобный процесс не остановлен на данной стадии, то патогенные микроорганизмы через межальвеолярные перегородки выходят за пределы ветвей бронхиального древа и начинают провоцировать диффузное или очаговое воспаление интерстициальных тканей легких.
Помимо сегментов обоих легких, патологический процесс затрагивает паратрахеальные, бифуркационные и бронхопульмональные лимфоузлы.
Нарушение бронхиальной проводимости может окончиться развитием эмфиземы – патологического расширения полостей дистальных бронхиол, а также спадением пораженной доли легкого.
В альвеолах формируется слизь, которая препятствует поступлению кислорода в ткани органа.
В результате этого развивается острая дыхательная недостаточность, сопровождающаяся значительным кислородным голоданием, а при тяжелых стадиях заболевания – сердечная недостаточность.
Воспалительный процесс, вызванный вирусами, часто приводит к десквамации и некрозу эпителиальной ткани, угнетая клеточный и гуморальный иммунитет. Возникновение абсцесса типично для такой пневмонии, которая спровоцирована стафилококками.
При этом некротический очаг содержит в себе большое количество патогенных микробов, а по его периметру возникают зоны фибринозного и серозного экссудата.
Воспалительное явление серозного характера с распространением инфекции, размножающейся в зоне воспаления, весьма характерно для пневмонии, которая вызвана пневмококками.
Итак, какие же виды пневмонии существуют?
Классификация заболевания
Данная патология подразделяется на виды в зависимости от форм, стадий и возбудителей.
В зависимости от вида инфекции, пневмония бывает:
- вирусной,
- грибковой;
- бактериальной;
- микоплазменной;
- смешанной.
В зависимости от эпидемиологических данных, пневмония бывает:
- внутрибольничной;
- цитостатической;
- вентиляционной;
- аспирационной;
- внебольничной.
Что касается клинико-морфологических проявлений, то виды пневмонии таковы:
- Паренхиматозная.
- Крупозная.
- Смешанная.
- Очаговая.
- Интерстициальная.
Также выделяют виды пневмонии по степени тяжести.
В зависимости от особенностей течения болезни:
- острая затяжная;
- острая;
- атипичная.
- хроническая.
Исходя из особенностей распространения патологического процесса:
- очаговая;
- сегментарная;
- долевая;
- сливная;
- прикорневая;
- субдольковая;
- двусторонняя;
- односторонняя;
- тотальная.
Опишем некоторые виды пневмонии более подробно.
Крупозная пневмония
Данная разновидность пневмонии начинается остро и внезапно. Температура достигает максимальных показателей и держится до 10 дней, сопровождаясь ознобом и выраженной интоксикацией – цефалгией, миалгией, артралгией, сильной слабостью.
Лицо пациента выглядит осунувшимся, вокруг глаз наблюдается припухлость, а на щеках появляется лихорадочный румянец. Возможно при этом присоединение вируса герпеса, находящегося в организме, постоянно, что проявляется герпетическими высыпаниями на кромке губ и крыльях носа.
Больного данным видом пневмококковой пневмонии сильно беспокоит боль в груди и одышка. Наблюдается также кашель, сначала сухой и непродуктивный, а примерно со второго дня воспалительного процесса при кашле начинает отходить стекловидная вязкая мокрота с прожилками крови.
Количество отделяемого постепенно увеличивается, и мокрота разжижается. В чем же состоят особенности крупозной пневмонии?
В начале заболевания у пациента наблюдается везикулярное дыхание. Оно может быть ослабленным вследствие поражения плевры и ограничения дыхательных движений. Примерно на четвертый день пневмококковой пневмонии данного типа при аускультации слышны разнокалиберные сухие и влажные хрипы.
По мере накопления в альвеолах фибрина перкуторный звук начинает притупляться, крепитация исчезает, увеличивается бронхофония. Разжижение экссудата приводит к снижению или полному исчезновению бронхиального дыхания, возникновению крепитации, становящейся более грубой.
Рассасывание мокроты в респираторных путях может сопровождаться жестким везикулярным дыханием с наличием влажных хрипов.
При тяжелом течении выявляется частое поверхностное дыхание, частый аритмичный пульс, глухие тоны сердца, снижение артериального давления.
Стрептококковая пневмония
Это частое осложнение других инфекций, таких как корь, коклюш, ангина, тонзиллит, ветряная оспа и др. Но иногда стрептококки могут проникнуть в ткани легкого, при этом прочие системы организма не поражаются.
Нередко эту патологию диагностируют у детей, поскольку этому способствуют особенности физиологии и структурности легких, а также всей системы дыхания.
Пациент при данном виде недуга страдает от:
- повышенной температуры;
- озноба;
- мышечных болей;
- болей в суставах;
- одышки;
- кашля;
- выделений крови из дыхательных путей;
- снижения работоспособности.
В случае, когда стрептококками провоцируется воспалительный процесс в плевре (возникновение экссудативного плеврита), пациент может ощущать болезненность в боку.
Данный диагноз выявляют у каждого третьего ребенка при пневмонии.
Иногда патология приводит к хроническому гнойно-деструктивному ограниченному процессу в легких (абсцессу), гнойному перикардиту, клубочковому нефриту, инфекционному заражению крови (сепсису).
Диагностика пневмонии
Главным основанием для постановки диагноза служит физикальное обследование пациента (перкуссии, сбор анамнеза и аускультации легких), а также клиническая картина болезни и результаты инструментальных и лабораторных и методов исследований.
Основная диагностика пневмонии включает в себя:
- Биохимический анализ крови, в котором наблюдается, как правило, лейкоцитоз, увеличение СОЭ и количества палочкоядерных нейтрофилов.
- Рентген легких в двух проекциях, которых является основным методом диагностики и помогает выявить очаговые или диффузные поражения разной локализации размеров, интерстициальные изменения и иные признаки воспаления в легких. Рентген делается в начале болезни, контрольный снимок – на 10-й день терапии для определения ее эффективности, а затем на 30-й день, с целью подтверждения стихания воспалительного процесса.
- Бактериологический посев мокроты для идентификации инфекционного агента и определения его резистентности к антибактериальным, противогрибковым и другим медикаментам.
- Пульсоксиметрия – неинвазивный метод определения уровня насыщенности крови кислородом.
- Микроскопия слизи с окраской по Граму с целью выявления грамотрицательных и грамположительных бактерий.
- При подозрении на развитие туберкулеза назначается исследование с окраской по Цилю-Нильсену.
Как определить пневмонию без температуры?
Скрытый вид характеризует недостаточное прослушивание органов. Поэтому больному назначают тщательное обследование.
Когда стоит диагноз “пневмония”, присутствуют своеобразные симптомы без температуры. У больного зачастую бледный цвет лица, яркий румянец, указывающий на воспаление в организме. Также распознается легочный недуг по красным пятнам на щеках.
Отмечается свист во время дыхания больного. Любая физнагрузка проявляется одышкой и повышенным пульсом.
Лечение заболевания
Средняя и тяжелая форма пневмонии требует госпитализации. Неосложненное заболевание можно лечить амбулаторно, под контролем врача.
Основной в лечении данного заболевания является этиотропная терапия, которая направлена на уничтожение инфекционного возбудителя.
Учитывая то, что чаще всего диагностируется пневмония бактериального типа, этиотропное лечение состоит из курса антибиотиков.
Подбор медикаментозного препарата или их комплекса при диагнозе пневмонии осуществляется врачом исходя из состояния и возраста пациента, выраженности симптомов, наличия осложнений и аллергии на лекарственные средства.
Для лечения пневмонии используются антибиотики следующих групп:
- Полусинтетические пенициллины.
- Макролиды.
- Линкозамиды.
- Цефалоспорины.
- Фторхинолоны.
- Аминогликозиды.
- Карбапенемы.
Симптоматическое лечение заключается в следующем:
- Жаропонижающие препараты.
- Муколитики и отхаркивающие средства.
- Антигистаминные медикаменты для снятия симптомов аллергизации.
- Бронхолитики.
- Иммуномодулирующая терапия.
- Дезинтоксикационная терапия.
- Витамины.
- Кортикостероиды.
- Физиопроцедуры.
Средняя продолжительность терапии составляет примерно 14 дней.
Источник: https://www.syl.ru/article/378303/vidyi-pnevmonii-klassifikatsiya-diagnostika-i-prichinyi-vozniknoveniya
Виды пневмонии у взрослых
Пневмония – это одно из самых распространенных и опасных заболеваний современности. Она занимает пятое место среди заболеваний по смертности — ежегодно от нее умирает более 6 миллионов человек. Болеют в основном люди старше 60 лет или больные со сниженным иммунитетом.
Воспаление легких или пневмония – это воспаление легочной ткани, которое приводит к нарушению работы дыхательной системы. Болезнь передается воздушно-капельным путем, поэтому заразиться очень легко. Диагноз ставит врач терапевт или пульмонолог после рентгенографии легких и анализа мокроты больного. Все виды пневмонии у взрослых можно классифицировать по нескольким признакам.
Классификация по причине заболевания
Этиология заболевания полностью определяет ход лечения. Тип возбудителя обнаруживают во время анализа мокроты. По причине, вызвавшей заболевание, пневмония делится на несколько видов:
- вирусная;
- бактериальная;
- хламидиозная;
- грибковая;
- смешанная.
Классификация по клинико-морфологическим признакам
По характеру и клиническим проявлениям пневмония бывает:
- Крупозная – воспаление, захватывающее одну или несколько долей легкого, при которой в альвеолах накапливается фибринозная жидкость и нарушается газообмен.
- Очаговая – воспалительный процесс, который локализуется в небольших дольках (очагах) и начинается после воспаления бронхов или на фоне других инфекционных заболеваний.
- Интерстициальная – воспаление ткани между сосудами и альвеолами, которое приводит к нарушению обмена кислородом в тканях.
- Гнойная – осложненная пневмония с небольшими гнойными полостями (размером до 2 см). Запущенная гнойная пневмония у взрослых может привести к абсцессу.
Классификация по локализации воспаления
В зависимости от того, какая степень поражения бывает односторонняя (поражено одно легкое) и двусторонняя (поражены оба легкие) пневмония у взрослых. Их можно разделить на несколько подвидов:
- очаговая – сосредоточена в одном или нескольких очагах;
- сегментарная – распространяется на один или несколько сегментов легкого;
- долевая – охватывает одну или несколько долей легкого;
- сливная – тяжелая форма очаговой пневмонии, когда несколько очагов сливаются в один;
- тотальная – распространяется по всему органу;
- прикорневая – развивается у корней легких.
Классификация по условиям возникновения заболевания
В связи с ограниченными возможностями и длительностью диагностики, установить причину бывает непросто, поэтому для адекватного лечения очень важно знать условия, при которых возникла болезнь. В соответствии с этим пневмония бывает:
- негоспитальная – развивается за пределами стационара;
- госпитальная – заболевание, которое появилось в течение 48 или более часов после госпитализации больного, при отсутствии у него других инфекционных заболеваний;
- аспирационная – возникает из-за попадания содержимого рта или желудка в легкие;
- пневмония у людей с тяжелыми нарушениями иммунитета.
Симптомы
Независимо от причины появления, все разновидности пневмонии у взрослых сопровождаются характерными симптомами:
- повышение температуры тела, сопровождающееся ознобом;
- кашель с обильным выделением мокроты;
- одышка;
- боль в груди, которая усиливается при кашле.
Лечение
Лечение воспаления легких любой этиологии помимо медикаментозной терапии включает ряд мероприятий, поэтому зачастую требуется госпитализация. Для эффективного лечения назначают антибиотики, противовоспалительные, отхаркивающие препараты, а также ингаляции, массаж грудной клетки, дыхательную гимнастику, физиотерапию (электрофорез).
Пневмония – это тяжелое инфекционно-воспалительное заболевание, которое приводит к нарушению функции дыхания и может спровоцировать гипоксию.
Для профилактики заболевания нужно избегать переохлаждения, принимать витамины и иммуностимулирующие препараты, отказаться от чрезмерного употребления алкоголя и табака.
Своевременная диагностика и правильное лечение могут не только помочь быстро выздороветь, но и избежать неприятных осложнений и летального исхода.
Источник: http://vlegkih.ru/pnevmoniya/vidy-pnevmonii-kotoraya-voznikaet-u-vzroslyx.html
Виды пневмонии легких у взрослых и детей: классификация
Виды пневмоний легких у взрослых и детей: классификация.
Инфекционное поражение респираторных отделов легких носит название пневмония.
Заболевание имеет различную классификацию по тяжести, течению, расположению и другим характеристикам.
Термин пневмония определяет острый фактор воспаления.
В международной классификации заболеваний, которая принята ВОЗ (Всемирной организацией здравоохранения), раздел «острая пневмония» отсутствует.
Классификация пневмоний МКБ постоянно подвергается изменениям, медицинская наука развивается, современные дополнения помогают корректно подбирать антибактериальную терапию для облегчения состояния больных.
Сегодня ВОЗ выделяет несколько видов пневмококковой инфекции у детей и взрослых.
Критерии основываются на этиологии возбудителя, локализации и протяженности процесса, условиях и сроках появления, клинических категориях больных.
Разновидности пневмонии по клинически-анатомическим признакам
Виды пневмонии разделяются по силе заболевания, в этом случае классификация происходит исходя из локализации.
Распределение происходит по следующим особенностям:
- очаговая – занимает небольшой участок легкого;
- сегментарная – поражает сегменты легкого;
- долевая – захватывает верхнюю, нижнюю или среднюю долю легкого;
- сливная – из мелких очагов образуется крупный;
- тотальная – легкое поражается целиком.
Исходя из данных ВОЗ, при тотальной пневмонии часто остаются зоны фиброза, не всегда возможно добиться полного регресса. Участки фиброза способствуют возникновению повторного воспаления легких.
Международная классификация
С развитием медицинской науки классификация пневмоний несколько раз менялась.
На настоящий момент утратило свое значение разделение заболевания на атипичную и типичную форму.
Было доказано, что пневмония, которая была вызвана «атипичными» возбудителями, часто имеет признаки типичной формы. Часто бывает и по-другому.
Не делят пневмонию на острую и хроническую болезнь. Заболевание сразу имеет острое течение, поэтому в классификации ВОЗ исключается разбивка пневмонии на подобные значения.
Сегодня принята классификация пневмоний, предложенная Американским торакальным обществом и Европейским обществом пульмонологов. Классификация получила одобрение на национальном конгрессе в Москве (1995 год).
В международную классификацию входит:
- Внебольничные формы. Они развиваются в домашней среде, вне стационарных условий. Являются самой распространенной формой заболевания.
- Внутрибольничные пневмококковые инфекции. Другое название – госпитальные, нозокомиальные заболевания легких.
Воспаление развивается через определенное количество часов после прибытия пациента в стационар или после завершения лечения во врачебном заведении. По статистике данная форма инфекций составляет около 15% от всех случаев болезни, при этом летальность при таком заболевании высокая.
- Аспирационные пневмонии. Форма фиксируется у больных с заболеваниями ЦНС, алкоголиков, лиц, страдающих рвотой.
- Воспалительные процессы в легких при иммунодефицитных состояниях.
Заболевание встречается у наркоманов, больных с ВИЧ-инфекцией и получающих иммуносупрессивную терапию.
Классификация по степени поражения и течению болезни
Пневмонию различают также по степени поражения.
Существуют следующие подвиды:
- одностороннее поражение — болезнь захватила одно легкое;
- двусторонняя пневмония – поражение затронуло два легких.
Еще одна классификация – по тяжести протекания.
Степень тяжести бывает:
- легкая;
- средняя;
- тяжелая.
На легкой стадии обычно не наблюдаются патологические процессы, потребность в госпитализации на этом уровне необходима в редком случае.
На средней стадии больной нуждается в госпитализации, исходя из медицинских показаний, его направляют в терапевтическое или пульмонологическое отделение.
На тяжелой стадии больным необходимо длительное лечение, требуется интенсивная терапия в условиях стационара.
При тяжелой пневмонии прогноз неблагоприятный, выражена острая дыхательная недостаточность. На этой стадии высок уровень смертности.
Течение заболевания может быть острым и затяжным. К затяжным пневмониям относят течение болезни, которое не проходит в четырехнедельный период, хотя осуществляется своевременная антибактериальная терапия.
Затяжные пневмонии могут протекать как вторичное заболевание. На этом фоне часто возникновение осложнений.
Классификация по возбудителю
В эту группу входят пневмонии, вызванные различными возбудителями.
Разновидности следующие:
- Бактериальная форма развивается из-за поражений легких грамотрицательными и грамположительными бактериями. Внутрибольничная форма чаще всего вызывается штаммами синегнойной палочки, энтеробактерий, гемофильной палочки, золотистого стафилококка, анаэробов, а также палочки Фридлендера.
Внебольничная форма инициируется гемофильной палочкой и пневмококками.
- Вирусные формы вызываются благодаря вирусам гриппа, риновирусами, респираторно-синцитиальным вирусом. Иногда это бывают вирусы краснухи, кори, коклюша.
- Грибковые пневмонии.
Возбудителями являются грибы различных категорий, к основным представителям относятся плесневые, дрожжеподобные, эндемично диморфные, пневмоцисты. Часто выявляются грибы кандида, пневмоцисты, аспергиллы.
- Воспаление, вызванное гельминтами.
- Болезнь, вызванная простейшими возбудителями.
При бактериальной-вирусной ассоциации ставят диагноз смешанная пневмония.
Классификация российского респираторного общества
Согласно рекомендациям отечественного респираторного общества в классификации должны присутствовать следующие категории:
- Внебольничная группа воспалений. В нее входит типичная форма, она проявляется у больных с нарушением иммунитета и включает в себя бактериальные, вирусные, грибковые, микобактериальные, паразитарные течения. В эту группу относятся больные с ВИЧ и прочими патологическими состояниями, а также пациенты с абсцессом легкого.
- Нозокомиальная группа. В нее входят собственно нозокомиальные, вентиляторассоциированные формы. Это нозокомиальная пневмония у больных с нарушением иммунитета, получающих цитостатическую терапию, у реципиентов донорских органов.
- Группа болезней, связанных с оказанием медицинской помощи. В нее включаются заболевания у жителей домов престарелых. Воспаление отмечается у пациентов, получавших антибактериальную терапию в трехмесячный промежуток, больных, госпитализированных на двое и более суток в трехмесячный период до заболевания, имеющих иммунодефицитные состояния, пребывающих в учреждениях длительного ухода, осуществляющих лечение препаратом «хроническая почка» в течение 30 суток и более.
Профилактика
Для предотвращения пневмококковой инфекции ВОЗ рекомендует вакцинацию взрослого населения.
ВОЗ утверждает, что профилактика посредством иммунизации является наиболее успешным видом медицинской помощи.
По данным ВОЗ вакцинация позволяет предотвратить около двух миллионов смертей ежегодно.
Причины развития пневмонии
Согласно ВОЗ основной причиной развития пневмонии является атака болезнетворных микроорганизмов, но механизмы защиты у здоровых людей не дают им развиваться.
ВОЗ относит к факторам риска возникновение воспалительного процесса в легких следующие обстоятельства:
- пожилой возраст. У людей старше 65 лет угнетается кашлевой рефлекс.
- грудной возраст, период новорожденности. У детей этого возраста иммунная система развита не полностью.
- состояния и заболевания, сопровождающиеся потерей сознания. К ним относятся эпилепсия, черепно-мозговые травмы, алкогольное опьянение и другое.
- болезни органов дыхания, курение;
- заболевания, снижающие нормальную деятельность иммунитета;
- неблагоприятные условия быта, плохое питание;
- длительное нахождение больных людей в положении лежа.
Некоторые классификации пневмоний сегодня уже не применяются. Выделение «атипичной» формы неправомочно и оспаривается.
Пневмония остается опасным заболеванием, ВОЗ регулярно обновляет технические рекомендации для стран при лечении этой болезни.
По данным Всемирной организации здравоохранения с помощью квалифицированного лечения можно сохранить до миллиона жизней ежегодно.
Классификация пневмоний: этиология и патогенез Ссылка на основную публикацию
Источник: https://pneumonia03.ru/types/klassifikaciya-pnevmonii