10. Пневмония: этиология, патогенез
Пневмония – острое инфекционно-воспалительное заболевание легких с вовлечением всех структурных элементов легочной ткани с обязательным поражением альвеол и развитием в них воспалительной экссудации.
Эпидемиология: заболеваемость острой пневмонией 10,0-13,8 на 1.000 населения, среди лиц > 50 лет – 17 на 1.000.
ЭтИология:
А) внебольничных (внегоспитальных) пневмоний:
1.
Streptococcus pneumoniae (пневмококк) – 70-90% всех больных внебольничной пневмонией
2. Haemophilus influenzae (гемофильная палочка)
3. Mycoplasma pneumonaiae
4. Chlamydia pneumoniae
5. Legionella pneumophila
6. Другие возбудители: Moraxella catarralis, Klebsiella pneumoniae, Esherichia coli, Staphylococcus aureus, Streptococcus haemoliticus.
Б) Внутрибольничных (госпитальных / нозокомиальных) пневмоний (т. е. пневмоний, Развивающихся через 72 ч после госпитализации При исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар И до 72 ч после выписки):
1.
Грамположительная флора: Staphylococcus aureus
2. Грамотрицательная флорма: Pseudomonas aeruginosa, Klebsiella pneumoniae, Escherichia coli, Proteus mirabilis, Haemophilus influenzae, Enterobacter, Serratia
3. Анаэробная флора: грамположительная (Peptostreptococcus и др.) и грамотрицательная (Fusobacterium, Bacteroides и др.)
Больное влияние на этиологию и характер течения госпитальных пневмоний оказывает Специфика лечебного учреждения.
В) пневмоний при иммунодефицитных состояниях (врожденных иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия): пневмоцисты, патогенные грибы, цитомегаловирусы.
Факторы, предрасполагающие к развитию пневмонии:
1) нарушение взаимодействия верхних дыхательных путей и пищевода (алкогольный сон, наркоз с интубацией, эпилепсия, травмы, инсульты, заболевания ЖКТ: рак, стриктура пищевода и др.)
2) заболевания легких и грудной клетки со снижением местной защиты дыхательных путей (муковисцидоз, кифосколиоз)
3) инфекция синусовых пазух (лобных, гайморовых и др.)
4) общеослабляющие организм факторы (алкоголизм, уремия, СД, переохлаждение и др.)
5) иммунодефицитные состояния, лечение иммунодепрессантами
6) путешествия, контакт с птицами (хламидийная пневмония), кондиционерами (легионеллезная пневмония)
Патогенез пневмонии:
1.
Проникновение возбудителей пневмонии в респираторные отделы легких бронхогенным (наиболее часто), гематогенным (при сепсисе, эндокардите трехстворчатого клапана, септическом тромбофлебите тазовых вен, общеинфекционных заболеваниях), per continuinatem (непосредственно из соседних пораженных органов, например, при абсцессе печени), лимфогенным путями с последующей адгезией на эпителиальных клетках бронхопульмональной системы. При этом пневмония развивается лишь при нарушении функции системы местной бронхопульмональной защиты, а также при снижении общей реактивности организма и механизмов неспецифической защиты.
2. Развитие под влиянием инфекции локального воспалительного процесса и его распространение по легочной ткани.
Часть микрорганизмов (пневмококк, клебсиелла, кишечная палочка, гемофильная палочка) продуцируют вещества, усиливающие сосудистую проницаемость, в результате пневмония, начинаясь с небольшого очага, далее распространяется по легочной ткани в виде «масляного пятна» через альвеолярные поры Кона.
Другие микроорганизмы (стафилококки, синегнойная палочка) выделяют экзотоксины, разрушающие легочную ткань, в результате чего образуются очаги некроза, которые, сливаясь, формируют абсцессы. Большую роль в развитии пневмонии играет продукция лейкоцитами цитокинов (ИЛ-1, 6, 8 и др.
), стимулирующих хемотаксис макрофагов и других эффекторных клеток.
3. Развитие сенсибилизации к инфекционным агентам и иммуно-воспалительных реакций (при гиперергической реакции организма развивается долевая пневмония, при нормо — или гипергической – очаговая пневмония).
4. Активация перекисного окисления липидов и протеолиза в легочной ткани, оказывающих непосредственное повреждающее влияние на легочную ткань и способствующих развитию в ней воспалительного процесса.
Классификация пневмонии:
I. Этиологические группы пневмоний
II. Эпидемиологические группы пневмоний: внегоспитальная (внебольничная, домашная, амбулаторная); госпитальная (нозокомиальная, внутрибольничная); атипичная (т. е. вызываемая внутриклеточными патогенами – легионеллами, микоплазмами, хламидиями); пневмонии у больных иммунодефицитными состояниями и на фоне нейтропении.
III. По локализации и протяженности: односторонняя (тотальная, долевая, полисегментарная, сегментарная, центральная (прикорневая) и двусторонняя.
IV. По степени тяжести: тяжелая; средней тяжести; легкая или абортивная
V. По наличию осложнений (легочных и внелегочных): осложненная и неосложненная
VI. В зависимости от фазы заболевания: разгар, разрешение, реконвалесценция, затяжное течение.
Основные клинические проявления пневмонии.
Можно выделить ряд клинических синдромов пневмонии: 1) интоксикационный; 2) общевоспалительных изменений; 3) воспалительных изменений легочной ткани; 4) поражения других органов и систем.
1. Легочные проявления пневмонии:
А) кашель – вначале сухой, у многих в 1-ые сутки в виде частого покашливания, на 2-ые сутки кашель с трудноотделяемой мокротой слизисто-гнойного характера; у больных долевой пневмонией часто появляется «ржавая» мокрота в связи с появлением в ней большого количества эритроцитов.
Б) боли в грудной клетке – наиболее характерны для долевой пневмонии, обусловлены вовлечением в процесс плевры (плевропневмония) и нижних межреберных нервов.
Боль появляется внезапно, она достаточно интенсивная, усиливается при кашле, дыхании; при выраженной боли отмечается отставание соответствующей половины грудной клетки в акте дыхания, больной «щадит ее» и придерживает рукой.
При очаговой пневмонии боль может быть слабо выраженной или отсутствовать.
В) одышка – ее выраженность зависит от протяженности пневмонии; при долевой пневмонии может наблюдаться значительное тахипноэ до 30-40 мин, лицо при этом бледное, осунувшееся, с раздувающимися при дыхании крыльями носа. Одышка нередко сочетается с ощущением «заложенности в груди».
Г) физикальные признаки локального легочного воспаления:
1) притупление (укорочение) перкуторного звука соответственно локализации воспалительного очага (всегда четко определяется при долевой и не всегда выражено при очаговой пневмонии)
Источник: http://uchenie.net/10-pnevmoniya-etiologiya-patogenez/
Сепсис при пневмонии: лечение, симптомы и причины
Сепсис является одним из наиболее тяжелых осложнений, возникающих при воспалении легких. Оно характеризуется попаданием в кровяное русло различных токсинов и инфекций. В результате, микробы разносятся кровью в органы, среди которых, и легкие. Это приводит к появлению в легочной ткани множественных небольших воспалительных очагов, нередко сливающихся друг с другом в абсцессы.
Основные положения и причины возникновения
Сепсис при пневмонии – это состояние, при котором происходит проникновение инфекции в кровяное русло. В таком случае возбудитель начинает разноситься по всему организму больного, выделяя в кровь токсины, которые затем попадают во все органы и ткани.
В официальной классификации заболеваний данный термин отсутствует. Наиболее подвержены септической пневмонии следующие группы людей:
- Больные, страдающие иммунодефицитом.
- Люди преклонного возраста, находящиеся в домах престарелых.
- Пациенты, проходящие стационарное лечение.
- Новорожденные дети, которые находятся на первых месяцах жизни, а также дети, страдающие гипотрофией.
- Инъекционные наркоманы.
Основными возбудителями заболевания являются стрептококки, стафилококки, пневмококки и т. д. При этом, от того, к какой группе относится пациент, во многом зависит тип возбудителя болезни:
- у стационарных больных и детей септическая пневмония чаще всего возникает из-за деятельности стафилококка;
- у наркоманов основным провокатором заболевания является гемофильная палочка (в некоторых случаях – пневмококки);
- провокатором заболевания у больных СПИДом являются пневмоцисты.
В некоторых случаях сепсис при пневмонии развивается под влиянием смешанной микрофлоры.
Наиболее частыми осложнениями данного заболевания считается образование полостей в легких и некрозы. Появление полостей происходит вследствие гнойных процессов в тканях легких, которые попросту разлагаются некротической жидкостью. Возможен также и абсцесс, выявить расположение которого позволяет рентген.
Если болезнь не лечится в течение длительного времени, то возможно возникновение легочной паренхимы с последующей деформацией бронхов. Образуются множественные полости гнойного характера, которые отделяются от здоровой ткани фиброзной стенкой. При отсутствии лечения легкие начинают постепенно отмирать.
Симптоматика заболевания
Для сепсиса при пневмонии характерен выраженный синдром интоксикации, при котором наблюдается озноб, повышение температуры и потемнение кожи. Это свидетельствует о наличии во внутренних органах множественных очагов кровоизлияния в слизистые и кожные покровы.
Проявления сепсиса в клинической картине болезни преобладают следующие симптомы:
- Общее состояние пациента является весьма тяжелым. Наблюдается адинамия, бледность и даже синеватый оттенок кожи, заторможенность.
- Полное отсутствие аппетита, из-за которого пациент начинает интенсивно терять вес.
- Наличие несильного кашля, который усиливается при абсцедировании. Начинается выделяться большое количество мокроты (около 200 мл в сутки).
- Ввиду затрудненности дыхания, пациент дышит открытым ртом, появляются приступы удушья.
- Высокая, не сбивающаяся температура, сильный озноб, лихорадочное состояние.
- В виде осложнений могут проявляться признаки гнойного отита, плеврита, менингита, перикардита, абсцедирования и т. д.
Источник: https://medic-online.net/128291/sepsis-pri-pnevmonii-lechenie-simptom/
Сепсис
Сепсис (заражение крови) – вторичное инфекционное заболевание, вызванное попаданием патогенной флоры из первичного локального инфекционного очага в кровяное русло. Сегодня ежегодно в мире диагностируется от 750 до 1,5 млн. случаев сепсиса.
По статистике, чаще всего сепсисом осложняются абдоминальные, легочные и урогенитальные инфекции, поэтому данная проблема наиболее актуальная для общей хирургии, пульмонологии, урологии, гинекологии. В рамках педиатрии изучаются проблемы, связанные с сепсисом новорожденных.
Несмотря на использование современных антибактериальных и химиотерапевтических препаратов, летальность от сепсиса остается на стабильно высоком уровне – 30-50%.
Классификация сепсиса
Формы сепсиса классифицируются в зависимости от локализации первичного инфекционного очага. На основании этого признака различают первичный (криптогенный, эссенциальный, идиопатический) и вторичный сепсис. При первичном сепсисе входные ворота обнаружить не удается. Вторичный септический процесс подразделяется на:
- хирургический – развивается при заносе инфекции в кровь из послеоперационной раны
- акушерско-гинекологический – возникает после осложненных абортов и родов
- уросепсис – характеризуется наличием входных ворот в отделах мочеполового аппарата (пиелонефрит, цистит, простатит)
- кожный – источником инфекции служат гнойные заболевания кожи и поврежденные кожные покровы (фурункулы, абсцессы, ожоги, инфицированные раны и др.)
- перитонеальный (в т. ч. билиарный, кишечный) – с локализацией первичных очагов в брюшной полости
- плевро-легочный – развивается на фоне гнойных заболеваний легких (абсцедирующей пневмонии, эмпиемы плевры и др.)
- одонтогенный – обусловлен заболеваниями зубочелюстной системы (кариесом, корневыми гранулемами, апикальным периодонтитом, периоститом, околочелюстными флегмонами, остеомиелитом челюстей)
- тонзиллогенный – возникает на фоне тяжелых ангин, вызванных стрептококками или стафилококками
- риногенный – развивается вследствие распространения инфекции из полости носа и придаточных пазух, обычно при синуситах
- отогенный – связан с воспалительными заболеваниями уха, чаще гнойным средним отитом.
- пупочный – встречается при омфалите новорожденных
По времени возникновения сепсис подразделяется на ранний (возникает в течение 2-х недель с момента появления первичного септического очага) и поздний (возникает позднее двухнедельного срока).
По темпам развития сепсис может быть молниеносным (с быстрым развитием септического шока и наступлением летального исхода в течение 1-2 суток), острым (длительностью 4 недели), подострым (3-4 месяца), рецидивирующим (продолжительностью до 6 месяцев с чередованием затуханий и обострений) и хроническим (продолжительностью более года).
Сепсис в своем развитии проходит три фазы: токсемии, септицемии и септикопиемии. Фаза токсемии характеризуется развитием системного воспалительного ответа вследствие начала распространения микробных экзотоксинов из первичного очага инфекции; в этой фазе бактериемия отсутствует.
Септицемия знаменуется диссеминацией возбудителей, развитием множественных вторичных септических очагов в виде микротромбов в микроциркуляторном русле; наблюдается стойкая бактериемия.
Для фазы септикопиемии характерно образование вторичных метастатических гнойных очагов в органах и костной системе.
Важнейшими факторами, приводящими к срыву противоинфекционной резистентности и развитию сепсиса, выступают:
- со стороны макроорганизма – наличие септического очага, периодически или постоянно связанного с кровяным или лимфатическим руслом; нарушенная реактивность организма
- со стороны инфекционного возбудителя – качественные и количественные свойства (массивность, вирулентность, генерализация по крови или лимфе)
Ведущая этиологическая роль в развитии большинства случаев сепсиса принадлежит стафилококкам, стрептококкам, энтерококкам, менингококкам, грамотрицательной флоре (синегнойной палочке, кишечной палочке, протею, клебсиелле, энтеробактер), в меньшей степени – грибковым возбудителям (кандидам, аспергиллам, актиномицетам).
Выявление в крови полимикробных ассоциаций в 2,5 раза увеличивает уровень летальности больных сепсисом. Возбудители могут попадать в кровь из окружающей среды или заноситься из очагов первичной гнойной инфекции.
Велико значение внутрибольничной инфекции: ее росту способствует широкое применение инвазивных диагностических процедур, иммуносупрессивных лекарственных препаратов (глюкокортикоидов, цитостатиков).
В условиях иммунодефицита, на фоне травмы, операционного стресса или острой кровопотери инфекция из хронических очагов беспрепятственно распространяется по организму, вызывая сепсис.
Развитию сепсиса более подвержены недоношенные дети, больные, длительно находящиеся на ИВЛ, гемодиализе; онкологические, гематологические пациенты; больные сахарным диабетом, ВИЧ-инфекцией, первичными и вторичными иммунодефицитами.
Механизм развития сепсиса многоступенчатый и очень сложный. Из первичного инфекционного очага патогены и их токсины проникают в кровь или лимфу, обуславливая развитие бактериемии.
Это вызывает активацию иммунной системы, которая реагирует выбросом эндогенных веществ (интерлейкинов, фактора некроза опухолей, простагландинов, фактора активации тромбоцитов, эндотелинов и др.), вызывающих повреждение эндотелия сосудистой стенки.
В свою очередь, под воздействием медиаторов воспаления активизируется каскад коагуляции, что в конечном итоге приводит к возникновению ДВС-синдрома.
Кроме этого, под влиянием высвобождающихся токсических кислородсодержащих продуктов (оксида азота, перекиси водорода, супероксидов) снижается перфузия, а также утилизация кислорода органами. Закономерным итогом при сепсисе является тканевая гипоксия и органная недостаточность.
Симптоматика сепсиса крайне полиморфна, зависит от этиологической формы и течения заболевания. Основные проявления обусловлены общей интоксикацией, полиорганными нарушениями и локализацией метастазов.
В большинстве случаев начало сепсиса острое, однако у четверти больных наблюдается так называемый предсепсис, характеризующийся лихорадочными волнами, чередующимися с периодами апирексии.
Состояние предсепсиса может не перейти в развернутую картину заболевания в том случае, если организму удается справиться с инфекцией.
В остальных случаях лихорадка принимает интермиттирующую форму с выраженными ознобами, сменяющимися жаром и потливостью. Иногда развивается гипертермия постоянного типа.
Состояние больного сепсисом быстро утяжеляется. Кожные покровы приобретают бледновато-серый (иногда желтушный) цвет, черты лица заостряются. Могут возникать герпетические высыпания на губах, гнойнички или геморрагические высыпания на коже, кровоизлияния в конъюнктиву и слизистые оболочки. При остром течении сепсиса у больных быстро возникают пролежни, нарастает обезвоживание и истощение.
В условиях интоксикации и тканевой гипоксии при сепсисе развиваются полиорганные изменения различной степени тяжести.
На фоне лихорадки отчетливо выражены признаки нарушения функций ЦНС, характеризующиеся заторможенностью или возбуждением, сонливостью или бессонницей, головными болями, инфекционными психозами и комой.
Сердечно-сосудистые нарушения представлены артериальной гипотонией, ослаблением пульса, тахикардией, глухостью сердечных тонов. На этом этапе сепсис может осложниться токсическим миокардитом, кардиомиопатией, острой сердечно-сосудистой недостаточностью.
На происходящие в организме патологические процессы дыхательная система реагирует развитием тахипноэ, инфаркта легкого, респираторного дистресс-синдрома, дыхательной недостаточности.
Со стороны органов ЖКТ отмечается анорексия, возникновение «септических поносов», чередующихся с запорами, гепатомегалии, токсического гепатита.
Нарушение функции мочевыделительной системы при сепсисе выражается в развитии олигурии, азотемии, токсического нефрита, ОПН.
В первичном очаге инфекции при сепсисе также происходят характерные изменения. Заживление ран замедляется; грануляции становятся вялыми, бледными, кровоточащими. Дно раны покрывается грязно-сероватым налетом и участками некрозов. Отделяемое приобретает мутный цвет и зловонный запах.
Метастатические очаги при сепсисе могут выявляться в различных органах и тканях, что обусловливает наслоение дополнительной симптоматики, свойственной гнойно-септическому процессу данной локализации. Следствием заноса инфекции в легкие служит развитие пневмонии, гнойного плеврита, абсцессов и гангрены легкого. При метастазах в почки возникают пиелиты, паранефриты.
Появление вторичных гнойных очагов в опорно-двигательной системе сопровождается явлениями остеомиелита и артрита. При поражении головного мозга отмечается возникновение церебральных абсцессов и гнойного менингита.
Возможно наличие метастазов гнойной инфекции в сердце (перикардит, эндокардит), мышцах или подкожной жировой клетчатке (абсцессы мягких тканей), органах брюшной полости (абсцессы печени и др.).
Осложнения сепсиса
Основные осложнения сепсиса связаны с полиорганной недостаточностью (почечной, надпочечниковой, дыхательной, сердечно-сосудистой) и ДВС-синдромом (кровотечения, тромбоэмболии).
Тяжелейшей специфической формой сепсиса является септический (инфекционно-токсический, эндотоксический) шок. Он чаще развивается при сепсисе, вызванном стафилококком и грамотрицательной флорой.
Предвестниками септического шока служат дезориентация больного, видимая одышка и нарушение сознания. Быстро нарастают расстройства кровообращения и тканевого обмена.
Характерны акроцианоз на фоне бледных кожных покровов, тахипноэ, гипертермия, критическое падение АД, олигурия, учащение пульса до 120-160 уд. в минуту, аритмия. Летальность при развитии септического шока достигает 90%.
Диагностика сепсиса
Распознавание сепсиса основывается на клинических критериях (инфекционно-токсической симптоматике, наличии известного первичного очага и вторичных гнойных метастазов), а также лабораторных показателях (посев крови на стерильность).
Вместе с тем, следует учитывать, что кратковременная бактериемия возможна и при других инфекционных заболеваниях, а посевы крови при сепсисе (особенно на фоне проводимой антибиотикотерапии) в 20-30% случаев бывают отрицательными.
Поэтому посев крови на аэробные и анаэробные бактерии необходимо проводить минимум трехкратно и желательно на высоте лихорадочного приступа. Также производится бакпосев содержимого гнойного очага. В качестве экспресс-метода выделения ДНК возбудителя сепсиса используется ПЦР.
В периферической крови отмечается нарастание гипохромной анемии, ускорение СОЭ, лейкоцитоз со сдвигом влево.
Дифференцировать сепсис необходимо от лимфогранулематоза, лейкемии, брюшного тифа, паратифов А и В, бруцеллеза, туберкулеза, малярии и других заболеваний, сопровождающихся длительной лихорадкой.
Лечение сепсиса
Пациенты с сепсисом госпитализируются в отделение интенсивной терапии. Комплекс лечебных мероприятий включает в себя антибактериальную, дезинтоксикационную, симптоматическую терапию, иммунотерапию, устранение белковых и водно-электролитных нарушений, восстановление функций органов.
С целью устранения источника инфекции, поддерживающего течение сепсиса, проводится хирургическое лечение.
Оно может заключаться во вскрытии и дренировании гнойного очага, выполнении некрэктомии, вскрытии гнойных карманов и внутрикостных гнойников, санации полостей (при абсцессе мягких тканей, флегмоне, остеомиелите, перитоните и др.).
В некоторых случаях может потребоваться резекция или удаление органа вместе с гнойником (например, при абсцессе легкого или селезенки, карбункуле почки, пиосальпинксе, гнойном эндометрите и др.).
Борьба с микробной флорой предполагает назначение интенсивного курса антибиотикотерапии, проточное промывание дренажей, местное введение антисептиков и антибиотиков. До получения посева с антибиотикочувствительностью терапию начинают эмпирически; после верификации возбудителя при необходимости производится смена противомикробного препарата.
При сепсисе для проведения эмпирической терапии обычно используются цефалоспорины, фторхинолоны, карбапенемы, различные комбинации препаратов. При кандидосепсисе этиотропное лечение проводится амфотерицином В, флуконазолом, каспофунгином.
Антибиотикотерапия продолжается в течение 1-2 недель после нормализации температуры и двух отрицательных бакпосевов крови.
Дезинтоксикационная терапия при сепсисе проводится по общим принципам с использованием солевых и полиионных растворов, форсированного диуреза.
С целью коррекции КОС используются электролитные инфузионные растворы; для восстановления белкового баланса вводятся аминокислотные смеси, альбумин, донорская плазма.
Для борьбы с бактериемией при сепсисе широко используются процедуры экстракорпоральной детоксикации: плазмаферез, гемосорбция, гемофильтрация. При развитии почечной недостаточности применяется гемодиализ.
Иммунотерапия предполагает использование антистафилококковой плазмы и гамма-глобулина, переливание лейкоцитарной массы, назначение иммуностимуляторов.
В качестве симптоматических средств используются сердечно-сосудистые препараты, анальгетики, антикоагулянты и др.
Интенсивная медикаментозная терапия при сепсисе проводится до стойкого улучшения состояния больного и нормализации показателей гомеостаза.
Прогноз и профилактика сепсиса
Исход сепсиса определяется вирулентностью микрофлоры, общим состоянием организма, своевременностью и адекватностью проводимой терапии.
К развитию осложнений и неблагоприятному прогнозу предрасположены больные пожилого возраста, с сопутствующими общими заболеваниями, иммунодефицитами. При различных видах сепсиса летальность составляет 15-50%.
При развитии септического шока вероятность летального исхода крайне высока.
Профилактические меры в отношении сепсиса состоят в устранении очагов гнойной инфекции; правильном ведении ожогов, ран, локальных инфекционно-воспалительных процессов; соблюдении асептики и антисептики при выполнении лечебно-диагностических манипуляций и операций; предупреждении госпитальной инфекции; проведении вакцинации (против пневмококковой, менингококковой инфекции и др.).
Источник: http://www.krasotaimedicina.ru/diseases/hematologic/sepsis
Септическая пневмония: симптомы и лечение
Септическая пневмония — это крайне тяжёлое воспаление лёгких, развившееся на фоне сепсиса.
Главным предрасполагающим фактором к возникновению сложнейшей патологии наличие у пациентов серьёзных нарушений со стороны иммунной системы (например, иммунодефицитные состояния).
В группу риска попадают новорождённые с внутриутробной инфекцией, пожилые люди, ВИЧ-инфицированные и др. Нельзя не отметить, что септическая пневмония отличается чрезвычайно высокой летальностью.
Причины
Под сепсисом понимают системную воспалительную реакцию организма в ответ на инфекцию. Это патологическое состояние возникает при попадании патогенных микроорганизмов или токсинов в кровь.
Происходит генерализация инфекционного процесса и поражение различных органов и систем, включая и лёгкие, провоцируя возникновение септической пневмонии.
Какие микроорганизмы могут стать причиной развития сепсиса и его осложнений, в частности, септической пневмонии:
- Различные бактерии (стафилококк, стрепотококк, пневмококк, протеи, клебсиелла, энтерокок и др.).
- Патогенные и условно-патогенные грибы.
- Вирусы.
Пациентов с признаками сепсиса необходимо экстренно госпитализировать в отделение интенсивной терапии.
Клиническая картина
У большинства заболевших септическая пневмония протекает по типу абсцедирующего воспаления, сопровождающегося гнойным распадом легочной ткани (деструкцией). Гнойные очаги в лёгких существенно ухудшают и без того тяжёлое состояние пациента с сепсисом. Основные клинические симптомы, которые могут указывать на септическую пневмонию:
- Подъём температуры, озноб, лихорадка.
- Интенсивный кашель, нередко вызывающий болезненность в области грудной клетки.
- Дыхание, как правило, затруднено. Присутствует выраженная одышка. Рано появляется дыхательная недостаточность, которая при неэффективном лечении продолжает прогрессировать.
- Кожные покровы бледные с цианотичным оттенком.
- Пульс учащён.
- Может наблюдаться резкое падение кровяного давления.
- Если абсцесс прорывается в бронхи, начинается сильный продуктивный кашель. Пациент будет откашливать большое количество мокроты гнойного характера.
- Нередко возникают осложнения в виде пиопневмоторакса (гной в плевральной полости), эмпиемы плевры, легочного кровотечения, бактериемического шока. Любое из вышеперечисленных осложнений может закончиться для пациента летальным исходом.
Диагностика
Для диагностики септической пневмонии используют лабораторные и инструментальные методы исследования. Лабораторная диагностика включает назначение:
- Общего анализа крови.
- Биохимического анализа крови.
- Бактериологического, цитологического и биохимического анализа мокроты.
Среди инструментальных методов, наибольшее значение имеют рентгенография, фибробронхоскопия, компьютерная и магнитно-резонансная томография.
Лечение
Пациенты даже с подозрением на сепсис проходят дальнейшее обследование и лечение в отделение интенсивной терапии.
Комплексный подход к лечению септической пневмонии и непосредственной причины, спровоцировавшей её, заключается в использовании всех доступных терапевтических и хирургических методов.
Интенсивная терапия начинается сразу при поступлении пациента в отделение. При выявлении входных ворот инфекции, приведшей к генерализации патологического процесса, ликвидируют септический очаг.
Первостепенная задача интенсивной терапии — это устранить септический шок и осложнения, угрожающие жизни, а также стабилизировать состояние пациента. В лечебном процессе должны принимать активное участие врачи, специализирующиеся в различных областях медицины: реаниматологи, терапевты, хирурги и др.
Антибактериальная терапия
Эффективное применение антибактериальных средств при септической пневмонии существенно уменьшает риски осложнений и смертельных исходов.
Лечащий врач не должен ждать результаты бактериологических исследований, он начинает назначать антибиотики с широким спектром действия сразу после поступления пациента в стационар.
После определения возбудителя инфекции проводят коррекцию антибактериальной терапии, учитывая чувствительность патогенной микрофлоры.
В большинстве случаев отдают предпочтение лекарственным препаратам, обладающим бактерицидными действиями:
- Пенициллинам.
- Цефалоспоринам.
- Фторхинолонам.
- Аминогликозидам.
- Карбапенемам и др.
В некоторых ситуациях показано комбинированное применение антибактериальных средств. Тем не менее в последнее время отмечается тенденция к назначению монотерапии.
При одновременном использовании сразу нескольких антибиотиков, повышается риск возникновения проблем с совместимостью и побочных эффектов.
Подбирая оптимальный лекарственный препарат, всегда надо учитывать противопоказания, наличие индивидуальной непереносимости, токсическое действие на почки и печень и т. д.
Применение максимально допустимых терапевтических доз антибиотиков при лечении септической пневмонии считается клинически оправданным.
В настоящее время разработаны схемы эмпирической антибактериальной терапии, которые успешно применяются без наличия результатов бактериологических исследований.
На этапе отсутствия данных о возбудителях генерализованного инфекционного процесса целесообразно использовать комбинации антибиотиков. Следует напомнить, что оптимальное сочетание лекарственных препаратов может определить исключительно высококвалифицированный специалист.
Дезинтоксикационные мероприятия
Обязательным компонентом лечения является проведение эффективной дезинтоксикационной терапии. Использование электролитных растворов для внутривенного введения поможет откорректировать водно-солевой баланс.
Применение аминокислотных препаратов, альбумина, плазмы восстановят белковые нарушения в организме. Для устранения возбудителей и токсинов в крови могут задействовать плазмафарез, гемосорбцию и гемофильтрацию.
В случае развития функциональной недостаточности со стороны почек назначают гемодиализ.
Хирургическое лечение
Достаточно часто при септической пневмонии приходится прибегать к хирургическим методам лечения, особенно при развитии острых осложнений. Какие выделяют показания для оперативного вмешательства:
- Развитие легочного кровотечения.
- Скопление воздуха в плевральной полости (пневмоторакс).
- Появление гноя в плевральной полости (эмпиема плевры).
- Если сохраняются клинические симптомы септической пневмонии (кашель с гнойной мокротой, периодические кровохарканья и др.) после ликвидации сепсиса на протяжении 3—6 месяцев.
Адекватно проводимая терапия септической пневмонии с применением современных методов лечения позволяет надеяться на благоприятный исход даже при самых тяжёлых случаях.
Источник: http://elaxsir.ru/zabolevaniya/pnevmoniya/septicheskaya-pnevmoniya.html
Септическая пневмония: осложнения, симптомы, лечение
Септическая пневмония — тяжелое воспаление легких, которое развивается как одно из органных проявлений сепсиса. При сепсисе микробы и их токсины попадают в кровь. С током крови они разносятся в разные органы, в том числе в легкие.
В легочной ткани появляется множество мелких очагов воспаления, которые часто сливаются между собой и образуют полости с гноем (абсцессы).
Кто может заболеть септической пневмонией?
Стационарные больные
Наиболее часто септическая пневмония возникает у людей с иммунодефицитом. Ее причиной может быть тяжелое заболевание, при котором проводится лечение цитостатиками и гормонами, операция, большая кровопотеря, недостаточность питания.
Повышенному риску возникновения септического воспаления подвержены стационарные больные, пожилые люди, проживающие в домах престарелых, маленькие дети (новорожденные, дети первых 3 месяцев жизни, недоношенные, дети с гипотрофией). К группе риска относятся также инъекционные наркоманы и больные СПИДом.
Возбудителями болезни чаще всего являются стафилококки, стрептококки, в том числе пневмококки, грамотрицательная микрофлора (синегнойная и кишечная палочка, протей и др.), иногда — смешанная микрофлора. У маленьких детей и стационарных больных септическую пневмонию обычно вызывает стафилококк, у больных СПИДом — пневмоцисты, у наркоманов — пневмококки и гемофильная палочка.
Клиника септической пневмонии
Определение симптомов болезни
В клинической картине септического воспаления легких на первый план выходят проявления сепсиса. К симптомам заболевания относятся:
- Тяжелое общее состояние: адинамия, заторможенность, бледность или синюшность кожных покровов, отказ от еды, потеря в весе.
- Высокая температура, не имеющая тенденции к снижению, или интермиттирующая лихорадка (периодические подъемы и снижения температуры), сильные ознобы.
- Диспноэ (затрудненное дыхание, дыхание открытым ртом), нарастающая одышка, приступы удушья.
- Небольшой кашель. При абсцедировании кашель усиливается, и во время кашля выходит большое количество (стакан) гнойной мокроты.
- Присоединение осложнений: гнойного плеврита, гнойного отита, менингита, пиодермии, перикардита, абсцедирования и др.
Диагностика заболевания
Основной метод диагностики септической пневмонии — рентгенологический. В начале заболевания на рентгенограмме определяются множественные очаги затемнения. Затем эти очаги соединяются между собой, образуя тонкостенные полости с уровнем жидкости — абсцессы. Рентгенологическое исследование применяется не только для диагностики, но и для оценки динамики заболевания.
При осмотре врач может увидеть увеличение частоты дыхания и участие в дыхательном акте вспомогательных мышц. При прослушивании на фоне ослабленного дыхания определяются различные хрипы: влажные, сухие, крепитирующие.
В общем анализе крови наблюдаются признаки выраженного воспаления: повышение числа лейкоцитов до 20-30×109 г/мл, большое количество (до 20% и более) палочкоядерных форм, увеличение СОЭ до 40-60 мм/час. Для того чтобы cydia tweak to see private instagram оценить функцию печени и почек, делают биохимический анализ крови.
При микроскопическом исследовании мокроты можно установить наличие большого числа лейкоцитов и эластичных волокон, при бактериологическом — тип возбудителя и его устойчивость к антибиотикам.
Клиническое распознавание очагов воспаления иногда представляет большие трудности. Если они мелкие или располагаются глубоко, их не всегда можно увидеть на рентгенограмме. В сложных случаях применяются дополнительные методы инструментальной диагностики: томографию, сцинтиграфию и ангиографию лёгких.
Лечение септической пневмонии
При подозрении на септическую пневмонию больного срочно госпитализируют. Пациентов, у которых на рентгенограмме нет абсцессов, лечат терапевты и пульмонологи. Консервативное лечение септической пневмонии включает в себя антибиотикотерапию и меры по дезинтоксикации организма. Антибиотики применяют дольше, чем при обычной пневмонии (14 дней и больше) и в более высоких дозах.
Сначала их вводят внутривенно, а затем переходят на парентеральный прием. В случае абсцедирования пневмонии пациент переводится в отделение торакальной хирургии. Это осложнение требует активных лечебных манипуляций и применения различных хирургических методик.
Прогноз
Септическая пневмония отличается длительным течением и тенденцией к рецидивам. Прогноз при этой болезни очень часто неблагоприятен. В 40-70% случаев она заканчивается летальным исходом.
Источник: https://tvoilegkie.ru/pneumonia/vidi/septicheskaya-oslozhneniya-simptomy-lechenie.html
Сепсис. Классификация, клиника, диагностика, лечение
Подробности
Сепсис – тяжелое инфекционное заболевание, вызываемое различными возбудителями с однотипной клинической картиной, не заразно, не имеет определенных сроков инкубации; системная реакция на инфекцию.
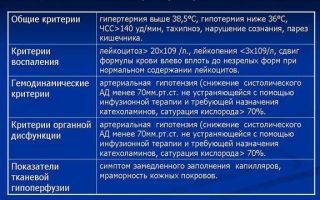
Тяжелый сепсис (сепсис-синдром) – сепсис с органной дтсфункцией, гипоперфузией (возможено: ацидоз, олигурия, угнетение сознания),АДспазм прекапилляров -> ишемия и ацидоз -> парез капилляров и коллапс
Гр+ :экзотоксины -> клеточный протеолиз -> высвобождение плазмокининов -> парез…
Синдром полиорганной дисфункции – тяжелое состояние с нарушением функций органов и невозможностью самостоятельного поддержания гомеостаза
Бактериемия – наличие жизнеспсобных бактерий в крови
Синдром системной воспалительной р-ции (ССВР): проявляется 2 или более признаками1. T>38 T903. ЦДД>20 рСО2>32 мм рт. ст.
4. лейкоциты>12х109/л или палочкоядерных нф>10%
ТЕОРИИ
1. Бактериологическая – результат развития гнойного очага и бактериемии2. Токсическая – все из-за экзо- и эндотоксинов3. Аллергическая – аллергия на токсины4. Нейротрофическая5. Цитокиновая Ertel 1991 – микроб приводит к чрезмерному поступлению в кровоток цитокинов, а главное ↑TNFa → Il1,6,8 → формирование ССВР
А потом иммунодепрессия из-за ↓ Il2
Классификация
• Первичный (криптогенный) и вторичный (на фоне гнойного очага)• По локализации очага – хирургический, гинекологический, урологический и тд• По виду возбудителя• По источнику: раневой, послеоперационный, внутренние болезни (ангина), воспалительный (флегмона)• По времени развития: ранний (до 14 дней от повреждения) и поздний• По клиническому течению:1. молниеносный – через 12-24 часа после поражения, длится 5-7дней – смерть2. острый – клинические симптомы появляются в течение нескольких дней, дл. 2-4 недели3. подострый – дл. 6-12 недель
4. хронический – годы с ремиссиями
По р-ции организма:1. гиперергический2. нормергический
3. гипоергический
По клинико-анатомическим признакам1. септицемия
2. септикопиемия (с метастатическими гнойными очагами)
По фазам клинического течения1. фаза напряжения – стимуляция гипофизарноадреналовой системы2. катаболическая – нарушение метаболизма, преобладает катаболизм, нарушение КОС и водно-электролитного3. анаболическая – с 10-12 дня – восстановление обменных процессов (особенно протеины)
4. реабилитационная – полное восстановление обменных процессов
Этиология:
Сначала патогенные микроорганизмы, микробные ассоциации. У Гр- важную роль играет эндотоксин. На 2-3 неделе происходит смена доминирующей микрофлоры – главная роль у эндогенных анаэробов
Продукты распада тканей ведут к интоксикации и дегенеративным изменениям органов.
Патогенез:
1. микробиологический фактор – вид, вирулентность, длительность воздействия, резистентность (например, при нерациональной АБ терапии)2. состояние и размер очага внедрения, его кровоснабжение3. реактивность организма
Токсин вызывает чрезмерную воспалительную реакцию.
Клиника:
Жалобы: жар, озноб; высокая Т при не нарушенном оттоке гноя из раны – при септикопиемии – гектическая лихорадка; слабость, потеря аппетита и тд
Объективное исследование:1. осунувшийся, землистый/желтоватый цвет кожи; сухой язык с налетом2. АД нормально или ↓3. увеличение селезенки4. вторичные гнойные чаги – септикопиемия5. прогрессирующее ухудшение и истощение
Первичный очаг: вялость, кровоточивость и бледность грануляций, задержка отторжения некр. тканей
Лабораторные данные:1. лейкоцитоз со сдвигом влево2. ↓Hb и эритроцитов, иногда тромбоцитов.3. пртотеинурия, цилиндрурия, гематурия, лейкоциты4. посев крови 3р/день 3 дня подряд
Для оценки степени тяжести – SAPS – оценка отклонения основных параметров (14 штук) от нормальных в сторону уменьшения и увеличения оценивается в баллах 0-4.
Диагностика:
Алгоритм:1) общие симптомы: T>38 T90, ЦДД>20 рСО2>32 мм рт. ст., лейкоциты>12х109/л или палочкоядерных нф>10%2) признаки органной недостаточности3) легкие: необходимость ИВЛ4) Сердечно-сосудистая: АДв 2р, билирубин>34мкмоль/л
8) почки – ↑креатинин и олигурия
Хирургический сепсис синдром:1. значимый очаг2. 3 общих симптома
3. 1 признак органной недостаточности
Маркеры:- анемия, ↓Hb на 60% ниже нормы – вероятность выздоровления – 10%- ↓лейкоцитов, влево; ↑лимфоцитов говорит об улучшении- интегральные показатели интоксикации- ↓тромбоцитов- ↑СОЭ – прогрессирование- ↓ фосфата- ↑ лактата- активация протеолиза- концентрация средних молекул (300-500 Да)- TNF Il
– CРБ и прокальциотонин
Лечение:
Местное:удалить некроз – максимально широко, можно ампутироватьпосле операции – физиотерапия и промывание антисептиком- глухое или частичное закрытие шва с промыванием АБ и антисептиками- снижение контакта с госпитвльными штаммами- уменьшение рассеивания инфекции- профилактика раневого истощения1. открытый способ ведения раны (основной)2) видно как там поживает воспаление3) если нельзя выполнить полную некрэктомия за 1 раз4) при вероятности анаэробной инфекции
– иммобилизация, гипербарическая оксигенация
Общее:– антибактериальная терапия1) С первого дня 2 препарата первой (полусинт.
пенициллины+аминогликозиды) очереди и 1 – второй (например, цефалоспорины)2) парентерально, мин 1 препарат – в/в3) Если неэффективно – препарат резерва (карбапенемы и тд)4) целесообразны комбинации- Инфузионно-трансфузионная терапия5) КОС и вода6) детоксикация, в т.ч.
форсированный диурез, гемофильтрация7) питание8) Иммунокоррекция- пентаглобин- зигрис – протеин С- гемотрансфузии- препараты тимуса- Igy- Il 2- полиоксидоний: влияет на макрофаги и нейтрофилы- глюкокортикоиды9) Компенсация функций органов и систем
ИВЛ, для реалогиия, питание, глюкокортикоиды, НПВС
Источник: http://fundamed.ru/khirurgiya/332-sepsis-klassifikatsiya-klinika-diagnostika-lechenie.html