Простуда при бронхиальной астме у детей и взрослых
Простуда при астме особенно неприятна тем, что эти заболевания взаимосвязаны, а потому усиливают друг друга.
Острые респираторные заболевания (ОРЗ) могут вызываться инфекцией как бактериальной, так и вирусной (ОРВИ), а иногда к вирусной форме присоединяется бактериальная.
Бронхиальная астма и ОРЗ или ОРВИ
Бронхиальная астма является хронической болезнью (воспалением дыхательных путей), обостряющейся из-за аллергической реакции организма на внешние раздражители, включая инфекционные. В свою очередь простуда, то есть ОРЗ или ОРВИ, вызывается болезнетворными микроорганизмами (бактериями или вирусами), сопротивляемость которым организма, страдающего астмой, значительно снижена.
Аллергия приводит к обострению бронхиальной астмы при ОРВИ
На сегодняшний день считается научно доказанным, что большинство (80%) обострений бронхиальной астмы вызывается вирусными инфекциями.
Как правило, это вирусы РСВ (респираторно-синцитиальные) и парагриппа, которые усиливают симптоматику аллергии (хрипы, одышка).
Интересным фактом при этом является то, что иногда ОРВИ, перенесенная в младенческом возрасте, помогает ребенку защититься от будущей астмы.
Механизмы обострения астмы
Главных механизмов обострения бронхиальной астмы при ОРВИ три:
- Аллергия. Инфекция провоцирует аллергические реакции организма.
- Ослабление защиты. Воспаление дыхательных путей, вызванное простудой, облегчает попадание в организм внешних аллергенов.
- Уменьшение сопротивляемости организма. ОРВИ значительно снижает иммунитет, поэтому протекание астмы усугубляется.
Лечение астмы при простудном заболевании
Продолжение базисной терапии
Лечение бронхиальной астмы должно быть продолжено и, если необходимо, даже усилено (глюкокортикостероиды, бронхолитики).
Особое внимание следует уделять ранним признакам бронхиальной обструкции.
Контроль побочных эффектов
Ремантадин применяют при ОРЗ
При выборе противовирусных препаратов (как правило, интерфероны и их индукторы) следует особое внимание уделять их составу и противопоказаниям.
Например, сиропы могут вызвать у ребенка с астмой острую аллергическую реакцию, поэтому ими лечить следует с особой осторожностью.
Нужно обязательно учитывать возрастные ограничения.
Препараты
- «Ремантадин» (его производные). Эффективен в начале заболевания гриппом. Для детей до трех лет применяется в сочетании с «Альгинатом» — «Альгирем».
- «Тамифлю» («Озельтамивир»), «Реленца» («Занамивир»). Эффективны для вирусов гриппа типов А и В.
- «Рибавирин». Назначается при бронхиолитах, вызванных РСВ.
- Интерфероны («ИФН альфа», «Гриппферон», «Виферон», «Реаферон»). Предназначены для повышения сопротивляемости организма, укрепляют противовирусную защиту.
- Индукторы интерферона («Арбидол», «Циклоферон», «Неовир», «Полудан», «Амиксин», «Анаферон» детский). Препараты, стимулирующие выработку организмом интерферона.
Особенности лечения детей
- Запрет самолечения. Лечение ребенка с бронхиальной астмой от простуды должно проводиться под строгим врачебным контролем. Только опытный доктор сможет правильно подобрать препараты и их дозировку, а также назначить необходимые исследования для установления возбудителя болезни.
- Контроль аллерголога. Также следует помнить о необходимости постоянного контроля не только терапевта, но и аллерголога, учитывая двойственный характер бронхиальной астмы.
- Антибиотики. Учитывая опасность сочетания для детского организма ОРЗ и астмы, врачи, как правило, назначают для лечения антибиотики.
- Стационар. Если возникает угроза усугубления симптомов астмы на фоне простуды, следует госпитализировать ребенка, чтобы иметь возможность локализации опасных проявлений (удушье, астматический статус).
Профилактика простуды
Для профилактики простуды следует укреплять организм
Предупреждение респираторных заболеваний у больных астмой также имеет свои особенности.
- Аллергены. Следует уделить повышенное внимание защите от аллергенов.
- Укрепление организма. Правильный режим, занятия физкультурой, профильная диета помогут не заболеть.
- Карантин. Необходимо исключить контакты с больными, а также посещения людных мест (в том числе лечебных учреждений), особенно в разгар эпидемии.
- Прививки. Прививки от ОРЗ и ОРВИ для больных бронхиальной астмой имеют свои особенности. Например, нельзя их делать на фоне обострения болезни. В этом вопросе особенно необходима высокая квалификация лечащего врача.
- Дезинфекция. Необходимо проводить обработку очагов инфекции в доме, если, например, заболел кто-то из домочадцев.
Если ребенок болеет часто
Частые ОРВИ у маленького ребенка могут помочь ему в будущем не дать развиться бронхиальной астме. Однако подобная болезненность на фоне хронического заболевания говорит об общей низкой сопротивляемости.
Как правило, в этом случае следует особое внимание уделить повышению иммунной защиты ребенка, профилактике заболеваний, общему укреплению организма.
В любом случае это сигнал тревоги, поэтому необходимо обязательно получить консультацию опытного врача.
Резюме
Даже после излечения от респираторной инфекции следует соблюдать осторожность, поскольку повышенная чувствительность бронхов к раздражителям сохраняется несколько недель.
Сочетание двух взаимосвязанных болезней – бронхиальной астмы и простуды — часто является опасным для организма. Однако соблюдение мер предосторожности и строгое следование рекомендациям врача могут уменьшить эту опасность.
Источник: http://ovdohe.ru/bronhi/astma/prostuda-pri-astm.html
Астма и ОРЗ: взаимосвязь, симптомы, лечение и профилактика
С наступлением холодов люди начинают чаще страдать от ОРЗ и ОРВИ, особенно им подвержены дети, некоторые из них болеют по 2 раза в месяц. Для людей, имеющих хронические болезни дыхательных путей, ОРЗ будет трудноразрешимой проблемой. Вирусы, вызывающие заболевание, серьезно отягощают жизнь астматиков, пагубно влияют на количество приступов и на их длительность.
Проявления заболеваний и риски при их совместном развитии
При дыхании у здорового человека, неважно дышит он через нос или рот, в бронхи попадает воздух. Они заканчиваются трубками, на конце которых находятся альвеолы – маленькие воздушные мешочки.
У больного астмой в дыхательных путях происходят изменения, мышцы сжимаются, уменьшается отверстие для поступления воздуха, и он начинает задыхаться. Ткани дыхательных путей производят большое количество густой слизи, отекают, воспаляются, у человека отягощается дыхание, происходит бронхоспазм.
Как проявляется ОРЗ?
ОРЗ – болезнь дыхательных путей, вызывающаяся вирусом, поражающим верхние дыхательные пути.
Вследствие этого наблюдаются:
- заложенность носа;
- насморк;
- першение горла;
- боль при глотании.
В начале заболевания проявляется сухой кашель, по мере образования мокроты переходящий во влажный. Образуется много густого экссудата, который довольно сложно откашливается. Данные симптомы существенно отягощают состояние астматика, раздражают дыхательные пути, препятствуют поступлению воздуха, приводят к развитию приступов удушья.
В отличие от ОРЗ, астма поражает нижние дыхательные пути, бронхи, при взаимодействии данных заболеваний астматик ощущает двойную нагрузку, от чего страдают не только бронхи, но и сердце.
В чем заключается опасность заболеваний ОРЗ?
Для людей, страдающих астмой, ОРЗ считается довольно опасным состоянием, так как может спровоцировать следующие неприятности:
- дополнительный прием астматических препаратов;
- аллергические проявления, которые провоцирует вирусная инфекция;
- воспаление верхних дыхательных путей способствует попаданию в организм бактерий и вирусов, тем самым вызывая ослабление защитной функции;
- нарушение защитной функции приводит к повреждению ткани дыхательных путей, благодаря чему увеличивается их проницаемость для токсинов, аллергенов, развивается гиперчувствительность бронхов;
- воспаление приводит к утолщению ткани дыхательных путей, сужению просвета густой и вязкой слизью, благодаря чему возникают приступы удушья;
- приступы становятся более длительными по времени и тяжелыми по течению;
- ОРЗ уменьшает сопротивляемость организма, снижает иммунитет, тем самым усугубляя течение болезни.
Источник: https://03-med.info/bolezni/astma-i-orz-vzaimosvyaz-simptomy-leche.html
Астма и простудные заболевания
Бронхиальная астма у детей очень тесно связана с простудными заболеваниями.
Связь 1
Как правило, дети, болеющие бронхиальной астмой, вообще часто болеют. У них с периодичностью раз в месяц (а то и чаще) могут появляться различные ОРВИ, ОРЗ, обструктивные бронхиты, то есть всевозможные инфекционные и простудные заболевания.
Я знаю две причины этого явления:
1. Часто сама астма проявляется, как простудное заболевание. То есть родители (и, зачастую, педиатры) думают, что ребенок простудился, а на самом деле у него — обострение бронхиальной астмы. На которое, впрочем, потом может дополнительно наложиться инфекция, но астма при этом — первична.
2. Воспаление в бронхах при плохо контролируемой астме — это прекрасная среда для развития различных заболеваний.
Таким образом, если ребенок избавится от явных проявлений бронхиальной астмы, то у него, вероятнее всего, пройдут и бесконечные простудные заболевания. Верно и обратное: не вылечив астму, избавиться от всевозможных ОРВИ будет очень и очень затруднительно.
Связь 2
Часто практически все простудные заболевания ребенка сопровождаются обострением бронхиальной астмы.
Здесь возможны два варианта:
1. В промежутки между болезнями также иногда появляются признаки астмы.
2. Бронхиальная астма проявляется у детей только во время простудных заболеваний. То есть в другие периоды жизни ребенка никаких признаков астмы нет.
В этом случае бронхиальную астму, как правило, считают инфекционной, то есть непосредственно связанной с возбудителем инфекции, но, между тем, зачастую это мнение — ошибочно.
Причины обострения астмы во время простудных заболеваний
Их много, и в каждом конкретном случае они могут быть разными. Приведу несколько возможных вариантов.
Причина 1. Еще раз напомню мой любимый пример с солью: посыпав солью на здоровую кожу, вы не почувствуете ничего. Если вы посыпете ее на свежий порез, то вам будет больно.
Тоже самое и с астмой: во время болезни организм гораздо более активно реагирует на аллергены, от которых на 100% избавиться невозможно. В любом случае, небольшая их часть останется в вашей квартире.
Таким образом, если ребенок в здоровом состоянии не реагировал на какой-то аллерген или провоцирующий фактор, то в больном — реакция может появиться.
Например, здоровый ребенок может съесть яблоко — и ничего не будет. Ребенок с ОРВИ съест яблоко, и у него появятся признаки бронхиальной астмы. Еще пример: здоровому ребенку для появления бронхоспазма нужно подержать кошку на руках, а малышу с ОРВИ достаточно просто, чтобы кошка прошла рядом.
И это — самая большая проблема. Во время простудных заболеваний аллергенами могут становиться те вещества, на которые у ребенка нет реакции в «здоровый» период (или намного меньшие их дозы), в связи с чем обнаружить их очень и очень тяжело.
Причина 2. Часто дети во время простудных заболеваний отказываются от еды, поэтому родители пытаются дать им что-то «вкусненькое», то есть то, чего в обычной жизни, как правило, не дают.
Именно это «вкусненькое» может быть аллергеном, про который родители просто не знают. И именно оно вызывает обострение астмы, а не болезнь сама по себе. А, поскольку «вкусненькое» дается ребенку во время каждой болезни, то и обострение астмы происходит во время каждой болезни.
Причина 3. Во время болезни детей принято кормить фруктами. Считается, что в фруктах содержится много витаминов и полезных веществ, которые помогут ребенку поправиться.
Но современные фрукты из современных магазинов могут быть сильнейшими аллергенами. Потребление большого их количества во время простудного заболевания может вызывать проявление бронхиальной астмы.
Допустим, ребенок в здоровом состоянии съедает одно яблоко в два дня. Реакции нет. А, заболев, он съедает 3 яблока в день, что вызвает сильный бронхоспазм, особенно на ослабленном простудой организме.
Причина в данном случае — не инфекция, а яблоки, но заметить это действительно очень тяжело.
Яблоки здесь приведены для примера. На самом деле это может быть и виноград, и груши, и вообще почти любые сырые фрукты и овощи.
Причина 4. Какие-то действия родители производят только во время болезни ребенка. Они не обращают на них внимания, но именно они могут являться причиной обострения астмы во время простудного заболевания.
Например, как только малыш заболел, ему меняют постельное белье. На белье остается след порошка, который вызывает бронхоспазм. Так происходит из раза в раз. Родители думают, что обострение происходит из-за ОРВИ, а на самом деле — из-за совпадения, связанного со сменой белья.
Еще вариант. Как только ребенок заболел, родители моют пол с хлоркой, чтобы убить микробов. Это провоцирует приступ во время каждой болезни.
Еще пример. Ребенок заболевает. В гости приходит бабушка, чтобы посидеть с больным. Бабушка пользуется духами, которые вызывают бронхоспазм.
Еще один. Ребенок заболевает. Ему в горло брызгают ингалипт. Это вызывает приступ бронхиальной астмы.
Таких «совпадений» может быть очень и очень много. И в каждом из них можно подумать, что именно инфекция — причина возникновения бронхоспазма, хотя на самом деле основная причина — совсем в другом.
Причина 5. Во время простудного заболевания тяжело увидеть первые признаки бронхиальной астмы, которые могут проявляться в виде небольших сухих покашливаний.
Эти покашливания воспринимаются как признаки простудного заболевания, и лечатся неправильно.
В связи с этим, момент наступления обострения астмы пропускается, и на нее обращают внимание только когда появляется свистящее дыхание, или даже еще позже, во время возникновения явной одышки.
Снять приступ бронхиальной астмы намного проще на начальном этапе, как только он появился. Чем больше вы тянете, тем сложнее это сделать. Когда у ребенка появилась одышка, ему дают бронхорасширяющий препарат, который может действовать слабо потому, что нужный момент уже упущен.
В заключение
Если во время простудных заболеваний у ребенка обостряется астма, не списывайте все только на инфекцию. На самом деле, чисто инфекционная астма у детей встречается крайне редко. Как правило, астма — аллергическая, только аллергены в данном случае еще просто не найдены.
Источник: http://www.stopas.ru/info/astma521.php
Терапия » Существует ли взаимосвязь между бронхиальной астмой и артериальной гипертензией?
Существует ли взаимосвязь между бронхиальной астмой и артериальной гипертензией?
В статье изложено современное состояние проблемы распространенности бронхиальной астмы (БА) и артериальной гипертензии, их патогенетическое взаимодействие и особенности терапии пациентов с указанной коморбидной патологией.
Описана гипотеза генеза симптоматической «пульмогенной» гипертензии, развивающейся на фоне бронхообструктивных заболеваний. Рассмотрены аргументы против выдвинутой гипотезы, приведенные в пользу теории о повышении артериального давления у больных БА в качестве проявления гипертонической болезни.
Отмечено отсутствие среди специалистов единого мнения по этому вопросу, что служит причиной необходимости проведения дальнейших исследований.
Полный текст статьи доступен
в “Библиотеке Врача”
- Мухарлямов Н.М. Системная артериальная гипертония и заболевания легких. Терапевтический архив. 1983;55(1):54–7.
- Глобальная стратегия лечения и профилактики бронхиальной астмы (пересмотр 2014 г.). Под ред. А.С. Белевского. М.: Российское респираторное общество, 2015.
148 с.
- Верткин А.Л., Румянцев М.А., Скотников А.С. Коморбидность. Клиническая медицина. 2012;10:4–11.
- Дворецкий Л.И. Артериальная гипертония у больных ХОБЛ. РМЖ. 2003;11(28):23–30.
- Диагностика и лечение артериальной гипертонии. Российские клинические рекомендации, 5-й пересмотр. Кардиологический вестник. 2015;10(1):5–31.
- Франгулян P.P. Роль ренин-ангиотензиновой системы в патогенезе легочной гипертензии у больных хроническими обструктивными заболеваниями легких. Клиническая медицина. 2000;10:18–20.
- Задионченко В.С., Погонченкова И.В., Адашева Т.В. Артериальная гипертония при хронической обструктивной болезни легких: монография. М.
: Анахарсис, 2005. 243 с.
- Каримов Д.С., Алимов А.Т. К вопросу системной артериальной гипертензии при бронхиальной астме. Сб. науч. тр. Ташкент, 1982:39–42.
- Селиванова П.А., Геренг Е.А., Куликов Е.С. Особенности морфологической картины различных фенотипов тяжелой бронхиальной астмы.
Материалы VIII конгресса молодых ученых и специалистов «Науки о человеке». Томск, 2007:22–4.
- Barnes P.J. Chronic obstructive pulmonary disease. N. Engl. J. Med. 2000;343(4):269–80.
- Global Initiative for Chronic Obstructive Lung Diseases (GOLD).
Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. NHLBI/WHO workshop report. Updated 2014. www.goldcopd.org.
- Pedone C., Moro L., Antonelli-Incalzi R. Endothelial function in COPD. Am. J. Respir. Crit. Care Med. 2009;180(2):188.
- Achouh L., Montani D., Garcia G., Jais X., Hamid A.M.
, Mercier O., Simonneau G., Humbert M. Pulmonary arterial hypertension masquerading as severe refractory asthma. Eur. Respir. J. 2008;32(2):513–6.
Об авторах / Для корреспонденции
Александр Николаевич Кузнецов, д.м.н., профессор, заведующий кафедрой факультетской и поликлинической терапии ФГБОУ ВО «Нижегородская государственная медицинская академия». Адрес: 603005, г. Нижний Новгород, пл. Минина, д. 10/1. Тел.: (831) 438-98-19 Наталья Юрьевна Григорьева, д.м.н.
, профессор кафедры факультетской и поликлинической терапии, ФГБОУ ВО «Нижегородская государственная медицинская академия». Адрес: 603005, г. Нижний Новгород, пл. Минина, д. 10/1. Тел.: (831) 438-98-19. E-mail: grigoreva28@mail.ru Татьяна Петровна Илюшина, зав.
поликлиникой № 3, ГБУЗ «Центральная городская больница». Адрес: 607221, Нижегородская обл., г. Арзамас, ул. Зеленая, д. 28. Тел.: (83147) 6-77-55
Мария Викторовна Майорова, аспирант кафедры факультетской и поликлинической терапии, ФГБОУ ВО «Нижегородская государственная медицинская академия».
Адрес: 603005, г. Нижний Новгород, пл. Минина, д. 10/1. Тел.: (831) 438-98-19
Источник: https://therapy-journal.ru/ru/archive/article/34483
Бронхиальная астма при простуде
Многим известна связь бронхиальной астмы со склонностью организма к аллергическим реакциям. Но, оказывается, обычная простуда может оказывать не меньшее влияние на развитие этой болезни. Каким образом?
Эта связь настолько сильная, что иногда даже опытному врачу бывает сложно сразу сказать, что является первопричиной тяжелого состояния пациента: бронхиальная астма или простуда. Но все же в этом возможно разобраться, улучшить состояние пациента и подобрать хорошую профилактику, чтобы подобная ситуация не повторялась.
Астма при простуде
Бронхиальная астма проявляется в чрезмерно интенсивной реакции нижних отделов дыхательной системы на определенный вид раздражителя. Это может быть пыльца растений, шерсть животных, пыль, возможно даже обострение из-за стрессовой ситуации. Нередко такая реакция возникает и в результате вирусной инфекции в организме, особенно если поражены органы дыхания.
Обычно при простуде воспаляется горло, начинается насморк, кашель, чиханье, то есть в основном поражается верхний отдел этой системы, а не бронхи. Но так как эти органы тесно взаимодействуют, существует риск обострения или даже первичного проявления астмы.
Вероятность развития
Всем известно, что при неправильном лечении или ослабленном иммунитете в результате самого обычного простудного заболевания могут возникнуть осложнения, которые могут нанести серьёзный ущерб здоровью.
Поэтому, если у человека есть даже незначительная предрасположенность к астме, она действительно может развиться или впервые ярко проявиться именно после вирусной инфекции.
По мнению некоторых исследователей, примерно десятая часть случаев этого заболевания имеет вирусную этиологию.
Что может способствовать такому варианту:
- Предрасположенность. Нередко у астматиков наблюдается врожденная склонность стенок бронхиол к спазмам, особый состав слизистого секрета, который необходим для защиты бронхов. Он изначально более густой и вязкий. Если у человека нет сильной аллергии или он не контактировал тесно с раздражителем, перечисленные выше проблемы могут никак не проявляться. Но воспалительный процесс при респираторной инфекции ставиться пусковым механизмом к развитию симптоматики астмы.
- Ослабленный иммунитет. Если по какой-то причине организм оказывается неспособным бороться с вирусом, которые обычно вызывает максимум ринит или ангину, поражение распространяется по органам дыхательной системы. Также возможно присоединение другой инфекции, которая более опасна именно для бронхов и бронхиол.
- Несерьезное отношение к здоровью. Нередко люди не лечат первые симптомы простуды или игнорируют признаки, которые свидетельствуют о том, что болезнь серьёзнее, чем обычная ОРВИ. Например, месяцами могут жить с кашлем, который остался после вирусного заболевания, иногда появляется, но при этом особо сильно не мешает. Они и не думают посетить врача, надеются, что скоро всё само пройдёт, в то время как патологический процесс переходит на более серьёзную стадию.
- Самолечение. Без консультации специалиста сложно подобрать подходящий препарат. А побочные эффекты есть у каждого медикамента. Существует немало таблеток, капель и спреев для носа, которые запрещены при астме и могут спровоцировать аллергическую реакцию или спазмы нижних дыхательных путей при предрасположенности к этому.
Основной мерой профилактики является внимательное отношение к своему самочувствию. Если симптомы простуды долго не проходить, наблюдается частый кашель и чувство удушья, не стоит пытаться самостоятельно подобрать лекарство. Сходите к врачу, которые поможет найти причину и решить эту проблему.
Причины обострения
У тех, кто уже раньше сталкивался с приступами астмы, существует очень высокий риск обострения, если они простудились. Поэтому им нужно быть особенно внимательными к своему состоянию.
Почему возникают новые приступы:
- Нарушается естественный механизм дыхания. Это особенно актуально при рините. Обычно человек дышит носом и воздух увлажняется перед тем, как попасть в бронхи. При насморке иногда приходиться делать вдох через рот. В таком случае в нижнее отделы воздух попадает сухим и с большим количеством мелких пылинок и даже микроорганизмов. Это раздражает слизистую бронхов и провоцирует выделение слизи и спазмы.
- Реакции на лекарства. Даже если препарат не запрещён при бронхиальной астме, он может вызвать аллергию у данного человека. Никогда нельзя полностью исключить случаи индивидуальной непереносимости.
- Ослабление иммунитета. Силы иммунной системы направлены на борьбу с вирусом, в это время организм становится более уязвимым по отношению к другим факторам, например, слишком ярко реагирует на аллергены.
Простуда при астме
Люди с диагнозом бронхиальная астма на собственном опыте знают, как сильно эта болезнь сказывается на качестве жизни. Особенно сложно большинству из них в сезон цветения растений и в периоды, когда многие болеют ОРВИ.
С чем могут столкнуться такие пациенты? И как лечить простуду у астматиков, чтобы не навредить?
Опасности
Основная опасность ОРВИ для астматиков — это обострение или развитие приступов более сильных, чем характерны для их стадии болезни. Также им нельзя принимать многие препараты, поэтому иногда сложно подобрать даже капли от насморка, которые не спровоцируют очередной приступ. В некоторых случаях даже травяные чаи могут вызвать нежелательную реакцию.
Кроме того, на фоне патологического процесса в нижних частях дыхательной системы, верхние отделы становятся более уязвимыми к вирусным инфекциям. Присутствует больший риск развития осложнений, которые тоже бывает непросто лечить из-за небольшого выбора безопасных для пациента препаратов.
Особенности лечения
Перечисленное выше не говорит о том, что человека с бронхиальной астмой сложно вылечить от простуды. Просто это должен делать его лечащий врач или другой хороший специалист. Существует ряд правил, которых нужно придерживаться во время лечения для того, чтобы пациент быстро пошёл на поправку и у него не возникало никаких дополнительных проблем.
Вот некоторые из них:
- Исключение препаратов, которые могут вызывать спазмы, раздражать слизистую дыхательных путей.
- Крайне осторожно применяются медикаменты, которые влияют на интенсивность выделения слизистого секрета в дыхательных путях и на его состав, консистенцию.
- Нужно помнить, что некоторые растительные экстракты, мёд, пыльца способны вызывать аллергические реакции. Это не лучший вариант для лечения простуды и укрепления иммунитета в данном случае.
- В большинстве случаев имеет смысл увеличить дозу принимаемого препарата или назначить дополнительное лекарство от астмы на период, пока не пройдут все симптомы простуды.
- Даже если стадия болезни позволяет в обычное время не пить никаких лекарств, в этот период у пациента обязательно должен быть с собой препарат, который помог бы устранить приступ.
- Необходимо следить за влажностью воздуха дома, регулярно проветривать комнаты.
- Категорически противопоказано самостоятельно пробовать какие-то лекарства, даже если кашель не проходит так быстро, как хотелось бы.
Бронхиальная астма при простуде может стать причиной того, что даже обычный насморк сложно вызывает приступы кашля и удушья. Но помощь хорошего специалиста поможет быстро с этим справиться, не допустив более серьёзных последствий. Главное, вовремя к нему обратиться и не заниматься самолечением.
Источник: http://elaxsir.ru/zabolevaniya/astma/bronxialnaya-astma-pri-prostude.html
Вирусиндуцированная бронхиальная астма: особенности течения и лечебная тактика
В статье показана роль респираторной вирусной инфекции у больных бронхиальной астмой: эпидемиология вирусиндуцированной астмы, патогенетические механизмы, тактика лечения. Представлены данные о месте и роли антилейкотриеновых препаратов в лечении вирусиндуцированной астмы.
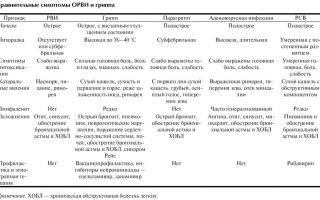
Таблица. Зависимость клинических проявлений от возраста, факторов риска и типа вируса
Респираторная вирусная инфекция является одним из основных факторов, способных вызывать обструкцию дыхательных путей, и может быть как триггером обострения бронхиальной астмы (БА), так и этиологическим фактором, формирующим БА у предрасположенных к ней людей.
По данным эпидемиологических исследований, 75–80% обострений БА связаны с острыми респираторными вирусными инфекциями (ОРВИ). В 89% случаев вирусная инфекция у больного астмой вызывает ее обострение [1]. То есть из десяти пациентов с астмой, заболевших респираторной вирусной инфекцией, у девяти усиливаются симптомы астмы.
Существует корреляция (особенно выражена у детей) между сезонным подъемом заболеваемости ОРВИ и частотой госпитализаций в связи с обострением БА [2]. Более чем у 40% детей от четырех до 12 лет, страдавших БА, через восемь недель после ОРВИ сохранялась РНК риновируса. Речь идет о детях, у которых приступы астмы носили более тяжелый характер [3].
Кроме того, установлена связь между летальными обострениями астмы и респираторной вирусной инфекцией [4].
На фоне риновирусной инфекции ухудшаются показатели функции внешнего дыхания, повышается уровень эозинофилов в крови и эозинофильная инфильтрация слизистой бронхов [5]. Респираторная вирусная инфекция может способствовать развитию сенсибилизации.
В то же время дети и подростки, страдающие аллергическими заболеваниями, склонны к частым острым респираторным заболеваниям.
При этом спектр возбудителей ОРВИ у пациентов с аллергической патологией значительно шире и ассоциации вирусов более разнообразны, чем у детей без аллергии [6].
В 2008 г.
эксперты Европейской академии аллергологии и клинической иммунологии (European Academy of Allergology and Clinical Immunology – ЕААCI) и Американской академии аллергологии, астмы и иммунологии (American Academy of Allergology, Asthma and Immunology – ААААI) предложили выделять четыре фенотипа БА у детей старше двух лет – аллергениндуцированную, вирусиндуцированную, астму физического напряжения и неопределенную астму. В частности, вирусиндуцированной называют астму, связанную с респираторной вирусной инфекцией. Вместе с тем необходимо понимать, что подобное деление условно, ОРВИ может вызвать обострение при любой форме астмы. В клинической практике нередки ситуации, когда у ребенка с атопией (аллергическим ринитом или атопическим дерматитом либо латентной бытовой сенсибилизацией) первый приступ удушья возникает на фоне вирусной инфекции. Впоследствии, в ближайший год или несколько лет, обострения астмы возникают только на фоне ОРВИ. В таких случаях, особенно когда не проведено аллергологическое обследование, у врача складывается впечатление, что это тип астмы, который ранее называли инфекционно-аллергическим или инфекционно-зависимым. Как следствие – неправильный выбор тактики ведения пациента.
Свистящее дыхание способны вызывать различные вирусы: респираторно-синцитиальный вирус (РСВ), риновирусы, вирусы гриппа А и В, аденовирусы, вирусы парагриппа, коронавирусы, энтеровирусы и др.
Как правило, у взрослых и детей старшего возраста причиной бронхиальной обструкции становятся риновирусы – вирусы семейства Picornaviridae [7]. У детей младшего возраста основную роль в возникновении обструкции играет РСВ – РНК-вирус семейства Paramixoviridae [8].
Клинические проявления зависят от возраста, факторов риска и типа респираторного вируса (см. таблицу).
Результаты крупного проспективного исследования [9] показали, что бронхиолит, вызываемый РСВ, является самым существенным фактором риска развития не только астмы, но и атопии у детей в возрасте до трех лет.
Обструкция у детей раннего возраста, спровоцированная РСВ, при повторном инфицировании не у всех вызывает свистящие хрипы, тем не менее рассматривается как фактор риска возникновения астмы.
Риск максимален при отягощенном аллергологическом семейном анамнезе и генетической предрасположенности к БА. Однако РСВ провоцирует формирование астмы и в отсутствие атопии [10].
В тех случаях, когда БА дебютирует после респираторно-синцитиальной вирусной инфекции, можно выделить дополнительные предрасполагающие факторы: курение матери, наличие у нее БА, повышенный уровень общего иммуноглобулина (Ig) E в сыворотке крови [11].
Патогенетические механизмы
Эксперты Европейского респираторного общества (European Respiratory Society – ERS) определили наиболее значимые факторы, способствующие развитию вирусиндуцированной БА:
-
генетические особенности, детерминирующие восприимчивость организма к тяжелым вирусным инфекциям;
-
нарушения во врожденном и адаптивном иммунном ответе на вирусную инфекцию [12].
В частности, наблюдается дефицит продукции эпителиальными клетками антивирусных интерферонов (ИФН) 1-го типа – ИФН-альфа и ИФН-бета. Клетки астматических пациентов продуцируют в 2,5 раза меньше ИФН-бета. Имеет также место дефицит ИФН 3-го типа – ИФН-лямбда.
Перечислим основные непосредственные механизмы обострения БА на фоне вирусной инфекции:
-
увеличение гиперреактивности дыхательных путей;
-
неспецифические и специфические иммунные механизмы. На фоне ОРВИ наблюдается усиление сенсибилизации к ингаляционным неинфекционным аллергенам, а также образование специфических противовирусных IgE.
Уровень общего IgE при ОРВИ возрастает у пациентов с атопией и не изменяется у лиц, не страдающих атопическими заболеваниями [13]. В ряде случаев можно выявить только местное повышение концентрации IgE в назофарингеальных смывах и бронхоальвеолярном лаваже.
Респираторные вирусные инфекции способны усиливать реакции гиперчувствительности как замедленного, так и немедленного типа в ответ на аллергенную стимуляцию;
-
нарушение нейрорегуляторных механизмов: повышение активности парасимпатической нервной системы за счет снижения функциональной активности M2-рецепторов и M2-независимых факторов, увеличение высвобождения нейропептидов, снижение уровня нейтральной эндопептидазы, снижение продукции NO;
-
структурно-механические изменения стенки бронхов (утолщение бронхиальной стенки, заполнение просвета мелких бронхов слизью, клеточным детритом).
Все указанные механизмы в большинстве случаев взаимосвязаны.
Увеличение уровня гиперреактивности бронхов при респираторной вирусной инфекции – основной фактор, приводящий к бронхообструкции. Гиперреактивность обычно развивается и у здоровых людей во время острой инфекции [14] и усиливается не только на фоне непосредственного влияния вируса, но и в результате аллергического воспаления, индуцированного ОРВИ.
В.И.
Пыцкий считает, что роль вирусной, особенно респираторно-синцитиальной, инфекции в раннем детском возрасте скорее всего сводится к «отбору» и подготовке к развитию БА у детей c генетически детерминированной гиперреактивностью бронхов. Если не найдется подходящего причинно-значимого фактора или условий для реализации его действия, имеющаяся гиперреактивность будет существовать без прогрессирования в БА [15].
В настоящее время особое значение при формировании сенсибилизации придается гистогематическим барьерам, в частности нарушению барьерной функции слизистых оболочек различного генеза [16]. По мнению И.С. Гущина, состояние гистогематических барьеров, а именно кожи и слизистых оболочек, считается фактором, «делающим ненужным или, напротив, вынуждающим отреагировать аллергическим ответом».
В связи с этим роль вирусной инфекции при формировании респираторной сенсибилизации может быть одной из главных. Эпителиальные клетки дыхательных путей – первая мишень респираторной вирусной инфекции. Известно выраженное цитопатическое действие на эпителий, оказываемое вирусами гриппа и РСВ, что приводит к функциональным изменениям как самого эпителия, так и дыхательной мускулатуры.
Кроме того, вследствие повреждения эпителия бронхов обнажаются окончания нервных волокон, которые под действием поллютантов и воспалительных медиаторов выделяют бронхоконстрикторные нейропептиды.
Естественно, роль дыхательного эпителия не сводится только к функции механического барьера. Эти клетки играют центральную роль в вирусной модуляции воспалительного процесса при БА, прежде всего через выход разноообразных цитокинов, хемокинов и факторов роста. В сочетании с аллергеном респираторная вирусная инфекция усиливает степень воспаления дыхательных путей.
В воспалении нижних дыхательных путей, ассоциированном с риновирусной инфекцией, участвуют эозинофилы [15]. У больных астмой эозинофилия, развивающаяся на фоне ОРВИ, сохраняется и в периоде реконвалесценции [14, 17].
Активация эозинофилов респираторным вирусом приводит к значительному выбросу медиаторов, в том числе липооксигеназных метаболитов арахидоновой кислоты – лейкотриенов (LT). Способностью активировать эозинофилы, а также увеличивать уровень LTС4 в назальном секрете больных астмой обладают риновирус и РСВ [18, 19].
В то же время повышение уровня эозинофилов после аллергенной провокации у больных астмой намного существеннее, чем при вирусиндуцированном обострении.
Респираторная вирусная инфекция способствует большему притоку в дыхательные пути нейтрофилов и характеризуется нейтрофильной инфильтрацией в сочетании с дегрануляцией эозинофилов [1], то есть приводит к смешанному, эозинофильно-нейтрофильному воспалению.
Лечебная тактика
Лечение вирусиндуцированного обострения БА можно разделить на два основных направления – лечение респираторной вирусной инфекции и противоастматическую терапию.
Специфических противовирусных препаратов, влияющих на респираторные вирусы, таких как ацикловир при герпетической инфекции, в настоящее время нет. Как правило, лечение вирусной инфекции заключается в создании оптимальных условий больному, его иммунной системе для естественного выздоровления.
У каждого пациента и врача есть собственный набор домашних средств для лечения ОРВИ (теплое питье, чай с малиной и т.д.). При необходимости используются жаропонижающие средства.
Но не следует забывать, что в случае «аспириновой» астмы или при сочетании астмы и полипозного риносинусита прием входящих в набор домашних средств нестероидных противовоспалительных препаратов, равно как и природных салицилатов, противопоказан.
Надо также учитывать, что ОРВИ протекает у больного с хронической респираторной патологией (бронхиальной астмой), поэтому в некоторых ситуациях возможно применение противовирусных препаратов, иммуномодуляторов, антибактериальных средств (при развитии вторичной бактериальной инфекции).
Лечение бронхиальной астмы исходя из степени ее тяжести и клинических рекомендаций и стандартов лечения (базисная терапия, бронхолитическая, муколитическая) в большинстве случаев предусматривает повышение дозы базисного препарата (если базисная терапия проводилась до ОРВИ) либо использование более эффективного средства базисной терапии.
В настоящее время самым эффективным средством базисной противовоспалительной терапии, входящим в стандарты лечения БА, признаны глюкокортикостероиды (ГКС).
Однако однозначных данных о том, что адекватная базисная терапия способна предотвратить вирусиндуцированное обострение астмы, нет.
В Клиническом руководстве по ведению больных с инфекциями нижних отделов дыхательных путей ERS и Европейского общества по клинической микробиологии и инфекционным заболеваниям (European Society of Clinical Microbiology and Infectious Disease – ESCMID) сказано, что не существует доказательств эффективности регулярного приема каких-либо препаратов с целью предотвращения эпизодов вирусной бронхообструкции. Не указано и на то, что лечение обычной ОРВИ антибиотиками или противовирусными препаратами не предотвращает инфекцию нижних дыхательных путей.
Как показали результаты исследований, применение будесонида в основной группе пациентов уменьшало выраженность свистящих хрипов в дневное и ночное время по сравнению с контрольной группой, но различия были незначительны [20]. Терапия будесонидом в течение четырех месяцев не предотвращала развитие эпизодов свистящих хрипов в большей степени, чем плацебо [21].
Аналогичные данные получены для беклометазона дипропионата. По сравнению с плацебо беклометазона дипропионат улучшал легочные показатели, но не показывал клинически значимого преимущества у детей школьного возраста при вирусиндуцированном обострении БА [22].
В другом исследовании беклометазона дипропионат по сравнению с тербуталином у детей дошкольного возраста более существенно снижал выраженность дневных и ночных симптомов. Однако длительность сохранения симптомов и потребность в бронхолитической терапии при назначении беклометазона существенно не изменились [23].
Вместе с тем у некоторых пациентов антилейкотриеновые препараты более эффективны (в отношении улучшения спирометрических показателей и контроля БА), чем ингаляционные ГКС [24].
Кроме того, в 2010 г.
эксперты GINA (Global Initiative for Asthma – Глобальная инициатива по лечению и профилактике БА), анализируя недостаточную эффективность ступенчатого подхода к терапии у ряда больных, выделили два основных фенотипа БА – с эозинофильным (ИГКС эффективны) и нейтрофильным (ИГКС менее эффективны) воспалением. Как уже отмечалось, при вирусиндуцированном обострении имеет место нейтрофильный компонент воспаления. По данным исследования in vitro, монтелукаст (блокатор LT-рецепторов) может влиять на нейтрофильное воспаление по механизму, не связанному с блокадой цистеиниловых LT-рецепторов, – за счет неспецифического ингибирования циклических нуклеотидных фосфодиэстераз, результатом которого является цАМФ-зависимое подавление провоспалительной активности нейтрофилов [25].
Все это говорит о том, что в лечении вирусиндуцированной астмы антилейкотриеновые препараты играют существенную роль. Наиболее удобным и часто используемым считается монтелукаст.
Его можно использовать как альтернативу ингаляционным ГКС (иГКС) при нетяжелых формах астмы, а также как дополнительное средство базисной терапии к иГКС (такая комбинация позволяет уменьшить необходимую дозу ГКС). Кроме того, монтелукаст показан при стероидофобии.
Поскольку препарат принимается перорально, его могут использовать пациенты, не способные пользоваться ингалятором.
Клиническая эффективность препарата Синглон
Дженериком с доказанной биоэквивалентностью оригинальному монтелукасту является Синглон (компания-производитель «Гедеон Рихтер», Венгрия). Препарат используется один раз в сутки: у детей от двух до пяти лет жевательные таблетки в дозе 4 мг, у детей 6–14 лет – также жевательные таблетки в дозе 5 мг, у подростков с 15 лет и у взрослых – в дозе 10 мг.
Эффективность Синглона была изучена в рандомизированном проспективном трехмесячном исследовании у 30 взрослых пациентов со среднетяжелым течением бронхиальной астмы [26].
Пациентам основной группы к стандартной базисной потивоастматической терапии (иГКС + бета-2-агонист длительного действия) добавляли Синглон 10 мг/сут.
При сравнении с пациентами контрольной группы (только стандартная базисная терапия) отмечалось уменьшение частоты обострений астмы, увеличение продолжительности межприступного периода, а также снижение суточных колебаний пиковой скорости воздушного потока.
В педиатрической практике клиническая эффективность Синглона исследована у 250 детей с острым обструктивным бронхитом и БА в остром периоде [27]. Основную группу составляли 115 детей, принимавших Синглон. В контрольную группу были включены 135 пациентов, получавших терапию бета-2-агонистами.
На фоне применения препарата Синглон в 87% случаев при обструктивном бронхите и в 67% случаев при астме сократилось количество используемых медикаментов. Эффективность Синглона, подтвержденная данными физикального обследования, лабораторными и спирографическими показателями, при БА составила 83%.
Отмечалась хорошая переносимость и безопасность препарата (общее количество побочных эффектов менее 2%).
Таким образом, препарат Синглон можно рекомендовать в составе терапии БА у детей и взрослых.
- КЛЮЧЕВЫЕ СЛОВА: бронхиальная астма, вирусы, Синглон, монтелукаст
Источник: http://umedp.ru/articles/virusindutsirovannaya_bronkhialnaya_astma_osobennosti_techeniya_i_lechebnaya_taktika.html