Обструктивный бронхит у детей
Обструктивный бронхит у детей — воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. е. нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами.
При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови).
Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта.
У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом.
В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
Причины обструктивного бронхита у детей
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса.
Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью.
Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор – повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и др.), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах и т. д.
Патогенез обструктивного бронхита у детей
Патогенез обструктивного бронхита у детей сложен.
Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами.
Выделение медиаторов воспаления (гистамина, простагландинов и др.) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния).
Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом.
На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и др.). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы обструктивного бронхита у детей
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ – повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин.) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии.
Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа.
Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз.
Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом.
Затяжное течение обструктивного бронхита наблюдается у детей с отягощенным преморбидным фоном: рахитом, хронической ЛОР-патологией, астенизацией, анемией.
Диагностика обструктивного бронхита у детей
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов.
При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
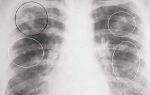
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия.
В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб.
Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение обструктивного бронхита у детей
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания.
Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды).
Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом.
Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер.
При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз и профилактика обструктивного бронхита у детей
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
Источник: http://IllnessNews.ru/obstryktivnyi-bronhit-y-detei/
Острый бронхит у детей: признаки, симптомы, лечение бронхита
- Главная
- Заболевания органов дыхания
- Просмотр материала
Если Вы не нашли ответ или Вам может быть полезна помощь врача – Вы можете обратиться к нашим специалистам и получить ответ в течение часа.
Задать вопрос врачу
Это могут быть вирусы, бактерии, реже причинами бронхитов становятся грибковые инфекции или аллергия. Среднем, статистика заболеваемости бронхитами в зависимости от сезона и эпидемиологической ситуации колеблется от 75 до 250 на 1000 детей.
Это на порядок выше, чем заболеваемость пневмониями, и самым частым возрастом в развитии острых бронхитов является от 1 до 3 лет. Уровень заболеваемости максимален в осенне-зимний период и весной, во время эпидемий гриппа и орви, хотя обструктивные виды бронхита могут возникать и летом, при контакте с аллергенами.
Каждые 3-5 лет в зависимости от вида возбудителя заболеваемость повышается. Это связано с активацией аденовирусной инфекции и микоплазменной. Зачастую причины бронхита – смешанная инфекция – вирусно-микробная, или микробно-микробная, аллергенно-инфекционная.
Причины бронхита
При детальном рассмотрении всех причин бронхитов у детей в раннем возрасте, то основными причинами в 60-80% случаев будет вирусная этиология процесса. Зачастую это будет риновирусная инфекция, респираторно-синтициальная инфекция, аденовирусная и парагриппозная инфекции, гораздо реже это вирусы группы А и В.
На втором месте по встречаемости стоят бронхиты микробной (бактериальной) этиологии, зачастую они возникают при нарушении дренажной функции бронхов при попадании инородных тел, стенозе гортани, интубации трахеи, постановке трахеостомы, постоянной аспирации (вдыхании) пищи или наличии муковисцидоза.
Обычно причинами бронхитов являются стрептококк, стафилококк, пневмококк или гемофильная палочка, моракселла. Очень редко, при ослабленном организме, бронхиты бывают грибковой этиологии – это кандида или другие грибки, в редких случаях, в основном у детей с иммунодефицитами могут возникать пневмоцистные поражения.
Бронхиты в последние годы все чаще стали вызываться особыми возбудителями – микоплазмами или хламидиями, внутриклеточными паразитами с трудным лечением.
Отдельную группу бронхитов составляют так называемые неинфекционные процессы, вызванные воздействием физических или химических факторов – промышленного загрязнения воздуха углекислым газом и вредными химическими веществами, оксидами азота, дымом, а также пассивное курение при ребенке, воздействие газовых плит или печей, к этому особенно чувствительны малыши раннего возраста. Могут возникать и аллергические бронхиты из-за контакта с аэрозольными аллергенами – бытовой химией и косметикой, средствами гигиены, пылью и пыльцой, микроклещами пыли или частицами шерсти и перхоти животных. Факторы, которые способствуют развитию бронхита – это особенности строения дыхательной системы малышей с анатомо-физиологическими особенностями работы дыхательной системы. К ним относят узость дыхательных путей и легкий ее отек из-за незначительных воздействий, высокий уровень сопротивления воздуху внутри дыхательной системы, склонность к гиперплазии или разрастанию желез в бронхиальном дереве. Помимо этого, у детей очень низко содержание в слизистых оболочках иммуноглобулина А, который защищает от инфицирования, также недостаточно развиты запасные системы вентиляции бронхов, малоэластична легочная ткань, а объем гладких мышц меньше. Грудная клетка детей более податлива, снижено число скелетных мышц в ее строении. Все это способствует более активному и частому развитию бронхитов.
Механизмы развития бронхита
Бронхит у детей зачастую возникает вследствие того, что разного рода частицы активно прикрепляются к эпителию в области дыхательных путей – бронхов и легких (имеют сродство к эпителию). В результате прикрепления и фиксации происходит повреждение ими клеток напрямую, причем в основном страдают клетки особого, цилиндрического (мерцательного) эпителия.
При этом происходит выделение из поврежденных клеток особых веществ – их называют медиаторами воспаления. К ним относят гистамин, лейкотриены, брадикинин и факторы активации тромбоцитов.
Эти вещества усиливают проницаемость сосудов, из-за чего плазма активно выходит за пределы сосудов и пропитывает подслизистый слой, через эти же расширенные поры проникают и лейкоциты в область воспаления. Это формирует отечность стенок бронхов, происходит формирование слизистого секрета, а при присоединении инфицирования микробами – еще и гнойного секрета.
Как итог, происходит нарушение барьерной функции бронхиального дерева, в то время, как нормальные бронхи легко могут справиться с попадающими в них микроорганизмами или частицами пыли. При бронхите происходит ограничение дренажной функции бронхиального дерева, другими словами – эпителий бронхов плохо выводит и уничтожает микробы или частицы, потенциально опасные для бронхов.
При этом происходит снижение функциональной активности мерцательного эпителия, а после этого происходит паралич ресничек на поверхности эпителия. При таком состоянии происходит продвижение инфекционного агента в область нижних отделов бронхиального дерева, из-за чего нарушается вентиляционная функция бронхов и обмен газов в легких.
У малышей в раннем возрасте из-за мелкого размера дыхательных путей даже незначительные утолщения в стенках мелких бронхов и бронхиол приводит к выраженным нарушениям дыхания, формируется обструктивный синдром из-за чрезмерной секреции и отечности слизистой оболочки бронхов, меньше нарушается дыхание из-за спазма гладких мышц в стенке бронхов.
При этом пропотевает белок плазмы – альбумин, при этом повышается вязкость бронхиальных выделений, что способствует образованию пробочек из слизи в мелких бронхах. При этом происходит закупорка или обструкция мелких бронхов, что приводит к задержке воздуха, легкие вздуваются и нарушается газообмен, развивается одышка и гипоксия.
Какие формы бронхитов бывают?
По клиническим проявлениям и формам бронхитов существует достаточно много, и клинические их проявления могут достаточно сильно различаться при каждой из форм. Поэтому, для своевременного и правильного лечения бронхита, необходимо быстро и точно определить конкретную форму бронхита у ребенка.
Можно выделить:
- острые бронхиты, возникающие на фоне полного здоровья и протекающие активно,
- хронические бронхиты, которые протекают длительно и с периодами активации и ремиссии.
Среди острых бронхитов различают:
- острые простые бронхиты, это острое воспаление бронхов без признаков нарушения проводимости воздуха (обструкции).
- острые обструктивные бронхиты – это острые бронхиты с формированием препятствий для прохождения воздуха (бронхиальной обструкции).
- бронхиолиты – острое воспаление в основном области мелких бронхов с выраженным проявлением дыхательной недостаточности, может присутствовать обилие мелкопузырчатых хрипов.
- рецидивирующие бронхиты – это острые бронхиты, повторяющиеся два и более раз в течение года или двух на фоне простудных заболеваний, при которых клинические проявления длятся более двух недель.
- рецидивируюшие обструктивные бронхиты – это эпизоды бронхиальной обструкции, которые повторяются у детей на фоне простуд в раннем возрасте.
Основным отличием этих бронхитов от приступов бронхиальной астмы является отсутствие приступообразности и связи с воздействием неинфекционных факторов.
- хронические бронхиты – это постоянно поддерживающееся воспаление в области бронхов и наличие продуктивного кашля, присутствие постоянных хрипов разного калибра в области легких на протяжение многих месяцев, появление трех и более обострений в год на протяжение как минимум двух лет.
Клинические проявления бронхитов Клинические проявления бронхитов во многом зависят от их причины и от вида самого бронхита, возраста ребенка и многих условий. В случае острого бронхита основным симптомом является кашель. Вначале он сухой и навязчивый, который сменяется через один-два дня влажным, с постоянно нарастающим количеством мокроты.
Кашель может сохраняться около двух недель, а при отдельных видах инфекций и более длительно.
Вирусные бронхиты обычно развиваются с умеренным токсикозом и субфебрильной температуре, которые длятся до трех дней, при некоторых видах инфекций может быть и дольше. Одышки не наблюдается, а при прослушивании легких могут выслушиваться сухие хрипы или хрипы разного калибра, которые меняют свою локализацию при кашле. На рентгене органов грудной клетки формируется усиление легочного рисунка и снижение в структурности корней легких. Могут быть небольшие сдвиги в анализе крови, которые в основном определяются причиной бронхита.
https://www.youtube.com/watch?v=P5uoSrOynOY
Обструктивные бронхиты проявляются характерными удлиненными, свистящими выдохами, распространенными сухими свистящими хрипами на выдохе, одышка, при которой участвуют вспомогательные мышцы и эмфизема.
При этом проявляется сухой и нечастый кашель, температура может быть умеренной или ее нет, на рентгене происходит вздутие легких и усиление легочного рисунка. Картина крови типична для вирусных инфекций. При остром обструктивном бронхите у малышей происходят резкие дыхательные расстройства при стойкой субфебрильной температуре.
При этом может выслушиваться множество мелкопузырчатых хрипов и крепитация, часто хрипы ассиметричны, вдох при этом удлинённый и затрудненный. Могут развиваться признаки гипоксии и цианоза, в анализах крови повышение СОЭ, сдвиг нейтрофилов и лейкоцитоз. В этом периоде в легких отмечается картина «ватного легкого» с односторонними сливающимися очагами.
Бронхиолиты обычно наблюдаются в первые пару лет жизни с основным пиком болезни в полгода. При этом развиваются первые эпизоды обструкции примерно на третий-четвертый дни простуды. Могут быть одышка и затруднение выдоха, раздуваются крылья носа и втягиваются межреберья, могут быть цианоз вокруг рта и сухой кашель.
На рентгене определяется эмфизема легких и усиление сосудистого рисунка за счёт отека и инфильтрации, рисунок легких усилен. Рецидивирующие бронхиты более всего распространены у детей первых 4-5 лет жизни, в периоде рецидива какие-либо особенности в клинической картине в сравнении с острыми формами не обнаруживаются.
В период ремиссии никакие проявления обычно не выявляются. Хронические бронхиты обычно проявляются в любом возрасте и обычно они сопровождают другие хронические и воспалительные заболевания в легочной системе.
Основными критериями диагностики для хронического бронхита являются наличие кашля с мокротой, постоянные хрипы в легких на протяжение трех и более месяцев, три или более обострения в год в течение двух лет с исключением других хронических заболеваний легких – пневмонии или муковисцидоза.
Методы диагностики
К основным методам диагностики относятся осмотр и выслушивание легких, анализы крови, мочи и рентгенография легких. К дополнительным методам диагностики относят исследование мокроты и посев ее на флору и чувствительность к антибиотикам.
Кроме того, проводят функциональные пробы с определением реактивности бронхов, если необходимо – проводят компьютерную томографию и биопсию, бронхоскопию и бронхограмму. Проводят анализы методом ПЦР или ИФА для выявления причинного фактора.
Если необходимо проведение иммунного статуса, исследование иммуноглобулинов и показателей состояния местного иммунитета.
Все это необходимо для того, чтобы правильно и точно поставить диагноз, а также определить и выбрать правильную тактику лечения бронхита, чтобы не допустить перехода острого бронхита в хронический или в пневмонию. При своевременном лечении острый бронхит излечивается полностью.
PuzKarapuz
Источник: https://puzkarapuz.ru/content/1612
Бронхит у детей: острый бронхит, острый бронхиолит, острый обструктивный бронхит (симптомы, диагностика, лечение)
Острый бронхит – это воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической), развившееся за короткий промежуток времени. Выделяют острый бронхит, острый обструктивный бронхит, острый бронхиолит.
Чаще всего этиологический фактор острого бронхита – различные вирусы, реже бактерии. Ирритационные бронхиты возникают при воздействии токсических и химических веществ, физических факторов. Возможны аллергические острые бронхиты. Бронхит нередко сопровождает дифтерию, брюшной тиф, коклюш. Этиология бронхитов и их клинические особенности нередко зависят от возраста детей.
Этиология острых бронхитов
| Этиология | Критерии диагностики |
| Грипп А, В, С Аденовирусная инфекция Парагрипп, респираторно-синцитиальная инфекция Риновирусная инфекция Хламидийная и микоплазменная инфекции | Эпидемический подъём заболеваемости. Специфическая гриппозная интоксикация (высокая температура тела, озноб, головокружение, головные и мышечные боли) Выраженные катаральные явления. Гиперплазия лимфоидных образований носоглотки. Лимфаденопатия. Катарально-фолликулярный, чаще плёнчатый конъюнктивит Синдром крупа. Бронхообструктивный синдром Неудержимая ринорея при слабовыраженном катаре дыхательных путей Продолжительный субфебрилитет, упорный кашель, поражение бронхиальной системы вплоть до малосимптомных (атипичных) пневмоний |
Патогенез бронхиальной обструкции при обструктивном бронхите и бронхиолите сложен и обусловлен, с одной стороны, воздействием самих респираторных вирусов, с другой ;- анатомо-физиологическими особенностями детей, их склонностью к аллергическим реакциям.
Влияние респираторных вирусов на бронхолегочную систему ребёнка многообразно: они повреждают дыхательный эпителий, повышают проницаемость слизистой оболочки, способствуют развитию отёка и воспалительной инфильтрации клеточными элементами, нарушают мукоцилиарный клиренс. Спазм бронхов может быть вызван выбросом биологически активных веществ.
У значительной части детей эпизоды бронхиальной обструкции рецидивируют, у части в последующем развивается бронхиальная астма.
Острый бронхит (простой) у детей – острое воспалительное заболевание бронхов, протекающее без признаков бронхиальной обструкции.
Симптомы острого бронхита
При остром бронхите, как правило, повышается температура тела. Длительность лихорадки варьирует и зависит от вида возбудителя.
Так, при респираторно-синцитиальной и парагриппозной инфекциях длительность лихорадки составляет 2-3 дня, а при микоплазменной и аденовирусной – 10 дней и более.
Основной симптом бронхита – кашель, сухой и навязчивый в начале заболевания, в дальнейшем – влажный и продуктивный. При аускультации выявляют распространённые диффузные грубые сухие и влажные средне- и крупнопузырчатые хрипы.
Лабораторные и инструментальные исследования
В периферической крови изменений может и не быть. При вирусной инфекции выявляют лейкопению, лимфоцитоз.
Может быть небольшое увеличение СОЭ, а при присоединении бактериальной инфекции – нейтрофилёз, небольшой сдвиг лейкоцитарной формулы влево.
Рентгенографию органов грудной клетки проводят для исключения пневмонии; при бронхите обычно обнаруживают умеренное диффузное усиление лёгочного рисунка.
Острый бронхиолит
Острый бронхиолит – острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже – аденовирусы, ещё реже – микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции – до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ.
Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации – рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе.
Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких.
При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся.
Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Острый обструктивный бронхит у детей
Острый обструктивный бронхит – острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже – на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела.
Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный.
При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы.
При исследовании газового состава крови обнаруживают умеренную гипоксемию.
В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне – эозинофилия.
Диагностика
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией.
Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние.
Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Лечение
Лечение при острых бронхитах у детей в большинстве случаев симптоматическое.
- Постельный режим до нормализации температуры тела.
- Молочно-растительная, обогащенная витаминами диета.
- Обильное питьё (чай, морс, отвар шиповника, щелочные минеральные воды, горячее молоко с «Боржоми» в соотношении 1:1).
- Восстановление носового дыхания. Используют различные сосудосуживающие препараты [оксиметазолин, тетризолин (тизин), ксилометазолин], в том числе комбинированные (с антигистаминными препаратами, глюкокортикоидами). Использование капель, в особенности сосудосуживающих, не должно быть длительным, так как может привести к атрофии или, напротив, гипертрофии слизистой оболочки.
- Жаропонижающие средства в возрастной дозировке при повышении температуры тела выше 38,5-39,0 °С. Препарат выбора – парацетамол. Разовая доза парацетамола составляет 10-15 мг/кг перорально, 10-20 мг/кг в свечах. Из списка используемых жаропонижающих препаратов исключены амидопирин, антипирин, фенацетин. Не рекомендуют из-за возможных побочных эффектов использовать кислоту ацетилсалициловую (аспирин) и натрия метамизол (анальгин).
- Противокашлевые средства [бутамират (синекод), глауцин, преноксдиазин (либексин)] применяют только в случае сухого навязчивого кашля. Гиперсекреция слизи и бронхоспазм – противопоказания к назначению противокашлевых средств.
- Отхаркивающие (препараты термопсиса, алтея, солодки, эфирные масла, терпингидрат, йодиды натрия и калия, натрия гидрокарбонат, солевые растворы) и муколитические (цистеин, ацетилцистеин, химотрипсин, бромгексин, амброксол) препараты показаны при всех клинических вариантах течения бронхитов. Средства, способствующие эвакуации мокроты, назначают обычно внутрь или ингаляционно с помощью небулайзера или аэрозольного ингалятора. В настоящее время имеется большое количество эффективных комбинированных препаратов, оказывающих разнонаправленное действие: муко- и секретолитическое, отхаркивающее, противовоспалительное, уменьшающее отёк слизистой оболочки (бронхикум и др.).
- Бронхолитики применяют при клинических признаках бронхиальной обструкции в виде ингаляций (через небулайзер, с помощью спейсеров), внутрь, реже ректально. Бронхолитическим действием обладают ß-адреномиметики, антихолинергические средства [ипратропия бромид (атровент), ипратропия бромид+фенотерол (беродуал)] и метилксантины (препараты теофиллина, в том числе пролонгированные). Используют сальбутамол, фенотерол, кленбутерол, салметерол (серевент), формотерол (оксис турбухалер, форадил). Назначают также фенспирид (эреспал), обладающий бронхорасширяющим, противовоспалительным действием, снижающий реактивность бронхов, уменьшающий секрецию слизи, нормализующий мукоцилиарный клиренс.
- Регидратацию дыхательных путей осуществляют увлажнёнными аэрозолями, паровыми ингаляциями с щелочными растворами, в том числе минеральными, к которым при отсутствии аллергических реакций можно добавлять эфирные масла.
- Дренирование и удаление мокроты с помощью лечебной гимнастики, вибрационного массажа, постурального дренажа.
- Проводят также борьбу с дегидратацией, ацидозом, сердечной недостаточностью, назначают витамины.
Источник: http://www.eurolab.ua/encyclopedia/352/2692/
Бронхит у детей
Бронхит — это воспалительное заболевание дыхательной системы, при котором поражаются слизистые оболочки бронхов. По характеру течения бывает острым, затяжным и рецидивирующим. У детей диагностируется чаще всего в возрасте 3-8 лет. Частая заболеваемость в детском возрасте обусловлена тем, что у детей еще не до конца сформированы дыхательная и иммунная системы.
Что вызывает бронхит у детей?
Заболевание может вызываться вирусами (грипп, аденовирусы, парагрипп), бактериями (стрептококк, стафилококк, моракселлы, гемофильная палочка, микоплазма, хламидии), а также возникать под действием физических и химических факторов (бытовая химия, домашняя пыль, шерсть животных, пыльца растений и др.). В зависимости от этого различают вирусный, бактериальный, аллергический, обструктивный, астматический бронхит.
Факторы риска
Основные причины бронхита у детей:
- распространение инфекции на бронхи вследствие ОРВИ, гриппа или сильной простуды;
- переохлаждение организма;
- врожденные аномалии дыхательной системы ребенка;
- обширные глистные инвазии.
Провоцируют развитие заболевания резкие сезонные перепады температуры, повышенная влажность, поэтому рост заболеваемости бронхитом приходится на осенне-весенний период.
В группе риска находятся дети, которые вынуждены находиться среди курящих людей, в холодных и сырых помещениях, а также посещающие школы и дошкольные учреждения.
Симптомы и клиническая картина при бронхите у детей
Главные признаки бронхита у детей — сильный кашель (сухой или с мокротой), хрипы, боль в грудной клетке. Также к симптомам бронхита у детей относятся:
- повышение температуры (от 37,1° С до 39,9° С);
- общая слабость;
- одышка;
- сильное сердцебиение и тахикардия;
- плохой аппетит;
- повышенное потоотделение.
Методы диагностики
Первичная диагностика бронхита у детей основывается на клинических данных (характер кашля и мокроты, особенности течения и т.д.) и результатах аускультации (прослушиваются рассеянные сухие и влажные разнокалиберные хрипы, при обструкции бронхов — свистящие).
После постановки первичного диагноза для его подтверждения назначаются лабораторные анализы на бронхит у детей и инструментальные исследования:
- анализ мокроты (ПЦР-исследование, бактериологический посев, микроскопический анализ и т.д.);
- общий и биохимический анализ крови;
- исследование мазков из гортани и носоглотки;
- рентгенография легких;
- бронхография и бронхоскопия;
- спирография легких.
Дифференциальная диагностика проводится с бронхиальной астмой, муковисцидозом, пневмонией, туберкулезом и другими заболеваниями со схожей клинической картиной.
Какой врач лечит бронхит у детей
Бронхит у детей лечит врач-педиатр, может понадобиться помощь детского пульмонолога, детского аллерголога-иммунолога.
Схема лечения ангины у детей
Лечение бронхита у детей занимает 2-3 недели (при точном выполнении всех назначений врача). В первые сутки обязательно соблюдение постельного режима. Питание должно быть облегченным — с преобладанием молочных продуктов, овощей и фруктов. Для отхождения мокроты требуется обильное питье. Также применяется медикаментозная терапия.
Основные методы лечения и противопоказания
Чем лечить бронхит у детей, зависит от этиологии заболевания. Могут быть назначены противовирусные препараты (Умифеновира гидрохлорид, Римантадин и др.), антибиотики (пенициллины, цефалоспорины, макролиды), противогрибковые средства. Обязательно назначаются муколитики и отхаркивающие препараты (Амброксол, Бромгексин, Мукалтин, грудные сборы).
Жаропонижающие препараты применяются по необходимости. Можно прикладывать к груди согревающие мази и компрессы (при обструктивном бронхите это противопоказано).
Для смягчения кашля можно делать паровые ингаляции. При бронхообструкции показано применение аэрозольных бронхолитиков. Противокашлевые препараты назначаются с осторожностью, так как они имеют побочные действия.
При аллергическом бронхите показаны антигистаминные средства.
При вирусном бронхите рекомендуется полоскать горло лекарственными или травяными растворами для снятия воспаления.
Возможные осложнения
Отсутствие правильного и своевременного лечения грозит развитием следующих осложнений бронхита у детей:
- хронический бронхит;
- воспаление легких;
- бронхоэкстазы (расширение бронхов);
- дыхательная недостаточность;
- сердечная недостаточность;
- бронхиальная астма;
- бронхообструкция;
- эмфизема легких;
- диффузный пневмосклероз;
- «легочное сердце».
Хронический бронхит у детей. Причины, симптомы, лечение
Хронический бронхит у детей — длительно текущее заболевание с периодами обострения. Развивается при недостаточном и несвоевременном лечении, а также при постоянном воздействии вредных факторов (пыль, аллергены, газы и т.д.).
Наиболее характерный признак хронического бронхита — длительный кашель, во время ремиссии сухой, а при обострении — влажный, с выделением гнойно-слизистой мокроты. При обострениях лечение такое же, как при остром бронхите.
Требуется постоянное наблюдение педиатра и детского пульмонолога.
Меры профилактики бронхита у детей
Профилактика бронхита у детей включает предупреждение вирусных инфекций, избегание переохлаждений, закаливание, своевременное применение противовирусных препаратов, исключение контакта с аллергенами.
Источник: https://meds.ru/illness/bronhit-u-detey
Острый бронхит у детей лечение и симптомы: анализ мокроты и крови при остром бронхите у детей
Острый бронхит у детей — воспалительное заболевание бронхов различной этиологии (инфекционной, аллергической, физико-химической — ирритативные бронхиты, аспирационные).
Согласно международной классификации болезней выделяют следующие формы острого бронхита: острый простой бронхит, острый обструктивный бронхит, острый бронхиолит, рецидивирующий бронхит.
Эти формы диагностируют при наличии клинических симптомов воспаления бронхов без признаков пневмонии. Такие симптомы наблюдаются у 20% больных ОРВИ.
Чаще всего острый бронхит у детей является проявлением респираторной вирусной инфекции. Изменения слизистой оболочки бронхов наблюдаются при многих вирусных инфекциях, но клиническая картина бронхита бывает лишь при некоторых.
У детей раннего возраста это чаще респираторно-синцитиальная и парагриппозная (1,3 типы) инфекции. У старших детей бронхит могут вызвать много других респираторных вирусов (грипп, аденовирус), а также микоплазма и хламидии. Острый бронхит у детей сопровождает корь и коклюш.
В случае бронхита на фоне ОРВИ в мокроте растет численность безкапсульных гемофильных палочек и пневмококков.
Это, однако, не позволяет говорить об их участии в развитии болезни, речь идет скорее об инвазивном размножении условно-патогенной флоры, не вызывает характерных для микробного воспаления общих нарушений, специфического иммунного ответа, а применение системных антибиотиков не влияет на течение такого бронхита.
Бактериальные бронхиты (стафилококковый, пневмококковый и др.).
Чаще развиваются у детей с нарушениями механизмов очищения бронхов: при наличии инородного тела, при интубации трахеи, у детей с трахеостомой, при привычной аспирации пищи, муковисцидозо подобное.
В последние годы выявлена вероятность возникновения острого бронхита у детей под воздействием ксенобиотиков, других вредных факторов воздействия (пассивное курение).
Во время гриппа, парагриппа наблюдается дистрофия эпителия бронхов и отторжение его слоев. В мелких бронхах при парагриппе часто возникают разрастания эпителия, сужающие просвет. По респираторно-синцитиальным поражениям образуются многоядерные сосочкоподобные разрастания, занимающие большую часть просвета.
Эта инфекция вызывает гиперпродукцию пенистой полужидкой мокроты, деструкцию цилиарного эпителия и инфильтрацию лимфоцитами перибронхиальной ткани с поражением альвеол прилегающих участков легкого.
По аденовирусной инфекции отмечается отчетливый экссудативный компонент со слизистыми наложениями на эпителий, его разрыхление и отторжение, а в стенке бронхов образуются круглоклеточные инфильтраты.
Острый бронхит у детей симптомы дает различные в зависимости от этиологии и остроты процесса.
Заболевание без осложнений протекает без отчетливых клинических признаков обструкции и возникает обычно как следствие вирусной инфекции, что имеет тропизм к эпителию дыхательных путей и, размножаясь, повреждает реснитчатый эпителий.
Усиливается выработка слизи железами. В результате подавляются барьерные свойства стенки бронхов и создаются условия для развития бактериального процесса.
Клинические проявления во многом определяются этиологией респираторного заболевания. В случае респираторно-синцитиальной, парагриппозной инфекции достаточно заметны катаральные и кратковременные интоксикационные явления (лихорадка 1-3 дня). Аденовирусная и микоплазменная инфекции могут иметь более длительный лихорадочный период.
Если острый бронхит у детей симптомы дает в виде малопродуктивного кашля, частого в начале заболевания и влажного к концу первой недели, это говорит о полном выздоровлении, без перехода заболевания в хроническую форму. Мокроты, как правило, слизистой. Голосовое дрожание над легкими — не изменено. Перкуторных изменений над легкими нет.
Аускультативно простой бронхит характеризуется жестким дыханием (иногда дыхание остается везикулярным), диффузионными сухими или влажными крупно-, средне-, изредка мелко-пузырчатыми хрипами, изменяющие свое положение во время кашля. Бронхит в основном бывает двусторонним.
Преимущественно односторонние бронхиты у детей дошкольного и школьного возраста, протекающими с привлечением мелких бронхов, бывают связаны с микоплазменной инфекцией (при этом может быть конъюнктивит).
Острый бронхит: анализы и продолжительность болезни
При установлении диагноза острый бронхит анализы берутся в соответствии с современными стандартами терапии этого заболевания.
Периферический анализ крови при бронхите выявляет изменения, характерные для вирусных респираторных инфекций (относительный или абсолютный лимфоцитоз, нормальная СОЭ), Однако при некоторых вирусных инфекциях (аденовирусной, например) и микоплазмозе, отмечается ускорение СОЭ с небольшим нейтрофилезом и сдвигом лейкоцитарной формулы влево. На рентгенограмме в случае простого бронхита наблюдается усиление легочного рисунка, чаще в прикорневых и нижних медиальных зонах. Особое значение имеет анализ мокроты при бронхите. С его помощью можно определить возбудителя заболевания и его чувствительность к антибактериальным средствам. Анализ мокроты при бронхите у детей позволяет с максимальной долей вероятности исключить инфицирование ребенка туберкулезом.
Продолжительность острого бронхита не превышает 2-х недель, хотя у детей раннего возраста кашель может сохраняться дольше в случае респираторно-синцитиальной инфекции, а у старших детей – микоплазменного бронхита. Если бронхит затягивается, нужно искать причину, в частности исключить пневмонию, инородное тело в бронхах, хроническую аспирацию пищи, тубинфицирование, муковисцидоз и т.д.
Острый бронхит у детей: лечение и профилактика
Острый бронхит у детей лечение требует в нескольких аспектах. Обычно практикуется амбулаторный тип терапии в домашних условиях. Постельный режим назначают в лихорадочный период, пока держится высокая температура тела.
Назначается диета с обильным питьем (количество жидкости в течение суток в 1,5-2 раза превышает возрастную норму). Специфическая терапия начинается с назначения противовирусных препаратов (анаферон, арбидол, амизон, алгирем, Гропринозин т.д.).
Антибиотикотерапия в случае острого бронхита у детей рекомендуется детям первых 6 месяцев жизни, в большей степени с отягощенным фоном (родовая травма, недоношенность, гипотрофия и др.
) или подозрением на наличие бактериальной инфекции (лихорадка с температурой тела свыше 39 ° С, вялость, отказ от еды и питья, другие признаки интоксикации, наличие одышки, асимметрии хрипов, «зажигательные» изменения в периферической крови) и воспалительным процессом, связанным с атипичными возбудителями.
Острый бронхит у детей лечение антибактериальное начинают с приема препаратов в таблетках, суспензиях и сиропах. Можно использовать «защищенные» пенициллины (амоксиклав, аугментин), цефалоспорины (цефалексин, дурацеф), макролиды (макропин, рулид, ровамицин и под.).
Последние целесообразно назначать при атипичной этиологии бронхита.
Уменьшению воспалительных изменений в слизистой оболочке бронхов может способствовать противовоспалительный препарат фенспирид (эреспал), действующий как непосредственно на воспалительный процесс в дыхательных путях, так и на процессы, сопровождающие инфекционное и аллергическое воспаление.
Обычной составной частью лечения бронхита у детей является назначению группы муколитиков с отхаркивающим эффектом, обуславливающих усиление секреции, деполяризацию молекул муцина, увеличение секреции мокроты, с его стимулирующим действием на движение ресничек (лазолван, амброксол, амбробене, бромгексин), или отхаркивающих препаратов, имеющих преимущественно секретомоторное действие, усиливая активность мерцательного эпителия, способствуют продвижению мокроты:
- алкалоиды и сапонины растений (Бронхикум, Эвкабал, Синупрет, проспан, грудные сборы 1, 2, сухой экстракт термопсиса, мукалтин и др.),
- препараты резорбтивного действия (аммония хлорид, калия йодид, натрия гидрокарбонат),
- полусинтетические и синтетические средства, вызывающие рефлекторное раздражение слизистой оболочки желудка (апоморфин, натрия бензоат, ликорин, терпингидрат).
Для того чтобы острый бронхит у детей лечение имел адекватное можно сочетать препараты разных групп, использовать микстуры, добиваясь разжижения мокроты частым приемом (6-8 раз) муколитических и отхаркивающих препаратов.
Применять собственно муколитические препараты (пульмозим, ацетицистеин, мукобене, Мукомист, флювик, карболцистеин и проч.) При остром простом бронхите является неоправданным, тем более, что они способны снижать выработку лизоцима и повышать гиперактивность бронхов.
Исключением является карбоцистеин (мукорегуляторы), он разжижает мокроту без нарушения строения слизистой и восстанавливает активность бокаловидных клеток, мукоцилиарного транспорта.
Противокашлевые препараты, подавляющие кашлевой рефлекс центрального или периферийного действия (ненаркотические), не следует широко применять, потому что кашель — защитная реакция, и при наличии обильной мокроты отсутствие кашля является фактором риска обструкции бронхов. При присоединении бактериальной флоры, их можно использовать только в случае очень сильного сухого кашля (либексин, тусупрекс, сиптусин). Внутрь назначают витамины группы С, В, А, Е.
Из физиотерапевтических процедур при лечении острого бронхита у детей применяют ингаляции с отхаркивающими средствами (амброксол, 1,5% раствор гидрокарбоната натрия, настои, отвары отхаркивающих трав: листья подорожника, мать-и-мачехи, трехцветной фиалки, корня девясила и др.).
Можно назначать микроволновую терапию, УФО на грудную клетку, электрофорез с ионами йода, кальция, магния. Как отвлекающую терапию назначают горчичные обертывания грудной клетки, баночный массаж старшим детям. При наличии продуктивного кашля показано вибрационный массаж с дренажем.
Следует обратить внимание, что назначать антигистаминные препараты следует только детям с проявлениями аллергии, так как это может привести к сгущению мокроты.
Источник: http://pediatriya.info/ostryiy-bronhit-u-detey/