Этиология застойной пневмонии в пожилом возрасте
О собенности демографических процессов ведут к росту численности населения старших возрастов. Пневмонии занимают одно из ведущих мест среди причин смерти лиц пожилого и старческого возраста. Они широко распространены, сложны в диагностике, отличаются тяжелым течением, высокой летальностью.
Трудности в диагностике пневмоний
Трудности в диагностике объясняются свойственными старческому возрасту стертостью клинических признаков и полиморбидностью, когда многочисленные фоновые заболевания размывают клинические ориентиры.
Пневмонии у лиц старше 60 лет обычно развиваются [1] на фоне серьезной предшествующей патологии, такой как хроническая обструктивная болезнь легких, ишемическая болезнь сердца, застойная сердечная недостаточность, новообразования, сахарный диабет, циррозы печени, хроническая почечная недостаточность.
Многолетний опыт анализа диагностических ошибок при ежегодном наблюдении 350–400 больных, госпитализированных в многопрофильную больницу, показал [2], что преобладает гипердиагностика пневмоний. Как видно из табл. 1, частыми причинами клинической гипердиагностики пневмоний являются неправильная трактовка лихорадочного синдрома и ошибочная интерпретация данных аускультации.
Наличие лихорадки, как правило, приводит к ошибкам, когда не диагностируются внелегочные инфекции или новообразования. Обнаружение влажных хрипов , особенно если они выслушиваются локально, считается настолько патогномоничным, что ошибочный диагноз пневмонии выставляется даже при отсутствии других симптомов.
Напротив, выраженный плевральный болевой синдром чаще уводит от диагноза пневмонии. Болевой синдром склоняет к ошибочному диагнозу сосудистой или хирургической катастрофы – инфаркту миокарда, перфоративной язве, почечной колике, холециститу, кишечной непроходимости.
Кроме ошибок, связанных с интерпретацией болевого и лихорадочного синдромов, у лиц старше 60 лет при пневмонии иногда выставляется ошибочный диагноз инсульта.
Это связано с быстрой декомпенсацией дисциркуляторной энцефалопатии при развитии пневмонии и появлением спутанности сознания, обусловленной гипоксией и интоксикацией.
Ситуации, когда пневмония не диагностируется, более опасны. В этих случаях необоснованно задерживается проведение адекватной терапии или больной может быть подвергнут риску ненужной операции.
Этиологический диагноз пневмонии обычно основывается на бактериологическом исследовании мокроты, которое не всегда информативно и не обеспечивает расшифровку возбудителя в ранние сроки.
Некультуральные методы, включающие определение антигенов и специфических антител, позволяют диагностировать такие внутриклеточные агенты, как вирусы, микоплазму, хламидии, легионеллу, эпидемиологическая значимость которых возросла в последние годы [2, 3].
К сожалению, даже в хорошо оснащенных лабораториях удается установить природу лишь 50–60% пневмоний.
Поэтому получило признание сугубо прагматичное деление пневмоний по месту их развития (внебольничные, внутрибольничные), основанное на результатах многочисленных квалифицированных исследований, показавших, что в различных клинических ситуациях этиологические агенты различны и, следовательно, подходы к выбору антибиотика должны быть избирательны.
Следует отметить, что в большинстве развитых стран преобладают одни и те же возбудители пневмоний с некоторыми девиациями частоты в зависимости от эпидемиологической обстановки. Резистентность микроорганизмов к антибиотикам может существенно различаться в зависимости от принятых стандартов терапии.
У лиц пожилого и старческого возраста (табл. 2) спорадические случаи внебольничных пневмоний чаще (85%) вызываются типичными бактериальными агентами: пневмококками, гемофильными палочками, моракселлой и реже (15%) – атипичными возбудителями: микоплазмой, хламидиями, легионеллой [4].
Эпидемические вспышки пневмоний (часто внутрисемейные) обычно обусловлены вирусами гриппа, микоплазмой, хламидиями. Постгриппозные пневмонии нередко связаны со стафилококком. У больных алкоголизмом обычны пневмонии, вызванные клебсиеллой. Характерным этиологическим агентом аспирационных пневмоний являются оральные анаэробы.
В противоположность этому основными возбудителями спорадических случаев внутрибольничных пневмоний являются синегнойная палочка и другие грамотрицательные микроорганизмы и резистентные к антибиотикам госпитальные штаммы стафилококков.
При внутрибольничных вспышках пневмоний патогенными агентами бывают ацинетобактер и легионелла (последнюю обычно связывают с системами кондиционирования воздуха). Госпитальные аспирационные пневмонии обычно обусловлены анаэробами.
Следует учитывать, что 30–40% пневмоний у пожилых лиц вызываются ассоциациями бактерий, причем 3/4 этих ассоциаций представлены сочетанием грамположительной и грамотрицательной флоры [1, 2].
Сравнение особенностей клинических проявлений пневмоний у 465 больных, госпитализированных с рентгенологически подтвержденным диагнозом, показало [1, 2], что острое начало заболевания отмечено у половины больных пожилого и старческого возраста. Постепенно болезнь развивалась обычно у лиц, страдающих хроническим бронхитом и застойной сердечной недостаточностью.
У лиц пожилого и старческого возраста наиболее частыми клиническими проявлениями болезни были: повышение температуры тела, кашель, отделение мокроты. У 3–5% больных старческого возраста кашель и отделение мокроты отсутствовали на всем протяжении болезни. Озноб отмечен у трети заболевших.
Укорочение перкуторного звука наблюдали, как правило, при долевых пневмониях и парапневмоническом плеврите. Аускультативно чаще всего выявляли локальные влажные хрипы, сухие хрипы, ослабленное дыхание, реже – бронхиальное дыхание и крепитацию.
Это не составляло клинических особенностей больных пожилого возраста, так как их обнаруживали с такой же частотой и у молодых лиц, чаще отмечали при долевых пневмониях и при госпитализации в ранние сроки болезни.
Достоверно чаще, в порядке убывания частоты, у лиц старше 60 лет отмечены одышка, длительная астенизация, нарушения ритма сердца, периферические отеки, спутанность сознания.
Спутанность сознания по времени совпадала с периодом интоксикации и, видимо, во многом ею и обусловлена наряду с гипоксией и сосудистой недостаточностью.
Появление нарушений ритма сердца и периферических отеков представляется связанным с интоксикацией и декомпенсацией кровообращения на фоне острого инфекционного процесса.
Данные рутинных лабораторных исследований не имеют особенностей при пневмониях у пожилых лиц. Характерны лейкоцитоз и нейтрофильный сдвиг в лейкоцитарной формуле. Прогностически неблагоприятна лейкопения с нейтрофильным сдвигом при массивных пневмониях.
Рассмотренные клинические особенности пневмоний у лиц пожилого и старческого возраста позволяют сформулировать возможное сочетание признаков, при которых необходимо исключение их в диагностически неясных ситуациях. Это:
• повышение температуры тела, одышка и лейкоцитоз;
• повышение температуры тела, спутанность сознания и лейкоцитоз;
• одышка, спутанность сознания и лейкоцитоз.
Одним из наиболее доказательных признаков пневмонии является рентгенологически определяемая инфильтрация легочной паренхимы, однако этот характерный признак может не определяться [5, 6] в первые часы заболевания, при дегидратации, лейкопении (нейтропении). В табл.
3 приведены сопоставления [6] рентгенологических данных с этиологическими агентами пневмоний. Типичные долевые, многодолевые и гомогенные очаговые инфильтрации характерны для распространенных бактериальных пневмоний и заболеваний, вызванных таким внутриклеточным агентом, как легионелла.
Негомогенные инфильтрации и интерстициальные изменения более типичны для вирусов, микоплазмы, хламидий. Рентгенологически определяемая пневмония в сочетании с лимфаденопатией средостения может оказаться туберкулезом легких, микоплазмозом, хламидиозом, грибковым поражением.
Множественные перибронхиальные абсцессы обычно развиваются при стафилококковых пневмониях, а единичные крупные абсцессы характерны для пневмоний, вызванных клебсиеллой.
У пожилых лиц нередко определяется лишь инфильтрация, не сопровождающаяся лихорадкой и лейкоцитозом [5].
Интерпретация рентгенологических данных сама по себе может быть затруднена, потому что следует дифференцировать собственно пневмонию и другие причины уплотнения легочной паренхимы, такие как рак легкого, лекарственные поражения, застойная сердечная недостаточность.
У пожилых чаще всего встречаются застойная сердечная недостаточность и рак легкого. Реже пневмонии приходится дифференцировать с туберкулезом легких, лекарственными альвеолитами, поражением легких при коллагенозах.
Получившая распространение шкала оценки классов риска пневмоний [5] позволяет прогнозировать тяжесть течения пневмонии. В зависимости от класса риска летальность может варьировать от 0,1 до 31,1% (табл. 4).
Оценить класс риска и получить прогноз тяжести течения пневмонии врач может уже после предварительного обследования больного, пользуясь шкалой PORT Study, представленной в табл. 5.
Хорошо видно, как значительная часть из суммы баллов приходится уже на возраст пациентов, а предшествующие заболевания, неблагоприятные клинические признаки и лабораторные показатели повышают баллы до 90–130, что означает высшие классы (III–V) риска тяжелого течения пневмонии с возможной летальностью до 8–30%.
Пневмония – это комплекс проблем инфекции, иммунитета, воспаления и нарушенных функций. Принципиально важно, что пневмония характеризуется определенной стадийностью, а роль антибиотиков ограничивается только подавлением инфекционного агента и не решает проблем устранения воспаления как такового, не восстанавливает нарушенных функций, не способствует улучшению иммунного ответа.
Поэтому программа терапии должна строиться с учетом этапов естественного течения пневмонии, учитывающая кроме всего перечисленного и сопутствующие заболевания. Оценка двухлетней выживаемости стариков после пневмонических эпизодов показывает значительное возрастание летальности от декомпенсации фоновых заболеваний. Исходя из изложенного, в острый период болезни решающее значение (табл.
6) имеет подавление инфекции, дезинтоксикационная терапия, лечение дыхательной недостаточности и нестабильной гемодинамики, коррекция нарушений гемостаза (при тяжелом течении нередко развивается ДВС-синдром), заместительная иммунотерапия при необходимости и лечение сопутствующих заболеваний.
Когда инфекция достоверно подавлена и устранены угрожающие жизни осложнения, терапия ориентируется на лечение собственно воспаления (которое проходит определенную стадийность и не исчезает за несколько дней) и восстановление нарушенных функций вентиляции и перфузии.
На этом этапе продолжается терапия фоновых заболеваний, используются немедикаментозные методы, проводятся реабилитационные программы. Многонаправленность лечения при пневмонии следует воспринимать как особенность, свойственную пожилому возрасту.
Основой лечения пневмоний является антибактериальная терапия. Первым шагом в лечении пневмоний всегда является решение о начале антибактериальной терапии [1, 6] в возможно более ранние сроки, и выбор препарата осуществляется эмпирически, потому что практически всегда на начальном этапе лечения сведениями об этиологии пневмонии врач не располагает.
Для лечения внебольничных пневмоний, исходя из наиболее частой их этиологии, показано применение антибиотиков широкого спектра действия: ампициллина, амоксициллина/клавуланата, цефалоспоринов II–III поколения.
При аллергии к бета-лактамным антибиотикам могут использоваться фторхинолоны. Если предполагается, что пневмония вызвана атипичными агентами (легионелла, хламидия, микоплазма), назначаются макролиды или фторхинолоны.
Факторами, определяющими тяжелое течение пневмонии, являются [6]: дыхательная недостаточность, нестабильная гемодинамика, высокая лихорадка, лейкопения или гиперлейкоцитоз, почечная недостаточность, спутанность сознания, многодолевое поражение, плеврит, абсцедирование, быстрое прогрессирование инфильтрации, наличие дистресс- и/или ДВС-синдромов, бактериемия. При наличии 2–3 из перечисленных признаков и более констатируется тяжелое течение пневмонии и в связи с тяжелым прогнозом антибиотики должны применяться внутривенно в возможно более ранние сроки. В таких ситуациях целесообразно назначать цефалоспорины II–III поколения или аминопенициллины в сочетании с макролидами или фторхинолонами.
В последние годы в качестве препаратов первого ряда для лечения пневмоний стали использоваться [3] так называемые респираторные фторхинолоны, подавляющие грамположительную и грамотрицательную флору, а также атипичные агенты. Такими препаратами являются левофлоксацин и моксифлоксацин.
Таблица 1. Пневмонии в пожилом и старческом возрасте: причины диагностических ошибок
Пневмония под маской другого заболевания
клинический признак и ошибочный диагноз
клинический признак и ошибочный диагноз
Лихорадочный синдром = Пневмония
Грипп, острые респираторные вирусные инфекции, гайморит, рожа, пищевая токсикоинфекция, холецистит, пиелонефрит, простатит, сепсис, злокачественные опухоли, лимфопролиферативные заболевания
Болевой синдром = инфаркт миокарда, перфоративная язва, кишечная непроходимость, холецистит, межреберная невралгия, почечная колика
Влажные хрипы в легких = Пневмония
Застойная сердечная недостаточность, альвеолиты
Спутанность сознания = инсульт, дисциркуляторная энцефалопатия
Инфильтративные изменения при рентгенографии = Пневмония
Первичные или метастатические опухоли, туберкулез легких, альвеолиты
Таблица 2. Возбудители пневмоний у лиц пожилого и старческого возраста [4]
Клебсиелла (больные алкоголизмом)
Оральные анаэробы (аспирация)
Пневмонии в домах престарелых
Оральные анаэробы (аспирация)
Оральные анаэробы (аспирация)
Таблица 3. Рентгенологические данные в зависимости от этиологии пневмоний
Долевая и многодолевая инфильтрация
Бактерии (в том числе пневмококк, легионелла)
Очагово-сливная двусторонняя инфильтрация
Вирус гриппа, пневмококк, стафилококк, легионелла
Гомогенная очаговая инфильтрация
Негомогенная очаговая инфильтрация
Вирусы, стафилококк, микоплазма
Инфильтрация + интерстициальные изменения
Вирусы, микоплазма, пневмоцисты
Интерстициальные изменения милиарные
Сальмонелла, микобактерия туберкулеза, грибы
Интерстициальные изменения сетчатые
Вирусы, микоплазма, хламидии, грибы
Инфильтрация или интерстициальные изменения + лимфаденопатия
Микобактерия туберкулеза, микоплазма, хламидии, грибы
Множественные перибронхиальные абсцессы
Единичные крупные абсцессы
Таблица 4. Внебольничные пневмонии: оценка классов риска по шкале POR T (Pneumonia Outcome Research Team) Study, 1997
Таблица 5. Внебольничные пневмонии: оценка классов риска (PORT Study, 1997)
Мужчины (возраст, лет)
Женщины (возраст минус 10 лет)
Застойная сердечная недостаточность
Сосудистые заболевания мозга
Число дыханий > 30 в 1 мин
Систолическое артериальное давление < 90 мм рт. ст.
Температура тела < 35°С или > 40°С
Пульс > 125 уд в 1 мин
РН (артериальной крови)
Источник: http://life4well.ru/ukho-gorlo-nos/lor-organy/104021-etiologiya-zastojnoj-pnevmonii-v-pozhilom-vozraste
Все о застойной пневмонии: причины, симптомы, лечение
Застойная пневмония — осложнение, которое дает воспаление легких, протекающее в тяжелой форме. Обычно оно возникает как следствие застоя жидкости в тканях и крови. В группе риска пожилые люди с малоподвижным образом жизни, а также пациентов с ослабленным иммунитетом и тех, кто недавно перенес операцию и в период воспаления легких пребывает в лежачем положении.
Гипостатическая пневмония требует длительного и квалифицированного лечения, больным обязательно назначают противомикробные препараты и лучше всего, если больной будет проходить лечение пневмонии в стационаре под присмотром медиков.
Развитие болезни
Любая пневмония вызвана болезненными микроорганизмами, бактериями, которые вызывают воспаление тканей в легких.
К таким бактериям относят пневмококки, стрептококки, стафилококки, некоторые виды кандидов, а также гемофильные палочки.
Пневмония у лежачих больных протекает сложнее, так как при отсутствии движения, происходит интенсивное нарушение кровообращения и вентиляции легких, после чего и легкие, и бронхи, перестают нормально функционировать.
При застое отсутствии достаточной вентиляции легких, в бронхи попадает больше густой мокроты, которая является средой для размножения бактерий.
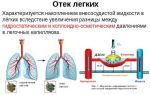
Из-за нарушения кровотока в дыхательной системе, капилляры расширяются, возникает альвеолярный коллапс — опасное последствие пневмонии. Коллапс является первой стадией застойной пневмонии у лежачих больных и она уже заметна на рентгеновском снимке. Обычно пневмония начинается с нижней левой части легкого, но иногда она бывает двусторонней, что усложняет лечение.
На второй стадии сыворотка крови проникает в строму, после чего наступает отек легких, разрастание рубцовой ткани.
В группу риска входят:
- Пожилые люди старше 60 лет.
- Лежачие больные.
- Пациенты после операции, в период реабилитации.
- Пациенты с термальной стадией онкологии.
- Больные с деформированным позвоночником или грудной клеткой.
Также предпосылками для развития болезни становятся заболевания дыхательной системы, такие как астма или эмфизема легких, болезни сердца или сосудов, в частности, после обширного инсульта может возникнуть застойная пневмония, а также аритмия или гипертония.
Застойная пневмония у пожилых людей
Это распространенное явление во многом потому, что большая часть людей возрастом старше 60 лет страдает нарушениями в работе сердечно-сосудистой системы. Кроме того, в пожилом возрасте увеличивается риск получения травм, которые приведут к лежачему образу жизни на определенный срок.
Именно группа пожилых людей наиболее подвержена развитию застойной пневмонии и именно для старшего возраста такая болезнь более опасна. Причиной этого являются возрастные изменения и естественное нарушение вентиляции легких. Как только появились любые симптомы пневмонии — необходимо начинать лечение.
Симптомы
Ситуация осложняется тем, что нередко лечение застойной пневмонии начинается слишком поздно, так как не всегда возможно определить эту болезнь на ранней стадии. Ее симптомы могут быть маловыраженными, их можно перепутать с бронхитом или другими заболеваниями дыхательных путей.
Степень проявления симптомов зависит во многом от степени тяжести заболевания. Их выраженность зависит от степени нарушения кровообращения и дыхания, тяжести общей патологии и воспаления.
Температура может быть нормальной или незначительно повышенной. В редких случаях при застойной пневмонии поднимается высокая температура, но в такой ситуации определить заболевание проще.
Также симптомы зависят от времени развития болезни. Если пневмония появилась в первые 2-3 дня постельного режима, ее симптомы слабо выражены и их часто не замечают за основным заболеванием пациента.
Например, если у больного был обширный инсульт, то симптомом застойной пневмонии станет нарушение сознания и дыхание — оно становится учащенным, возникают хрипы. Поздняя пневмония возникает через 2-6 недель после начала постельного режима.
Она иногда сопровождается симптомами перикардита.
К основным клиническим проявлениям пневмонии можно отнести:
- Затрудненное дыхание, отдышка.
- Кашель с мокротой, как правило, гнойной.
- Субфебрильная температура тела.
- Вялость, сонливость.
- Озноб и потливость.
Диагностика
Прогнозы для больных застойной пневмонией зависят от того, насколько рано было начато лечение. Но диагностировать заболевание сложно из-за того, что симптомы его легко спутать с другими болезнями дыхательных путей. Точно определить тип заболевания могут только квалифицированные специалисты: пульмонолог, невролог и кардиолог.
При возникновении патологии, больного сначала прослушивают: в его легких слышны влажные хрипы, преимущественно в нижней части легких. Также проводят анализ крови, который покажет повышение уровня СОЭ и лейкоцитов. Чрезмерное повышение численности этих показателей может быть свидетельством развития вторичной пневмонии.
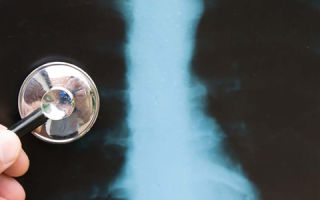
Лечащий врач больного должен предполагать возможность развития застойной пневмонии и при первых симптомах проводить полную диагностику, включающую рентген. С его помощью можно заметить увеличение прозрачности легочных полей, а также выявить тени — очаги развития болезни. Именно рентген легких при пневмонии является наиболее полным способом определения болезни и степени ее тяжести.
Наличие или отсутствие выпота в плевральной полости определяется при помощи УЗИ. Также для полной диагностики проводят кардиограмму.
Обязателен и анализ мокроты — при застойной пневмонии у пациентов наблюдается содержание группы клеток сердечных пороков с гемосидерином.
Лечение гипостатической пневмонии
Лечить пневмонию у лежачих больных следует в условиях стационара, под постоянным наблюдением медиков. Для лечения используются препараты широкого спектра действия на первых этапах, и узконаправленные антибиотики впоследствии. Также обязателен прием антимикробных препаратов.
Схема лечения застойной пневмонии содержит в себе борьбу с возбудителем болезни, снятие отека легких, восстановление прохождения воздуха.
Используется комплексная терапия с назначением нескольких видов антибиотиков, препаратов иммуномодулирующего типа, отхаркивающих и антиоксидантных средств.
Также часто назначают лекарства для улучшения метаболизма сердечной мышцы — сердечные гликозиды и диуретики
Для снятия отека используются отхаркивающие средства, диуретики и антиоксиданты. Иногда для удаления чрезмерного скопления мокроты в бронхах, используют бронхоскопию. Если жидкость скопилась в плевральной полости, врачи проведут пунцию. Это быстро нормализует состояние больного, вернет частоту пульса в норму, а также снимет отдышку и сильный кашель.
Антибиотики назначают в зависимости от типа бактерии-возбудителя.
Также проводится дополнительная терапия: кислородотерапия, массаж грудной клетки или спины, назначается легкая гимнастика. Проводят регулярные ингаляции, кроме того, больному нужно обеспечить правильные условия: поддерживать в помещении влажность и температуру 20-21 градус.
Комплексное лечение застойной пневмонии у лежачих больных также подразумевает собой избавление от первичной причины ее развития.
Прогнозы для больных застойной пневмонией
Сколько может прожить больной застойной пневмонией зависит от множества факторов, в частности, от возраста и степени болезни.
Для пожилых людей это заболевание очень опасно и входит в число наиболее распространенных болезней со смертельным исходом. При несвоевременно замеченной пневмонии, смертельный исход возможен в 60% случаев.
Особенно если болезнь уже перешла в хроническую форму — в таком случае она будет влиять на работу сердца.
Профилактика
Именно поэтому важно уделять внимание профилактике пневмонии у лежачих больных. Профилактика включает в себя:
- Больной должен находиться в тепле, но температура в помещении должна быть комфортной, а воздух — увлажненным.
- Необходимо постоянно менять положение тела больного, если он не может делать это сам, перекладывать или пересаживать его должны родные или медперсонал, чтобы поддерживать нормальное кровообращение в организме.
- Проведение массажа грудной клетки.
- Проведение баночного массажа.
- Регулярная постановка компрессов.
- Дыхательная гимнастика при пневмонии, которую могут делать даже лежачие больные и старики.
- Простые физические упражнения, которые можно выполнять сидя в кровати.
Профилактика застойной пневмонии у пожилых людей включает в себя прогулки, простые физические упражнения, здоровый образ жизни и отказ от вредных привычек. Также необходимо сбалансированно питаться и рекомендуется провести вакцинацию от пневмонии. Пожилым людям категорически нельзя перемерзать.
Предотвратить гипостатическую пневмонию легче, чем вылечить ее хроническую форму, поэтому к вопросу профилактики нужно отнестись серьезно.
Источник: https://mainrox.ru/pnevmoniya/vidy/zastojnaya-pnevmoniya
Застойная пневмония у пожилых
В учебниках по медицине застойная пневмония называется гипостатической. Это «вторичное» заболевание, осложняющее течение других болезней.
Возникает в результате нарушенного кровообращения по малому (легочному) кругу и затрудненного вентилирования легких. Обычно появляется у лежачих больных или престарелых людей.
Наша статья о том, как диагностируется, протекает и чем лечится застойная пневмония у пожилых.
Причины возникновения застойной пневмонии у пожилых людей
-
Из-за некоторых болезней (например, инсульт, инфаркт, заболевания легких и т. д.), приводящих в послеоперационном периоде к ограничению двигательной активности больного, может развиваться застойная пневмония у пожилых.
-
С возрастом в дыхательной системе человека происходят функциональные изменения. Диафрагма слабеет, дыхание пожилых людей (старше 65 лет) становится неглубоким, эластичность легочных тканей снижается.
-
В преклонном возрасте кровоток в малом круге кровообращения сильно затруднен. Ухудшение вентилирования бронхов приводит к развитию микробной флоры в бронхотрахеальном дереве и ротоглотке, активно размножаются болезнетворные микробы (анаэробы, пневмококки и энтеробактерии), в результате их «бурной деятельности» может образоваться застойная пневмония.
Как проявляется застойная пневмония у пожилых людей
При обычной пневмонии поражаются небольшие участки легких, поэтому лечится она медикаментами довольно легко и быстро.
Во много раз опаснее застойная пневмония, при которой происходит застой жидкости в легочных тканях и бронхах.
Диагностируется гипостатическая пневмония по наличию следующих признаков:
- озноб;
- общая слабость и сонливость;
- непрекращающийся кашель;
- усиленное потоотделение из-за нарушения терморегуляции организма;
- одышка;
- температура тела нормальная или слегка повышена;
- незначительное выделение мокроты при кашле;
- прослушиваются хрипы.
Будьте внимательны! У пожилого человека может быть только общая слабость или отсутствовать аппетит, он может даже не подозревать, что болен, потому что другие симптомы часто «смазаны».
Именно поэтому очень важна своевременная диагностика этого коварного заболевания.
Диагностика застойной пневмонии у пожилых
Застойная пневмония у пожилых людей не имеет особых примет, каких-либо только ей присущих симптомов. Поэтому главной задачей родственников и лечащих врачей является своевременное проведение комплексного обследования заболевшего, точное диагностирование болезни.
Записи в истории болезни пожилого человека о наличии определенных хронических или перенесенных заболеваний могут служить подсказкой для врача. К таким болезням-«подсказчикам» относятся:
- инфаркт, инсульт;
- атеросклероз и кардиосклероз, пороки сердца;
- аритмия, стенокардия, гипертония;
- эмфизема легких, астма;
- воспаления почек;
- сахарный диабет.
Для подтверждения поставленного диагноза необходимо:
-
Сделать рентген – на снимке жидкость, скопившаяся в легких, проявится характерным помутнением. К сожалению, этот фотокадр только показывает застойный сгусток, но он практически ничем не отличается от изображений других легочных заболеваний (например, бронхопневмонии), и к тому же не все больницы имеют аппаратуру для обследования лежачих больных.
-
Провести УЗИ плевральной полости для обнаружения застоявшейся жидкости и определения точного места ее расположения в легких.
-
Обязательно прослушать легкие с помощью стето- или фонендоскопа – застойную пневмонию подтверждают сиплое дыхание и «влажные» хрипы.
Вторичная пневмония, вызванная другой болезнью, чаще всего локализуется в нижней доле правого легкого, то есть в самой удаленной от сердца области. Именно здесь и следует ее искать в первую очередь.
Застойная пневмония не прощает ошибок. Пожилой человек может потерять сознание или даже впасть в кому, и врачи ставят неправильный диагноз.
Иногда наблюдается довольно «неприятный» симптом – недержание мочи. Пожилой человек может впадать в депрессию, у него часто меняется настроение, при этом врачи часто диагностируют синильную деменцию.
Как развивается застойная пневмония у пожилых людей? Основной ее симптом (одышку) часто путают с сердечной недостаточностью. Поэтому врачам нужно быть предельно внимательными при осмотре пациента, чтобы исключить ошибочный диагноз и не пропустить начала развития коварной болезни.
В случаях промедления, когда пожилой человек долго не обращается за врачебной помощью, или при ошибочном диагностировании и неверном лечении пневмония прогрессирует и проходит следующие стадии развития:
-
Нарушается отток крови и происходит переполнение легочных вен.
-
Сквозь стенки сосудов происходит пропотевание (просачивание) плазмы крови, и жидкость накапливается в легочных альвеолах (пузырьках, из которых состоят наши легкие). Зачастую на этой стадии происходит инфицирование бактериями.
-
Происходит замена легочной ткани на соединительную.
Как лечится застойная пневмония у пожилых людей
Застойная пневмония у пожилых людей лечится в стационарном медицинском учреждении под постоянным контролем врачей. В связи с тем, что это заболевание вызывается патогенными бактериями, больному назначаются антибиотики широкого спектра действия или направленные на определенный штамм микробов (если удалось «вычислить» возбудителя).
Наряду с лечением бактериального очага проводится восстановление нормального вентилирования легких. С этой целью назначаются следующие лекарственные препараты:
- диуретики;
- антиоксиданты и иммуномодулирующие препараты;
- отхаркивающие средства.
Для облегчения работы сердца принимают гликозиды и средства, улучшающие метаболизм. Удалению мокроты из бронхов и трахеи способствует бронхоскопия.
При обнаружении жидкости в плевральной полости назначаются диуретики или делаются пункции.
Выполнение всех этих лечебных мероприятий приводит к быстрому улучшению состояния больного, одновременно проводится лечение заболевания, приведшего к застойной пневмонии у пожилых людей.
Применяются методы физиотерапевтии (ингаляции, массаж, кислородные маски). Очень хорошо помогает дыхательная гимнастика (в частности комплексы Бутейко и Стрельниковой).
Обязательным является выполнение комплекса упражнений, тренирующих диафрагмальное дыхание, потому что у пожилых людей оно становится неглубоким:
- Лежа: положив руки на живот, медленно вдохнуть; выдохнуть через рот, при этом напрягая мышцы пресса и надавливая руками (для усиления выдоха).
- Стоя: руки развести в стороны, ноги расставить широко, вдохнуть; выдыхать медленно, при этом переводить руки вперед, и наклоняться вниз, при этом втягивая живот.
Чтобы облегчить отторжение мокроты проводится позиционный «дренаж» – принятие телом таких поз, которые ускоряют стекание жидкости к рефлексогенным зонам, вызывающим кашель: пожилой человек делает несколько глубоких вдохов через нос, выдыхает через рот, крепко стиснув зубы, затем «старательно» кашляет.
За полчаса до выполнения упражнений пожилой человек может выпить теплый или горячий липовый чай, настой термопсиса (трава бывает в таблетках), мать-и-мачехи или подорожника либо чай с молоком и медом.
При улучшении состояния здоровья пожилой человек выписывается домой, где продолжает лечиться народными средствами, например, обильное питье (чай с малиной, калиной, лимоном, отвары и настои чабреца и плодов шиповника).
Лечение застойной пневмонии у пожилых людей народными средствами
- Отлично помогает в лечении застойной пневмонии у пожилых богородская трава (чабрец, богородичная, тимьян ползучий). Заваривают 2 ст.л. на пол-литра кипятка, процеживают и пожилой человек пьет настой 4 раза в день до еды по полстакана.
- Хорошим мочегонным действием обладает толокнянка (медвежье ушко). Заваривают 1 ст. л. травы на стакан кипятку. Пожилой человек выпивает за день в три приема через полчаса после еды.
- Отлично разжижает и выводит мокроту настой ягод калины. Заваривают в термосе – 1-2 ст. л. сухих измельченных ягод на стакан кипятка – и настаивают ночь. Пожилой человек пьет с медом 4-5 раз в день после еды по 2 ст. л.
- Летом собирают, высушивают и готовят лечебную смесь: берут по 3 ст. л. цветков ромашки и календулы, зверобоя, эвкалипта, малины, крапивы, алтея, шалфея, аира, девясила и подорожника. В термос засыпают 2 ст. л. полученного сбора и заливают 0,5 литра кипятка. Оставляют на ночь. Поутру процеживают, и пожилой человек пьет по половине стакана 2–3 месяца.
- Целители Дагестана сохранили древний рецепт лекарства от воспаления легких, который называется урбеч. Чтобы его приготовить, перемалывают в кофемолке (в жерновах) по 3 кг абрикосовых ядер и льняного семени. Полученный продукт хранится в холодильнике.
Непосредственно перед употреблением берут ½ пачки сливочного масла, смешивают с одной столовой ложкой «заготовки», разогревают, доводя до кипения. Снимают с огня, добавляют столовую ложку меда. Дают остыть и убирают в холодильник до застывания. Дагестанские лекари рекомендуют намазывать урбеч на хлеб или добавлять в каши и давать больным бронхолегочными заболеваниями.
Хирургическое лечение застойной пневмонии
В тяжелых случаях, когда пожилой больной лежит почти без движения и ему трудно дышать, застойная пневмония лечится с трудом. Для облегчения страданий пациента врачи могут назначить прокол грудной клетки, чтобы откачать скопившуюся в легких жидкость. Естественно, что такую мини-операцию проводят под общим наркозом в стационаре.
Любую болезнь легче предупредить, чем лечить. Можно ли уберечься от пневмонии? Оказывается, существует много простых способов профилактики этой болезни.
Профилактика развития застойной пневмонии у пожилых людей
Застойная пневмония у пожилых людей возникает в результате других патологий, поэтому пожилой человек должен соблюдать следующие рекомендации по профилактике этого коварного заболевания:
-
Держать ноги всегда в тепле, надевать обувь по погоде и только качественную. Если на прогулке ноги промокли или замерзли, дома обязательно сделать горячую ножную ванночку с горчицей.
-
Как можно чаще и в любую погоду гулять пешком, одеваясь в соответствии с погодой за окном. Пешие прогулки помогают насыщать организм кислородом, держать его в отличной форме.
-
Часто и полноценно отдыхать, избегать стрессовых ситуаций.
-
Бросить вредные привычки.
-
Питаться правильно, часто употреблять в пищу продукты, богатые витаминами и минералами (особенно цинком – он содержится в красной рыбе и мясе, а также в бобовых).
-
Пожилым людям с аллергией стараться избегать провоцирующих факторов.
-
В периоды эпидемий гриппа пожилой человек может пройти вакцинацию.
-
Для профилактики застойной пневмонии у пожилых лежачих пациентов полезно проводить такие процедуры и мероприятия:
- изменять положение тела больного по несколько раз в день;
- проводить «постукивающий» массаж грудной клетки (за исключением области сердца) и спины;
- ставить горчичники и банки;
- следить за регулярным выполнением физических упражнений и дыхательной гимнастики (самое меньшее – это повороты, движения руками и ногами, надувание воздушных шаров);
- чаще проводить уборку и проветривать помещение, где находится пожилой больной;
- всеми допустимыми способами увлажнять воздух в комнате.
Застойная пневмония у пожилых людей в большинстве случаев успешно излечивается, и пациенты полностью восстанавливают свое здоровье, но картина лечения во многом зависит от своевременности обращения больного за врачебной помощью.
Источник: http://pansionat-osen.ru/poleznye-materialy/zastojnaya-pnevmoniya/
Гипостатическая пневмония у пожилых: симптомы, лечение, прогноз
Гипостатическая, или застойная пневмония – это смертельно опасное заболевание, которое возникает у лежачих больных. Ее главной причиной является замедление тока крови в связи с обездвиживанием.
Если вовремя заметить признаки заболевания, то можно успешно с ним бороться.
Гипостатическая пневмония чаще всего возникает у пожилых людей, так как большинство из них в анамнезе имеют хронические болезни, которые также вызывают осложнения в бронхолегочной системе.
Что такое застойная пневмония?
Застойная пневмония относится к числу вторичных заболеваний, то есть проявляется уже после перенесенной единожды пневмонии. Ее опасность состоит в том, что обычно она развивается на фоне других болезней. В то же время именно гипостатическая пневмония часто становится причиной летального исхода.
Диагностика осуществляется при помощи прослушивания легких и рентгеноскопии. Лечение застойной пневмонии аналогично лечению пневмоний других типов – врач подбирает подходящий антибактериальный препарат, по возможности назначает ингаляции, массаж, физиотерапевтические процедуры, ЛФК.
Причины заболевания
Наиболее распространенное явление – это застойная пневмония у пожилых. Дело в том, что к старости организм изнашивается, в силу преклонного возраста наступают необратимые и постоянно прогрессирующие ухудшения состояния внутренних органов, включая легкие.
Застойная пневмония возникает обычно у пациентов, которые переболели рядом заболеваний либо при хронических болезнях.
- Аритмия
- Атеросклероз
- Стенокардия
- Гипертония
- Кардиосклероз
- Сахарный диабет
- Хронический пиелонефрит
- Пороки сердца
- Бронхиальная астма
У старых людей в организме фиксируется ряд изменений, которые способствуют поражению легких.
Слизистые оболочки атрофируются, альвеолярные стенки теряют необходимую эластичность, хрящи бронхов и трахеи подвергаются дистрофии.
В старости объем легких увеличивается, но одновременно уменьшается их жизненный объем. То есть при вдыхании легкие могут вместить меньше воздуха, чем у здорового человека.
Все эти явления приводят к нарушению газообмена. Количество кислорода снижается, но увеличивается объем углекислого газа. Таким образом, весь организм испытывает кислородное голодание.
Болезни, особенно сердечные, способствуют застою крови в малом круге кровообращения.
Это одна из причин, по которой патогенные микроорганизмы могут активно и быстро размножаться в легких, так как условия застоя для них благоприятны.
Есть ряд факторов, которые косвенно способствуют развитию застойной пневмонии. К ним относятся:
- Возраст пациента старше 60 лет
- Черепно-мозговая травма
- Перенесенная онкологическая операция, а именно – период восстановления после нее
- Инсульт
- Изменение формы грудной клетки вследствие травм
- Длительный постельный режим при переломах и прочих патологиях
Еще одной косвенной причиной можно назвать ожирение. Сам по себе лишний вес не влияет на состояние бронхолегочной системы, но чаще всего полные люди ограничены в движениях, ведут пассивный образ жизни, что приводит к застойным процессам.
При застойной пневмонии поражаются нижние доли легкого. Болезнь обычно возникает из-за негативного воздействия бактерий и других микроорганизмов.
Признаки болезни
Заметить застойную пневмонию достаточно проблематично, так как ее основные симптомы аналогичны признакам других заболеваний дыхательной системы. У больных возникают следующие явления:
- Кашель. Сухой кашель усиливается, начинает отделяться мокрота. Часто этот симптом принимают за обострение бронхита, имеющего хронический характер течения.
- Одышка. Она также является симптомом хронического бронхита, последствием инфаркта миокарда. При застойной пневмонии одышка усиливается, появляются признаки удушья.
- Болевые ощущения за грудиной, в районе сердца. Обычно этот признак относят к заболеваниям сердечно-сосудистой системы.
- Неврологические признаки. Застойная пневмония у лежачих больных может проявляться нарушениями сознания, появляются головные боли, кружится голова. Эти признаки совпадают с симптомами инсульта, что затрудняет диагностику.
- Повышение температуры тела.
- Изменение цвета и снижение чувствительности кожных покровов. Часто списывают на сахарный диабет.
Таким образом, постановка диагноза затруднена, особенно, если симптомы выражены неявно, а у пациента имеется спектр других заболеваний. Дифференциальная диагностика предполагает исключение таких болезней, как туберкулез, рак легких, сердечная недостаточность, коллагеноз.
Более ярко выражены симптомы двусторонней пневмонии, когда поражены обе доли легкого. В этом случае наблюдаются симптомы интоксикации, которые ярко выражены. Это озноб, головные боли, тошнота, ломота в мышцах, общая слабость.
- При диагностировании застойной пневмонии врачи используются следующие приемы и методы:
- Общий и биохимический анализ крови, бактериологический посев крови
- Общие анализы мочи, кала
- Бактериологический посев биоматериала, взятого из органов дыхания
- Микроскопия мокроты
Объем и порядок исследований, а также необходимость тех или иных процедур определяется лечащим врачом.
Прогноз и лечение
Застойная пневмония – опасное и коварное заболевание, которое характеризуется непредсказуемым течением. При диагностировании этой болезни у пациента есть вероятность летального исхода.
Дело в том, что одним из осложнений гипостатической пневмонии является острая дыхательная недостаточность, которая приводит к смерти в 70% случаев.
Своевременная диагностика и грамотное лечение застойной пневмонии дают хороший прогноз выздоровления.
Выбор лекарственных средств
- Чаще всего возбудителем при гипостатической пневмонии являются бактериальные инфекции, так что врач назначает антибактериальные препараты. Изначально антибиотик назначается эмпирическим способом, так как лечение необходимо начать незамедлительно. Результаты посева появляются примерно через пять дней, тогда можно скорректировать лечение.
Самые распространённые препараты – Амоксиклав, Ампициллин, Азитромицин, Кларитромицин, Офлоксацин, Ципрофлоксацин, Цефтриаксон, Цефуроксим. Один из современных методов лечения – ступенчатая терапия, когда изначально назначаются антибиотики внутривенно и/или внутримышечно, а затем переходят на пероральный прием лекарств.
- Отличием лечения застойной пневмонии является назначение препаратов, которые нормализуют кровообращение и регулируют работу сердечной мышцы. Одним из таких лекарственных средств является Трентал, который помогает устранить застойные явления в малом круге кровообращения.
- Назначают лекарства, которые избавляют от симптомов пневмонии.
К ним относят жаропонижающие препараты, средства для лучшего отхождения мокроты, противокашлевые и обезболивающие, витамины и иммуностимулирующие препараты.
Кроме лекарственных средств больному могут назначить кислородотерапию путем ингаляций или даже искусственной вентиляции легких.
Также иногда применяют пункцию плевральной полости, это бывает необходимо в целях уточнения диагноза или в лечебных целях.
Прогноз выздоровления пациента зависит от многих факторов: момента обнаружения заболевания, общего состояния организма, грамотного лечения, обширности процесса, наличия других заболеваний.
При обширном поражении легких вероятность летального исхода у пожилых лежачих пациентов достигает 70%.
Чем опасна застойная пневмония?
Опасность застойной пневмонии состоит в осложнениях, которые может принести это заболевание. К осложнениям гипостатической пневмонии относят:
- Отек легкого
- Воспаление плевры
- Нарушение дыхания
- Абсцесс легкого
Каждое из этих осложнений может привести к летальному исходу, так как у пожилых людей, особенно с имеющимися хроническими заболеваниями, защитные силы организма уже истощены.
Профилактические действия
Для пациентов, у которых в анамнезе есть воспаления легких, а также хронические заболевания бронхолегочной системы, важно позаботиться о профилактических действиях.
Профилактика застойной пневмонии состоит в следующем:
- Полусидячее положение больного. В этом положении лучше осуществляется кровоток, чем при постоянном лежании.
- Смена положения тела. Если пациент полностью обездвижен, то нужно как минимум три-четыре раза в день менять его позу, чтобы избежать застойных явлений во всех системах и органах.
- Лечебная физкультура. Для ходячих больных показаны активные нагрузки и упражнения. Для лежачих пациентов существует пассивная разновидность ЛФК.
- Дыхательная гимнастика. Подходит для всех пациентов.
- Массаж. Выполняется специалистами, эффективен массаж с использованием банок.
- Физиотерапевтические процедуры.
Также для поддержания организма назначается прием поливитаминных комплексов, иммуностимулирующих препаратов. Самостоятельно их назначать не рекомендуется, лучше посоветоваться с врачом.
Источник: https://pnevmonya.ru/vidy/gipostaticheskaya-pnevmoniya-simptomy-i-lechenie