Пансинусит: причины, признаки, как лечить, операция
Содержание:
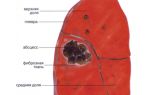
Пансинусит — осложненная форма синусита, представляющая собой воспалительный процесс, в который вовлекаются все околоносовые пазухи. (Также различают полисинусит — поражение нескольких пазух).
Болезнь развивается стремительно: инфекционный процесс охватывает придаточные полости носа, в них скапливается большое количество гноя. При пансинусите поражается не только слизистая оболочка пазух, но и подслизистый слой, надкостница и кость.
Выделяют следующие морфологические формы заболевания:
- Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.
- Экссудативный пансинусит отличается наличием слизистого секрета в пазухах носа, который продуцируют эпителиальные клетки при инфицировании.
- Полипозный пансинусит — результат хронического воспаления и отека слизистой. Сначала на ее поверхности образуются точечные утолщения, а затем полипы и грануляции.
- Гнойная форма патологии возникает вследствие нарушения сообщения между полостью носа и пазух. Отечная слизистая блокирует каналы, происходит накопление слизи, интенсивное размножение патогенных микробов и образование гноя.
- Гиперпластический пансинусит отличается тяжелым и длительным течением и характеризуется утолщением слизистой оболочки, разрастанием соединительнотканных элементов в пазухах, дисфункцией слизистых желез.
Этиология
Причинами пансинусита являются:
- Инфекция — бактерии, вирусы, грибы,
- Аллергия,
- Полипоз носа,
- Травматическое повреждение носа и головы,
- Искривление носовой перегородки,
- Тампонада носа при кровотечениях.
Инфекция — основная причина пансинусита. При острой форме высевается монофлора, а при хронической — ассоциация микроорганизмов. Чаще всего возбудителями инфекционного пансинусита являются кокки — стафилококки и стрептококки; грамотрицательные палочки — синегнойная, кишечная; коринебактерии; анаэробы.
Инфекционный пансинусит встречается чаще всего. Микробы попадают в пазухи через нос с вдыхаемым воздухом, гематогенным путем из имеющихся очагов инфекции, а также через естественные каналы и отверстия в черепной коробке.
Острый пансинусит осложняет течение некоторых заболеваний верхних дыхательных путей — гриппа, кори, ринита.
К факторам, способствующим развитию патологии относятся: снижение иммунитета; кариес, пародонтоз, пульпит; сахарный диабет; вдыхание пыли и загрязненного воздуха; перикоронарит; купание в грязной воде; курение, алкоголизм, наркомания; длительная гормонотерапия и химиотерапия.
Симптоматика
Клиника заболевания включает признаки болевого, катарального и интоксикационного синдромов.
Симптомы пансинусита:
- Лихорадка;
- Озноб;
- Боль в проекции пазух носа;
- Слизистые или гнойные выделения из носа;
- Гнусавость или осиплость голоса;
- Отечность лица;
- Гнойный насморк;
- Быстрая утомляемость, слабость и бледность.
У детей пансинусит подозревают при наличии ночного кашля и гнойных выделений из носа в течение 10 дней.
Острый пансинусит возникает внезапно и проявляется жаром, ознобом, слабостью. Головная боль присутствует постоянно или появляется периодически.
У больных бледнеют кожные покровы, пропадает аппетит, нарушается сон.
После развития выраженной интоксикации появляется заложенность носа, боль в проекции пораженных пазух, гнойный насморк, некоторая гнусавость. Обоняние притупляется или полностью пропадает.
Если воспаление захватывает правую лобную, гайморову и этмоидальную пазухи, развивается правосторонний пансинусит, который проявляется перечисленными выше клиническими признаками с пораженной стороны. При воспалении придаточных пазух слева, говорят о левостороннем пансинусите.
Хронический пансинусит проявляется так же, как и острый, но в менее выраженной степени. Симптомы могут исчезать на некоторое время, а затем появляться вновь. Температура тела часто остается нормальной или повышается до субфебрильных значений.
Гипертрофический пансинусит проявляется нарушением носового дыхания, отсутствием эффекта от сосудосуживающих капель, храпом по ночам, слизисто-гнойными выделениями из носа.
У больных постоянно открыт рот, обоняние пропадает, нарушается кровообращение в лицевой зоне, ухудшается память.
Пансинусит у детей имеет некоторые особенности. Придаточные пазухи носа в детском возрасте еще не полностью сформированы. Заболевание у малышей может протекать бессимптомно, поскольку субъективные признаки выявить практически невозможно. У детей постарше пансинусит и полисинусит встречаются довольно часто, моносинусит практически не возникает.
Диагностика
Диагностикой и лечением пансинусита занимается врач-отоларинголог. Он выслушивает жалобы больного, собирает анамнез жизни и болезни, проводит общий наружный осмотр и риноскопию, ощупывает область пазух, зондирует через отверстия, направляет пациента на рентгенографию.
- Эндоскопическое исследование околоносовых пазух позволяет проникнуть в синусы и осмотреть их. Эндоскопические признаки пансинусита: отек, гиперемия слизистой, гнойные выделения в глубине носового хода.
- Рентгеновская визуализация носовых пазух с помощью компьютерной или магнитно-резонансной томографии позволяет оценить их состояние, определить уровень жидкости или наличие патологического образования.
- В микробиологической лаборатории исследуют отделяемое носа и зева на микрофлору с целью определения вида возбудителя и его чувствительности к антибиотикам.
- Пункция пораженной пазухи позволяет подтвердить диагноз и ускорить процесс лечения. Отделяемое берут на анализ, а пазуху промывают антисептиками.
При появлении первых симптомов острого пансинусита следует незамедлительно начинать лечение. Пансинусит – тяжелая патология, приводящая к развитию угрожающих жизни осложнений.
Специалисты проводят комплексную терапию, направленную на ликвидацию причин и устранение симптомов заболевания.
Медикаментозная терапия
- Этиотропное лечение пансинусита заключается в использовании антибактериальных и сульфаниламидных препаратов — «Азитромицина», «Амоксициллина», «Ципрофлоксацина». Длительность антибиотикотерапии — 7-10 дней. Системное антибактериальное лечение обычно дополняют местными антибиотиками в виде спреев для эндоназального введения — «Полидекса», «Изофра». Противогрибковые средства назначают больным, если пансинусит был вызван грибами рода Кандида — «Нистатин», «Флуконазол», «Кетоконазол». Если пансинусит возник на фоне гриппа или иной острой вирусной инфекции, назначают препараты интерферона, «Кагоцел», «Ингавирин».
- Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух — «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи — «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».
- Симптоматическая терапия облегчает состояние больного, уменьшает головную боль и способствует оттоку гноя. Лихорадящим больным показан постельный режим, прием жаропонижающих средств — «Нурофена», «Парацетамола». Больным назначают противовоспалительные препараты — «Диклофенак» эффективный при остром воспалении и «Индометацин» эффективный при хроническом воспалении, а также антигистаминные средства — «Лоратодин», «Цетрин», «Супрастин».
- Гормональные местные препараты — «Фликсоназе», «Тафен».
- «Ринофлуимуцил» — комбинированный препарат, оказывающий сосудосуживающее, местное противовоспалительное и муколитическое действие. Спрей «Ринофлуимуцил» обеспечивает физиологическое очищение околоносовых пазух.
- Общеукрепляющее лечение — иммуностимуляторы, иммуномодуляторы, витаминно-минеральные комплексы.
Специальные методики, направленные на лечение пансинусита
Пункционные методики применяют в тех случаях, когда беспункционное лечение не дает положительных результатов и есть риск развития грозных осложнений — менингита, тромбоза, сепсиса, приводящих к инвалидизации и даже смерти больного. При гнойном пансинусите выполняют прокол одной из стенок пазухи для создания «коридора откачки» накопившихся масс застоявшейся слизи.
Беспункционное лечение синус-катетером ЯМИК
Беспункционные методики — перемещение лекарств или физраствора с созданием избыточного давления жидкости и синус-катетер ЯМИК. Больным назначают промывание пазух носа. Для этого используют антибактериальные растворы, которые улучшают вытекание гнойных масс и уничтожают микробы.
После стихания острых симптомов проводится физиотерапия — магнитотерапия, УВЧ, микроволновая терапия, электрофорез,ультразвук, ингаляции, грязелечение.
Полипозный пансинусит лечат хирургическим путем. Оперативное вмешательство направлено на восстановление нормального оттока слизи из околоносовых пазух. В настоящее время проводят эндоскопические операции при полипозном пансинусите.
С помощью эндоскопов врачи удаляют разросшиеся соединительнотканные элементы с минимальной степенью инвазии.
Преимущества такого хирургического вмешательства — безболезненность, малая инвазивность, точность разрезов, быстрая адаптация, видеомониторинг операции.
Народная медицина
В домашних условиях лечить пансинусит можно с помощью паровых ингаляций, промываний носа и использования средств, повышающих иммунитет.
- Паровые ингаляции уменьшают заложенность носа и способствуют разжижению и оттоку слизистого отделяемого.
- Промывать нос дома рекомендуют физраствором, который можно купить в аптеке или сделать самостоятельно. Для этого половину чайной ложки соли следует развести в стакане теплой воды.
- Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.
- Липовый чай или настой хорошо снимает головную боль, возникающую при пансинусите.
- Яблочный уксус и мед помогают справиться с патологией на начальной стадии ее развития.
- Из меда и сока алоэ готовят капли, которые закапывают в каждую ноздрю трижды в день.
- Прогревания пазух носа можно проводить в домашних условиях только после консультации со специалистом.
Видео: синусит в программе о «Самом главном»
Советы и обсуждение:
Источник: http://uhonos.ru/nos/bolezni-nosa/pansinusit/
Пансинусит что это такое и как его лечить?
Несвоевременное лечение насморка, игнорирование воспаления слизистой носовых ходов приводит к развитию осложнений. Может возникнуть пансинусит.
Что это такое выясняют люди, которые страдали запущенным ринитом или синуситом, однако не избавились от данных заболеваний.
При пансинусите воспалительный процесс затрагивает все придаточные пазухи, распространяясь по слизистым оболочкам.
Причины заболевания
Пансинусит часто развивается под влиянием инфекции. Если заболевание протекает в острой форме, обычно возникновение воспалительного процесса провоцирует один вид микроорганизмов.
Когда болезнь переходит в хроническую форму, присоединяются и другие бактерии. Развитие пансинусита происходит под влиянием стрептококков, стафилококков, синегнойной палочки, анаэробов.
Микроорганизмы могут попасть в нос вместе с воздухом, из очагов хронического инфекционного процесса в организме. Обычно острый пансинусит возникает на фоне гриппа, кори и других тяжелых инфекционных заболеваний, однако в некоторых случаях проявляется в качестве осложнения ринита.
Предрасполагающие факторы к развитию заболевания:
- Инфекционные процессы в организме.
- Аллергические реакции.
- Полипоз.
- Травмирование носовой перегородки.
- Ухудшение работы иммунной системы.
- Кариес, пульпит, пародонтоз, другие заболевания полости рта.
- Сахарный диабет.
- Проживание или частое нахождение в месте с загрязненным воздухом, вдыхание большого количества пыли, инфекции.
- Купание в загрязненных водоемах.
- Вредные привычки, ослабляющие организм, а также влияющие на органы дыхательной системы.
- Прием сильнодействующих лекарственных средств, химиотерапия.
Симптомы болезни
Основные признаки пансинусита:
- Наличие густых выделений из носа. Обычно они имеют желтый или зеленый цвет, нередко содержат примесь гноя.
- Чрезмерная заложенность носа. Многие больные жалуются, что часто не могут полноценно дышать.
- Боль в голове, которую практически невозможно снять стандартными анальгетиками.
- Повышение температуры тела, есть риск развития лихорадки.
- Отечность в области носовых пазух.
- Осиплость голоса.
- Постоянная слабость, хроническая усталость, снижение или полная потеря трудоспособности.
Пансинусит в острой форме начинается внезапно. Отмечается высокая температура, озноб, общая слабость. Больные жалуются на головную боль, которая может как продолжаться постоянно, так и появляться периодически. Ярко выражена бледность кожи.
У больных пансинуситом снижается аппетит, диагностируются нарушения сна. Выявляются признаки общей интоксикации организма. Пациенты отмечают заложенность носа, болевой синдром в области пораженных пазух. Голос при данном заболевании становится гнусавым, количество гноя в выделениях из носа постоянно увеличивается, снижается обоняние.
Хронический пансинусит является следствием острого воспалительного процесса. Имеет схожие с острой формой заболевания симптомы, однако проявляются они с меньшей интенсивностью.
Признаки заболевания могут исчезать или уменьшаться на некоторое время, однако в дальнейшем происходит рецидив патологии. У больных отмечается нормальная температура тела, которая иногда повышается до субфебрильной.
Если развивается гипертрофический пансинусит, нарушается носовое дыхание, сосудосуживающие капли не приносят ожидаемого результата. Пациент может начать храпеть по ночам. Периодически появляются слизистые или гнойные выделения из носовых ходов.
При отсутствии необходимого лечения снижается обоняние, выявляются патологии кровообращения, значительно ухудшается память.
Виды пансинусита
Существует несколько разновидностей данного заболевания:
- Катаральный пансинусит. Проявляется отеком и покраснением слизистой, больные жалуются на выделения из носа, однако примесь гноя не обнаруживают.
- Экссудативный пансинусит. Отличается большим количеством слизистого секрета в пазухах, который продуцирует эпителий при развитии инфекционного процесса.
- Полипозный пансинусит. Возникает из-за постоянного воспаления, отека тканей. Изначально при пансинусите на поверхности слизистой появляются утолщения, затем они разрастаются, превращаясь в полипы.
- Гнойный пансинусит. Происходит из-за сильного отека, накопления большого количества слизи, препятствующей нормальному сообщению между пазухами носа. Из-за быстрого размножения вредных микроорганизмов при пансинусите в большом количестве выделяется гной.
- Гиперпластический пансинусит. Обычно переходит в хроническую форму, отличается утолщением слизистой. Из-за постоянного воспаления некоторые клетки заменяются соединительной тканью, железы функционируют неправильно.
Диагностика
При наличии симптомов пансинусита необходимо обратиться к отоларингологу для постановки точного диагноза и назначения лечения. Врач обязан выслушать пациента, собрать анамнез заболевания, провести осмотр, а также направить на оптимальные инструментальные исследования.
Распространенные методы обследования:
- Осмотр. Диагностируется наличие, характер выделений в носовых ходах, присутствие аденоидов, различных наростов. Врач должен выяснить, есть ли искривления костной ткани. При необходимости диагностируется состояние верхних зубов, затем проводится лечение стоматологических проблем.
- КТ или МРТ. Рентгеновская визуализация состояния носовых ходов при пансинусите необходима для определения степени патологического процесса, количества жидкости, исключения наличия новообразований, назначения оптимального курса лечения пансинусита.
- Эндоскопическое исследование. Требуется для тщательного осмотра синусов, определения характера течения заболевания. На пансинусит указывает наличие отека, покраснения, гнойных выделений в носовых ходах.
- Исследование выделений слизистой носа и зева. Необходимо для выявления точного перечня возбудителей заболевания, определения чувствительности вредных микроорганизмов к антибиотикам.
- Пункция пазухи носа. Выполняется для постановки окончательного диагноза, формирования курса лечения. Пункцию выполняют для того, чтобы взять отделяемое на анализ. После процедуры осуществляется антисептическая обработка пазухи.
- Общий анализ крови. Необходим для подтверждения наличия воспалительного процесса в носовых пазухах.
Лечение пансинусита
Существуют консервативные и хирургические методы лечения пансинусита. После постановки диагноза необходимо принимать назначенные врачом медикаментозные препараты, проходить физиотерапевтические процедуры. В противном случае есть риск развития опасных для жизни осложнений.
При лечении ликвидируются симптоматические проявления заболевания, а также оказывается воздействие на инфекционных агентов, провоцирующих воспалительный процесс.
Медикаментозная терапия
Проводится этиотропное лечение пансинусита. Используются препараты, направленные на борьбу с инфекцией. Обычно врачи назначают Ципрофлоксацин, Азитромицин, Амоксициллин. Курс лечения данными препаратами составляет 1-1,5 недели.
Часто специалисты для устранения симптомов заболевания прописывают специальные спреи, например, Полидекс. Если пансинусит возник из-за размножения микобактерий, потребуются соответствующие лекарственные средства, например, Кетоконазол, Нистатин. Пансинусит вирусной природы лечат Ингавирином, Кагоцелом и другими аналогичными препаратами.
Необходимо использовать лекарственные средства, способствующие выводу слизи из носовых пазух. Часто врачи рекомендуют Амброксол, Синупрет. Если у больного затруднено дыхание, целесообразно использовать Тизин, Називин. При лечении пансинусита желательно регулярно промывать нос, используя Долфин, Аква Марис или Аквалор.
Чтобы больной чувствовал себя комфортно, важно снять соматические проявления заболевания. Используются препараты, снижающие болевой синдром, а также способствующие выводу гноя.
Если при пансинусите у пациента поднимается температура, необходим постельный режим. Для снижения температуры используется Парацетамол, Нурофен.
Если воспалительный процесс проходит в хронической форме, больным показан Индометацин. Диклофенак применяется при остром воспалении. При хроническом пансинусите дополнительно используются антигистаминные препараты, к примеру, Супрастин, Лоратадин.
Для снижения интенсивности воспалительного процесса, облегчения общего состояния больного проводится гормонотерапия. Обычно для лечения пансинусита используется Тафен или Фликсоназе.
Пункция
Используется при наличии риска развития серьезных осложнений пансинусита, например, инфекционного менингита, сепсиса или тромбоза.
Для вывода гнойного содержимого осуществляется прокол пазухи носа. В результате состояние пациента значительно облегчается, благодаря чему появляется возможность полностью вылечить его без хирургического вмешательства. При проведении пункции в пораженную область вводятся антисептики, антибактериальные и противовоспалительные препараты.
Процедуры
Для лечения пансинусита применяются такие методы:
- Промывание носовых пазух с лекарственными растворами при создании избыточного давления (данную процедуру часто называют «Кукушка»).
- Катетер ЯМИК.
Хирургическое лечение
Операцию проводят для восстановления оттока слизи из носовых ходов. Обычно для лечения пансинусита осуществляются эндоскопические операции. С помощью эндоскопического оборудования проводится устранение соединительных тканей, наростов.
Хирургическое вмешательство полностью безболезненно, характеризуется малой инвазивностью. Благодаря проведению видеомониторинга действий врачей обеспечивается точность разрезов, высокая эффективность лечения.
Отзывы
Люди, которые болели пансинуситом, оставляют отзывы для того, чтобы предупредить других о возможных ошибках при лечении данного заболевания.
Карина, 34 года
Евгений, 49 лет
Анна, 55 лет
Источник: http://pnevmonii.net/bolezni-nosa/pansinusit-chto-eto-takoe-i-kak-ego-lechit
Симптомы, причины, лечение пансинусита
Пансинусит – воспалительное заболевание одновременно всех околоносовых пазух (синусов) носа.
Околоносовые пазухи связаны между собой естественными соустьями, при неблагоприятном течении воспаления, возникнув в одном из синусов, процесс распространяется и на все остальные околоносовые пазухи.
Виды
Заболевание может протекать в острой и хронической форме. Возбудителями болезни являются вирусы, бактерии, грибки.
Инфицирование вирусами приводит к катаральному пансинуситу с характерными слизистыми выделениями из носа. При присоединении бактериальной инфекции развивается гнойная форма пансинусита.
При пансинусите воспалены все околоносовые пазухи.
Наблюдается одновременное воспаление:
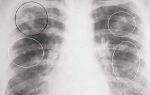
Для острого гнойного пансинусита характерно активное выделение гнойно-слизистого отделяемого из носовых ходов, скопление гноя в околоносовых пазухах. Гнойные массы, заполняющие гайморовы, лобные пазухи, ячейки решетчатой кости, пазуху клиновидной кости, хорошо видны на рентгеновском снимке в виде обширных затемнений.
Воспаление всех околоносовых пазух может провоцировать полипоз полости носа и гайморовых пазух. Полипы, разрастаясь, попадают через естественные соустья в другие околоносовые пазухи.
О других причинах появления полипов в носу Вы можете ознакомится в следующей статье Причины, симптомы появления полипов в носу, методы лечения.
Заболевание может иметь аллергическую природу, полипозный пансинусит в этом случае приобретает хроническое течение с периодическими обострениями.
Причины
Болеют чаще люди со сниженным иммунитетом. В группу риска входят лица, страдающие диабетом, ВИЧ-инфицированные, принимающие гормональные средства, цитостатики, курящие, принимающие наркотические вещества, алкоголь.
Причинами воспалительных явлений, захватывающих все околоносовые синусы, могут стать:
- травмы головы, носа, искривление носовой перегородки;
- инфицирование во время купания в грязной воде;
- глубокий зубной кариес, заболевания челюстей.
Симптомы
Характерными признаками бактериального пансинусита служат:
- сильнейшая головная боль, не поддающаяся лечению обезболивающими препаратами;
- слизисто-гнойные выделения из носа;
- стекание гноя в носоглотку, особенно много отделяемого скапливается утром после сна.
При пансинусите наблюдаются болевые ощущения за глазным яблоком, в глазнице. Нередко больной обращается за помощью не к ЛОР-врачу, а к офтальмологу – специалисту по заболеваниям глаз.
При вирусном пансинусите гноя в выделениях из носа нет, но при неблагоприятном течение острого катарального пансинусита болезнь осложняется бактериальной инфекцией и состояние больного стремительно ухудшается.
Осложнением вирусного катарального пансинусита может стать распространение воспаления на надкостницу и кости черепа.
Острый пансинусит
Первым симптомом острого пансинусита служит интенсивная головная боль. Появляются обильные выделения из носа с гноем, повышается температура до 39-39,5 оС. Голос больного становится гнусавым из-за полностью заложенного носа.
Общее состояние резко ухудшается, человек полностью теряет трудоспособность, его знобит, лихорадит, нарастают симптомы общей интоксикации организма.
Отмечаются также местные симптомы пансинусита:
- распирание, тяжесть в переносице;
- боль в надбровных дугах, в глазнице;
- полная заложенность носа;
- отечность области носа, отек тканей лица;
- отсутствие обоняния;
- болезненность при надавливании в области лобных пазух.
Обоняние нарушается настолько, что больной не ощущает запах нашатырного спирта.
Хронический пансинусит
После перенесенного и недолеченного острого синусита процесс переходит в хроническую форму. Стойкий очаг воспаления остается в одной из околоносовых пазух, чаще в верхнечелюстной (гайморовой) полости.
При обострении инфекция вновь охватывает все пазухи, ситуация может повторяться многократно в течение нескольких лет.
Симптомы хронического пансинусита смазанные, неявные. Опасность заболевания заключается в высоком риске внутричерепных, внутриглазничных осложнений.
Стойкое повышение температуры до субфебрильных значений может сохраняться даже после успешного лечения пансинусита до трех месяцев. Температура поднимается к вечеру, колеблется около 37-37, 2 оС.
Пансинусит у детей
При рождении ребенка вместо лобной пазухи у него отмечается носолобное углубление, вместо клиновидной пазухи – пузырек размерами 2 мм в длину и ширину, 1, 5 мм в высоту. У новорожденного 2-4 ячейки решетчатой кости, верхнечелюстная гайморова пазуха имеет незначительные размеры — 3 и 4 мм в длину и ширину, 7 мм в высоту.
Все околоносовые синусы продолжают формироваться по мере роста костей черепа. Тем не менее, пансинусит отмечается и у детей младшего возраста в 2-3 года. Заболевание протекает остро, нередко пансинусит возникает, как результат осложнения вирусного простудного заболевания.
Детям до 7 лет проколы назначают в крайних случаях, предпочтение отдают беспрокольному методу ЯМИК.
Диагностика
Полость носа больного осматривают риноскопом, отделяемое берут для бактериального посева. При помощи этого анализа точно определяют характер возбудителя болезни, устанавливают чувствительность к антибиотикам.
При полипозном пансинусите назначают эндоскопическую риноскопию для выявления распределения полипов.
Более полную информацию получают с помощью диагностической пункции гайморовой полости. В диагностику входит исследование с помощью компьютерной томографии. Этот метод позволяет точно оценить тяжесть заболевания.
Не утратил своего значения рентгенологический метод исследования околоносовых пазух. По фото рентгена хирург имеет возможность оценить распространенность пансинусита и характер воспаления.
Лечение
Целью лечения при пансинусите является восстановление оттока содержимого синусов через соустья. Для нормализации дренажной функции из околоносовых полостей нужно удалить скопившийся гной и слизь.
Прокол и метод ЯМИК
Проколом или беспрокольным методом ЯМИК удаляют содержимое синусов, промывают пазухи дезинфицирующими средствами, вводят лекарства.
Для лечения пансинусита пользуются таким безболезненным методом, как «кукушка». Для полного очищения синусов этим способом придется воспользоваться несколько раз. Метод облегчает дыхание, устраняет заложенность носа.
Данный метод очищения синусов используется также при лечении гайморита. Подробно в статье Кукушка при гайморите или перемещение жидкостей по Проетцу.
Лекарственная терапия
С первых же дней лечения назначают антибиотики цефтриаксон, азитромицин. Курс лечения длится 7-10 дней.
Антибиотиками выбора при пансинусите становятся аугментин, клацид, фемоклав. Курс лечения от 10 до 14 дней. Используют также цефазолин, леволет, вильпрафен, амоксиклав. При аллергии на цефалоспороновый и пенициллиновый ряд антибиотиков предпочтение отдают ровамицину.
Болевые симптомы пансинусита снимают ибупрофеном, пироксикамом, напроксеном. Показано делать ингаляции биопароксом.
Уменьшения воспаления добиваются при помощи антигистаминных препаратов эриус, фенспирид, доксиламин, лоратадин. Используются при лечении гомеопатические препараты афлубин, эуфорбиум, ларинол.
Назначают для лечения пансинусита препарат растительного происхождения синупрет. В его состав входят активные вещества корны горечавки, цветов бузины, первоцвета, травы вербены. Препарат оказывает противовоспалительное действие, разжижает вязкое отделяемое, улучшает отток из пазух.
Используют для укрепления защитных сил организма иммуномодуляторы — эхинацея, глутоксим, тамерид, тилорон. Для улучшения отхождения мокроты назначают противокашлевое средство леводропропизин. При тяжелом течении болезни назначают преднизолон, гидрокортизон.
Операция
Для лечения пансинусита разработана методика эндоскопической операции, позволяющая очистить пазухи носа и соустья от скопления слизи и гноя. Операция относится к щадящему способу лечения, с помощью специального зонда врач может контролировать свои действия визуально.
При полипозном пансинусите эндоскопическая операция используется для устранения полипов при их разрастании. В ходе операции удаляют также участки измененной слизистой оболочки.
Операция проводится под общей анестезией. После вмешательства больному назначают консервативное медикаментозное лечение, включающее применение кортикостероидов.
Народные методы
При пансинусите допустимо использовать народные средства лечения, как вспомогательную терапию, каждый этап лечения должен контролировать ЛОР-врач. Начинать самостоятельно лечиться по народным рецептам можно только после снятия основных симптомов.
В домашних условиях делают промывания носа физраствором, раствором морской воды с йодом. На стакан воды берут чайную ложку морской соли и капают 5 капель 5% спиртового раствора йода.
Хорошо очищают слизистую носа промывания минеральным составом Долфин. Средство продается в аптеке вместе со специальным прибором. Промывать нос с помощью Долфин можно несколько раз в день.
Помогает от головной боли и облегчает состояние больного отвар липового цвета. Полезно для очищения околоносовых пазух жевать сотовый мед.
Эффективным средством лечения пансинусита считается разведенный яблочный уксус с медом. На стакан воды добавляют по 2 чайных ложки меда и 9% яблочного уксуса. Пьют лекарство утром до завтрака и вечером перед сном.
Осложнения
Опасными последствиями пансинусита могут стать внутричерепные и внутриглазничные осложнения. Тяжелейшими из них являются менингит, сепсис.
Проявлением пансинусита может стать инфицирование и заполнение гноем слезного мешка, признаком чего может стать постоянное слезотечение на улице. С этой проблемой необходимо обратиться к глазному врачу, самолечение только ухудшит ситуацию.
Профилактика
Профилактика пансинусита состоит в закаливании, занятиях спортом, выполнении дыхательных упражнений, направленных на тренировку дыхательного аппарата и сердечной системы. Хорошее кровообращение, высокая концентрация кислорода в крови помогают быстро справиться с инфекцией, не допустить болезни.
К занятиям спортом после пансинусита приступают не ранее, чем через 1, 5 недели после закрытия листка нетрудоспособности.
Прогноз
Прогноз благоприятный при отсутствии осложнений. Последнего можно избежать своевременным обращением за медицинской помощью.
Источник: http://loramed.ru/bolezni/nos/pansinusit.html
Пансинусит — как распознать и вылечить?
Пансинусит – это воспаление, охватывающее все придаточные пазухи носа (верхнечелюстную, лобную, решетчатую, клиновидную). Протекает заболевание тяжело, особенно в гнойной форме.
А неправильный подход к лечению приведёт к серьёзным последствиям. В середине прошлого века, эта болезнь становилась причиной инвалидности и смерти пациента.
Сейчас, благодаря антибиотикам, современным технологиям в диагностике, новым методам лечения удаётся вовремя выявить пансинусит и вылечить его.
Как распознать пансинусит
Вовремя выявит эту болезнь ЛОР. А приходят к нему пациенты с жалобами на:
- головную боль;
- нарушенное носовое дыхание;
- гипо- и аносмию (нарушение обоняния);
- высокую температуру;
- симптомы интоксикации.
При простукивании в области локализации пазух, верхней челюсти боль усиливается. Уменьшается она после того, как из пазух вытечет патологический секрет. Заложенность носа часто сопровождается обильными выделениями: серозными, гнойными, серозно-гнойными. В некоторых случаях экссудат может не затекать в полость носа. А это значит, что:
- Пазухи закупорены. Гнойное содержимое скапливается внутри, и в итоге оно может попасть в структуры головного мозга. Так, возникает менингит и абсцесс.
- Патологическое выделяемое затекает в носоглотку, обычно такое происходит во сне. Утром пациент ощущает сухость в горле, тошноту, бывает рвота.
Часто пансинусит сопровождается нарушением или отсутствием обоняния. Пациент жалуется на то, что не различает запахи, чувствует аромат жжёной бумаги, гнойный запах ощущает не только пациент, но и люди, находящиеся рядом с ним. Связано это с нарушением работы обонятельных клеток и скоплением гнойного содержимого в пазухах.
Интоксикация при пансинусите
Интоксикация при пансинусите возникает из-за инфекционно-воспалительного процесса. В кровь попадают вещества, вырабатываемые микроорганизмами, в тяжёлых случаях может возникнуть сепсис.Из-за интоксикации у пациента может появиться:
- слабость;
- вялость;
- апатия;
- головокружение;
- тошнота и рвота.
Острый пансинусит сопровождается повышением температуры тела (38–39С). При хроническом течении болезни, она может быть нормальной или субфебрильной.
Нередко ЛОР направляет пациента на консультацию к другим специалистам: неврологу, окулисту, стоматологу. Невролог и окулист определят, привела ли болезнь к внутричерепным и орбитальным осложнениям. А стоматолог санирует верхнюю челюсть.
Часто причиной воспаления гайморовой пазухи становится больной зуб. А оттуда патологический процесс распространяется на другие пазухи. Диагноз «пансинусит» ставит врач на основании жалоб пациента, осмотра, клинических исследований и по результатам рентгенологического обследования.
Затем назначает комплексную терапию. В тяжёлых случаях пациента госпитализируют.
Как лечат пансинусит
Вовремя выявить болезнь недостаточно, надо ещё и адекватно её лечить, дабы не возникло серьёзных последствий вплоть до инвалидности или смерти больного.
Источник: https://MedCeh.ru/zabolevaniya-nosa/pansinusit-lechenie.html
Лечение пансинусита, его симптомы, признаки и виды
Пансинусит относится к воспалительным процессам, который поражает сразу все околоносовые пазухи. То есть у больного одновременно диагностируют гайморит, фронтит, сфеноидит и этмоидит. Пансинусит является тяжелым заболеванием, которое может привести к неблагоприятным последствиям. Зачастую лечение пансинусита проводится в стационарных условиях под наблюдением врачей.
Причины развития пансинусита
Обычный воспалительный процесс, который развивается в одной пазухе, достаточно редко перетекает в пансинусит. Такое заболевание проявляется у тех пациентов, которые имеют сильно ослабленную иммунную функцию из-за воздействия неблагоприятных факторов.
К основным причинам развития принято относить следующие.
- Ослабленную иммунную функцию при иммунодефиците, наличии сахарного диабета или гипертиреоза.
- Наличие кариозных образований и других стоматологических проблем в виде пародонтоза, пульпита хронического характера.
- Регулярное употребление лекарственных препаратов, которые понижает иммунную функцию.
- Травмирование головы, искривленность носовой перегородки, перелом носовых костей.
- Наличие онкологических заболеваний, анорексии или истощения.
- Наличие пагубных привычек в виде курения, потребления алкоголя.
Симптомы появления пансинусита
Зачастую такой диагноз, как пансинусит, ставят, основываясь на симптоматику заболевания. Основные признаки проявляются в следующем виде.
- Повышение температуры до 39-40 градусов. Держатся может, не спадая, в течение трех-четырех дней. Сбивается довольно плохо.
- Сильное болевое чувство в голове. Боль не проходит даже после приема обезболивающих лекарств.
- Заложенность носовых ходов.
- Наличие выделений гнойного характера.
- Нарушение обонятельной функции. При этом больной постоянно чувствует неприятный запах.
- Изменение голоса в виде гнусавости и осиплости.
- Нарушение слуховой функции и чувство заложенности в ушах.
- Опухание лица.
- Усиление болевых ощущений при наклоне головы вперед.
Общее состояние пациента сильно ухудшается, работоспособность значительно падает. Больной становится вялым, апатичным и сонливым. Он с трудом переносит яркий свет, а также возникает тяжесть при ходьбе. Если у пациента возник пансинусит, симптомы необходимо определять как можно быстрее.
Формы пансинусита
Пансинусит имеет две формы течения заболевания в виде острой и хронической. Первая форма характеризуется проявлением яркой симптоматики, при этом больной практически теряет трудоспособность.
Острый пансинусит характеризуется.
- Болевым чувством в голове интенсивного характера.
- Повышением температуры тела до 39,5-40 градусов.
- Наличием выделений гнойного характера.
- Проявлением лихорадочного состояния.
- Возникновением общей интоксикации организма, вследствие чего больной отказывается от еды и питья, становится вялым и сонливым.
- Сильной заложенностью носовых ходов.
- Отсутствием обонятельной функции.
- Болью в глазницах.
- Распиранием и тяжестью в переносице.
- Отечностью тканей в области носа и лица.
Острый гнойный пансинусит возникает вследствие блокирования канала, через который происходит отток слизи. В результате такого процесса гнойное содержимое распределяется в соседних тканях, поражая все пазухи.
При правильно назначенном лечении и своевременном диагностировании пансинусита прогноз является благоприятным. Если пациент затягивает с визитом к доктору, то форма заболевания усложняется и превращается в хроническое течение.
Хронический пансинусит имеет стойкий воспалительный очаг, который остается в околоносовых пазухах. Как только наступают благоприятные условия для развития микробов, инфекция снова охватывает все пазухи. При этом рецидивы наблюдаются не меньше трех раз за год. Ситуация может повторяться в течение нескольких лет.
Симптоматика хронического пансинусита не так ярко выражена, как при остром типе. Но вероятность осложнений повышается в несколько раз. Инфекция может перейти во внутричерепные и внутриглазные ткани. Температурные показатели могут находиться в пределах 37-37,3 градусов, пи этом держаться в течение трех месяцев.
Виды пансинусита
В медицине пансинусит принято разделять на несколько типов.
- Катаральный паниснусит. Характеризуется отсутствием гнойного содержимого. Возникает в результате воздействия вирусной инфекции. Наблюдается незначительное повышение температуры, отекание слизистых оболочек носа и околоносовых пазух. Проявляется сильная заложенность носовых ходов. Если катаральный пансинусит не лечить, то болезнь приобретает гнойную форму.
- Полипозный пансинусит. Возникает вследствие разрастаний в носовой полости. Полипы перекрывают канальца, через которые происходит отток слизи. Они мешают промыванию носовых пазух. Чтобы провести лечебный процесс, нужно оперативное вмешательство по удалению образований.
- Гнойный пансинусит. Этот вид заболевания является самым опасным. Канальца полностью перекрываются, что ведет к оттоку гнойной слизи в ближайшие органы и ткани. При развитии такой патологии требуется срочное оперативное вмешательство.
Диагностика пансинусита
Если у больного возник пансинусит, лечение необходимо начинать как можно быстрее. Для этого необходимо обратиться за помощью к специалисту. Основываясь на жалобах и симптоматики, он проведет осмотр и назначит обследование.
Все начинается с рентгеновского исследования. Этот метод позволит определить местонахождение слизи и утолщение слизистой оболочки.
Если картина неясна, то доктор назначает компьютерную томограмму. Этот способ позволяет определить строение пазух, а также характер и степень болезни.
После этого проводится пункция диагностического характера. Для исследования из пазух берется немного содержимого. Это позволяет определить возбудителя и восприимчивость их к антибиотикам.
Также сдается анализ крови, по которому видно увеличение СОЭ и лейкоцитов.
Процесс лечения пансинусита
Многие пациенты задаются вопросом, как лечить пансинусит. Лечебный процесс проходит достаточно трудно и занимает много времени. Больного отправляют в стационар и начинаю лечение, которое включает в себя следующие пункты.
- Применение антибиотиков внутрь. Назначаются препараты широкого спектра действия. Длительность лечебного курса составляет от десяти до четырнадцати дней.
- Применение сосудосуживающих капель. Они помогают снять отечность и обеспечить отход слизи из пазух. Длительность приема не должна превышать семи дней для избежания привыкания к ним.
- Промывание носовых ходов. Процедуру проводят при помощи антисептических растворов. Обычное ручное промывание окажет нужного эффекта. Поэтому данные манипуляции проводят, прибегая к электрическому прибору. Этот метод название «кукушка».
- Использование местных антибактериальных средств. Одного внутренного приема антибиотиков мало, поэтому применяются местные средства, которые оказывают воздействие прямо в очаг воспаления. Назначаются препараты в виде Изофры, Полидексы.
- Применение гомеопатических местных препаратов. Они усиливают иммунную функцию. Их используют в качестве дополнительной терапии. Сюда относят Афлубин, Ларинол, Эуфорбиум.
- Прием антигистаминных средств. Они уменьшают воспалительные реакции и понижают негативное воздействие лекарственных средств.
- Использование гормональных кортикостероидных препаратов.
В качестве дополнительной терапии назначают физиопроцедуры в виде УВЧ или лазеротерапии.
Если при лечении положительный результат не наступает через три-пять дней, то специалисты назначают оперативное вмешательство. Его проводят при гнойном и полипозном пансинусите.
Данный вид операции считается сложным, так как воспалительный процесс поражает все пазухи.
Поэтому сперва проводится детальное обследование и выясняется, где именно располагается жидкость и как лучше ее оттуда ликвидировать.
После лечебного процесса пациента отпускают домой и дают несколько рекомендаций. Первым делом, нужно укреплять иммунную функцию. Для этого следует пропить курс витаминных комплексов и проводить закаливающие процедуры. В первые недели нужно отказаться от любых физических нагрузок, а также соблюдать специализированную диету.
Советы и рекомендации
Источник: http://przab.ru/bolezni/sinusit/pansinusit.html