Методы искусственной вентиляции легких
Если человек по какой-либо причине перестал дышать, применяется искусственная вентиляция легких — это целый комплекс мероприятий, направленных на то, чтобы поддерживать оборот воздуха через альвеолы легких.
Изначально она применялась для спасения новорожденных, а сейчас является обязательной частью реанимационных мер при всевозможных несчастных случаях (например, при отравлении снотворными или наркотическими веществами, при утоплении, ударе током), при инсульте, если в дыхательные пути попало инородное тело.
Сегодня существует много методов проведения ИВЛ, но их можно разделить на две основные группы: простые и аппаратные.
Простые методы ИВЛ обычно применяют в экстренных случаях: если спонтанно исчезает дыхание, если развивается патологический ритм, если не появляется самостоятельное дыхание после извлечения инородного предмета из дыхательных путей. Если остановка дыхания случилась на улице, на пляже, то обычно применяют способ изо рта в рот или изо рта в нос.
Как это делается? Нужно взять больного левой рукой за нижнюю челюсть, правой — за темя или зажать ею нос, запрокинуть ему голову как можно дальше. Затем нужно набрать воздух себе в легкие и вдуть его больному в рот или в нос, потом снова набрать побольше воздуха и повторить процедуру.
Нужно обязательно следить за реакцией: когда все происходит правильно, через 4 — 6 повторений (если не было остановки сердца) лицо потерпевшего должно порозоветь.
Чтобы не соприкасаться с лицом пострадавшего, можно положить на губы марлевую повязку или хотя бы носовой платок.
Самое главное — удерживать голову в правильном положении, чтобы язык не перекрыл доступ воздуха, и стараться создать герметичность в момент вдувания воздуха. Конечно, хорошо использовать резиновый шланг или наркозную маску, если они есть под рукой.
Искусственное дыхание нужно продолжать до восстановления собственного и до полного исчезновения цианоза (синюшного цвета кожи и слизистых оболочек).
Если была остановка сердца, то еще нужно добавить наружный массаж сердца.
Существуют и другие методы искусственного дыхания. Метод Сильвестра: больной должен лежать на спине, ему резко поднимают руки над головой, а потом опускают, складывают на груди и надавливают. Смысл в том, что грудная клетка растягивается и сжимается, производя механизм дыхания.
Метод Сильвестра-Брошу отличается только тем, что под плечи больному подкладывают подушку, чтобы запрокинуть голову. Метод Нильсена требует, чтобы больного положили лицом вниз и поднимали туловище для растяжения грудной клетки.
Все эти методы очень тяжелы физически и эффективность их явно ниже метода рот в рот.
Источник: https://pulmonologdoma.ru/info/iskusstvennaya-ventilyaciya-legkix.html
В (breathing) – восстановление дыхания (искусственная вентиляция легких)
⇐ ПредыдущаяСтр 99 из 109Следующая ⇒
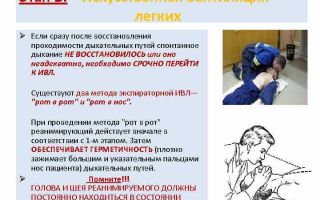
Если после восстановления проходимости дыхательных путей спонтанное дыхание не восстановилось, приступают к ИВЛ, которая проводится экспираторным путем – «изо рта в рот» или «изо рта в нос».
Сделав глубокий вдох, реанимирующий плотно обхватывает рот пострадавшего и с некоторым усилием вдувает воздух. Нос больного при этом для предотвращения утечки воздуха закрывают рукой или специальным зажимом.
На высоте искусственного вдоха реанимирующий отворачивает свое лицо в сторону и происходит пассивный выдох. Если при вдувании воздуха выбухает эпигастральная область, что свидетельствует о попадании воздуха в желудок, на эпигастрий следует осторожно надавить ладонью.
Для проведения ИВЛ методом «рот в нос» (открыть рот пострадавшего невозможно, имеется травма полости рта) нижнюю челюсть необходимо придерживать в выдвинутом вперед положении, а рот максимально закрыть.
При проведении ИВЛ экспираторным методом минимальным необходимым объемом одного пассивного вдоха, позволяющим расправить альвеолы и стимулировать активность дыхательного центра, считается 1000 мл. Интервал между дыхательными циклами должны составлять 5 секунд (12 циклов в минуту).
Не следует стремиться вдувать воздух как можно чаще, важнее обеспечить достаточный объем искусственного вдоха.
Для проведения ИВЛ можно использовать воздуховоды, а также мешок Амбу с маской.
ИВЛ при помощи мешка Амбу улучшают физиологическую основу ИВЛ (вдувается атмосферный воздух, который богаче кислородом), а также гигиеническую сторону.
Для удержания маски большой палец располагают в области носа, указательный – на подбородке, а остальными подтягивают нижнюю челюсть вверх и кзади, чтобы закрыть под маской рот пострадавшего.
В то же время применение маски требует определенных навыков для достижения необходимой герметизации, без чего ИВЛ будет неэффективной. В связи с этим указанные приспособления (воздуховод, маска, мешок Амбу) должны применяться только медицинскими работниками, владеющими такими навыками.
ОбщиеправилаИВЛ:
$ Объем вдувания должен быть около одного литра, частота примерно 12 раз в минуту;
$ Во вдуваемом воздухе 15 – 17 % кислорода и 2 – 4 % СО2, что вполне достаточно, учитывая и воздух мертвого пространства, близкий по составу к атмосферному;
$ Выдох должен длится не менее 1,5 – 2 секунд. Увеличение продолжительности выдоха повышает его эффективность. Кроме того, уменьшается возможность расширения желудка, что может привести к регургитации и аспирации, так как не будет превышаться давление открытия пищевода;
$ Во время ИВЛ следует постоянно контролировать проходимость дыхательных путей;
$ Для профилактики инфекционных осложнений у реаниматора можно использовать салфетку, носовой платок и прочее, хотя риск заражения невелик;
$ Главный критерий эффективности ИВЛ – расширение грудной клетки при вдувании воздуха и ее спади при пассивной выдохе. Вздутие эпигастральной области свидетельствует о раздувании желудка. В этом случае следует проверить проходимость дыхательных путей или изменить положение головы.
$ Подобная ИВЛ крайне утомительна для реаниматолога, поэтому как можно раньше следует перейти на ИВЛ с использованием простейших аппаратов типа Амбу, что также повышает эффективность ИВЛ.<\p>⇐ Предыдущая949596979899100101102103Следующая ⇒
©2015 arhivinfo.ru Все права принадлежат авторам размещенных материалов.
Источник: http://arhivinfo.ru/2-101073.html
Искусственная вентиляция лёгких техника проведения и осложнения
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ.
Ее применяют, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода. Выделяют несколько видов ИВЛ – от простой ручной до аппаратной.
С первой может справиться практически любой человек, вторая – требует понимания устройства медицинского оборудования.
Что такое искусственная вентиляция легких
В медицине под ИВЛ понимают искусственное вдувание воздуха в легкие с целью обеспечения газообмена между окружающей средой и альвеолами.
Применяться искусственная вентиляция может в качестве меры реанимации, когда у человека серьезные нарушения самостоятельного дыхания, или в качестве средства для защиты от нехватки кислорода.
Последнее состояние возникает при анестезии или заболеваниях спонтанного характера.
Формами искусственной вентиляции являются аппаратная и прямая. Первая использует газовую смесь для дыхания, которая закачивается в легкие аппаратом через интубационную трубку. Прямая подразумевает ритмичные сжимания и разжимания легких для обеспечения пассивного вдоха-выдоха без использования аппарата. Если применяется «электрическое легкое», мышцы стимулируются импульсом.
Показания для ИВЛ
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.
После операции
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию.
Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования.
Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
При инсульте
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода. Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
Виды ИВЛ
Современные методы искусственной вентиляции разделяют на две условные группы. Простые применяются в экстренных случаях, а аппаратные – в условиях стационара. Первые допустимо использовать при отсутствии у человека самостоятельного дыхания, у него острое развитие нарушения ритма дыхания или патологический режим. К простым методикам относят:
- Изо рта в рот или изо рта в нос – голову пострадавшего запрокидывают назад до максимального уровня, открывают вход в гортань, смещают корень языка. Проводящий процедуру становится сбоку, рукой сжимает крылья носа больного, отклоняя голову назад, другой рукой держит рот.
Глубоко вдохнув, спасатель плотно прижимает губы ко рту или носу больного и резко энергично выдыхает. Больной должен выдохнуть за счет эластичности легких и грудины. Одновременно проводят массаж сердца.
- Использование S-образного воздуховода или мешка Рубена.
До из применения у больного нужно очистить дыхательные пути, после чего плотным образом прижать маску.
Режимы ИВЛ в реанимации
Аппарат искусственного дыхания применяется в реанимации и относится к механическому методу ИВЛ. Он состоит из респиратора и интубационной трубки или трахеостомической канюли.
Для взрослого и ребенка применяют разные аппараты, отличающиеся размером вводимого устройства и настраиваемой частотой дыхания.
Аппаратная ИВЛ проводится в высокочастотном режиме (более 60 циклов в минуту) с целью уменьшения дыхательного объема, снижения давления в легких, адаптации больного к респиратору и облегчения притока крови к сердцу.
Методы
Высокочастотная искусственная вентиляция делится на три способа, применяемые современными врачами:
- объемная – характеризуется частотой дыхания 80-100 в минуту;
- осцилляционная – 600-3600 в минуту с вибрацией непрерывного или прерывистого потока;
- струйная – 100-300 в минуту, является самой популярной, при ней в дыхательные пути с помощью иглы или тонкого катетера вдувается кислород или смесь газов под давлением, другие варианты проведения – интубационная трубка, трахеостома, катетер через нос или кожу.
Помимо рассмотренных способов, отличающихся по частоте дыхания, выделяют режимы ИВЛ по типу используемого аппарата:
- Автоматический – дыхание пациента полностью подавлено фармакологическими препаратами. Больной полностью дышит при помощи компрессии.
- Вспомогательный – дыхание человека сохраняется, а подачу газа осуществляют при попытке сделать вдох.
- Периодический принудительный – используется при переходе от ИВЛ к самостоятельному дыханию.
Постепенное уменьшение частоты искусственных вдохов заставляет пациента дышать самому.
- С ПДКВ – при нем внутрилегочное давление остается положительным по отношению к атмосферному. Это позволяет лучше распределять воздух в легких, устранять отеки.
- Электростимуляция диафрагмы – проводится через наружные игольчатые электроды, которые раздражают нервы на диафрагме и заставляют ее ритмично сокращаться.
Аппарат ИВЛ
В режиме реанимации или постоперационной палате используется аппарат искусственной вентиляции легких. Это медицинское оборудование нужно для подачи газовой смеси из кислорода и сухого воздуха в легкие. Используется принудительный режим с целью насыщения клеток и крови кислородом и удаления из организма углекислого газа. Существует несколько разновидностей аппаратов ИВЛ:
- по виду применяемого оборудования – интубационная трубка, трахеостома, маска;
- по применяемому алгоритму работы – ручной, механический, с нейроконтролируемой вентиляцией легких;
- по возрасту – для детей, взрослых, новорожденных;
- по приводу – пневмомеханический, электронный, ручной;
- по назначению – общего, специального;
- по применяемой сфере – отделение интенсивной терапии, реанимации, послеоперационное отделение, анестезиологии, новорожденных.
Техника проведения искусственной вентиляции легких
Для выполнения искусственной вентиляции врачи используют аппараты ИВЛ. После осмотра больного доктор устанавливает частоту и глубину вдохов, подбирает газовую смесь.
Газы для постоянного дыхания подаются через шланг, связанный с интубационной трубкой, аппарат регулирует и держит под контролем состав смеси. Если используется маска, закрывающая нос и рот, аппарат снабжается сигнализационной системой, оповещающей о нарушении процесса дыхания.
При длительной вентиляции интубационная трубка вставляется в отверстие через переднюю стенку трахеи.
Проблемы в ходе искусственной вентиляции легких
После установки аппарата искусственной вентиляции и в ходе его функционирования могут возникнуть проблемы:
- Наличие борьбы пациента с аппаратом ИВЛ. Для исправления устраняют гипоксию, проверяют положение вставленной эндотрахеальной трубки и саму аппаратуру.
- Десинхронизация с респиратором. Приводит к падению дыхательного объема, неадекватной вентиляции.
Причинами считаются кашель, задержка дыхания, патологии легких, спазмы в бронхах, неправильно установленный аппарат.
- Высокое давление в дыхательных путях. Причинами становятся: нарушение целостности трубки, бронхоспазмы, отек легких, гипоксия.
Отлучение от искусственной вентиляции легких
Применение ИВЛ может сопровождаться травмами из-за повышенного давления, пневмонии, снижения работы сердца и прочих осложнений. Поэтому важно прекратить искусственную вентиляцию как можно быстрее с учетом клинической ситуации. Показанием для отлучения является положительная динамика выздоровления с показателями:
- восстановление дыхания с частотой менее 35 в минуту;
- минутная вентиляция сократилась до 10 мл/кг или меньше;
- у пациента нет повышенной температуры или инфекции, апноэ;
- показатели крови стабильны.
Перед отлучением от респиратора проверяют остатки мышечной блокады, сокращают до минимума дозу успокаивающих препаратов. Выделяют следующие режимы отлучения от искусственной вентиляции:
- тест на спонтанное дыхание – временное отключение аппарата;
- синхронизация с собственной попыткой вдоха;
- поддержка давления – аппарат подхватывает все попытки вдоха.
Если у больного наблюдаются следующие признаки, его невозможно отключить от искусственной вентиляции:
- беспокойство;
- хронические боли;
- судороги;
- одышка;
- снижение дыхательного объема;
- тахикардия;
- повышенное давление.
Последствия
После использования аппарата ИВЛ или другого метода искусственной вентиляции не исключены побочные эффекты:
- бронхиты, пролежни слизистой бронхов, свищи;
- пневмония, кровотечения;
- снижение давления;
- внезапная остановка сердца;
- мочекаменная болезнь;
- психические нарушения;
- отек легких.
Осложнения
Не исключены и опасные осложнения ИВЛ во время применения специального аппарата или длительной терапии при помощи него:
- ухудшение состояния больного;
- потеря самостоятельного дыхания;
- пневмоторакс – скопление жидкости и воздуха в плевральной полости;
- сдавливание легких;
- соскальзывание трубки в бронхи с образованием раны.
Видео
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Источник: http://medprevention.ru/organy-dykhaniya/lor/474-iskusstvennaya-ventilyatsiya-ljogkikh-tekhnika-provedeniya-i-oslozhneniya
Восстановление дыхания посредством искусственной вентиляции легких
Жизнь и здоровье человека – самые большие ценности на Земле. Никакие богатства и материальные вещи не помогут вернуть утрату близкого человека. Существует множество экстренных ситуаций и состояний здоровья, напрямую угрожающих человеческой жизни (аварии, чрезвычайные происшествия, внезапная остановка дыхания или сердца).
В таких случаях огромное значение имеют своевременные реанимационные действия. До приезда скорой помощи их часто вынуждены оказывать очевидцы на месте происшествия. Любое промедление грозит смертельным исходом.
Одной из главных составляющих реанимации является искусственная вентиляция легких – поддержание в организме человека жизни путем вдувания воздуха.
Основные показания и способы проведения ИВЛ
Искусственная вентиляция легких проводится по жизненным показаниям. Реанимационные действия следует начинать только при наличии совокупности признаков, указывающих на клиническую смерть. Если присутствует хотя бы 1 признак жизни, ИВЛ проводить запрещено.
Признаками клинической смерти можно считать:
- отсутствие дыхания (легко определить с помощью зеркала);
- отсутствие сознания (человек не реагирует на голос);
- отсутствие пульса на сонной артерии (расположить 3 пальца с левой и правой стороны шеи на уровне кадыка);
- зрачок не реагирует на свет (определяется направленным пучком света).
Способы искусственной вентиляции легких относятся к экстренным и их применение предполагает достижение главной цели – возвращение человека к жизни, что возможно лишь при:
- восстановлении сердцебиения и дыхания;
- улучшении кислородного обмена;
- предотвращении гибели мозговых клеток.
Искусственная вентиляция легких чаще всего необходима при:
- инсульте;
- черепно-мозговых травмах;
- утоплении;
- массивных кровотечениях;
- травматическом шоке;
- отеке легких;
- апноэ;
- лекарственном отравлении и передозировке;
- отравлении газом и дымом;
- судорогах и при эпилептическом приступе;
- тяжелых формах пневмонии (в комплексном лечении);
- трахеобронхиальной непроходимости.
Итак, что такое искусственная вентиляция легких?
Методика проведения искусственной вентиляции легких предполагает проведение реанимационных действий в строго определенной последовательности, которую нельзя нарушать. Существует несколько техник ИВЛ, каждая из которых имеет свой порядок проведения (Табл. 1).
Таблица 1 – Методы искусственной вентиляции легких
| Рот в рот |
|
| Рот в нос | Производите те же действия, что и при предыдущей технике с одним отличием: делайте вдохи в нос пострадавшего при плотно закрытом рте. Методика актуальна при травмах челюсти, судорогах и спазмах. |
| Использование С-образной трубки |
|
Данные техники применимы до оказания медицинской помощи, не требуют специального медицинского образования и просты в исполнении.
Аппаратные режимы и типы искусственной вентиляции легких
Аппаратная вентиляция легких проводится только специалистами при помощи специальной аппаратуры в условиях стационара после проведения клинических исследований: измерения частоты дыхания, наличия сознания, измерения дыхательного объема. Типы ИВЛ, проводимой при использовании аппаратуры, классифицируются по механизму действия (Табл. 2).
Таблица 2 – Типы аппаратной искусственной вентиляции легких
| ИВЛ с контролем по объему | Представляет собой доставку фиксированного объема воздуха в легкие, независимо от респираторного давления | Гипоксемическая дыхательная недостаточность |
| ИВЛ с контролем давления | Объем воздуха не фиксированный, а зависит от разницы между рабочим давлением аппарата и давлением в легких пациента, а также от длительности вдоха и дыхательных усилий человека | Бронхоплевральный свищ, детский возраст (пациентам, которым не могут обеспечить герметичность) |
Режимы проведения процедуры
Режимы искусственной вентиляции легких различаются по способу применения оборудования:
- Контролируемая (принудительная) ИВЛ – все параметры (объем воздуха, частота дыхания, давление в легких) задает аппарат. Актуальна для пациентов с отсутствием дыхания.
- Синхронизированная принудительная ИВЛ – искусственное обеспечение дыхания с помощью инспираторного либо потокового триггера, которые реагируют на инспираторные попытки больного.
- Вспомогательная ИВЛ — специальное оборудование учитывает инициацию вдоха пациента, скорость потока и смену вдохов и выдохов.
- ИВЛ с поддержкой давлением – весь дыхательный процесс (частота дыхания, время вдоха, объем воздуха) контролируется самим человеком. Данный режим предотвращает у пациента развитие атрофии дыхательных мышц.
- ИВЛ с постоянным положительным давлением – обеспечение давления в легких с помощью дыхательной лицевой маски.
- Синхронизированная перемежающаяся принудительная ИВЛ – реагирование не на каждую попытку больного сделать вдох, а на такие попытки в течение определенного времени (триггерное окно). При отсутствии дыхательных попыток, аппарат осуществляет принудительный вдох в легкие больного.
- Автоматическая компенсация сопротивления эндотрахеальной трубки – дополнительный режим, используемый при сохранности спонтанного дыхания. Нужна для определения способности человека дышать самостоятельно после перевода на самостоятельное дыхание.
Данный режим реагирует на изменения в механике легких и комфортен для пациента. Режимы ИВЛ определяются в зависимости от следующих факторов:
- наличие (отсутствие) самостоятельного дыхания;
- недостаточность дыхательной деятельности;
- апноэ (остановка дыхания);
- гипоксия (кислородное голодание организма).
Виды оборудования для ИВЛ
В современной реанимационной практике широко используются следующие аппараты искусственного дыхания, осуществляющие принудительную доставку кислорода в дыхательные пути и удаление углекислого газа из легких:
- Респиратор. Это устройство, применяемое в целях длительной по времени реанимации (от нескольких месяцев до нескольких лет). Модели: Лада, Фаза 3-С, ДП – 8, Спирон. Большинство из них регулируются по объему и работают от электричества. Респиратор Лада работает от баллона со сжатым кислородом и применяется для машин скорой помощи. По способу действия делятся на:
- респираторы наружного действия через лицевую маску;
- респираторы внутреннего действия через эндотрахеальную трубку;
- электростимуляторы.
Данный аппарат позволяет обеспечивать такие показания: частоту дыхания (60 уд. в минуту), оптимальное давление, увлажнение вдыхаемой газовой смеси, полноценную стерильность процесса, бесперебойность работы, возможность ручной вентиляции.
Таблица 3 – Действие высокочастотной аппаратуры для ИВЛ
| 90 (частота дыхания в минуту) | 600-3500 | 200 |
Возможные осложнения ИВЛ и проведение у новорожденных
Искусственная вентиляция легких не имеет противопоказаний к применению, кроме наличия инородных тел в дыхательных путях больного. Однако проведение искусственной вентиляции может иметь некоторые негативные последствия. Наиболее часто встречаются следующие осложнения ИВЛ:
- Раздутие желудка воздухом.
- Рвота при введении воздуховода.
- Травма слизистой.
- Перелом шейных позвонков.
- Повреждение легких.
- Пневмония (инфицирование, нарушение дренажа).
- Двусторонний евстахиит (воспаление слизистой оболочки слуховой трубы).
- Пневмоторакс (скопление воздуха или газов в плевральной области).
- Острая эмфизема легких (патология легочной ткани).
- Ателектаз легкого (безвоздушность легочной ткани).
Данный вид реанимации нашел свое применение в неонатальных отделениях и детской реаниматологии. Ее использование показано для:
- Избегания травмы легких.
- Обеспечения газообмена.
- Увеличения объема легких.
- Снижения дыхательной нагрузки.
- Создания комфортных условий ребенку.
- Наполнения легких кислородом.
Абсолютные основы ИВЛ включают в себя:
- отсутствие дыхания;
- судороги;
- пульс менее 100 ударов в минуту;
- стойкий цианоз (посинение кожи и слизистых оболочек ребенка).
Клинические показатели необходимости вентиляции легких:
- артериальная гипотензия;
- кровотечение легкого;
- брадикардия;
- рецидивирующий апноэ;
- пороки развития.
Реанимационные действия проводятся под контролем частоты сердцебиения, частоты дыхания и артериального давления. Во избежание развития пневмонии и трахеобронхита проводят вибрационный массаж груди ребенка, дезинфицирование эндотрахеальной трубки и кондиционирование дыхательной смеси.
У новорожденных используется режим ИВЛ с поддержкой по давлению, который нейтрализует утечку воздуха при вентилировании. Такой режим синхронизирует и поддерживает каждый вздох маленького пациента.
Не меньшей популярностью пользуется синхронизированный режим, позволяющий оборудованию подстроиться под спонтанное дыхание новорожденного.
Это значительно снижает риск развития пневмоторакса и сердечных кровоизлияний.
В настоящее время детские реанимации оснащены неонатальными аппаратами вентиляции, отвечающими всем требованиям детского организма и осуществляющими контроль артериального давления, равномерное распределение кислорода в легких, непрерывность воздушного потока, нейтрализацию утечки воздуха.
Поделись в социальных сетях:
Источник: https://betbupehap.ru/bio/3271-vosstanovlenie-dyhanija-posredstvom-iskusstvennoj.html
Искусственная вентиляция легких у детей. Восстановление проходимости дыхательных путей
Дыхательная недостаточность – неспособность системы дыхательная обеспечить нормальный газовый состав артериальной крови.
У детей дыхательная недостаточность развивается достаточно быстро и является основной причиной остановки сердечной деятельности. Задачей первостепенной важности при оказания неотложной и реанимационной помощи у детей является поддержание проходимости дыхательных путей и проведение адекватной вентиляции.
Нарушение проходимости дыхательных путей на уровне ротоглотки, требующее немедленного вмешательства у детей с декомпенсацией витальных функций, наиболее часто вызывают следующие причины:
– скопление слизи и рвотных масс в ротовой полости,
– обтурация входа в гортань «запавшим» языком у больных с нарушением сознанием,
– регургитация и аспирация желудочного содержимого,
– острый отек слизистой оболочки глотки и гортани аллергического, инфекционного или травматического происхождения.
Срочная первая помощь ребенка необходима, если у него выявлены такие симптомы, как резкое затруднение вдоха, стридорозное дыхание и инспираторная одышка с участием вспомогательной дыхательной мускулатуры в сочетании с цианозом.
Для восстановления и поддержания свободной проходимости дыхательных путей ребенку следует провести туалет полости рта, предупредить «западение» корня языка и обтурацию входа в гортань, при необходимости ввести воздуховод, санировать трахеобранхиальное дерево.
Туалет полости рта показан как первичные мероприятия при любом остро развившимся расстройстве дыхания во время реанимации, для профилактики дыхательных нарушений у больных в коме при утрате глотательного и рефлекса кашлевого. Методика туалета затруднено, если у больного судорожно сжаты челюсти.
В этих случаях ему первоначально раскрывают рот: вставляет в углу рта коренными зубами плоской поверхностью шпатель, обернутый влажным бинтом, продвигают его под моляры и разворачивают на ребро. В приоткрывшуюся щель между зубами водят роторасширитель , который позволяет полностью раздвигать челюсть и удержать рот ребенка раскрытым.
Полости рта, заполненную рвотными массами или кусками пищи, очищают механический пальцем с влажной салфеткой. Скопившуюся слюну или слизь удаляют с помощью вакуум-отсоса. Приветствие сознания у пострадавшего его мышечный тонус снижен, язык может вызвать обструкцию гортани.
Для предупреждения западения корня языка и обтурации входа в гортань нужно применить тройной прием Питера Сафара. Реанимирующий кладет руку на лоб ребенка и мягким давлением назад приводит его голову в положение Джексона. Не следует чрезмерно переразгибать голову, особенно у детей до одного года, так как это может вызвать закупорку дыхательных путей за счет перегиба трахеи.
Затем выдвигает нижнюю челюсть вперед. После освобождения дыхательных путей оказывающий помощь должен снова проверить, дышит ли пациент эффективно. Ухо прикладывают ко рту и носу пациента и наблюдает за движением его грудной клетки и живота.
Воздуховод используют у детей в коме второй степени любой этиологии, при условии адекватного самостоятельного дыхания ребенка. Воздуховод удерживает корень языка от западения кзади, его применяют для кратковременной ИВЛ маской и для длительного поддержания свободной проходимости дыхательных путей.
Воздуховод подбирают соответственно возрасту ребенка и вводят в ротовую полость изогнутая стороной к языку.
Когда он достигает задней стенке глотки, его разворачивает на 180 градусов, тем самым прижимаю корень языка и надгортанник, и создавая свободно проходимость дыхательных путей.
Необходимо следить за положением воздуховода, так как его смещение может привести к асфиксии, а при восстановлении глоточных рефлексов тире ларингоспазму, рвоте и аспирации.
Искусственная вентиляция легких способами “изо рта в рот” и “изо рта в рот и нос” показано как мероприятия первой помощи при всех терминальных состояниях.
После предварительной очистки полости рта и глотки больному выдвигают нижнюю челюсть, запрокидывают голову кзади, устранение западения языка. Затем, у детей до 1 года оказывающий помощь своим ртом плотные герметично захватывает рот и нос ребенка.
У старших детей двумя пальцами он зажимает нос и своим ртом покрывает рот пациента.
Когда тем или иным способом обеспечены герметичность вдоха, оказывающий помощь выполняет 2 медленных дыхательных движений по 1-1,5 секунды каждый , с паузой между ними так, чтобы иметь возможность самому тоже дышать. Реанимирующий выдыхает в ребёнка начальную часть своего дыхательного объема, которая должна быть тем меньше чем младший ребёнок.
Показателем адекватности выбранного объема является движение грудной клетки больного, соответствующее глубокому в духу. После этого следует отвести народ от лица больного, Чтобы дать ему пассивно выдохнуть. Соотношение продолжительности вдоха и выдоха должно быть 1:2.
Зрительная определяется, что грудная клетка сократилась, то есть легкие пострадавшего освободились от вздутого воздуха. Процедуру повторяют с частотой , соответствующей возрастной частоте дыхания реанимируемого.
Обувь фиктивности искусственного дыхания свидетельствует уменьшение проявления гипоксии.
Источник: http://dendrit.ru/page/show/mnemonick/polmetod007/
Восстановление дыхания: методы, техники
Независимо от состояния дыхательных путей, дыхательный объем должен быть от 6 до 8/кг (значительно меньше рекомендованного ранее) и ЧДД должна быть от 8 до 10 вдохов/мин (значительно медленнее рекомендованного ранее, для избежания негативных гемодинамических последствий).
Обеспечение проходимости верхних дыхательных путей
Чтобы уменьшить обструкцию дыхательных путей, вызванную отеком мягких тканей, и обеспечить оптимальное положение для использования маски, вентиляции и ларингоскопии, нужно запрокинуть голову назад, тем самым выпрямив дыхательные пути. Нужно выдвинуть нижнюю челюсть, нажав на ее углы.
Анатомические ограничения, различные аномалии или состояния, вызванные травмой (например, перелом шеи), могут усложнить задачу из-за невозможности использовать эти приемы, но внимательное отношение к оптимальному положению может улучшить проходимость дыхательных путей, вентиляцию и облегчить ларингоскопию.
Протезы, а также слизь, кровь и другие жидкости могут быть удалены из ротовой полости пальцем (у грудных и маленьких детей лучше не использовать палец,освободить ротовую полость можно с помощью щипцов Мэджилла или отсоса).
Прием Хеймлиха (подиафрагмальные брюшные толчки)
Прием Хеймлиха состоит из толчков в верхней части живота. Метод практикуют и в бессознательном состоянии пациента.
В положении пациента лежа на спине спасатель сидит верхом выше колен пациента и надавливает на верхнюю часть живота, ниже мечевидного отростка движениями от себя. Чтобы избежать повреждения структур грудной клетки и печени, спасатель никогда не должен помещать руку на мечевидный отросток или грудную клетку. В обоих случаях делается 5 быстрых толчков, а затем оценивается результат.
При спасении взрослых спасатель стоит за пациентом, обхватив его руками за живот. Один кулак сжат и помещен между пупком и мечевидным отростком. Другая рука обхватывает кулак, и производятся толчки внутрь и вверх.
У детей старшего возраста могут быть использованы приемы Хемлиха. Тем не менее у детей 12 лет; однако сейчас они используется у младенцев и детей младшего возраста, чтобы ограничить утечку воздуха (особенно во время транспортировки); иногда манжеты не завышены или надувается только до степени, необходимой, чтобы предотвратить утечку.
Эндотрахеальная трубка является окончательным методом обеспечения проходимости воздуха в дыхательные пути способом механической вентиляции коматозных пациентов, тех, кому нужна длительная искусственная вентиляция легких. Через эндотрахеальную трубку также возможно доставлять наркотики при остановке сердца, однако эта практика не приветствуется.
Установка, как правило, требует высокой квалификации.
Другие устройства
Существуют другие спасательные вентиляционные устройства, гортанная труба или twin-Lumen (например, Combitube, King LT). Эти устройства используют два воздушных шара, чтобы Фиксироваться выше и ниже гортани, и имеют вентиляционные отверстия между воздушными шарами. Как и гортанная дыхательная маска, длительное размещение и перераздувание может вызвать отек языка.
Интубация трахеи
Оротрахеальная интубация обычно делается с помощью прямой ларингоскопии, является предпочтительной при апноэ у критически больных пациентов, как правило, осуществляется быстрее, чем назотрахеальная интубация, которая предназначена для активных, спонтанно дышащих пациентов или в случае, когда нельзя задействовать в дыхании ротовую полость пациента.
До интубации
Приемы по созданию проходимости дыхательных путей и проведению воздуха в дыхательные пути всегда предшествуют интубации. Как только решение интубировать было принято, начинаются подготовительные мероприятия:
- пациент правильно укладывается;
- вентиляция со 100% O2;
- готовится все необходимое оборудование (в т.ч. всасывающие устройства);
- готовятся необходимые лекарственные препараты.
Вентиляция со 100% O2 здоровых пациентов значительно продлевает безопасное время апноэ (эффект меньше у пациентов с тяжелой сердечной недостаточностью).
Оценка сложности ларингоскопии (например, определение отека мягких тканей по Mallampati score) имеет ограниченное значение в чрезвычайных ситуациях. Практикующие спасатели всегда должны быть готовы использовать альтернативный метод (например, гортанные трубки, мешочно-клапанные маски), если ларингоскопия не сработает.
Во время остановки сердца непрямой массаж сердца не должен прекращаться на время интубации. Можно интубировать во время короткой паузы между экскурсиями грудной клетки.
Всасывающая аппаратура должна немедленно использоваться, чтобы очистить ротовую полость от выделений и другого содержимого.
Давление на перстневидный хрящ ранее был рекомендован до и во время интубации, чтобы предотвратить пассивное срыгивание.
Однако в настоящее время по литературным данным известно, что этот маневр может быть менее эффективным, чем считалось, и может поставить под угрозу проходимость гортани во время ларингоскопии.
Препараты, в т.ч. седативные средства, мышечные миорелаксанты, а иногда ваголитики, как правило, даются пациентам в сознании или полубессознательном состоянии до ларингоскопии.
Выбор трубки и подготовка
Для большинства взрослых можно использовать трубку с внутренним диаметром >8 мм; эти трубки более предпочтительны, чем меньшие, потому что они имеют более низкое сопротивление воздушному потоку, облетают отсасывание секрета, обеспечивают прохождение бронхоскопа и могут облегчить снятие с ИВЛ.
Для младенцев и детей >1 года, безманжетный размер трубки рассчитывается по формуле: (возраст пациента + 16)/4, таким образом, 4-летний должен иметь (4 + 16)/4 = 5 мм диаметр эндотрахеальной трубки.
Размер трубки должен быть уменьшен на 0,5 (1 размер трубы), если труба с манжетой.
Справочные карты или устройства, такие как лента BroseLow, могут быстро определить соответствующие размеры лезвия ларингоскопа и эндотрахеальной трубки для младенцев и детей.
Для взрослых (а иногда и детей), жесткий стилет должен быть помещен в трубку, с контролем, чтобы остановить продвижение стилета за 1 – 2 см до дистального конца интубационной трубки, так, чтобы свободный кончик трубки оставался мягким.
Затем стилет устанавливается прямо в начале дистального конца манжеты; с этого момента трубка изогнута вверх под углом около 35°, напоминая форму хоккейной клюшки.
Это прямое расположение трубки по отношению к манжете улучшает продвижение и позволяет избежать «остановки» на связках во время прохождения трубы.
Техника постановки
Успешная интубация с первой попытки важна. Повторные ларингоскопии (>3 попытки) связаны с высокими темпами гипоксемии, асфиксией и остановкой сердца. В дополнение к правильной постановке есть несколько других общих принципов, имеющих решающее значение для успеха:
- Визуализация надгортанника.
Источник: http://www.sweli.ru/zdorove/meditsina/pervaya-pomosch/vosstanovlenie-dykhaniya-metody-tekhniki.html