Oстрый бронхит: основные причины, симптомы, методы диагностики и лечения
Острый бронхит представляет собой острый воспалительный процесс, развивающийся в слизистой оболочке бронхов.
Заболевание характеризуется повышением бронхиальной секреции, что приводит к выделению мокроты и затяжному кашлю. Поражение мелких бронхов провоцирует одышку.
Возбудителями патологии являются вирусы или бактерии, в более редких случаях – грибки. Возможно также проявление бронхита вследствие воздействия химических факторов.
Возбудители заболевания
В большинстве случаев острый бронхит развивается по причине проникновения в бронхи вирусов гриппа, парагриппа, ОВРИ, краснухи, кори. Значительно реже в роли возбудителей выступают бактерии: стафилококк, пневмококк, хламидии, микоплазмы, различные представители тифо-паратифозной группы.
Основные пути их проникновения в организм:
- воздушный;
- гематогенный;
- лимфогенный.
Причины острого бронхита
Причинами острого бронхита являются факторы, в большей или меньшей степени способствующие сокращению общей и местной сопротивляемости организма. Наиболее значимые из них:
- переохлаждение;
- неблагоприятные условия труда (в частности, повышенная сырость);
- воздействие сигаретного дыма;
- злоупотребление алкогольными напитками;
- наличие в носоглотке очага инфекции;
- нарушение носового дыхания;
- сердечная недостаточность, приводящая к застойным изменениям в легких;
- нарушение малого круга кровообращения;
- нарациональное питание
- снижение иммунитета в результате перенесенного тяжелого заболевания.
Из причин этиологического характера, провоцирующих острый бронхит, следует выделить:
- воздействие физических факторов (очень холодного, горячего или сухого воздуха);
- химические факторы (контакт с разными химическими соединениями: щелочами, кислотами, окислами азота, хлором, аммиаком, двуокисью серы и т.д.);
- инфекционные (вирусы, бактерии, другие болезнетворные микроорганизмы);
- аллергические (пыльца растений, органическая пыль и др.).
Причиной острого бронхита может стать и сочетание инфекции с действием раздражителей физико-химического характера. Аллергическая форма бронхитов развивается при наличии генетической предрасположенности к аллергической реакции.
Клиническая картина
Симптомы острого бронхита могут в определенной степени варьироваться в зависимости от причины заболевания, степени его распространения, выраженности изменений патологического характера и воспалительного процесса, степени пораженности бронхов.
Болезнь начинается остро, с симптомами поражения нижних и верхних дыхательных путей, общей интоксикации. Острый бронхит инфекционной этиологии на стадии возникновения характеризуется признаками ОРВИ:
- насморком;
- заложенностью носа;
- першением и болевыми ощущениями в горле;
- осиплостью голоса.
При развитии интоксикации проявляются:
- озноб;
- повышение температуры (до субфебрильных отметок) – отсутствует в случае легкого течения болезни;
- утомляемость;
- слабость;
- потливость;
- головная боль;
- мышечные боли с локализацией в конечностях и спине.
Если острый бронхит вызван возбудителями краснухи, кори, коклюша, его проявления аналогичны симптоматике основного заболевания.
Характерный симптом патологии – болезненный сухой кашель, проявляющийся на самой ранней стадии и сохраняющийся в течение всей болезни. Кашель при остром бронхите возникает приступообразно, отличается грубостью, звучностью, может иметь лающий характер. Приступы провоцируют усиление жжения и саднения в загрудинной области.
Перенапряжение грудных мышц и спастическое сокращение диафрагмы приводят к появлению болевых ощущений в нижнем сегменте грудной клетки, которые могут распространяться и на брюшную стенку.
При кашле выделяется мокрота: вначале она скудная, вязкая, постепенно становится более текучей и легче отходит. Иногда бывает слизисто-гнойной.
В случае тяжелого и длительного течения острого бронхита воспалительный процесс может распространиться на бронхиолы, что приводит к значительному сужению или полному перекрытию бронхиолярного просвета с последующим развитием обструктивного синдрома, нарушению кровообращения и газообмена. При этом происходит внезапное ухудшение состояния пациента с проявлением следующей симптоматики:
- бледность кожных покровов;
- лихорадка;
- резкая одышка;
- состояние беспокойства и возбуждения с переходом в вялость и сонливость;
- признаки сердечно-соудистой недостаточности (тахикардия, низкое давление).
При аллергическом компоненте наблюдается связь с влиянием аллергена. Основными симптомами острого бронхита аллергического типа становятся:
- приступообразный кашель, сопровождающий обструктивный синдром;
- светлая стекловидная мокрота.
Если заболевание развивается вследствие вдыхания ядовитых паров, возникают:
- мучительный кашель;
- чувство стеснения в груди;
- удушье;
- ларингоспазм.
Диагностика острого бронхита
Диагностика острого бронхита проводится на основании клинической картины, данных лабораторных и инструментальных исследований.
В процессе обследования больного необходимо учитывать, что заболевание может стать проявлением разных патологий инфекционного характера: коклюша, кори и т.д.
Аускультация (прослушивание лёгких и бронхов) выявляет:
- жесткое дыхание обструктивного типа;
- рассеянные сухие хрипы;
- мелкопузырчатые влажные хрипы – прослушиваются при скоплении жидкого секрета в бронхах и исчезают после откашливания.
Для диагностики острого бронхита проводят:
- анализ крови (общий, биохимический, иммунологический);
- общий анализ мочи;
- посев мокроты на микрофлору;
- рентгеновское обследование легких;
- бронхоскопию;
- спирографию, пикфлоуметрию (для исследования функций внешнего дыхания).
- ЭКГ;
- ЭХОКГ;
Исследование внешнего дыхания показывает нарушение вентиляции легких обструктивного типа.
Анализ крови выявляет:
- ускорение СОЭ;
- нейтрофильный лейкоцитоз;
- при аллергическом бронхите – повышенное количество эозинофилов.
Рентген при вирусном остром бронхите показывает нечеткость рисунка и среднюю расширенность корней легких.
Проводится также дифференциальная диагностика с милиарным туберкулезом легких и бронхопневмонией.
Лечение острого бронхита
При остром бронхите лечение в большинстве случаев проводят в амбулаторных условиях. В случае тяжелого течения требуется госпитализация.
Если острый бронхит сопровождается повышением температуры и лихорадкой, назначают:
- Постельный режим, диету и обильное питье.
- От курения необходимо отказаться.
- В помещении следует ежедневно проводить влажную уборку, поддерживать высокий уровень влажности.
- Для снятия болевого синдрома применяют компрессы, банки, горчичники на область грудины, между лопатками.
- Хороший эффект дают ножные горчичные ванны.
Использование медикаментов
При остром бронхите на фоне ОРВИ медикаментозное лечение основано на использовании следующих средств:
- противовирусных препаратов: интерферон, ремантадин.
- обезболивающих;
- жаропонижающих;
- нестероидных противовоспалительных средств.
При наличии вторичной бактериальной инфекции, длительном течении болезни, выраженности воспалительного процесса назначают антибиотики, сулафаниламиды.
При лечении острого бронхита с мучительным сухим кашлем применяют:
- для подавления кашлевого рефлекса – кодеин, либексин, дионин;
- для разжижения мокроты при увеличении ее количества – отхаркивающие средства, муколитики: лазолван, бромгексин, щелочные ингаляции, а также настои лекарственных растений: алтея, термопсиса.
Бронхоспазм при обструкции снимают при помощи:
- адреноллитиков (эфедрина);
- спазмолитиков (папаверина, эуфиллина);
- стероидных гормонов (преднизолона) – лечение ими проводится по показаниям;
В случае необходимости показан интенсивный курс терапии дыхательной и острой сердечной недостаточности.
При остром аллергическом бронхите лечение включает в себя использование антигистаминных препаратов: супрастина, тавегила, диазолина, кетотифена, кромгликата натрия.
При тяжелой клинической картине лечение острого бронхита сопряжено с приёмом глюкокортикоидов.
Физиотерапия и другие методы
Физиотерапевтические методы лечения острого бронхита включают:
- ультрафиолетовое облучение;
- диатермию области грудной клетки;
- индуктотермию;
- УВЧ.
Хорошо зарекомендовали себя специальный вибрационный массаж и лечебная физкультура.
Неосложненная форма заболевания в основном заканчивается клиническим выздоровлением за 14-20 дней. Что касается восстановления функциональных показателей, (проходимости бронхов и функций внешнего дыхания), для этого требуется один месяц.
При длительном течении острого бронхита для клинического выздоровления требуется немного больше времени – от 30 до 50 дней.
Читайте так же:
Темы: болезни внутренних органов , бронхит , заболевания дыхательных путей , медицина
Источник: http://blagozdravnica.ru/ostriy-bronhit/
Острый бронхит: основная причина развития, наиболее частые возбудители у детей
Острый бронхит является воспалительным, чаще вирусным заболеванием, поражающим слизистую оболочку или все стенки бронхов без воздействия на легочные паренхимы.
Важно! По статистике, острой форме бронхита подвергается каждый человек.
Этот недуг является самым распространенным среди всех существующих болезней органов дыхания.
По этиологическому принципу, недуг делится на несколько разновидностей:
- бактериальный;
- инфекционный;
- вирусный;
- вирусно-бактериальный.
По патогенезу заболевание может быть первичным или вторичным, проявляющимся в легкой, средней или тяжелой форме.
Причины острого бронхита
На сегодняшний день выявлены все причины, которые провоцируют появление острого бронхита. Самыми распространенными являются:
- Очаговые инфекции. Довольно часто недуг развивается в следствии наличия у человека очаговых инфекций носоглотки, к которым относится тонзиллит, синусит или нарушения работы дыхательных путей, которые не дают вдыхаемому воздуху нагреться и способствуют плохому его очищению от различных микро органических частиц.
- Осложнение после ОРВИ или гриппа. Если больной гриппом или ОРВИ вовремя не начал лечение, то болезнь может прогрессировать, вызвав осложнение в виде острой формы бронхита.
- Вредные привычки. Злоупотребление крепкой алкогольной продукцией и курение способствует ослаблению защитных функций организма человека, в частности бронхов.
- Застойное изменение легочной структуры. Чаще всего это происходит, если у человека наблюдается сердечная недостаточность.
- Стресс и переутомление. Люди, которые часто подвергаются стрессам или переутомлению, болеют в несколько раз чаще, чем те, кто ведет спокойную и размеренную жизнь.
- Контактирование с больным. Человек, который живет или проводит много времени вместе с больным так же подвергается развитию острой формы заболевания.
- Микроклимат. Слишком горячий, влажный или сухой воздух может поспособствовать возникновению болезни.
- Переохлаждение. Этот фактор снижает защитные функции в организме, что может спровоцировать появление болезни. Особенно подвержены заболеванию маленькие дети и люди пожилого возраста.
- Инфекционные, аллергические и химические частицы в воздухе. Воздух, который через бронхи попадает в легкие фильтруется и становится почти стерильным. Такую тщательную очистку выполняют фильтрующие функции носа и функции микро ресничек бронхов, выстилающих бронхиальную оболочку. Некоторые обстоятельства приводят к тому, что микробы или токсические вещества (ядовитый газ, щелочи и кислоты) проникают в бронхиальную полость, после чего развиваются воспалительные процессы, которые сопровождаются сильным кашлем и высокой выработкой слизи.
- Хронические болезни. Очень часто причина возникновения острой формы недуга — разнообразные болезни легких, которые имеют хроническую форму.
- Плохое питание и тяжелые болезни. Частота возникновения острого бронхита увеличивается в случае сильного снижения реактивности в организме, происходящем в результате перенесенных серьезных болезней, при неправильном питании (нерациональное, бедное белками и витаминами), а так же после тяжелых операций. Достаточно распространенной причиной развития заболевания являются такие бактерии, как стафилококки, стрептококки и условно патогенная микрофлора, которые способствуют образованию в организме бактериальной инфекции, присоединяющейся к вирусной, вызывая появление бронхита острой формы.
- Острые инфекции. Если человек страдает острым инфекционным заболеванием (брюшной тиф, корь, коклюш и другие), то существует риск развития острого бронхита. Так же болезнь может стать вторичной, на фоне проблем с кровообращением или обменными процессами в организме (жетлуха, уремия и другие).
Основная причина развития острого бронхита
Главной причиной возникновения заболевания являются инфекции. Если человеку не доводилось болеть воспалением легких (пневмония), то практически во всех случаях возбудитель недуга — это вирусные инфекции. К ним можно отнести РС (респираторно-синцитиальные) инфекции, адоновирусы, парагрипп и другие.
Причиной же других случаев считаются бактериологические возбудители (микоплазма, гемофильная палочка, стрептококк, хламидии, пневмококк, стафилококк и другие). Но бывают случаи, когда вирусные возбудители осложняются бактериальными. Тогда у заболевания смешанная этиология и лечение заболевания должно строиться на устранение как бактериальных, так и вирусных инфекций.
Причины острого бронхита у детей
Наиболее частые обращения к педиатру связаны с наличием у детей острого бронхита.
Важно! Статистика показывает, что 3/4 всех пациентов, которых госпитализируют на лечение в стационар являются дети с острым бронхитом.
Зачастую, у детей появляются осложнения в результате того, что их родители не обращаются за помощью в больницу, а лечат ребенка народными средствами. Стоит отметить, что острый бронхит является самым распространенным недугом у детей до трех лет. Вирусная этиология заболевания у маленьких деток имеет следующие возрастные рамки:
- малыши до одного года подвергаются: риновирусам, герпесу, респираторно-синцитиальным вирусам, энтеровирусам и цитомегаловирусам;
- у детей до двух лет чаще встречаются: вирус гриппа, респираторно-синцитиальные вирусы и парагрипп первого и третьего типа;
- дети до трех лет подвергаются: аденовирусам, кононавирусам, риновирусам и парагриппу;
- у детей до семи лет встречаются: вирусы гриппа, респираторно-синцитиальные вирусы и аденовирусы.
Вирусным инфекциям, которые являются самостоятельной причиной острого бронхита, чаще всего подвержены дети после трех лет. У грудных же малышей болезнь развивается в результате воздействия на организм вирусно-бактериальных инфекций, которые вызваны следующими возбудителями:
- палочка коклюша;
- микоплазма;
- хламидии;
- грибы;
- пневмококки;
- паразиты.
Помимо инфекционных возбудителей, заболевание могут вызвать природные факторы, главными из которых являются:
- сезонность (лето-зима);
- различные виды газа;
- дым с промышленных объектов;
- холод.
В качестве аллергенов, способствующих развитию болезни, выступают:
- курение;
- цветочная пыльца;
- органический вид пыли (эпидермис, шерсть);
- пересушивание бронхов.
Так же острый бронхит может развиться в следствии наличия в бронхах аспирационных веществ или инородных тел. Помимо вышеприведенных причин развития у детей недуга, существуют и другие, которые встречаются у детей до пяти лет. К ним относится:
- незрелый кашлевой рефлекс;
- неправильная структура хрящей;
- узкие дыхательные пути;
- медленный вывод из трахеи и бронхов слизистых веществ.
Квалификация болезни
По классификации заболевание делится на три вида: простой обструктивный и бронхиолит.
Простой
Простым (простым) бронхитом называют бронхиальное воспаление, встречающееся в основном в виде проявления острых респираторно-вирусных инфекций с поражением эпителия органов дыхания и нарушением барьерного механизма бронхиальных стенок.
На сегодняшний день известно почти двести разновидностей вирусных и около пятидесяти видов бактериальных инфекций, которые могут стать возбудителем возникновения острого респираторного заболевания или бронхита у детей. Острый (простой) тип недуга так же может развиться в результате воздействия на дыхательные пути ребенка различных аллергенов и химических веществ.
В качестве основного возбудителя заболевания, выступают вирусные инфекции, но возможно наличие и бактериального осложнения. Возбудителем болезни у малышей до трех лет чаще являются РС вирусы, парагрипп третьего типа и риновирусы. У детей старше трех лет возбудителями являются микоплазмы, вирусы кори, аденовирусы и вирус гриппа В и А.
По результатам статистики, проведенной американской ассоциацией врачей, острая форма простого бронхита у ребенка может иметь вирусно-бактериальную породу: наиболее часто встречаются пневмококк (около 70 процентов случаев) и парагрипп (30 процентов случаев).
Важно!»Последние несколько лет распространенной причиной болезни у детей стали внутри клеточные возбудители: легионеллы, хламидии и микоплазмы».
Обструктивный
Обструктивная форма заболевания от простого бронхита отличается тем, что у нее проявляется дыхательная недостаточность в разной степени и обструктивный синдром. Чаще всего болезни подвергаются дети от двух до трех лет.
Основной причиной возникновения недуга являются респираторно-синцитиальные вирусы, поражающие органы дыхания у детей до одного года, и парагрипп третьего типа. Особенно этим инфекциям подвергаются в осеннее и весеннее времена года.
Острый бронхиолит
Данная форма недуга, как и предыдущая, чаще развивается при парагриппе третьего типа и респираторно-синцитиальных вирусных инфекциях. Риску подвержены преимущественно дети до полугода.
Когда у ребенка развивается парагрипп, в бронхах появляются наросты эпителия, которые суживают бронхиальные просветы.
При респираторно-синцитиальных инфекциях в бронхиальных эпителиях возникают сосочкообразные разрастания, которые занимают практически все бронхиальные просветы.
При остром бронхиолите у ребенка появляется обильная выработка жидкой мокроты, передбронхиальные ткани подвергаются лимфоцитарной инфильтрации, а цилиарная эпителия деструкции. Эпителия бронхов начинает регенерировать на третий день после возникновения недуга. Цилиарный аппарат восстанавливается спустя три недели с начала развития болезни.
Так же причиной бронхиолита могут стать аденовирусы. При этом, на бронхиальной эпителии образуются слизистые наложения, которые способствуют его отторжению. Бронхиальные стенки покрываются круглоклеточными инфильтратами.
Наиболее частые возбудители острого бронхита у детей
Наиболее распространенными возбудителями болезни у детей являются бронхолегочные инфекции, такие как S. AUREUS, S. PNEUMONIAE и H. INFLUENCAE.
Но стоит отметить, что участились случаи развития недуга, развитие которого провоцируют хламидии, коклюшные возбудители и микоплазмы. При этом каждый отдельный случай имеет свою клиническую картину.
К примеру, при заболевании спровоцированном микоплазмами, у ребенка появляются такие симптомы как: мышечные боли, фарингит и астения.
Что касается болезни, причиной развития которой стали хламидии, то при ней у больного появляется сухой кашель, субфебрилитет, сиплость голоса и светлая слизи образная мокрота.
Коклюшевый же острый бронхит чаще встречается у детей нескольких месяцев жизни.
Основными симптомами являются: слизкая бесцветная мокрота, сильный кашель, боли в позвоночнике и болевые ощущения при кашле.
В заключении можно добавить, что при обнаружении первых признаков острого бронхита (неважно какой формы и степени тяжести) необходимо незамедлительно обратиться за помощью к квалифицированному специалисту. При отсутствии соответствующего лечения, даже легкая форма заболевания может вызвать опасные для здоровья и жизни осложнения.
Источник: https://vdoh.site/ostryj-bronhit/osnovnaya-prichina-razvitiya-naibolee-chastye-vozbuditeli-u-detej.html
Причины развития бронхита: симптомы и схема лечения
У бронхита симптомы проявляются ярко, их трудно не заметить. Поэтому при их появлении тянуть с посещением врача не рекомендуется, так как развитие болезни может угрожать здоровью пациента переходом недуга в следующую стадию. Нужно применить имеющиеся методики, что позволяет избавиться от проявлений и факторов, которые вызвали воспаление.
Причины бронхита связаны с попадание вирусного раздражителя в организм пациента. Частым возбудителем являются аденовирусы, вирусы гриппа, стрептококки и стафилококки, вирусы парагриппа. Способствует образованию болезни и атипичная флора. Имеются случаи и грибкового заражения, которые зарождаются на человеке или в его организме.
Активатором патологической деятельности является не попадание бактерии в тело пациента, а ослабленное состояние иммунной системы, что способствует развитию болезни. Она не может защищать организм от проникновения, это и обуславливает развитие заболевания. Ослабленная защита человека является следствием недостатка витаминов в организме. Истощать иммунитет могут и другие болезни.
В некоторых случаях к болезни приводит аллергическая реакция. Она может быть на разнообразные запахи, пыльцу растений и пыль, шерсть животных или химикаты. В этом случае к способам лечения бронхита относятся серьезно, так как сначала требуется выявить тип аллергена, а только потом начинать соответствующие процедуры по устранению болезни.
У бронхита причины связаны с той формой, которая начала развиваться у больного. Болезнь может поразить оба легких, но имеется левосторонний характер воспаления. Недуг может развиться в правом легком.
Выделяют два типа бронхита: острый и хронический. Во время первого развитие недуга длится от 2 дней до 2 недель. У больного наблюдается сухой тип кашля, который в течение некоторого времени переходит в мокрую фазу.
Стадия характеризуется тем, что во время кашля начинает выделяться мокрота.
Хроническая форма болезни образуется и у взрослого поколения, и у детей. Основная причина развития данной формы заключается в длительно протекающем процессе воспаления. Кроме того, стадия может возникнуть и при не устраненной до конца острой форме. В любом случае, хронический тип является продолжением острой формы.
Тем не менее, следует назвать еще одну причину развития воспаления хронической стадии — генетическая предрасположенность. Объясняется подобное недостаточным количеством альфа-антитрипсина.
Однако во время осуществления эффективного лечения при бронхите можно добиться не только полного устранения недуга хронической и острой формы, но и уменьшения вероятности повторного развития недуга в дальнейшем.
Источник: https://1pobronhitu.ru/info/bronxit-simptomy.html
Хронический бронхит: симптомы, причины и механизмы развития
Пациенты с хроническим бронхитом иногда не подозревают о своем недуге годами. Периодически возникающий надсадный кашель воспринимается ими как проявление очередной простуды и не вызывает особого беспокойства. За медицинской помощью более половины больных обращаются, когда деструктивные изменения в легких становятся уже необратимыми.
Почему возникает?
Главный фактор риска развития хронического бронхита — курение, как активное, так и пассивное.
Бронхит – это воспаление слизистых оболочек бронхов, которое проявляется кашлем с выделением мокроты. Заболевание считают хроническим, если оно обостряется ежегодно и длится не менее 3 месяцев подряд.
Распространенное мнение о том, что недуг является закономерным итогом нелеченого острого бронхита, верно лишь отчасти. Перетекание одной формы в другую наблюдается у 3–5 % пациентов.
В большинстве же случаев хронический бронхит – это самостоятельная патология, вызванная поллютантами (токсичными соединениями, которые мы вдыхаем).
Воздействуя изо дня в день, химические яды раздражают поверхность бронхов и препятствуют их самоочищению.
Пальма первенства среди «летающих вредностей» принадлежит табачному дыму – вот почему основная часть пациентов представлена курильщиками. Однако содержащиеся в воздухе выхлопные газы и производственные отходы создают не меньшую опасность. По статистике, жители крупных мегаполисов болеют хроническим бронхитом в 5 раз чаще, чем обитатели экологически благополучных районов.
Негативным образом на слизистую бронхов могут воздействовать и различные инфекционные агенты. Особую агрессивность в отношении дыхательных путей проявляют вирусы, микоплазмы и гемофильная палочка. Им принадлежит главная роль в развитии обострений бронхита.
У незначительного числа пациентов хронический недуг развивается как следствие иных заболеваний: туберкулеза, уремии, застойной сердечной недостаточности.
Кто в группе риска?
В загрязненных городах земного шара проживает порядка 1 миллиарда человек. При этом диагноз «хронический бронхит» из них имеют только 3–5 %. Почему же при равном воздействии негативных факторов заболевает далеко не каждый?
В действительности чтобы болезнь могла развиться, почва для нее должна быть достаточно подготовлена. Наиболее высок риск возникновения хронического бронхита у людей с ослабленными слизистыми дыхательных путей и нарушениями дыхания. Такому положению дел могут способствовать:
- аденоиды,
- полипы,
- хронические риниты,
- искривления носовой перегородки,
- пожилой возраст,
- хронические патологии носоглотки (фарингит, тонзиллит),
- болезни обмена веществ (например ожирение, сахарный диабет),
- длительное употребление алкоголя,
- частые простудные заболевания,
- низкий иммунитет,
- нерациональное питание.
Чем больше внешних и внутренних факторов, провоцирующих развитие болезни, набирается в «копилке» пациента, тем выше у него шансы пополнить ряды хроников.
Важную роль в появлении хронического бронхита играет генетическая предрасположенность. Если у человека есть прямые родственники, страдающие от бронхолегочных заболеваний, то велика вероятность, что ему тоже не удастся избежать недуга.
Механизм развития
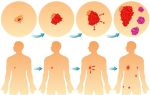
Хронический бронхит (схематическое изображение),
Вкратце развитие бронхита можно представить так:
- Химические вещества и микробные агенты, которые оседают на поверхности бронхов, вызывают раздражение слизистых оболочек. Это приводит к их отеку и усиленному выделению слизи.
- Изнутри бронхи выстланы ресничками, которые постоянно перемещают мокроту в сторону «выхода», но из-за возрастающей нагрузки они перестают справляться со своими обязанностями. Слизь накапливается, создавая благоприятные условия для размножения бактерий и вирусов. Так развивается воспаление.
- На помощь ресничкам приходят сами бронхи. Чтобы вывести излишки вязкого секрета, они начинают активно сокращаться. Человек откашливается, но мокрота не выводится полностью.
- Из-за застоя слизи нарушается вентиляция бронхов. В легких появляются участки, которые практически не снабжаются кислородом. Со временем у пациентов развивается одышка.
- При частых обострениях недуга слизистые бронхов все больше травмируются. В очагах поражения эластичные оболочки заменяются грубыми «заплатами» – фиброзно-соединительной (или рубцовой) тканью. Разрастаясь, она закупоривает бронхи и мешает свободному дыханию. Врач ставит больному диагноз «хроническая обструктивная болезнь легких». Обычно это происходит на 5–7-м году заболевания при условии, что оно не лечится. С этого момента вернуть бронхи к первоначальному состоянию уже не представляется возможным.
Как проявляется?
Поначалу хроники своего недуга практически не замечают. Болезнь напоминает о себе приступами кашля, которые беспокоят в основном по утрам или после физических упражнений. В небольшом количестве выделяется прозрачная мокрота.
Весной-осенью могут случаться обострения, которые проявляют себя подобно острой форме недуга. Больные жалуются на общее недомогание, вялость, повышение температуры и кашель – сухой или влажный. Одновременно могут обостряться хронические болезни носоглотки (фарингит, тонзиллит).
Со временем приступы кашля начинают тревожить все чаще. Он становится надсадным, лающим. Мокрота отходит с трудом, нередко приобретая гнойный характер. При серьезном повреждении слизистых бронхит может сопровождаться кровохарканьем.
Когда бронхи закупориваются слизью, пациент начинает страдать от кислородного голодания. У него синеют нос, губы, затрудняется дыхание. Человек слабеет физически. Все это отражается на состоянии сердечно-сосудистой системы: слабеет сердечная мышца, появляются отеки. Одним словом, развивается сердечная недостаточность.
Диагностика
Предварительный диагноз ставится на основании жалоб и осмотра пациента. Дополнительно назначают:
- Рентгенографию грудной клетки.
Самого бронхита рентген не видит, но позволяет исключить наличие у пациента еще более грозных заболеваний – туберкулеза или опухолей.
В бронхи вводят специальный прибор – бронхофиброскоп, с помощью которого оценивают степень поражения слизистых. Во время исследования врач заодно берет мокроту для бактериологического анализа.
Измеряются объемные показатели дыхания, которые отражают, насколько быстро легкие заполняются воздухом. При отклонениях от нормы диагностируют хроническую обструктивную болезнь.
Исследование необходимо, чтобы вовремя заметить развитие сердечной недостаточности.
- Биохимический анализ крови.
Помогает оценить тяжесть воспалительного процесса.
Успех лечения хронического бронхита во многом зависит от того, на какой стадии болезни пациент обратится к врачу. Чем раньше будет диагностировано заболевание, тем выше шансы на выздоровление.
Подробно о лечении хронического бронхита читайте в этой нашей статье. Отдельный материал посвящен ингалляционному методу лечения бронхов.
В этой статье можно найти рекомендации по лечению бронхита народными средствами.
Источник: https://otolaryngologist.ru/1167
Бронхит острый. Бронхит хронический
Бронхит – это инфекционное заболевание, сопровождающееся диффузным воспалением бронхов. Главный симптом заболевания – кашель.
Если заболевание длится менее трех недель, говорят об остром бронхите. Если симптомы бронхита проявляются не менее трех месяцев в течение года на протяжении двух лет и более можно смело ставить диагноз хронического бронхита.
Если возникновение заболевания сопровождается одышкой, то говорят об обструктивном бронхите.
Причины развития бронхита
Бронхит – это инфекционное заболевание. Причиной бронхита может быть бактериальная, вирусная или атипичная флора.
Основные бактериальные возбудители бронхита: стафилококки, пневмококки, стрептококки.
Возбудители бронхита вирусной природы: вирус гриппа, респираторная синцитиальная инфекция, аденовирус, парагрипп и т.д.
Атипичные возбудители бронхита: хламидии (Chlamydia pneumonia), микоплазмы (Mycoplasma pneumonia). Атипичными они названы в связи с тем, что по своим биологическим характеристикам они занимают промежуточное положение между бактериями и вирусами. Большую часть своего жизненного цикла они подобно вирусам проводят внутри клетки, но по характеристикам клетки во многом напоминают бактерии.
Очень редко причиной бронхита бывает грибковая инфекция.
Часто имеет место сочетание различных возбудителей. Например, заболевание начинается как вирусная инфекция, а затем присоединяются возбудители бактериальной природы.
При этом вирусы, как бы открывают ворота для бактерий, создают благоприятные условия для их размножения.
Данный вариант течения является наиболее распространенным, что подтверждается резким подъемом заболеваемости в осенний и зимний период времени, когда наблюдается сезонное распространение вирусных инфекций.
Необходимым условием развития бронхита является снижение активности иммунной системы пациента, в норме обеспечивающей невосприимчивость организма к инфекционным заболеваниям.
Факторами риска возникновения инфекции считается возраст старше 50 лет, курение, работа в условия вредного производства, частые переохлаждения, алкоголизм, хронические заболевания внутренних органов в стадии декомпенсации.
Симптомы бронхита
Главный симптом бронхита – кашель. Кашель может быть сухим (без отхождения мокроты) или влажным (с отхождением мокроты). Отхождение мокроты, особенно с зеленым оттенком – надежный критерий бактериального воспаления.
Сухой кашель может наблюдаться при вирусной или атипичной инфекции. Чаще всего отмечается эволюция кашля от сухого к влажному. При остром заболевании кашель приступообразный.
при этом кашлевые приступы могут быть настолько выраженными, что сопровождаются головной болью.
Симптомы острого бронхита
Острый бронхит сопровождается подъемом температуры до 38-39 градусов, ознобом, повышенной потливостью. Отмечается общая слабость, быстрая утомляемость и значительное снижение работоспособности.
Выраженность симптомов может колебаться от умеренных до очень выраженных.
При обследовании пациента обращают на себя рассеянные хрипы, выслушиваемые при аускультации и жесткое дыхание.
При средней степени тяжести или тяжелом течении заболевания больного начинают мучить одышка и боли в грудной клетке.
Средняя длительность острого бронхита составляют 10-14 дней. Обострение хронического бронхита, особенно при отсутствии адекватного лечения может длиться неделями.
Симптомы хронического бронхита
При хроническом бронхите кашель с отхождением скудной мокроты, одышка при физической нагрузке могут быть постоянными симптомами, сопровождающими пациента на протяжении жизни. В этом случае об обострении бронхита говорят, если отмечается значительное усиление вышеуказанных симптомов: усиление кашля, увеличение объема отделяемой мокроты, усиление одышки, появление температуры и т.д.
Бронхит, особенно острый, достаточно редко протекает изолированно. Чаще всего он сочетается с явлениями ринита (насморка), трахеита. Это безусловно оказывает влияние на общую клиническую картину.
Какие анализы придется сдавать при подозрении на бронхит
В любом случае при симптомах бронхита придется сдавать анализ крови клинический. При подозрении на пневмонию заставят сделать рентген, но чаще всего обходятся без него.
Обязательным является сдача анализа мокроты (если она, конечно, есть) на микроскопию с окраской мазка по Грамму. Проводят цитологическое обследование мокроты с обязательным подсчетом клеточных элементов. При затянувшемся заболевании, хроническом или часто рецидивирующем бронхите стоит сделать посев мокроты на микрофлору с обязательным определением чувствительности к антибиотикам.
Также делают мазок из зева на микрофлору и грибы.
Частые бронхиты являются показанием к сдаче анализа крови на антитела (иммуноглобулины классов М и G) к атипичным инфекциям (Chlamydia pneumonia и Mycoplasma pneumonia).
При обструктивном бронхите требуется сделать спирографию (исследование функции внешнего дыхания).
При выраженных снижениях бронхиальной проходимости спирографию дополняют пробой с бронхорасширяющим препаратом (сальбутамлом, вентолином, беродуалом и т.д.).
Цель подобного исследования – определить обратимость патологических изменений и исключить возможные сопутствующие заболевания, например, бронхиальную астму.
Частые обострения бронхита или хронический бронхит являются показанием для проведения бронхоскопии. Цель – выявить сопутствующие заболевания легких, способные вызвать схожие с бронхитом симптомы.
Рецидивирующие бронхиты требуют обязательного рентгенологического обследования. В первую очередь делают ФЛГ (флюорографию) или рентгенографию. Наиболее информативный метод рентгенологического обследования – компьютерная томография.
Лечение бронхита
Бронхит – достаточно серьёзное заболевание, лечение бронхита должен проводить именно врач. Он определяет оптимальные препараты для лечения бронхита, их дозировку и комбинацию. Под маской бронхита может протекать целый ряд заболеваний, несвоевременная диагностика и неправильное лечение которых может иметь очень печальные последствия.
Режим при бронхите постельный или полупостельный. «Герои», которые пытаются перенести заболевание на ногах, имеют все шансы заработать осложнения на сердце или сделать острый бронхит хроническим.
В основе лечения бронхита лежит использование противоинфекционных препаратов.
На первом, по значимости, месте стоят антибактериальные препараты. К препаратам первого ряда относят производные пенициллина (препараты: флемоклав, флемоксин, аугментин и т.д.) и макролиды (препараты: макропен, фромилид, азитромицин, хемомицин, ровамицин, вильпрафен).
К препаратам второго ряда можно отнести цефалоспорины (препараты: супракс, цефиксим, цефазолин, цефалексин, клафоран, цефатаксим, фортум, цефтазидим, цефепим, цефтриаксон, роцефин), респираторные фторхинолоны (спарфлоксацин, левофлоксацин, моксифлоксацин).
При легкой и средней степени тяжести заболевания предпочтительнее использовать лекарственные формы для приёма внутрь (таблетки, суспензию, сиропы и т.д.), при тяжелой форме – единственно возможный способ введения препарата – инъекционный.
Иногда сочетают оба способа введения лекарств.
При подозрении на вирусную этиологию (причину развития) бронхита – необходимо дополнить лечение противовирусными препаратами. Самыми доступными препараты широкого спектра действия являются виферон, генферон, кипферон. Дозировки зависят от возраста пациента. Длительность применения не менее 10 дней.
Обязательным при лечение бронхита является назначение отхаркивающих препаратов.
В настоящее время в аптеках представлено огромное количество препаратов данной фармакологической группы: АЦЦ, флуимуцил, лазолван, мукалтин, амброксол, либексин-муко, флюдитек, бромгексин и т.д.
Формы выпуска: таблетки для приёма внутрь, сиропы, шипучие таблетки, порошки. Дозировки зависят от возраста и массы пациента.
Отдельно хочется выделить препарат эреспал (фенспирид). Он обладает и отхаркивающим и противовоспалительным действием. Выпускается в таблетированной форме и форме сиропа. Лечение не менее 10 дней. Может быть назначен даже детям до 1 года.
Наличие одышки при бронхите является прямым показанием для применения бронхорасширяющих препаратов. Они выпускаются в таблетированной (эуфиллин, теопек, теотард) и ингаляционной формах (аэрозоль для ингаляции: беродуал, беротек, сальбутамол).
Возможно использование для лечения бронхита комбинированных препаратов. Например, сироп аскорил совмещает в себе свойства отхаркивающего и бронхорасширяющего препаратов.
Популярные домашние средства лечения, такие как постановка банок, горчичников, при бронхите не эффективны.
Возможно использование в комплексе лечения поливитаминных комплексов.
Особенности питания и образа жизни при бронхите
На фоне обострения бронхита традиционно рекомендуют обильное питьё. Для взрослого человека – суточный объем потребляемой жидкости должен быть не менее 3 – 3,5 литров. Обычно хорошо переносятся щелочной морс, горячее молоко с боржоми в соотношении 1:1.
Суточный рацион питания должен содержать достаточное количество белков и витаминов. На фоне высокой температуры и общей интоксикации можно немного поголодать (если организм этого, конечно, требует), но в целом какие-либо ограничивающие диеты таким пациентам противопоказаны.
Высокую эффективность показывает использование ингаляций с помощью небулайзера. В качестве раствора для ингаляций можно использовать минеральную воду, раствор Рингера или обычный физиологический раствор. Процедуры проводят 2-3 раза в день на протяжении 5-10 дней. Данные манипуляции способствуют отхождению моктроты, облегчают дренаж бронхиального дерева, уменьшают воспаление.
Необходима коррекция образа жизни с целью устранения факторов риска развития инфекционных заболеваний верхних дыхательных путей. В первую очередь это касается курения и различного рода профессиональных вредностей (пыльное производство, работа с лакокрасочными материалами, частые переохлаждения и т.д.).
Отличное эффект при хронических заболеваниях легких имеет применение дыхательной гимнастики, например, по методу Стрельниковой. Это касается и хронического бронхита.
Вне обострения бронхита можно проводить мероприятия по закаливанию.
Лечение бронхита народными средствами
Очень популярное народное средство лечения бронхита – паровые ингаляции. Для этого рекомендуют подышать паром, образующимся при варке картофеля и т.д. Некоторым данный способ при аккуратном использовании, конечно, помогает, но чаще его использование вызывает ожог слизистых и последующим усугублением течения бронхита.
Возможно лечение бронхита средствами из травяных сборов. Чаще всего для лечения бронхита используют следующие травы и их сочетание: чабрец, солодку, душицу, липу, мать-и-мачеху, подорожник.
Для приготовления отвара 1 столовую ложку смеси заливают ½ литра кипятка и настаивают 2 часа. Принимают по 1/3 стакана 3 раза в день. Курс лечения 7-10 дней.
Метод действительно эффективен в комплексном лечении хронического бронхита.
Употребление кумыса или козьего молока при лечении острого и хронического бронхита: рекомендуют употреблять не менее 1 стакана молока 3-4 раза в день – длительно. Достоверных данных по эффективности данного метода я не встречал.
Употребление смеси лука с медом в соотношении 1:1, пропущенной через мясорубку по схеме: 1 столовая ложка – 2 раза в день 10-14 дней. Иногда вместо лука рекомендуют использовать чеснок.
У ряда пациентов действительно был эффект, у большинства – отмечалось обострение заболеваний желудочно-кишечного тракта.
Возможно, побочных эффектов метода можно избежать, если уменьшить содержание лука в смеси.
Бронхит у детей
У детей бронхит имеет те же симптомы, что и у взрослых. Основный симптом бронхита у ребенка – кашель. Симптомы интоксикации при бронхите у детей обычно очень выражены. По возможности стоит воздержаться от чрезмерного использования антибактериальных средств.
При появлении у ребенка одышки необходимо всегда проводить дифференциальную диагностику с бронхиальной астмой. Три-четыре эпизода обструктивного бронхита за год – четкое показание к консультации аллерголога и проведению аллерго-диагностики.
При лечение бронхита у детей предпочтение следует отдавать ингаляционной терапии. Детям проводят ингаляции с минеральной водой, отхаркивающими (лазолван, флуимуцил) и бронхорасширяющими (беродуал, атровент) препаратами.
При необходимости для ингаляций можно использовать антибактериальные средства (тобрамицин раствор, диоксидин 0,5% раствор, фурацилин 0,02% раствор).
Данный способ лечения позволяет эффективно бороться с симптомами и причиной бронхита и обладает минимумом побочных эффектов.
Бронхит при беременности
Симптомы бронхита у беременных женщин не отличаются от симптомов бронхита у других категорий пациентов. Главным признаком бронхита также является кашель.
Но в лечении есть целый ряд особенностей, так как многие препараты запрещены к использованию в этот период жизни из-за их потенциального негативного влияния на плод.
Например, запрещены к использованию производные тетрациклина, стрептомицин, левомицетин. С осторожностью применяют эуфиллин.
Из разрешенных антибактериальных препаратов хочется отметить вильпрафен.
Препарат с высоким профилем безопасности и достаточной антибактериальной активностью.
В лечении бронхита у беременных делают акцент на ингаляционную терапию.
Возможные осложнения бронхита и прогноз
Течение острого заболевания, как правило, благоприятное и заканчивается полным излечением. Иногда бронхит может осложнится пневмонией, развитием бронхоэктазов.
Хронический бронхит при отсутствии соответствующего лечения может привести к дыхательной или сердечной недостаточности.
Профилактика бронхита
Можно выделить несколько подходов к профилактике данного инфекционного заболевания.
1) Приём иммуноукрепляющих препаратов в сезон возможного обострения (осень-зима). Данный способ наиболее подходит для пациентов с хроническим бронхитом или с частыми обострениями острого бронхита. Хороший эффект в этом отношении показали препараты бронхомунал, рибомунил, ИРС-19 и т.д. Схемы и дозировки определяются врачом.
К вариантам неспецифической иммунокоррекции можно отнести также регулярный приём поливитаминных комплексов.
2) Вакцинация пациентов.
Учитывая высокую распространенность пневмококковой инфекции и её огромный вклад в возникновение данного заболевания большинство специалистов рекомендуют пациентам из группы риска прививаться вакциной ПНЕВО-23, обеспечивающей иммунную защиту именно от данного вида возбудителя.
Эффекта от вакцинации хватает на 5 лет. Также принимая во внимание тот факт, что именно вирусные инфекции чаще всего являются пусковым фактором развития бронхита, рекомендуется ежегодная вакцинация людей, относящихся к группе от вируса гриппа.
Кого же можно отнести к группе риска? В первую очередь это люди старше 50 лет, пациенты, страдающие хроническими заболеваниями внутренних органов (сердца, легких, почек и т.д.).
Традиционно прививают женщин, планирующих беременность и лиц, профессиональная деятельность которых связана с общением с людьми (медицинские работники, учителя, продавцы и т.д.).
Обязательна вакцинация людям, длительно получающим противосвёртывающие препараты (ацетилсалициловую кислоту, варфарин и т.д.).
3) Соблюдение основных правил личной гигиены, например, частое мытьё рук, использование одноразовых носовых платков – достаточно простой способ профилактики инфекционных заболеваний.
Ответы на часто задаваемые вопросы по теме бронхит острый и хронический:
Насколько эффективна дыхательная гимнастика при бронхите?
Дыхательная гимнастика, например, по методу Стрельниковой или Бутейко – это важнейший компонент лечения, особенно при хроническом бронхите.
Я подозреваю, что у меня аллергический бронхит. Это возможно?
Такого диагноза, как аллергический бронхит не существует. Возможно развитие инфекционного заболевания на фоне бронхиальной астмы.
В этом случае аллергическое воспаление и инфекционный процесс как бы «поддерживают» друг друга.
В любом случае, необходима консультация аллерголога и проведение полного аллергологического обследования (постановка кожных проб, сдача анализа крови для выявления специфических антител к аллергенам и т.д.).
С какими заболеваниями можно перепутать хронический бронхит?
Список болезней, сопровождающихся затяжным кашлем достаточно велик. В первую очередь проводят дифференциальную диагностику между туберкулезом, хронической обструктивной болезнью легких (ХОБЛ), бронхоэктазами, астмой, онкозаболеваниями.
врач пульмонолог, аллерголог-иммунолог, к.м.н. Майоров Р.В.
Источник: http://www.medicalj.ru/diseases/otorhinolaryngology/572-bronhit-ostryj-hronicheskij