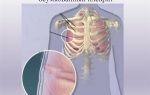
Пневмония
Пневмония (воспаление легких) – это острое инфекционное заболевание нижних дыхательных путей, при котором происходит воспаление различных структур легких с обязательным вовлечением легочной ткани (бронхиол, бронхов, альвеол).
Несмотря на достижения современной медицины и разработку новых эффективных антибактериальных препаратов, пневмония – чрезвычайно распространенное и угрожающее жизни заболевание.
По частоте летальных исходов она стоит на первом месте среди всех инфекционных болезней. Причем, снизить процент заболеваемость не получается уже на протяжении многих лет. Согласно статистике, в России ежегодно регистрируется более 400 тыс.
новых случаев, хотя по неофициальным данным эта цифра составляет 1 млн. человек.
Пневмония может возникать как самостоятельное заболевание либо как осложнение какой-либо болезни.
Виды пневмонии
- Внебольничная пневмония (амбулаторная, домашняя) – самый распространенный вид болезни.
- Госпитальная (внутрибольничная, нозокомиальная) пневмония. Развивается у пациентов, которые находятся в стационаре более 3 суток и не имели клинических проявлений этого заболевания при поступлении.
- Аспирационная пневмония (при алкоголизме, эпилепсии, нарушениях глотания, рвоте и т.п.). Возникает в результате попадания в дыхательные пути воды, пищи или инородных предметов.
- Атипичная пневмония. Причиной является атипичная микрофлора (легионеллы, микоплазмы, хламидии). Характерна лицам с тяжелыми дефектами иммунитета: при алкоголизме, наркомании, ВИЧ-инфекции, врожденном иммунодефиците, опухолевых заболеваниях, применении иммуносупрессивной терапии и т.п.
По течению заболевания выделяют: острую пневмонию, затяжную и хроническую, каждая их которых может быть неосложненной либо осложненной.
В зависимости от вовлеченности легких выделяют:
- одностороннюю пневмонию (при воспалении только одного легкого);
- двустороннюю пневмонию (когда в процесс вовлечены оба легких).
Причины развития пневмонии
Так как, прежде всего, пневмония – это бактериальное заболевание, основными ее возбудителями могут быть: стафилококк (Staphylococcus aureus), пневмококк (Streptococcus pneumoniae), гемофильная палочка (Haemophilus influenzae).
К «атипичным» инфекциям относятся: Legionella pneumoniae, Mycoplasma pneumoniae, Chlamydya pneumoniae.
Причиной острой пневмонии могут быть: Acinetobacter, Pseudomonas aeruginosa, Escherichia coli, Klebsiella pneumoniae.
По данным ученых, в 50% случаев заболевания причину пневмонии установить не удается. В 30-40% возбудителем является пневмококк, в 15-20% – микоплазма, в 10% – вирусы.
Возбудителями пневмонии у детей чаще всего являются стафилококки, аденовирусы, микровирусы и микоплазма.
«Пусковым» фактором развития заболевания обычно служат вирусные инфекции, которые вызывают воспаление верхних дыхательных путей, создавая таким образом благоприятные для бактериальных возбудителей условия развития.
Самой опасной считается смешанная вирусно-микробная инфекция, при которой вирусы, поражая слизистую дыхательных путей, открывают доступ микробной флоре, отягощающей проявления пневмонии.
Факторы риска развития пневмонии у взрослых:
- постоянные стрессы, истощающие организм;
- ослабленный иммунитет (снижает барьерные функции организма);
- неполноценное питание;
- злоупотребление алкогольными напитками;
- курение (в результате чего стенки альвеол и бронхов покрываются вредными веществами, не давая структурам легких нормально работать);
- хронические заболевания, особенно сердечная недостаточность, пиелонефрит, ишемическая болезнь сердца;
- онкологические заболевания и болезни центральной нервной системы (в частности эпилепсия);
- проведение искусственной вентиляции легких;
- возраст старше 60 лет.
Факторы риска развития пневмонии у детей:
- охлаждение или перегрев;
- хронические очаги инфекции в ЛОР-органах;
- недостаточное физическое воспитание и закаливание;
- нерациональный режим дня (малое времяпрепровождение на свежем воздухе, недостаточный сон);
- несоблюдение эпидемиологического режима.
Симптомы пневмонии
Основными симптомами пневмонии являются:
- повышение температуры тела до 38 – 39,5оС;
- кашель с обильным отхождением мокроты;
- неприятные ощущения в груди;
- одышка при физических нагрузках (иногда даже в состоянии покоя).
Непрямыми симптомами пневмонии, на которые жалуются больные, являются:
- общая слабость;
- быстрая утомляемость;
- снижение работоспособности;
- снижение аппетита;
- нарушение сна;
- потливость.
При аускультации выслушиваются хрипы над областью воспаления, а при перкуссии грудной клетки отмечается притупление звука над очагом воспаления.
Симптомы пневмонии у детей схожи. Особое внимание нужно уделить возникновению одышки и частоте дыхательных движений. Угрожающей жизни патологией считается частота дыхательных движений более 40/мин (у детей старше 1 года).
Лечение пневмонии
Для начала стоит отметить, что при появлении первых подозрений стоит сразу обратиться к врачу, чтобы избежать серьезных осложнений после пневмонии. Лечением неосложенных форм заболевания могут заниматься врачи широкого профиля: семейные доктора, педиатры, терапевты. Острая пневмония и тяжелое состояние пациента требуют госпитализации.
1. Основу лечения пневмонии составляют антибактериальные препараты. Выбор лекарства, его дозировку и длительность применения определяет лечащий врач с учетом таких факторов, как возраст пациента, наличие сопутствующих заболеваний и, собственно, клиническая картина пневмонии.
Распространенные препараты для лечения пневмонии:
- пенициллин и его производные (например, ампиокс, аугментин, флемоксин, амоксиклав, и т.д.);
- макролиды (вильпрафен, хемомицин, сумамед, азитромицин, фромилид, макропен, кларитромицин);
- цефалоспорины (препараты: цефтриаксон, клафоран, цефтазидим, цефатаксим, цефалексин, роцефин, супракс);
- респираторные фторхинолоны (спарфлоксацин, левофлоксацин).
Средняя длительность антибактериальной терапии составляет минимум 7-10 дней.
2. При наличии кашля, сопровождающегося отхождением мокроты, дополнительно назначают разжижающие мокроту и отхаркивающие препараты: бромгексин, лазолван, флуимуцил, АЦЦ.
3. При отдышке показаны бронхорасширяющие препараты, желательно ингаляционные: беродуал, сальбутамол, беротек.
4. По показаниям проводят и инфузионную терапию солевыми растворами или раствором глюкозы.
5. При тяжелых состояниях и острых пневмониях возможно проведение иммуномодулирующей терапии с применением иммуноглобулинов внутривенного введения (интраглобин, пентаглобин, октагам).
6. При повышении температуры выше 38оС назначают жаропонижающие средства.
7. Всем больным пневмонией рекомендован прием поливитаминов.
Очень важно и после пневмонии провести витаминизацию организма в течение минимум трех месяцев (принимать витамины группы А,В и Е).
Целый год после пневмонии ребенок должен находиться под контролем врача.
Источник: http://zdorovi.net/bolezni/pnevmonija.html
Причины возникновения пневмонии
- 23-03-2015
- 5181 Просмотров
- 0 Рейтинг
Многих людей интересуют вызывающие развитие различных видов пневмонии причины и факторы. Конечно, современная медицина каждый день развивается.
Разрабатываются новые средства диагностики, терапии и профилактики различных заболеваний, составляются новые лекарственные формы. Но, несмотря на это, многие болезни, уже давно известные и неплохо изученные, сохраняют или увеличивают свою распространенность.
Более того, они до сих пор составляют серьезную угрозу жизни и здоровью пациента. К подобным заболеваниям стоит отнести пневмонию.
Снизить заболеваемость пневмонией, несмотря на усилия медиков, не удается уже довольно длительный срок. По статистике, в России ежегодно переносят пневмонию 400000 человек, но, учитывая субклинические формы со смазанной и нечеткой симптоматикой, вполне возможно, что еще столько же больных остается во время болезни «на ногах» и в лечебные учреждения не обращается.
Однако даже и такие «легкие» формы заболевания могут закончиться плачевно без адекватного лечения. Для того чтобы обезопасить себя и близких от этого заболевания, необходимо знать причины, приводящие к развитию пневмонии, и факторы, способствующие заражению.
Итак, для начала стоит сказать, что пневмония — это инфекционно-воспалительное заболевание, которое поражает нижние дыхательные пути. В патологический процесс всегда втягивается легочная ткань, то есть бронхи, бронхиолы и альвеолы, а также и паренхима легких при некоторых формах.
На появление всех видов пневмонии влияют общие предрасполагающие факторы, такие, как:
- Возраст пациента. Как известно, с годами здоровье крепче не становится, напротив, вследствие процессов старения иммунная защита организма медленно и неуклонно ослабевает, давая микроорганизмам все больше шансов на проникновение в человеческий организм. Именно поэтому пожилые люди наравне с детьми, у которых иммунитет еще не до конца оформлен, гораздо чаще зрелых людей болеют инфекционными заболеваниями.
- Курение. Эта вредная привычка в качестве фактора развития пневмонии имеет особое значение. Табачный дым нарушает барьерную функцию эпителия бронхов и альвеол, что приводит к более легкому и быстрому инфицированию человека.
- Алкоголь. Помимо общего снижения иммунитета, не следует забывать, что алкоголь частью выводится из организма именно через легкие, давая на них дополнительную нагрузку и повреждая слизистые дыхательных путей.
Какие еще имеются причины для возникновения пневмонии у детей и взрослых?
К менее распространенным факторам относят:
- Сердечная недостаточность, ведущая к застойным явлениям в малом круге кровообращения.
- Токсичные вещества, которые человек вдыхает довольно продолжительное время. Дело в том, что эволюция уже давно научила людей выделять токсины не только с потом, мочой и фекалиями, но и через дыхательные пути. Достаточно продолжительное воздействие токсинов на эпителий, однако, может ослабить барьерную функцию, что может стать причиной развития пневмонии у детей и взрослых.
- Хронические воспалительные заболевания дыхательных путей означают, что у больного человека в полости носа, глотки, трахеи или в бронхиальном дереве постоянно происходит воспалительный процесс, который во время очередного обострения может перейти и на легочную ткань. А воспаление легких, причины которого могут быть разными (холод, несвоевременное лечение и т. п.), требует уже лечения в стационаре.
- Гиподинамия. Чем меньше человек движется, тем меньше кислорода необходимо для нормальной работы органов и функционирования тканей. Как следствие дыхание становится неглубоким, поверхностным, в некоторых отделах легких происходит застой воздуха.
- Оперативные вмешательства, после которых организм особенно сильно ослаблен как в физическом плане (невозможность полной экскурсии грудной клетки), так и в плане иммунного ответа возможной инфекции. Особенно сильно это касается тяжелых, длительных операций, проходящих с большими потерями крова, а также операций на легких, плевре.
- Онкологические заболевания прочих органов, приводящие к общему истощению всего организма и иммунитета, в частности.
- Искусственная вентиляция легких, проводимая довольно продолжительное время.
Все эти факторы не являются причиной, достаточной для возникновения пневмонии у детей и взрослых, однако они создают благоприятные условия для жизнедеятельности патогенных организмов, вызывающих различные виды данного заболевания.
Иными словами, риск заболеть у людей, подверженных гиподинамии, несколько выше, нежели у тех, на кого эти факторы не воздействуют.
Основные разновидности заболевания
Естественно, только лишь из-за того, что пациент не двигается, пневмонией он не заболеет. Нужен и специфический возбудитель, непосредственная причина заболевания.
Пневмония — заболевание полиэтиологическое, то есть может быть вызвано разными возбудителями. В зависимости от причины клиника заболевания варьируется. Всего выделяют следующие основные типы:
- Нозокомиальная. Возникает в больницах, госпиталях, стационарах и прочих лечебно-профилактических учреждениях при контакте человека с микроорганизмом, циркулирующим в рамках данного ЛПУ. Чаще всего это стрептококки, стафилококки или вирусы, действующие на легочную ткань. Развивается заболевание в среднем за 72 часа от попадания больного в стационар.
- Аспирационная пневмония. Развивается при попадании в дыхательные пути пищи или воды, инородных тел, осемененных микроорганизмами.
- Внебольничная пневмония развивается в нормальной для человека среде обитания вследствие контакта с зараженными продуктами питания, водой, животными или другими людьми, болеющими или являющимися носителями инфекций.
- Иммунодефицитная пневмония, возникающая под воздействием давно существующих в легких человека микроорганизмов. При снижении иммунитета они резко активизируются и поражают легочную ткань.
- Атипичная пневмония, этиология которой отлична от всех вышеописанных.
Естественно, что при разной этиологии пневмонии у детей и взрослых различаются и по возбудителям, то есть у любой пневмонии есть конкретный микроорганизм, возбуждающий патологический процесс.
Чаще всего пневмонии у детей и взрослых имеют бактериальную природу, то есть возбудителями выступают многообразные бактерии: пневмококки (наиболее часто, так как имеют высокую тропность к легким), гемофильная палочка, стрептококки и стафилококки, моракселлы и т. п. На самом деле их гораздо больше, и в основном практически любая бактерия, оказавшись в легких, может запустить патологический процесс.
Особенности заболевания
Если же причина пневмонии у детей и взрослых кроется в поражении клеток различных тканей легкого внутриклеточными возбудителями (хламидии, легионеллы и прочие микроорганизмы, поражающие клетку, внедряясь в нее и нарушая нормальное функционирование), заболевание часто протекает легко. В основном внутриклеточные возбудители обнаруживаются у половины больных пневмонией. Наиболее часты микоплазмы, на втором месте стоят хламидии.
Наиболее часто вирусная пневмония развивается у маленьких детей (90% всех случаев), реже — у взрослых ( 10% случаев).
Заболеваемость имеет четкую сезонность, всплеск наблюдается в зимние месяцы. Грибы поражают легкие значительно реже, нежели все вышеуказанные микроорганизмы.
В основном развитие такой пневмонии возможно лишь в том случае, если иммунитет пациента критически падает. Связано это в первую очередь с тем, что обычно в организме человека существует в виде спор несколько видов грибов-сапрофитов.
Их биологические ниши: полость рта, желудочно-кишечный тракт и кожа — непосредственно связаны с легкими.
Попадая в них с условием низкого иммунитета, они развиваются, поражая орган. Вызывать пневмонию могут различные грибки, развивающие на органических субстратах. Кроме того, наличие пневмонии у детей и взрослых может быть вызвано коинфицированием бактериями и вирусами.
В таком случае этиологический анализ заболевания значительно усложняется, а пневмония протекает в тяжелой или крайне тяжелой форме.
В зависимости от причин и факторов возникновения пневмонии ее течение резко меняется. К примеру, при гриппозной пневмонии течение болезни тяжелое, при аденовирусной инфекции в большинстве случаев она протекает в легких формах. Это объясняется тем, что вирус гриппа, помимо прямого поражения легочной ткани, вызывает также общую интоксикацию организма.
Источник: https://olegkih.ru/pnevmoniya/pnevmoniya-prichiny.html
Переохлаждение легких: симптомы и лечение воспаления дыхательных путей, пневмония как последствие гипотермии
Гипотермия – это патологический процесс, негативно влияющий на весь организм. Наиболее деструктивное воздействие переохлаждение оказывает на органы дыхания.
Как показывает современная медицинская статистика, в подавляющем большинстве случаев у пострадавшего от холодового воздействия диагностируют заболевания верхних дыхательных путей, однако при средней и тяжелой стадии патологии довольно часто происходит переохлаждение легких.
Каковы причины и симптомы этого процесса? Как выявить и лечить проблему? Насколько эффективны методы профилактики бронхолегочных заболеваний? Об этом и многом другом вы прочитаете в нашей статье.
Причины переохлаждения легких
Механизм и причины переохлаждения легких в контексте развития гипотермии изучены современной медициной достаточно подробно. При длительном холодовом воздействии, иммунитет человека существенно снижается, что предопределяет ослабление защитных барьеров против патогенной микрофлоры и вирусов.
Негативным фактором выступает процесс вдыхания охлажденного воздуха – химические и физические характеристики слизистых оболочек ухудшаются, наряду со сбоями в кровоснабжении мягких тканей легких.
Вышеописанные негативные предпосылки приводят к угнетению работы реснитчатого эпителия и старту воспалительного процесса в указанной локализации, особенно при средних или тяжелых степенях переохлаждения.
Бактерии и вирусы, «обитающие» обычно в верхних дыхательных путях, начинают неконтролируемо размножаться и проникать глубже, поселяясь в альвеолах и бронхах.
Симптомы гипотермии легких
Симптоматика переохлаждения легких включает в себя следующие проявления:
- Повышение температуры тела. Происходит в постреактивный период переохлаждения, после того, как пострадавший прошел стадию согревания и его состояние стабилизировалось. Диапазон колеблется в достаточно широких пределах – от 38 до 40 градусов Цельсия;
- Ухудшение общего самочувствия. Сюда включают вялость, беспокойство, слабость, головную боль, ломоту в суставах, конечностях и иные проявления общей интоксикации организма;
- Учащенное дыхание. Формируется на 3-4 сутки после выраженной патологии переохлаждения дыхательных органов – вплоть до 40 вдохов и выдохов за 1 минуту;
- Кашель. На первом этапе развития патологии он сухой, спустя 3-4 суток после переохлаждения – влажный протяжный и относительно продуктивный, с выделением обильной мокроты, иногда красноватого «ржавого» оттенка;
- Легочная недостаточность. Формируется на поздних стадиях переохлаждения легких при отсутствии необходимой терапии, когда воспалительный процесс захватывает обширные локализации органа с обеих сторон. Основные проявления – сильная одышка и посинение эпителия в районе носогубного треугольника.
Исходя из вышеописанного, переохлаждение легких является частым осложнением гипотермии. Помимо вышеозначенных проявлений в реактивный период патологического процесса у пострадавшего выявляют классический набор симптомов переохлаждения.
Пневмония после переохлаждения
Пневмония или же воспаление легких в результате переохлаждения – это серьезное заболевание дыхательных путей и всей системы в целом, при котором происходят патологические процессы, затрагивающие бронхи, альвеолы и бронхиолы. Оно имеет выраженную инфекционную природу и в подавляющем большинстве случаев вызывается пневмококками либо микоплазмой – лишь в 10 процентах ситуаций возбудителями проблемы являются вирусы.
Переохлаждение как системная патология считается прямым негативным фактором, существенно увеличивающим риски развития пневмонии: ослабление иммунитета на местном и общем уровне приводит к проникновению патогенов в легкие и их активному размножению.
Значительная часть медицинских специалистов отождествляет заболевание и технический термин «переохлаждение легких» – по сути, второй понятие является начальной стадией первого, т.е.
первичные проявления постреактивной стадии гипотермии органа полностью совпадают с клинической картиной пневмонии.
Основными факторами, предопределяющими формирование и развитие болезни, помимо снижения иммунитета в процессе переохлаждения, принято считать плохое питание, склонность к иным простудным заболеваниям, наличие хронических патологий, стрессовые ситуации, регулярное табакокурение и употребление спиртных напитков.
При отсутствии быстрой квалифицированной медицинской помощи и качественно проведенной терапии, пневмония вызывает большое количество осложнений и может привести к смерти пациента.
Особую опасность гипотермия легких несет в случае, если возбудителями воспалительного процесса стала смешанная вирусно-бактериальная инфекция, не поддающаяся отдельному лечению одними, лишь антибиотиками, либо противовирусными препаратами.
Диагностика
Комплекс диагностических мероприятий при переохлаждении легких и подозрении на пневмонию включает в себя:
- Предварительную беседу с ЛОР-специалистом или пульмонологом, который выслушает жалобы и соберет первичный анамнез;
- Внешний осмотр грудной клетки на предмет равномерности её дыхательных циклов с обеих сторон;
- Простукивание легких. Перкуссия проводится пальцами, места воспаления имеют притупленный и короткий отзвук из-за жидкого экссудата, заменившего воздух, в отличие от здоровых локализаций, где звук звонкий;
- Выслушивание долей органа. Аускультация производится при помощи стетофонедоскопа с выявлением хрипов, ослабленного или затрудненного дыхания;
- Анализы. Врач направляет пациента с предварительным диагнозом на сдачу общих анализов крови, мочи и мокроты, формирующейся в процессе откашливания;
- Инструментальное обследование. Типичные методики – рентгенография грудной клетки и бронхоскопия при необходимости.
Методы лечения гипотермии органов дыхательной системы
Процедура лечения перестуженных легких, где уже развилось воспаление, зависит от тяжести и запущенности патологии, наличия дополнительных осложнений, физиологических и возрастных особенности пациента, а также иных факторов.
Терапевтическая схема с конкретными препаратами, дозировками, длительностью их приёма, рекомендациями по процедурам, проч., разрабатывается индивидуально ЛОР-врачом, пульмонологом, терапевтом или иным профильным специалистом.
Типичные процедуры лечения, включают в себя:
- Строгий постельный режим. Назначается на весь острый период развития воспаления. Верхняя часть туловища в горизонтальном положении приподнята на 10-20 градусов по отношению к остальному телу;
- Специальное питание. Включает в себя ограничение употребления жирной пищи и сладкого. В рацион дополнительно вводится жидкость (суммарное суточное употребление без учета продуктов – около 2 литров) – морсы, чай, соки, компоты;
- Индуцированный вывод мокроты. В домашних условиях это классическое отхаркивание, амбулаторно или стационарно используются специальные электроотсосы;
- Поддержка нормального микроклимата. Помещение, где находится больной, должно регулярно мыться, проветриваться и увлажняться, при необходимости используется кварцевание;
- Использование антибиотиков. Оправдано только при точном выявлении бактериального возбудителя воспалительного процесса в легких. Типичные препараты – Цефотаксим, Аугментин;
- Дополнительные мероприятия. Сюда включают приём пробиотиков, пребиотиков, иммунных модуляторов, витаминно-минеральных комплексов, физиопроцедуры (УВЧ, электрофорез, диатермия, проч.), фитотерапию, лечебную физкультуру и прочие действия по назначению и необходимости.
Источник: https://1travmpunkt.com/termicheskie/pereohlazhdenie/legkih.html
Пневмония: причины, виды, факторы риска
Рубрики Темы
14 июня в 15:30
В России зарегистрирован инкубатор-трансформер нового поколения
09 июня в 11:14
Росздравнадзор выявил грубые нарушения в клинике
08 июня в 10:14
Названы самые полезные продукты для завтрака
11:01
«Врата солнца» и Лига здоровья нации подписали соглашение о партнерстве
25 мая в 10:27
Елена Шмелева рассказала о планах по развитию «Сириуса»
Пульмология и реаниматология Статьи30 августа 2011, 16:28 X 21744 K 02011-08-30
Такой недуг, как пневмония, широко известен нам под упрощённым названием “воспаление лёгких”. Это острое воспалительное заболевание ткани части лёгкого, одного целого или обоих лёгких.
Случается, что в патологический процесс оказываются втянутыми и стенки бронхов. Чаще всего проблема имеет инфекционное происхождение, может развиваться либо самостоятельно, либо в качестве осложнения уже существующей болезни (например, бронхита).
Неинфекционные воспалительные процессы в лёгочной ткани принято называть пневмонитами и альвеолитами.
Воспаление легких – это одна из наиболее распространенных человеческих болезней, так как система дыхания вообще и легкие в частности являются весьма уязвимыми структурными компонентами организма.
В России, например, ежегодно заболевает около двух миллионов человек, в Великобритании – более 80000, а в США и вовсе ежегодно регистрируется более трёх миллионов случаев пневмонии (причём от 40 до 70 тысяч из них – смертельные).
К сожалению, данное заболевание на сегодняшний день остаётся одной из самых частых причин смерти детей и пожилых людей, особенно если они проживают в социальных заведениях (детских домах, интернатах, госпиталях).
Заражение. При всем разнообразии способов заражения, воздушно-капельный путь передачи встречается наиболее часто.
При кашле и чихании больной человек выделяет большое количество бактерий и микроорганизмов из дыхательных путей и слизистой рта, которые, попадая в легкие здорового человека, приводят к возникновению воспалительной реакции.
Причиной развития пневмонии может стать практически любой микроорганизм.
В данном случае роль будет играть степень ослабления иммунитета человека и его местонахождение (вплоть до конкретного отделения в клинике, где господствуют специфические микробы). Наиболее частые возбудители пневмонии это:
- бактерии (стрептококк, пневмококк, стафилококки, гемофильная палочка, клебсиелла, протей, кишечная палочка);
- внутриклеточные паразиты (хламидии, микоплазмы, легионеллы);
- вирусы (вирус гриппа, парагрипп, аденовирус, риновирус, РС-инфекция, вирус герпеса);
- грибы (кандида).
Факторы риска (в старшей возрастной группе):
- курение и хронический бронхит
- хронические болезни лёгких
- эндокринные заболевания
- сердечная недостаточность
- иммунодефицитные состояния
- хирургические операции грудной клетки и брюшной полости
- длительное пребывание в горизонтальном положении
- алкоголизм
- наркомания
Также можно добавить к этому списку анатомические аномалии лёгкого и хронические заболевания (сахарный диабет, цирроз печени, сердечная недостаточность, хроническая почечная недостаточность), которые также увеличивают риск развития пневмонии.
Опасны в этом отношении даже такие, на первый взгляд, незначительные явления как переутомление или переохлаждение.
Предрасполагающими к заболеванию факторами, также понижающими сопротивляемость организма, могут быть недостаточное питание и тяжелые психические переживания.
Виды пневмоний. Помимо известных многим односторонней (если поражено одно лёгкое) и двусторонней (если пострадали оба) пневмонии, специалисты выделяют целый ряд разнообразных подгрупп заболевания:
- очаговая пневмония занимает небольшой очаг лёгкого (например, при бронхопневмонии поражаются респираторные отделы и бронхи)
- сегментарная пневмония распространяется на один или несколько сегментов одного лёгкого
- долевая пневмония захватывает уже не сегмент, а большую долю лёгкого. Классическим примером долевой пневмонии является крупозная пневмония (она преимущественно затрагивает альвеолы и прилежащий участок плевры)
- сливная пневмония характеризуется слиянием мелких очагов недуга в более крупные
- тотальная пневмония распространяется на всё лёгкое
Как видно из приведённой классификации, основанием для неё выступает степень поражения лёгкого и близлежащих тканей. Острые пневмонии издавна разделяли на две основные группы: крупозную (при которой воспалительным процессом поражается целая доля легкого) и очаговую.
Источник: http://med-info.ru/content/view/244
Факторы риска развития внебольничной пневмонии
ПНЕВМОНИЯ
ОПРЕДЕЛЕНИЕ.
Пневмонии – это группа различных по этиологии, патогенезу, и морфологической характеристике острых очаговых инфекционно–воспалительных заболеваний легких с преимущественным вовлечением в патологический процесс респираторных отделов с обязательным наличием внутриальвеолярной воспалительной экссудации, выявляемой при физикальном и/или инструментальном исследовании.
В Международной классификации болезней, травм и причин смерти X пересмотра (МКБ, 1992 г.) пневмонии четко обособлены от других очаговых воспалительных заболеваний легких неинфекционного происхождения.
Так, из рубрики “Пневмония” исключены заболевания, вызываемые физическими (например, лучевой пневмонит) или химическими (например, так называемая бензиновая пневмония) факторами, а также имеющие аллергическое (эозинофильная пневмония) или сосудистое (инфаркт легкого на почве тромбоэмболии ветвей легочной артерии) происхождение.
Воспалительные процессы в легких, вызываемые облигатными патогенами бактериальной или вирусной природы, рассматриваются в рамках соответствующих нозологических форм (Ку-лихорадка, чума, брюшной тиф, корь, краснуха, грипп и др.) и также исключены из рубрики “Пневмония”.
АКТУАЛЬНОСТЬ.
Широкая распространенность заболевания, ошибки в диагностике и терапии, высокие показатели летальности обусловливают актуальность проблемы. Частота пневмоний составляет 5–20 на 1000 населения, причем заболеваемость наиболее высока среди лиц пожилого и старческого возраста.
Летальность составляет 5%, а у пожилых пациентов и при тяжелом течении пневмонии достигает 20%. Диагностика пневмонии нередко вызывает затруднения, и у 30–40% заболевших диагноз устанавливают лишь в конце первой недели болезни, обычно по результатам рентгенологического исследования.
Диагностические ошибки достигают 20%.
КЛАССИФИКАЦИЯ.
Традиционная клинико-морфологическая классификация пневмоний предусматривает выделение очаговой и долевой пневмонии. При очаговой пневмонии (син.
бронхопневмония) воспалительный процесс захватывает отдельные участки легочной ткани – альвеолы и смежные с ними бронхи. Долевая пневмония (син.
крупозная) характеризуется быстрым вовлечением в процесс целой доли легкого и прилежащего участка плевры и высоким содержанием фибрина в альвеолярном экссудате.
Пневмонии являются острыми инфекционным заболеваниями, поэтому определение “острая” перед диагнозом “пневмония” является излишним, тем более, что термин “хроническая пневмония” не употребляется.
Классификация, наиболее полно отражающая особенности течения пневмонии и позволяющая обосновать этиотропную (антибактериальную) терапию, построена по этиологическому принципу. Этот принцип положен в основу классификации пневмонии, представленной в МКБ X пересмотра (1992 г.).
Однако недостаточная информативность и значительная продолжительность традиционных микробиологических исследований (отсутствие у 20–30% больных продуктивного кашля, невозможность выделения культуры внутриклеточных возбудителей при использовании стандартных диагностических подходов, выделение культуры возбудителя лишь спустя 48–72 часа от момента взятия материала, трудности в разграничении “микроба-возбудителя” и “микроба-свидетеля”, распространенная практика приема антибактериальных препаратов до обращения за медицинской помощью), объясняющие отсутствие этиологического диагноза у 50–70% больных, делают невозможным широкое практическое использование этиологической классификации пневмонии.
В настоящее время наибольшее распространение получила классификация, учитывающая условия (микробиологическое окружение), в которых развивалось заболевание, особенности инфицирования легочной ткани, а также состояние иммунологической реактивности организма больного. Правильный учет перечисленных факторов позволяет со значительной долей вероятности предсказать этиологию заболевания. В соответствии с этой классификацией выделяют следующие виды пневмонии:
1. Внебольничная (приобретенная вне лечебного учреждения) пневмония (син.: домашняя, амбулаторная).
2. Нозокомиальная(приобретенная в лечебном учреждении) пневмония (син.: госпитальная, внутрибольничная).
Аспирационная пневмония.
4. Пневмония у лиц с тяжелыми дефектами иммунитета(врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Наиболее практически значимым является подразделение пневмоний на внебольничные (внебольнично приобретенные) и нозокомиальные (внутрибольничные). Необходимо подчеркнуть, что такое подразделение никак не связано с тяжестью течения заболевания, а основным и единственным критерием разграничения является то микробиологическое окружение, в котором развилась пневмония.
ЭТИОЛОГИЯ.
Причина возникновения пневмонии – поражение патогенным возбудителем респираторных отделов легких. Спектр возбудителей зависит от типа пневмонии.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизирующей верхние дыхательные пути.
Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние дыхательные пути вызывать воспалительную реакцию.
Такими типичными возбудителями являются: пневмококк – Streptococcus pneumoniae (30-95% по разным регионам), Haemophilus influenzae и Moraxella catarrhalis.
Определенное значение в этиологии имеют атипичные микроорганизмы, на долю которых в сумме приходится до 25% случаев заболевания: Chlamydia pneumoniae Mycoplasma pneumoniae, Legionella pneumophila.
К редким возбудителям относятся: Staphylococcus aureus, еще реже – другие энтеробактерии. У лиц старше 65 лет и/или страдающих сопутствующими заболеваниями возбудителями внебольничной пневмонии могут быть: Staphylococcus aureus, Klebsiella pneumoniae, Enterobacter spp., Escherichia coli, Proteus spp., Serratia spp. Следует отметить и возможную этиологическую роль вирусов, в частности вирусов гриппа в период эпидемии. В 20-30% случаев этиологию пневмоний установить не удается.
Этиологию госпитальной пневмонии, прежде всего в блоках интенсивной терапии, чаще связывают с грамотрицательной флорой: Pseudomonas aeruginosa, Klebsiella spp., Enterobacter spp., а также E.coli, Proteus spp., Acinetobacter spp.. и Serratia marcescens.
Из грамположительной микрофлоры Staphylococcus aureus и Streptococcus pneumoniae. В последние годы отмечается увеличение удельного веса в этиологической структуре госпитальных пневмоний анаэробов (в основном Peptostreptococcus) и грибов рода Candida..
Существенной проблемой является полирезистентность возбудителей к антибактериальным средствам.
Аспирационная пневмония часто бывает вызвана неклостридиальными облигатными анаэробами и/или их сочетанием с аэробной грамотрицательной микрофлорой, обитающей в полости рта.
Пневмония у лиц с иммунодефицитом может быть вызвана цитомегаловирусом, простейшими – Pneumocystis carinii, патогенными грибами, атипичными микобактериями, а также другими микроорганизмами. Следует помнить, что одним из легочных маркеров ВИЧ-инфекции является микобактерия туберкулеза.
Факторы риска развития внебольничной пневмонии
– переохлаждение;
– недавно перенесенное ОРВИ;
– почечная недостаточность;
– сердечно – сосудистые заболевания в стадии декомпенсации;
– ХОБЛ и другие хронические заболевания органов дыхания;
– иммунодефицитные состояния:
· сахарный диабет,
· алкоголизм,
· злокачественные заболевания,
· дисбактериоз.
Источник: https://megaobuchalka.ru/2/873.html
Пневмония
Пневмония – это инфекционное воспалительное заболевание тканей легких. Распространено и другое название болезни – воспаление легких.
В настоящее время пневмония (воспаление легких) успешно лечится в подавляющем большинстве случаев. Для уверенности в благополучном исходе достаточно своевременно обратиться к врачу и строго следовать полученным рекомендациям. Однако не следует забывать, что пневмония по-прежнему остаётся грозным заболеванием, и при отсутствии надлежащего лечения способна привести к смерти больного.
Причины пневмонии
Чаще всего причиной пневмонии выступает бактериальная инфекция. В 30-40% случаев возбудителем воспаления легких является пневмококк (разновидной стрептококковой инфекции). Кроме бактерий, пневмония также может быть вызвана вирусами, микоплазмами, хламидиями.
Обычно возбудитель попадает в легкие аэрогенным путем – с вдыхаемым воздухом. Но также возможно попадание инфекции с током крови из уже существующего очага воспаления (например, при перитоните).
Проникновение инфекции через верхние дыхательные пути также в большинстве случаев происходит поступательно – сначала возникает очаг воспаления в носоглотке или горле, а уже потом из него инфекция «спускается» в легкие.
Таким образом, любое вирусное заболевание верхних дыхательных путей (ОРВИ, грипп) может стать спусковым механизмом развития пневмонии, поскольку вирусное поражение создает благоприятные условия для активизации патогенных бактерий.
При заболевании трахеитом или бронхитом необходимо обязательно наблюдаться у опытного врача, чтобы предотвратить или вовремя обнаружить проникновение инфекции в сами легкие.
Факторы, способствующие возникновению пневмонии (воспаления легких)
В некоторых случаях опасность возникновения пневмонии возрастает. Наиболее уязвимы дети (в силу неразвитости иммунитета, дыхательной мускулатуры, более узких и коротких дыхательных путей). Также часто воспаление легких развивается у людей старшего возраста (от 60 лет), это связано с возрастным ослаблением иммунитета, потерей тонуса мышц и низкой подвижностью.
Факторами, увеличивающими риск заболевания пневмонией, также являются:
- хронические заболевания внутренних органов (почек, сердца) в стадии обострения;
- онкологические заболевания;
- эндокринные заболевания (сахарный диабет);
- заболевания центральной нервной системы (в том числе эпилепсия);
- ослабленный иммунитет;
- постоянные стрессы, угнетенное состояние;
- неполноценное питание (недостаточное употребление фруктов, овощей, рыбы, мяса);
- переохлаждение;
- курение;
- злоупотребление алкоголем.
Виды пневмонии
В зависимости от степени поражения легочной ткани различают очаговую пневмонию (когда затрагивается лишь небольшой очаг легкого – например, бронхи с прилегающими респираторными отделами, такая форма заболевания называется бронхопневмонией), сегментарную, затрагивающую один или несколько сегментов легкого, и долевую, протекающую с поражением доли легкого (такая форма называется также крупозной пневмонией; в воспалительный процесс в этом случае может вовлекаться и плевра – оболочка, покрывающая легкие). Очаговая пневмония протекает сравнительно легко, а крупозная пневмония является наиболее опасной формой заболевания.
Если в воспалительный процесс вовлечено только одно легкое, такая пневмония называется односторонней. Двусторонняя пневмония, то есть воспаление сразу обоих легких протекает значительно тяжелее.
Воспаление легких, вызванное атипичной микрофлорой (микоплазмами, хламидиями) называется атипичной пневмонией. Течение атипичной пневмонии значительно отличается (в частности, её первичные проявления могут совпадать с обычной простудой).
Пневмония у детей
Дети первых лет жизни чаще болеют пневмонией, чем взрослые. Это объясняется, в первую очередь, тем, что дыхательная система малышей ещё только формируется, и поэтому имеет ряд особенностей, делающих её особенно уязвимой, таких как:
- незрелая легочная ткань;
- узкие и короткие дыхательные пути;
- маленький объем легких;
- слизистая оболочка дыхательных путей быстро отекает, а слабые и хрупкие реснички эпителия плохо удаляют мокроту.
У детей часто встречается атипичная пневмония. Возбудители, которые у взрослых сравнительно редко вызывают воспаление легких – вирусы, микоплазмы, хламидии, попадая в дыхательную систему ребенка, легко оказываются причиной пневмонии.
А это означает, что болезнь может протекать не так, как мы привыкли это наблюдать во взрослой среде. Поэтому родители должны быть особенно бдительными и не пропустить начало развития заболевания.
Подозревать пневмонию у ребенка можно в случае сочетания некоторых из следующих признаков:
- высокой температуры (38°C и выше), которая держится более 3-х дней;
- одышки (учащенном дыхании);
- бледности и посинения носогубного треугольника (Носогубный треугольник – это область, включающая нос от основания переносицы, снизу ограниченная ртом, а с боков – носогубными складками);
- необоснованной потливости;
- слабости и отказа от еды.
При атипичной пневмонии кашель может отсутствовать или казаться поверхностным. Главным признаком заболевания считается сочетание устойчивой высокой температуры и одышки.
Возможные осложнения пневмонии
Пневмония может привести к таким осложнениям как:
- воспаление плевры (плеврит);
- отёк лёгких;
- абсцесс легкого (возникновение в лёгком полости, наполненной гноем);
- нарушение дыхания.
Симптомы пневмонии
В большинстве случаев поражения бактериальной инфекцией начало болезни проявляется остро. Атипичная пневмония, вызванная микоплазмами, хламидиями, легионеллой имеет смазанное начало, похожее на обычное простудное заболевание.
При типичном протекании пневмонии основными симптомами являются:
Для пневмонии типично значительное повышение температуры тела (от 37,5°C до 39,5°C и выше)
Комплекс симптомов интоксикации при пневмонии включает в себя головную боль, слабость, повышенную потливость, потерю аппетита.
Кашель при пневмонии в начале обычно сухой, через 3-4 дня становится влажным, с выделением обильной мокроты рыжеватого или зеленоватого цвета.
Чем обширнее очаг поражения, тем сильнее одышка. Особенно затруднен вдох.
Боль усиливается при кашле и глубоком дыхании.
Методы диагностики пневмонии
Диагностика пневмонии проводится на основании осмотра больного. Обязательно выполняются простукивание (перкуссия) и прослушивание (аускультация) для выявления шумов в лёгких. Также могут быть назначены лабораторные и инструментальные исследования.
Общий анализ крови позволит обнаружить признаки воспаления. Основные изменения – это повышение количества лейкоцитов и СОЭ.
Микроскопическое исследование
Микросокпическое исследование мокроты с окрашиванием по Граму даёт возможность обнаружить присутствие грамотрицательных микроорганизмов. Именно грамотрицательные возбудители вызывают атипичную пневмонию, протекающую наиболее опасным для пациента образом.
При подозрении на атипичный характер пневмонии проводится ПЦР-диагностика. Исследуемым биологическим материалом является мокрота. Исследование методом ПЦР позволяет точно присутствие возбудителя и подтвердить диагноз.
Рентгенография лёгких позволяет выявить очаги воспаления, уточнить их локализацию, размер, обнаружить осложнения (абсцесс лёгкого).
При осложнённых формах пневмонии может проводиться бронхоскопия. Метод предполагает введение через нос в просвет трахеи специального эндоскопического инструмента – бронхоскопа. Бронхоскоп оборудован подсветкой и оптической системой, позволяющей врачу увидеть ситуацию собственными глазами.
Записаться на диагностику
Методы лечения пневмонии
Больного с подозрением на пневмонию должен осмотреть врач. В «Семейном докторе» Вы можете вызвать на дом врача-терапевта или педиатра.
Больным назначается постельный режим. При тяжелых формах воспаления лёгких требуется госпитализация. В случае пневмонии, протекающей в лёгкой форме, лечение проводится на дому, но обязательно под контролем врача.
Больному необходимо обильное питьё (желательно тёплое) и рациональная диета, исключающая жирную пищу и сладкие блюда. Помещение, где находится больной, должно регулярно проветриваться и подвергаться влажной уборке.
Врачи «Семейного доктора» имеют большой опыт диагностики и лечения пневмонии. Наблюдаясь в «Семейном докторе», Вы снизите риск развития осложнений и рецидива заболевания.
Медикаментозное лечение направлено, прежде всего, на подавление возбудителя заболевания. Также обычно предпринимаются меры по снижению температуры и очищению дыхательных путей от мокроты.
Физиотерапия назначается после нормализации температуры. Используются такие методы, как УВЧ-терапия, электрофорез, УФО и некоторые другие. Также полезно пройти курс массажа.
К лечебной физкультуре прибегают после нормализации температуры. Целью ЛФК при пневмонии является укрепление общего состояния больного, улучшение кровообращения, недопущение формирования плевральных спаек, укрепление сердечной мышцы.
Все заболевания
Источник: https://www.fdoctor.ru/bolezn/pnevmoniya/