Антибиотики при пневмонии у детей
Медицина и фармакология шагают вперед, развиваются. Но от них не отстают и некоторые опасные болезни. Они тоже развиваются и набирают обороты. Вот так получается, в частности, с пневмонией.
Количество случаев воспаления легких у детей, несмотря на общее повышение качества жизни, растет.
Об этом говорит беспристрастная статистика: пневмония –безусловный лидер по детской смертности (18% всех летальных случаев для малышей в возрасте 1-5лет).
Пневмония у ребенка – очень опасное заболевание
Каждый год в мире от пневмонии умирает почти полтора миллиона детей. Это больше, чем от СПИДа и кори в сумме.
У каждого третьего заболевшего ребенка симптомы пневмонии путают с другими симптомами, и воспаление легких переходит в затяжную форму.
И самое, на мой взгляд, печальное: при всей современной развитости фармбизнеса, многообразии препаратов, всего лишь одна треть из маленьких пациентов получают для лечения нужные и правильные антибиотики.
Детская пневмония и антибактериальное ее лечение… Что нужно знать о недуге родителям, и какие антибиотики могут назначить доктора нашим малышам, если вдруг приключилось с ними воспаление легких?
На самом деле, пневмония – это очень опасное и неприятное заболевание. Не зря бабушки так боялись ее. Главное коварство воспаления легких кроется в том, что симптомы недуга умело скрываются за симптомами обычной простуды. Ее сложно распознать. А сделать это желательно вовремя, чтобы вылечить пневмонию на ранних стадиях.
Симптомы пневмонии схожи с симптомами ОРВИ и ОРЗ
Пневмония у детей бывает типичная и атипичная. Медики также делят виды заболевания на госпитальную и внебольничную.
Разница между видами – в имени микроорганизма – возбудителя болезни. Чаще всего, воспаление легких вызывают пневмококки. Это палочки, живущие в носовых ходах и полостях.
Они антибиотиков боятся, и пневмония, вызванная расшалившимися пневмококками, обычно легко лечится.
Есть еще и аспирационная пневмония – воспаление легких у ребенка наступает по «механическим» причинам – в легкие попала вода, еда или в дыхательных путях есть чужеродное тело.
ПневмококкГемофильная палочкаМикоплазма
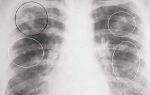
Скажу сразу, что в домашних условиях установить наличие у ребенка пневмонии практически невозможно, потому что основной метод диагностики этого недуга – рентгенография. Только после того, как малышу сделают снимок и возьмут на анализ кровь и мокроту, можно будет с уверенностью говорить о постановке диагноза.
Симптомы пневмонии, как уже говорилось, очень похожи на симптомы большинства простудных и вирусных болезней. Но есть нюансы. Итак, подозревать пневмонию у ребенка можно, если:
- Температура тела малыша поднялась выше 38 градусов и держится более трех дней,
- У малыша отсутствует аппетит,
- Ребенок все время хочет спать и жалуется на усталость,
- У него затрудненное и частое дыхание, одышка,
- У малыша синеют губы и кожные покровы (наблюдается так называемый «цианоз»),
- Количество вдохов в минуту более 40,
- Малыш сильно потеет, жалуется на боль в груди,
- Со стороны больного легкого кожа при дыхании как-бы «втягивается» в межреберье.
Почему так важно установить диагноз «пневмония» своевременно? Потому что воспаление легких чревато для ребенка серьезными осложнениями: нарушениями деятельности сердца, других органов. Может развиться плеврит, при котором в легких образуются полости с гноем. О летальном исходе при пневмонии мы уже знаем.
С уверенностью диагностировать пневмонию можно, лишь сделав рентгенографию легких малыша
Лечение воспаления легких у детей всегда назначается в комплексе: витамины, антигистаминные препараты и антибиотики. Хотя антибиотики стоило бы поставить в списке первыми, поскольку на них, по сути, и будет строиться лечение.
Деток до 1 года обязательно кладут в стационар, чтобы избежать непредвиденных осложнений пневмонии. И спорить с доктором здесь не стоит – это вопрос жизни и смерти для вашего ребенка.
В случаях с детьми постарше врач будет оценивать степени развития и форму болезни. Распространенное мнение о том, что лечение пневмонии обязательно потребует огромного количества инъекций, неверно в корне.
Многие медики, в том числе и известный доктор Комаровский, утверждают, что пневмония прекрасно лечится и таблетками, если болезнь не затяжная, не запущенная, и протекает без осложнений.
Именно в таких ситуациях врач может разрешить вам лечить ребенка на дому.
Выпуск программы доктора Комаровского, посвященный пневмонии, смотрите ниже:
Для малышей лечение на дому безусловно, лучше. В знакомой обстановке, в окружении близких и понятных ему людей выздоровление наступает быстрее. При условии, что вы можете обеспечить крохе полноценное питание и тщательный уход.
Антибактериальные препараты давно доказали свою высокую эффективность в борьбе с возбудителями пневмонии.
Если недуг выявлен на ранней стадии, то, вероятнее всего, доктор назначит малышу средство из пенициллиновой группы.
Если заболевание нетяжелое – препарат можно принимать в таблетках или суспензии, если доктор настаивает на внутримышечном или внутривенном введении, не спорьте – врачу виднее. Вот названия, которые родителям желательно знать:
Мезлоциллин – антибиотик пенициллинового семейства полусинтетического происхождения. Его детям только колют, поскольку форма выпуска антибиотика – сухое вещество для инъекций. В аптеках вы можете встретить флаконы по 0,5гр, 1гр, 2,5гр и 10гр.
Маловесным грудничкам (чья масса меньше трех килограммов) и недоношенным детям препарат дают в дозе 75 мг средства на 1кг массы тела дважды в сутки.
Грудничкам, весящим более 3 кило, а также ребятам до 14 лет рассчитывают так же – по 75 мг на 1 кг веса, но уже трижды в сутки.
Амоксициллин – антибиотик широкого спектра действия, который не могут назначить в уколах, потому что его в такой форме не существует. Этот препарат можно принимать детям с самого рождения.
Антибиотик на прилавках аптек существует в форме капсул и гранул для самостоятельного приготовления суспензии. Готовится просто – до отметки на флаконе добавляется прохладная кипяченая вода.
После тщательного перемешивания и взбалтывания получится приятная для ребенка масса с клубничным или малиновым ароматом и вкусом.
Маленьким пациентам в возрасте до 2-х лет можно давать суспензию из расчета 20 мг лекарства на 1кг массы тела в сутки. Не забудьте разделить получившуюся дозу на три равных приема.
Детям от 3 лет можно принимать по половине мерной ложки суспензии трижды в сутки, а детям после 5 лет – на три суточных приема придется разделить целую мерную ложку.
Помните, что флакон с готовой суспензией можно хранить только 14 суток.
Флемоксин – полусинтетический пенициллин, усовершенствованный вариант Амоксициллина. В суспензии этот препарат не выпускается. Детский вариант- таблетки в дозировке 125 и 150 мг. Но эти таблетки детям принимать легко – они рассасываются в полости рта или их можно развести небольшим количеством воды и выпить. Дозу для лечения именно вашего ребенка должен рассчитать врач.
Если форма пневмонии не сильная, и стадия не запущенная, доктор может назначить и антибиотики- макролиды:
Эритромицин – самый известный из антибиотиков семейства «Макролиды». Выпускается в таблетках. Принимать препарат не рекомендуется деткам, не достигшим возраста 4 месяцев.
При пневмонии дозу антибиотика малышам рассчитывают, исходя из формулы – 50 мг лекарства на 1 килограмм веса ребенка, полученное количество разделить на четыре равных приема в сутки.
Средний курс лечение – 21 день.
Кларитромицин – антибиотик- микролид, который вы найдете в аптеках в форме таблеток и капсул. Препарат назначают малышам, достигшим возраста 6 месяцев. Дозировку и количество приемов в сутки назначает врач. Детям, достигшим возраста 12 лет можно пить 250 мг антибиотика два раза в день.
Если доктор сочтет, что форма пневмонии у ребенка сложная, недуг диагностировали не сразу, то он можно назначить антибиотики – цефалоспорины:
Цефтриаксон – антибиотик широкого спектра действия с наиболее сильным антибактериальным эффектом. Его выпускают только в виде сухой смеси для инъекций. Крохи от рождения и до двух недель должны получать препарат в стационаре и под наблюдением врача.
Остальные ребята до 12 лет– один укол в сутки (20-80 мг.препарата на один килограмм веса ребенка). Деткам, чья масса перевалила за отметку «50 кило», доктор назначает взрослую дозу антибиотика.
Цефтизоксим – этот антибиотик также выпускается только в форме порошка для инъекций.
Если ребенок весит менее 50 кг, ему разрешено вводить от 50 до 180 мг лекарства на 1 килограмм веса от 2 до 6 раз в день. Длительность курса лечение определит врач.
- Давать ребенку жаропонижающие препараты. Доктор сможет оценить эффективность назначенного антибиотика, когда начнется естественное снижение температуры. Жаропонижающие средства могут исказить картину лечения.
- Ограничивать ребенка в питье. При лечении пневмонии важно не допустить интоксикации организма, для этого малышу нужно много и обильно пить – воду, чай, витаминные травяные сборы, компоты.
- Резко отменять антибиотики после наступления улучшения.
И напоследок, не стоит «гоняться» за модой на антибиотики. Средство последнего поколения, конечно, быстро поставит на ноги и справится с инфекцией, но детский организм станет малочувствительным к антибиотикам предыдущих поколений.
О том, в каких случаях ребенку стоит давать антибиотики и что стоит учесть, смотрите в передаче доктора Комаровского.
Источник: http://www.o-krohe.ru/antibiotiki/pri-pnevmonii/
Какие антибиотики назначают при лечении пневмонии у детей?
Воспаление органов дыхания является довольно сложным заболеванием, которое может возникнуть независимо от возраста пациента.
Антибиотики при пневмонии у детей считаются основным эффективным средством, с помощью которых можно вылечить даже самый запущенный вид недуга. Благодаря антибактериальной терапии действенный результат составляет почти во всех ситуациях.
К возбудителям серьезного недуга относят пневмококки. Сегодня можно наблюдать, что большое количество их бактерий имеют сохранную сверхчувствительность к антибиотикам.
Как возникает болезнь у ребенка?
Воспалительный процесс в органах дыхания у детей разного возрастного порядка развивается и проходит по-разному. Потому лечение будет назначаться в зависимости от стадии тяжести недуга, возраста пациента.
Если ребенку меньше года, ему показана срочная госпитализация, так как такая болезнь может привести к серьезным последствиям для иммунной системы младенца.
У детей меньше 6 лет болезнь вызывает гемофильная палочка. Для школьного возраста присуще заражение микоплазмой и хламидией. Однако чаще всего к основному возбудителю относится пневмококк.
Это палочка, которая располагается в носу, проходах органа.
Чтобы устранить заболевание лечащий врач назначает лабораторные исследования, рентген, что даст возможность правильно назначить действенные препараты. Рентгенография в данном случае, считается материалом точного результата при излечении воспаления органов дыхания.
У детей при болезни появляются следующие симптомы:
- увеличение температуры до высоких показателей и не спадает 3 дня и больше;
- дыхание затруднено, учащенное;
- одышка, которая характеризуется частотой дыхания больше 40 раз за минуту;
- синюшность кожи и губ;
- нежелание употреблять пищу;
- постоянно сонное состояние;
- усталость.
Различают отдельные типы пневмонии, которые изначально проявляются симптомами, похожими на простуду, сопровождаясь:
- насморком;
- чиханием;
- сухим кашлем;
- беспокойством;
- вялостью;
- плаксивостью.
Распознать, что развивается бронхиальное поражение легких возможно, если к признакам простуды прибавляются повышенная температура и более частая одышка.
Также недуг распознается, когда у ребенка во время дыхания втягивается кожа между ребрами, там, где болит орган. Определить данный признак сможет специалист, делая наблюдения за переменами в рельефе кожи межреберных промежутков во время вдоха. Чтобы решить, как вылечить болезнь, важна также оценка количества вдохов за минуту.
Общие моменты
Сегодня детям при пневмонии все чаще прописывают антибиотики. Необходимость заключается в том, что те методики осмотра, которые доступны специалисту, не позволяют быстро и с точностью выявить причину развития болезни.
При развитии кандидозных видов заражения тканей легких используют средства и инъекции, которые относятся к группе аминогликозидов. Данные компоненты позволяют облегчить лечебный процесс благодаря тому, что происходит стимуляция большей части вариантов грибка.
В ходе вирусного развития болезни медикаменты применяют в суженом соответствии. Это необходимо, чтобы не допустить прикрепления следующих болезнетворных видов флоры в районе обостренной альвеолярной ткани. Действенность будет намного сильнее на почве снижения соответствия защитных сил организма и системы легкого.
При возникновении поражения органов бактериями, антибиотики прописывают исходя из исследования слизи на обнаружение чувствительности микробов.
По причине того, что воспалительный процесс в легком зачастую происходит от специфических микроорганизмов, потому верным методом борьбы с инфекцией будет введение антибактериальных средств внутрь мышцы либо вены. Данный метод введения даст возможность держать высокую насыщенность препарата в крови, что приводит к борьбе с бактериями.
Нередко прописывают препараты с широким спектром воздействия, так как быстро обнаружить инфекцию невозможно, а незначительная задержка может стоить жизни.
Для излечения в основном назначают:
- макролиды – мидекамицин, спирамицин, азитромицин, кларитромицин;
- антибиотики фротхинолоновой группы – моксифлоксацин, левофлоксацин, ципрофлоксацин.
Для повышения эффективности терапии, употребление препаратов осуществляется по специальному плану.
- Антибиотик вводится внутримышечно либо внутривенно.
- Назначают таблетированную форму приема.
Борьба с пневмонией антибиотиками
Немаловажное значение имеют средства, которые способны облегчить самочувствие ребенка. К симптоматическим препаратам относятся:
- средства, снимающие жар;
- отхаркивающие;
- утоляющие болевые ощущения.
Чтобы устранить недуг, назначают антибиотики нового поколения. Это чаще всего это одни из самых сильных и последних медикаментов.
При назначении таких средств детям, стоит учесть, что многие препараты аллергены и способны вызвать сильную реакцию при лечении. Тогда лекарство заменяется другим.
Если лечение было назначено грамотно, ребенок чувствует себя лучше уже на 4 день от начала приема лекарства. В случае если антибиотик при пневмонии не дает положительной динамики, его необходимо менять.
Также стоит уделить внимание на то, правильно ли соблюдены дозировка и режим употребления лекарства. Помимо этого, эффект может отсутствовать, если инфекция вирусного характера.
Тогда антибактериальное лечение является только профилактикой от прикрепления бактерии, а основная терапия должна включать лекарства против вируса.
Требуемые медикаменты
При поражении легких требуется усиленная консервативная терапия. Врач должен подобрать оптимальный препарат ребенку.
Наличие пневмококковой и грамотрицательной флоры верхних путей дыхания у больного, указывает на прием полусинтетических пенициллинов. Врачи советуют использовать защитные лекарства, содержащие клавулановую кислоту. На первоначальном этапе развития пневмонию лечат цефалоспоринами, что относятся к 3-4 группе.
- Цефазолин.
- Цефиксим.
- Цефтриаксон.
Комбинированное терапевтическое влияние проходит макролидами.
Если болезнь переходит в тяжелую форму, назначают аналоги метронидазола (метрогил). При осложнениях болезни, если ребенку более 12 лет могут назвать группу фторхинолонов. Если нет чувствительности пневмококка к ампициллинам, применяют аминогликозиды 3-х поколений, а также сульфат гентамицин.
При отсутствии сведений о возбудителе болезни эмпирическая терапия будет особенной. Ребенку прописывают макролиды, бета-лактамы, что содержат клавулановую кислоту.
Положительных результатов можно добиться, если у ребенка легкий либо средний этап развития болезни, используя аугментин. При этом со стороны кокков отдельных типов к активным веществам препарата возникает нечувствительность.
Потому в таких ситуациях лекарство заменяют, назначая:
Цефтриаксон имеет широкий спектр действия. Благодаря препарату можно справиться с альвеолярной экссудацией у ребенка.
Самовольно изменять терапию нельзя, это может повергнуть к возникновению устойчивости микробов к отдельным видам средств. В результате излечение будет неэффективным.
Комбинирование лекарств
Сочетания антибактериальных средств, врач может называть при отдельных, отягощающих клинических проявлениях недуга.
Вообще, применение 2 и более препаратов не позволяют, так как идет большая нагрузка на организм. Почки и печень пациента не способны преодолеть такое количество токсинов.
Потому на практике терапия проходит с использованием одного антибиотика, который сильно воздействует на патогенную флору.
Антибиотики сочетают при таких обстоятельствах:
- тяжелое течение пневмонии, развитие болезни во второй раз;
- смешанная инфекция;
- наличие инфекций при угнетенной защите организма (рак, лимфогранулематоз, применение цитостатиков);
- угроза либо развитие устойчивости к подобранному препарату.
При таких ситуациях подбирают план излечения, который основывается на введение антибиотиков, оказывающих воздействие на грамположительные и грамотрицательные микроорганизмы.
- Пенициллины.
- Аминогликозиды либо цефалоспорины.
- Аминогликозиды.
Чтобы усилить патогенное влияние на бактерии, присоединяют препараты сульфаниламидного вида.
- Сульфален.
- Котримоксазол.
- Бисептол.
- Метронидазол.
- Трихопол.
Данное излечение для детей также станет актуальным, в случае опасения на проникновение в микрофлору синегнойной палочки, микоплазма.
Профилактика
Чтобы терапия имела 100% эффект, следует не забывать о выполнении требуемых профилактических мероприятий. Когда поражение органов дыхания уже пресечено, необходимо взяться за целостное укрепление иммунной системы.
- Употребление максимального количества натуральных витаминов.
- Делать прогулки пешком, но только когда тепло.
Потребуется иммунизация, которая подразумевает употребление средств и поливитаминов, формирующих защитный иммунный слой. Выполнение всех правил и отказ от пагубных привычек, посодействует ребенку достичь полновесного здоровья.
Используя антибиотики можно одолеть недуг. Лекарства позволят добиться желаемого эффекта, если правильно проходить терапию.
Источник: https://ProLegkie.com/pnevmoniya/preparat/kakie-antibiotiki-naznachayut-pri-lechenii-pnevmonii-u-detej
Антибиотикотерапия при пневмонии у ребенка
Воспаление легких — это серьезный недуг, имеющий вирусное, бактериальное или грибковое происхождение.
Принимать антибиотики при пневмонии у детей желательно только в ситуации, когда идентифицирован бактериальный генез воспалительного алгоритма.
Во всех остальных ситуациях представленные средства не только малоэффективны, но и могут оказаться критическими для здоровья и сохранения человеческой жизни.
Общая информация
В то же время, детям с воспалением легких все чаще назначают антибиотические средства. Это объясняется тем, что доступные обычному врачу методики обследования не дают возможности в достаточной степени быстро и точно идентифицировать происхождение недуга.
В рамках развития кандидозных форм поражения легочных тканей рекомендуется использовать препараты и уколы из категории аминогликозидов. Эти структурные компоненты облегчают лечение за счет того, что характеризуются стимулирующим влиянием на большую часть разновидностей грибка.
Делается это с целью недопущения присоединения последующих патогенных типов флоры в области усугубленной альвеолярной ткани. Эффект будет еще больше на почве уменьшения соотношения протекционных сил организма и легочной системы в целом.
Когда отмечается воспаление легких бактериального типа, антибиотические средства назначают соответственно с анализом мокроты на идентификацию степени восприимчивости микроорганизмов. Следует учитывать, что:
- чаще всего посев мокроты проводится непосредственно после идентификации точного диагноза;
- в рамках осуществления диагностики необходимо исключить присутствие палочки туберкулезного типа, что облегчит лечение;
- возбудитель данной патологии характеризуется не просто стойкостью к значительному количеству видов обычных антибактериальных компонентов, но и характеризуется значительным порогом восприимчивости к ним.
Выбор антибиотиков для детей
От пневмонии антибиотики в детском возрасте назначают с учетом возрастной категории, индекса тела и тяжести состояния ребенка.
Недопустимо самостоятельное назначение дозировок антибактериальных лекарственных средств.
Подсчет суточного и разового количества индивидуального порядка обязан осуществлять практикующий врач на основании присутствующих сведений о состоянии здоровья и том, проводилось ли лечение.
Стандарты специализированного лечения, когда началось воспаление легких у ребенка, таковы: пенициллины полусинтетического типа, которые назначают при пневмококковой флоре и агентах грамотрицательного типа в легочной области. Рекомендуется использовать защищенные лекарственные средства, в частности с кислотой клавуланового типа. Это ускорит лечение.
Помимо этого необходимо использовать цефалоспорины 3 и 4 поколения. Наиболее эффективными они будут на начальных этапах заболевания. Речь идет о таких средствах, как цефриаксон, цефисим, цефазолин. Кроме этого, в перечень допустимых компонентов входят:
- макролиды – в перечне компонентов, когда назначается комбинированное лечение (сумамед, азитромицин);
- аминогликозиды 1 и 3 поколения – если отсутствует восприимчивость пневмококка к амициллинам (гентамицина сульфат);
- средства, сопряженные с метронидазолом – при осложненных формах заболевания (метрогил);
- фторинолоны – при формировании осложнений (исключительно для детей старше 12 лет).
Допустимые средства в зависимости от стадий
На первичных этапах, когда только развивается воспаление легких, антибиотические компоненты у ребенка используются в качестве инъекций внутримышечного типа.
В более сложных ситуациях лечение следует начинать с внутривенного внедрения препаратов. Активно применяется безилпенициллина натриевая и калиевая соль.
Для ребенка в возрасте от 1 месяца вплоть до 10 лет доза и уколы должны рассчитываться, опираясь на весовую категорию.
Для того чтобы получить правильную ежедневную дозировку, требуется умножить число полноценных килограмм веса на 50000 единиц воздействия.
При усугубленных формах воспалительного процесса в легких ежедневная доза становится больше ровно в 2 раза. Единоразовое количество должно составлять 0.25 от суточного соотношения средства.
Внедрение и лечение необходимо проводить внутрь мышцы каждые 360 минут.
Пневмония средней степени тяжести у ребенка в педиатрических отделениях поликлиник часто пролечивается при помощи аугментина. Однако допустимо это средство далеко не всегда.
Что делать при отсутствии эффекта
Если будет отсутствовать ощутимый эффект в рамках 2 суток с момента начала лечебного процесса, то:
- антибиотики при воспалении легких у ребенка заменяют на смешанные типы антибактериальной терапии;
- обязательно обогащение курса за счет сульфаниламидных компонентов, которые лечат еще быстрее;
- специалистом может быть принято решение о применении средств цефлоспоринового ряда.
Он внедряется внутрь вены или мышцы дважды в течение дня, чтобы лечение было полноценным. Дозировка на 1 раз должна составлять фиксированное количество на каждый полноценный килограмм массы.
Для использования перорального типа в условиях амбулатории он может оказаться измененным на цефуроксим.
Его дозировка в течение 24 часов равна фиксированному количеству на каждый из килограммов массы тела.
Малопопулярные средства
Карбапнемы, макролиды и амингликозиды в качестве антибиотических компонентов при пневмонии у ребенка применяются редко. Это сопряжено с тем, что воспаление легких у ребенка в ранней возрастной категории чаще всего спровоцировано инфекцией пневмококкового генеза. В отношении представленных компонентов амингликозиды, макропены и карбапнемы характеризуются низкой степенью активности.
Допустимые сочетания
В рамках стечения отрицательных провокационных моментов могут создаваться предпосылки для формирования комбинированной формы вирусной или бактериальной пневмонии.
В таком случае никакие антибиотические средства при воспалении легких не смогут гарантировать в достаточной степени форсированного позитивнго эффекта без ускорения их влияния за счет противовирусных средств.
Может понадобиться применение таких средств, как арбидол, ацикловир, амиксин, гамаглобулины, кагоцел. Все они должны использоваться исключительно после консультации специалиста.
Вероятен еще один из вариантов сочетаемости антибиотических компонентов при воспалении легочной системы. Речь идет об усилении патогенного влияния на бактерии за счет присоединения препаратов сульфаниламидного типа. Могут применяться:
- сульфален;
- котримоксазол;
- бисептол;
- метронидазол;
- трихопол.
В особенности актуальным для ребенка окажется такое лечение в ситуации, когда будут присутствовать подозрения на внедрение элементарной микрофлоры патогенного типа в качестве синегнойной палочки, пневмоциста или микоплазмы.
Как делать инъекции
Важно учитывать, что цикл восстановления за счет антибиотиков при пневмонии не должна длиться меньше 10 суток. Существует правило, в соответствии с которым отмена компонентов антибактериального типа проводится через 72 часа после того, как было достигнуто устойчивое уменьшение температурных показателей тела больного до оптимальных показателей в физиологическом плане.
Лекарственные средства, выпускаемые в качестве порошка во флаконах разводить допустимо исключительно перед осуществлением инъекции.
Нежелательно в течение одного раза разбавлять весь антибиотик для того чтобы делать уколы в течение целых суток. Перед тем как поставить первую инъекцию, необходимо провести эпидермальную пробу.
С этой целью на внутренней плоскости предплечья осуществляется царапина при помощи стерилизованной иглы для уколов. После этого:
- на поврежденную поверхность закапывается подготовленный раствор антибиотического средства;
- после этого необходимо подождать реакцию не менее 15 минут;
- если процесс покраснения начался, а также сформировался зуд, то проводить внедрение антибиотика при воспалении легочной области недопустимо.
Необходимо заменить лекарственное средство на его аналог, который не будет провоцировать аллергические реакции.
Для осуществления каждой инъекции применяется шприц одноразового воздействия. Рекомендуется помнить о соблюдении правил при начале обработки с помощью антисептика. После внедрения антибиотических препаратов часто остаются неприятные инфильтраты, доставляющие болезненные ощущения. Для форсирования процесса их рассасывания допустимо применять йодистую сетку.
Профилактические нормы
Для того чтобы лечение было на 100% эффективным, необходимо помнить о соблюдении всех профилактических норм в детском возрасте. Когда воспаление легких уже купировано, следует заняться целостным укреплением иммунитета. Следует принимать максимальное количество натуральных витаминов, совершать пешие прогулки, но только в теплую погоду.
Показана также иммунизация, то есть прием таких препаратов и поливитаминов, которые формируют защитный слой для иммунитета.
Все это вместе с отказом от вредных привычек поможет добиться полноценного здоровья для ребенка.
Необходимо помнить также и о том, что детский организм гораздо более слабый и восприимчивый, в связи с этим использование антибиотиков в его случае должно быть более осторожным.
загрузка…
Источник: http://YaDishu.com/pneumonia/y-rebenka/antibiotiki-pri-pnevmonii-2.html
Антибиотики при воспалении легких у взрослых — названия и схемы приема
Пневмония (воспаление легких) является заболеванием инфекционно-воспалительного происхождения, поражающим область структурных тканей легких. Проявляется симптомами в виде лихорадки, слабости, повышенного потоотделения, одышки, продуктивного кашля, сопровождающегося выделением мокроты.
Антибиотики при воспалении легких используют в остром периоде, в ходе базисного лечения заболевания наряду с дезинтоксикационными средствами, иммуностимуляторами, муколитиками, отхаркивающими и антигистаминным лекарственными средствами.
Для того, чтобы подобрать подходящие антибиотики при пневмонии у взрослых требуется проведение комплексного обследования, включая бактериологическое исследование мокроты на микрофлору для определения чувствительности к активному компоненту лекарства.
В зависимости от степени тяжести болезни пациенты могут оставаться нетрудоспособными на протяжении 20-45 дней.
Продолжительность лечения
Лечение пневмонии у взрослых осуществляют до тех пор, пока пациент полностью не выздоровеет: до нормализации температуры и общего самочувствия, а также показателей лабораторных, физикальных и рентгенологических исследований.
Достичь нормализации всех необходимых показателей удается в среднем на протяжении 3 недель. После этого пациент должен находиться под наблюдаем врача еще на протяжении полугода. В том случае, если у больного выявляют частые, однотипные пневмонии может потребоваться хирургическое вмешательство.
Общая продолжительность лечения может составлять от 1 до 2 недель под постоянным наблюдением врача. При тяжелом течении болезни курс приема антибиотиков увеличивают до 20 дней. В зависимости от возникающих осложнений и возбудителя болезни курс может быть более длительным.
| Пневмококки | 5-7 дней, по мере нормализации температуры тела пациента |
| Стафилококки | До 21 дня |
| Энтеробактерии и синегнойные палочки | 21-42 дня |
| Легионеллы | До 21 дня |
| Абсцессы легких | Продолжительность лечения составляет до 56 дней |
Если присутствует риск распространения штаммов возбудителя заболевания более длительное использование антибиотиков не рекомендовано.
Общие принципы лечения
При диагностировании воспаления легких пациенты подлежит госпитализации в отделение пульмонологии. До устранения лихорадки и проявлений общей интоксикации рекомендовано:
- Соблюдать постельный режим.
- Ввести в ежедневный рацион питания пациента продукты питания, богатые витаминами, аминокислотами: фрукты, овощи, кисломолочные продукты, орехи, сухофрукты и т.д.
- Соблюдать питьевой режим: употреблять большое количество теплой жидкости для того, чтобы ускорить выведение токсинов и мокроты из организма.
- Поддерживать нормальный микроклимат в помещении, где находится пациент. Для этого требуется регулярное осуществление проветриваний без сквозняка, ежедневная влажная уборка без использования дезинфицирующих средств с резким запахом, увлажнение воздуха с использованием специальных увлажнителей или обычного стакана воды, расположенного рядом с источником тепла.
- Рекомендовано соблюдением температурного режима: не более 22 и не менее 19 градусов тепла.
- Необходимо ограничить контакт пациента с аллергенами.
- Если обнаружены признаки, указывающие на дыхательную недостаточность рекомендовано проведение кислородных ингаляций.
Основа терапии – это лечение пневмонии антибиотиками, которое назначают еще до того, как получены результаты бактериологического исследования мокроты.
Самолечение в данном случае является недопустимым, подбор лекарства может осуществлять только квалифицированный специалист.
Дополнительно пациентам рекомендовано:
- Иммуностимулирующее лечение.
- Использование противовоспалительных и жаропонижающих средств в таблетках на основе парацетамола, нимесулида или ибупрофена. В ходе лечения пневмоний, в особенности, спровоцированных вирусными инфекциями пациентам настоятельно не рекомендован прием жаропонижающих препаратов, в состав которых входит ацетилсалициловая кислота (аспирин).
- Дезинтоксикационная терапия с использованием витаминных комплексов, в состав которых входят витамины А, Е, группа В, аскорбиновая кислота. При тяжелом течении болезни требуется проведение инфузионной терапии.
- Использование бифидум- и лактобактерий для поддержания нормальной микрофлоры кишечника: Ациолака, Хилака, Бифидумбактерина.
- Лекарственные препараты с отхаркивающим действием.
- Муколитики на основе бромгексина, амброксола (Лазолван, Амбробене), ацеилцистеина (АЦЦ).
- Лекарственные средства с антигистаминным действием: Лоратадин, Зодак, Алерон.
После того как проходит лихорадка и проявления общей интоксикации организма рекомендованы элементы физиотерапии (осуществление ингаляций, электорофореза, УВЧ, массажа), а также лечебной физкультуры под наблюдением врача.
Курс антибиотиков при пневмонии
Антибиотики назначают с учетом возбудителя пневмонии, возраста пациента и индивидуальных особенностей его организм. Пациент должен быть готов к длительному лечению, которое требует строгого соблюдения всех указаний врача.
На начальном этапе терапии, до получения результатов бактериологических исследований, используют антибиотики максимально широкого спектра действия на протяжении 3 дней.
В дальнейшем врач может принять решение о замене лекарственного препарата.
- При тяжелом течении болезни рекомендовано сочетание Таваник+Левофлоксацин; назначение Цефтриаксона или Фортума; Сумамед или Фортум.
- В ходе лечения пациентов младше 60 с сопутствующими хроническими заболеваниями назначают использование Цефтриаксона и Авелокса.
- Пациентам младше 60 лет при легком течении болезни рекомендовано использование Таваника или Авелокса на протяжении 5 дней, а также Доксициклина (до 2 недель). Целесообразно использование Амоксиклава и Авелокса на протяжении 2 недель.
Попытки самостоятельного подбора подходящего лекарственного средства могут оказаться неэффективны. В дальнейшем подбор корректной, адекватной антибиотикотерапии может быть затруднен из-за низкой чувствительности патогенных микроорганизмов к активным компонентам лекарства.
Внебольничная форма
Лечение внебольничной пневмонии в домашних условиях осуществляется с использованием:
- Макролидов.
- Амоксициллина.
В качестве альтернативных препаратов могут быть использованы лекарства на основе амоксициллина/клавулановой кислоты, ампициллина/сульбактама, левофлоксацина, моксифлоксацина.
В общих палатах в качестве препаратов выбора используют:
- Пенициллины.
- Ампициллины в сочетании с макролидами.
Альтернативными средствами являются цефалоспорины 2-3 поколения в сочетании с макролидами Левофлоксацином, моксифлоксацином.
При тяжелом течении болезни с последующим помещение пациента в отделение реанимации и интенсивной терапии в качестве препаратов выбора назначают:
- Комбинацию ампициллина/клавулановой кислоты.
- Ампициллины/сульбактамы.
- Цефалоспорины 3-4 поколения в сочетании с макролидами Левофлоксацином, моксифлоксацином.
В качестве альтернативных препаратов рекомендованы Имипемены, мокропенемы в сочетании с макролидами.
Аспирационная
Лечение аспирационных бактериальных пневмоний осуществляют с использованием:
- Амоксициллина/клавулановой кислоты (Аугментина), предназначенного для внутривенного вливания в сочетании с аминогликозидами.
- Карбапенемов в сочетании с ванкомицином.
- Цефалоспорины 3 поколения в сочетании с линкозамидами.
- Цефалоспорины 3 поколения с аминогликозидом и метронидазолом.
- Цефалоспорины 3 поколения в сочетании с метронидазолом.
Нозокомиальная
Нозокомиальные пневмонии следует лечить с применением следующих группы антибактериальных средств:
- Цефалоспорины 3-4 поколения.
- При легком течении болезни целесообразно использование Аугментина.
- При тяжелом – карбоксипенициллинов в сочетании с аминогликозидами; цефалоспоринов 3 поколения, цефалоспоринов 4 поколения в сочетании с аминогликозидами.
Клебсиелла
Клебсиеллы – патогенные микроорганизмы, которые встречаются в кишечнике человека. Значительное повышение их количественного содержания на фоне иммунных нарушений может стать причиной развития легочной инфекции.
Подобный тип пневмонии встречается в редких случаях, преимущественно у представителей мужского пола старше 38 лет на фоне сахарного диабета, алкоголизма, бронхолегочных болезней.
На начальной стадии заболевания врачи рекомендуют:
- Аминогликозиды.
- Цефалоспорины 3 поколения.
- Амикацин
Своевременное, грамотное лечение способствует полному выздоровлению пациента без развития сопутствующих осложнений на протяжении 14-21 дня.
При тяжелом течении назначают уколы:
- Аминогликозидов (гентамицина, тобрамицина).
- Цефапирина, Цефалотина с Амикацином.
Микоплазмоз
Микоплазменная пневмония (возбудитель микоплазма пневмонии) является атипичной легочной инфекцией, которая проявляется в виде заложенности носа, першением в горле, приступообразного, навязчивого, малопродуктивного кашля, общей слабости, головной боли, миалгии.
Сложность терапии данного вида воспаления легких заключается в том, что антибиотики из группы цефалоспоринов, аминогликозидов, пенициллинов не демонстрируют должный терапевтический эффект.
Целесообразно использование следующих макролидов:
- Кларитромицина.
- Азитромицина (Сумамеда).
- Ровамицина.
Продолжительность лечения составляет не менее 14 дней из-за высокого риска рецидива заболевания.
Врачи отдают предпочтение ступенчатой антибиотикотерапии: на протяжении первых 48-72 часов используют препараты, предназначенные для внутривенного вливания с последующим переходом на пероральный прием лекарства.
Антибиотики при застойной пневмонии
При качественном, комплексном своевременном лечении выздоровление пациентов наблюдается спустя месяц.
Застойная пневмония является вторичным воспалением легких, которое возникает из-за застоя в малом круге кровообращения. В группу риска попадают пациенты старше 60 лет с атеросклерозом, ишемической болезнью сердца, гипертонией, эмфиземой легких и прочими соматическими болезнями.
Антибиотики при воспалении легких вторичного генеза назначаются следующие: Аугментин, Цифран, Цефазолин на протяжении 14-21 дня.
Современные антибиотики
В зависимости от типа возбудителя, лечение пневмонии может осуществляться по определенным схемам с применением следующих современных антибактериальных препаратов:
- В том случае, если выявлено преобладание грибковой инфекции рекомендовано сочетание цефалоспоринов 3 поколения с препаратами на основе флуконазола.
- Пневмоцистные пневмонии устраняют с использованием макролидов и котримоксазола.
- Для устранения грамположительных патогенов, стафилококковых и энтерококковых инфекций рекомендовано использование цефалоспоринов 4 поколения.
- При атипичных воспалениях легких целесообразно использование цефалоспоринов 3 поколения, а также макролидов.
Если результаты бактериологических исследований указывают на преобладание грамположительной кокковой инфекции рекомендовано использование цефалоспоринов: цефалоспорина, цефоксима, цефуроксима.
Комбинация антибиотиков
Комбинированная антибиотикотерапия с использованием сразу нескольких лекарственных препаратов целесообразна в тех случаях, когда не удалось выявить точный возбудитель развития болезни.
Продолжительность лечения может составлять до 2 недель, на протяжении которых врач может принять решение о замене одного антибиотика на другой.
Врачи используют лекарственные средства, обладающие способностью воздействовать на рост и жизнедеятельность как грамположительных, так и грамотрицательных патогенных микроорганизмов.
Задействуют уколы таких комбинаций:
- Аминогликозидов с цефалоспоринами.
- Пенициллинов с аминогликозидами.
При тяжелом течении болезни требуется капельное или внутривенное вливание лекарственных средств. Если наблюдается нормализация температуры тела и показателей лейкоцитов в плазме крови, спустя сутки пациента переводят на пероральный прием антибиотика, использование которого прекращают спустя 5-7 дней.
Существует ли лучший антибиотик?
Не существует такого понятия как лучший антибиотик от пневмонии. Все зависит от формы болезни, ее возбудителя, результатов бактериологических исследований мокроты, индивидуальных особенностей организма пациента.
Ознакомившись с информацией о том, какими антибиотиками лечат пневмонию рекомендовано воздерживаться от самостоятельно их применения. При первых признаках заболевания следует обращаться за помощью к квалифицированным медицинским работникам. Самолечение грозит отсутствием должного эффекта с последующим развитием серьезных осложнений и летальным исходом.
Лечение пневмонии дома и в стационаре
Источник: https://pneumoniae.net/antibiotiki-pri-pnevmonii/