Признаки астмы у детей – бронхиальной, первые, кашлевая форма, у грудных детей, комаровский
Бронхиальной астмой называют заболевание дыхательных путей, которое характеризуется длительными активными процессами воспалительного характера в бронхах.
По данным статистики этой болезни подвержено 4-10% детей, а мальчики болеют чаще девочек.
Медицина выделяет целый ряд причин, которые сопутствуют развитию бронхиальной астмы у детей.
- наследственность. На сегодняшний день доказано, что бронхиальная астма может передаваться по наследству, хоть механизм передачи до сих пор и не ясен до конца. Если у родителей ребенка или близких родственников была или есть бронхиальная астма, то риск ее развития у детей значительно повышается;
- перенесенные вирусные заболевания. Частые вирусные инфекции типа гриппа, ОРВИ воздействуют на структуру бронхиального дерева, внося в нее непоправимые изменения. Из-за этих структурных изменений чувствительность бронхов к раздражению возрастает, из-за чего развивается бронхообструкция;
- аллергия. Значительную роль в механизме развития астмы у детей играют аллергические реакции, повышающие способность бронхов реагировать на раздражающее воздействие;
- физические нагрузки. В медицине существует такое понятие, как астма напряжения. Это приступы, которые развиваются в ответ на сильную физическую нагрузку. К астме этого типа также можно отнести реакцию на воздействие низких температур или неблагополучной атмосферы в кругу семьи;
- экология. Астма может быть результатом неблагоприятной экологической обстановки, которая существенно снижает сопротивляемость организма и функциональность его иммунной системы;
- лекарства. Часто у детей развивается так называемая «аспириновая астма», которая характеризуется приступами бронхообструкции в ответ на использование препаратов с содержанием аспирина. Стоит отметить, что дело здесь не в аллергической реакции, а в способности аспирина провоцировать выброс некоторых биологически-активных веществ, которые заставляют бронхи сужаться.
Стадии развития
Стадий прогрессирования бронхиальной астмы всего три.
- первая стадия. На первой стадии приступы характеризуются длительностью течения. Врач, прослушивая детские легкие, улавливает сухие хрипы;
- вторая стадия. Признаком второй стадии бронхиальной астмы является картина «немого легкого». Это объясняется тем, что ствол бронхов закупоривается мокротой или предельно сужается, а хрипы исчезают. «Немое легкое» может наблюдаться не по всей поверхности, а только в некоторых частях органа;
- третья стадия. Стадия, близкая к коматозному состоянию. Начинается все с развития неадекватности, спутанности сознания. По мере прогрессирования приступа ребенок впадает в кому, которая без надлежащего лечения приведет к остановке сердца.
Первые признаки астмы у детей
Первые признаки астмы у детей чаще всего проявляются в возрасте 2,5-3 лет.
О развитии этой патологии могут свидетельствовать:
- хорошо слышимые даже на расстоянии хрипы, характеризующиеся как сухие и свистящие;
- капризность, плаксивость;
- ухудшения со стороны сна, недосып;
- кашель сухого характера;
- вязкая слизистая мокрота, носящая образное название стекловидной;
- выдох в 1,5-2 раза короче вдоха;
Астматический приступ на ранней стадии развития может сопровождаться сыпью, зудом, насморком. Более старшие дети могут охарактеризовать свое состояние, как «что-то давит в области груди, не давая вдохнуть полностью».
Видео: Как лечить
Как проявляется кашлевая форма
У детей часто развивается так называемая кашлевая форма астмы.
Характерным проявлением подобной астмы является полное отсутствие каких-либо характерный симптомов, за исключением кашля.
Продолжительность подобного явления может превышать несколько месяцев.
Еще одно важное исследование, помогающее дифференцировать эти два заболевания – дыхательная проба с использованием препаратов, способных снимать бронхоспазм.
При бронхите проба будет отрицательной, действие препарата с бронхорасширяющимися свойствами не будет проявляться, а значит, показатели функциональной пробы останутся неизменными.
В случае с кашлевой формой произойдет улучшение показателей функциональной пробы, так как используемый препарат расширит легочные ходы.
Кашлевую форму бронхиальной астмы необходимо лечить в соответствии с врачебными показаниями, так как эта форма может легко перетечь в обычную астму, которая лечится сложнее и дольше.
Особенности проявления аллергической формы
Основной особенностью, характеризующей развитие приступа бронхиальной астмы аллергического характера, является предварительный контакт с аллергенами.
При этом явных отличий в симптоматике не будет.
Из-за этого выделяется еще одна характерная особенность: приступы аллергической астмы развиваются быстро.
Достаточно контакта с аллергеном в несколько минут, чтобы начался полноценный приступ.
Как распознать приступ
Приступ бронхиальной астмы характеризуется рядом характерных симптомов:
- трудности с актом дыхания;
- приступообразный кашель, усиливающийся в ночное или утреннее время, не уменьшающийся при использовании средств от кашля;
- хрипы свистящего характера, которые можно услышать даже на отдалении от больного с приступом;
- жалобы на тяжесть в области груди, сдавление, невозможность вздохнуть полной грудью;
- недостаток воздуха.
Еще одной характерной особенностью, сопровождающей острый приступ является беспокойство больного и чувство страха, которые только усугубляют ситуацию.
Существуют ли скрытые симптомы
Астма на совсем ранних стадиях распознается затруднительно, для подозрения на развитие приступа должны проявиться такие симптомы, как кашель, трудности с дыханием, хрипы.
Часто скрытым симптомом заболевания астмой являются частые инфекционные поражения дыхательных путей.
Скрытый приступ астмы, который не сопровождается развитием традиционных симптомов, можно определить только при проведении функциональных дыхательных проб с использованием лекарственных препаратов группы β-адреномиметиков, которые могут расслабить мускулатуру.
Что происходит в организме между приступами
Между приступами астмы человек способен вести полноценную жизнь. В это время система бронхиального дерева не забита выделяющейся мокротой, отсутствует спазматическое сужение бронхов из-за гладкой мускулатуры, нет отека слизистой.
В период между приступами человек может спокойно дышать, а процесс прохождения воздуха в бронхи ничем не затруднен.
Стоит помнить и про процесс сенсибилизации у человека, страдающего аллергической формой.
Значит это тот факт, что несмотря на отсутствие воздействия аллергена антитела продолжают циркулировать в крови, а значит контакт снова приведет к аллергической реакции и развитию приступа.
Нюансы течения болезни в разном возрасте
Течение болезни может изменяться с возрастом, а также отличается у разных возрастных групп детей:
- груднички. Признаки астмы у грудных детей – это сыпь на коже, небольшое количество сухих хрипов, насморк, чихание. Не всегда, но в некоторых случаях можно отметить увеличение размера миндалин у детей до года жизни.
О наличии данной болезни свидетельствует и изменение поведения:
- излишняя капризность;
- раздражительность;
- невозможность уложить ребенка спать;
- вредких случаях наблюдаются запоры или поносы.
Для грудных детей характерно развитие приступов без объективных причин и такое же резкое угасание симптомов без проведения терапии. При этом в период между приступами ребенок весел, здоров, а родители не замечают отклонений в его поведении.
- дошкольники. У детей младшего возраста, которые еще не ходят в школу, также можно легко пропустить астму, как заболевание. Часто в этот период патология проявляется только небольшими приступами нарушения дыхания во время сна.
Характерный симптом для детей дошкольного возраста – кашель во сне.
При этом сам ребенок кашель не замечает и даже не просыпается из-за его приступов, но об этом могут упоминать воспитатели детского сада.
Дети дошкольного возраста не всегда могут сказать, что их беспокоит, поэтому родители должны сами обратить внимание, если ребенок кашляет или тяжело дышит после активных физических упражнений.
- школьники. Диагностика астмы у школьников протекает проще, так как они в состоянии сказать, что их беспокоит. Ребенок может жаловаться на характерное чувство сдавления в груди и неспособность совершать физические нагрузки.
Как и у дошкольников, у школьников кашель может проявляться по ночам или в период активной нагрузки физического характера, что тоже является симптомом астмы.
Это вынужденное «подвешенное» положение позволяет определить приступ астмы.
Профилактика
Существует ряд мер профилактики, которые помогают предотвратить развитие приступов у детей:
- заменить одеяло и подушку ребенка на гипоаллергенные;
- при уборке квартиры отдавать предпочтение влажному методу или пылесосу, подметать на сухую как можно реже;
- использовать гипоаллергенную бытовую химию и средства гигиены;
- следить за питанием, исключая продукты, на которые у ребенка аллергия, снижая потребление жареного, солного, острого;
- с аккуратностью прибегать к физическим нагрузкам, допускается занятие ЛФК, но тяжелые нагрузки необходимо исключить;
- ограничить пребывание ребенка на морозе или в слишком душных помещениях;
- информировать учителей, работников детского сада о заболевании;
- оградить ребенка от эмоциональных встрясок.
Что делать
Действия родителей при наличии у ребенка бронхиальной астмы должны быть направлены на предотвращение развития приступов или их устранение, если предотвратить приступ не удалось.
Терапия строится на использовании после консультации с врачом бронхорасширяющих препаратов длительного действия.
В основном в основе их действия лежит аналог естественного гормона преднизолон или его производные.
Необходимо информировать взрослых, работающих с ребенком, о его заболевании.
Это поможет учителям или воспитателям сориентироваться, если возникнет экстренная ситуация.
Также учитель физкультуры, например, сможет оптимально рассчитать нагрузку, чтобы не спровоцировать приступ.
Многие родители полагают, что астма – это запрет на физическую активность. Это мнение ошибочно.
Другое дело, что к нагрузкам стоит относиться внимательно и не переутомлять ребенка, чтобы не спровоцировать у него приступ.
Советы доктора Комаровского
В качестве постоянной профилактики приступов необходимо использовать топические стероиды – это лекарственные препараты гормонального характера, которые почти не попадают в кровь, но эффективно снимают признаки воспаления при местном применении.
Также существует ряд препаратов, направленный на немедленное устранение приступа – препараты экстренной помощи, которые не являются гормональными и не используются для постоянного лечения заболевания.
Доктор Комаровский советует родителям пользоваться рекомендациями ВОЗ по снятию приступа у ребенка.
Они следующие:
- в небулайзер для вдыхания лекарств вводится 2-4 дозы препараты и дается подышать ребенку;
- процедура повторяется каждые 10 минут;
- если в течение часа облегчение приступа не наступает, то необходима госпитализация.
Передозировки препарата в таком случае можно не опасаться, так как препараты для лечения бронхиальной астмы имеют высокие пороги для развития этого явления.
По советам Комаровского строго запрещены к использованию во время приступа:
- препараты с седативными эффектами, так как они уменьшают глубину дыхания;
- муколитические препараты, так как они увеличивают количество мокроты;
- антибиотики;
- физиотерапия.
При детском диагнозе «бронхиальная астма» нельзя заниматься самолечением.
Лучше обратиться к врачу, который подберет адекватную терапию и обеспечит ребенку возможность или загнать болезнь в состояние ремиссии, или снизить количество приступов.
Источник: http://allergycentr.ru/priznaki-astmy-u-detej.html
Этапы развития бронхиальной астмы
Биологические дефекты у практически здоровых людей
Этот этап характеризуется тем, что у еще практически здоровых людей нет никаких клинических признаков бронхиальной астмы, но имеются определенные биологические дефекты, которые в определенной мере предрасполагают к развитию в дальнейшем бронхиальной астмы.
Согласно Г. Б.
Федосееву (1996), под биологическими дефектами следует понимать «не проявляющиеся клинически нарушения функционирования различных органов и систем на субклеточном, клеточном, органном и организменном уровнях, которые выявляются у практически здоровых людей при применении различных нагрузочных тестов, а на клеточном и субклеточном уровнях – путем специальных лабораторных исследований».
Как правило, речь идет о повышенной чувствительности и реактивности бронхов по отношению к различным бронхосуживающим веществам, физической нагрузке, холодному воздуху. Указанные изменения могут сочетаться с нарушениями функционального состояния эндокринной, иммунной и нервной систем, которые не проявляются клинически, но выявляются с помощью специальных методик.
В ряде случаев обнаруживаются биологические дефекты и нарушения в системе общего и местного иммунитета; в системе «быстрого реагирования» (тучные клетки, макрофаги, эозинофилы, тромбоциты); мукоцилиарного клиренса; метаболизма арахидоновой кислоты. В частности установлено, что у практически здоровых людей с гиперреактивностью бронхов в бронхоальвеолярном лаваже определяется большое количество эозинофилов.
Состояние предастмы
Предастма – это не самостоятельная нозологическая форма, а комплекс признаков, указывающих на реальную угрозу развития клинически выраженной бронхиальной астмы. Предастма предшествует возникновению бронхиальной астмы у 20-40% больных.
Состояние предастмы характеризуется наличием острых, рецидивирующих или хронических неспецифических заболеваний бронхов и легких с явлениями обратимой обструкции бронхов в сочетании с одним или двумя из следующих признаков:
- наследственная предрасположенность к аллергическим заболеваниям и бронхиальной астмы; (у 38% лиц с предастмой кровные родственники страдают аллергическими заболеваниями);
- наличие внелегочных проявлений аллергии (вазомоторный ринит, крапивница, нейродермит, вазомоторный отек Квинке, мигрень);
- эозинофилия крови и/или большое количество эозинофилов в мокроте.
Клинически выраженная бронхиальная астма
Этот этап бронхиальной астмы протекает с типичными приступами удушья или без них, в виде своеобразных эквивалентов приступов (пароксизмальный кашель, особенно ночью, дыхательный дискомфорт); особенно важно, если они сочетаются с внелегочными признаками аллергии.
Клинико-патогенетические варианты бронхиальной астмы
Клиника и диагностика клинико-патогенетических вариантов бронхиальной астмы изложены далее. Выделение этих вариантов весьма целесообразно, так как позволяет назначать индивидуальное лечение и проводить профилактику заболевания.
Клинико-патогенетические варианты бронхиальной астмы в классификации Г. Б. Федосеева можно распределить по рубрикам (блокам) МКБ-10. Так, атопическая астма может быть отнесена к блоку 45.
0 – аллергическая астма; все остальные клинико-патогенетические варианты – к блоку 45.1 – неаллергическая астма; сочетание клинико-патогенетических вариантов – к блоку 45.
8 – смешанная астма; при невозможности четко установить клинико-патогенетический вариант используется блок 45.9 – неуточненная астма.
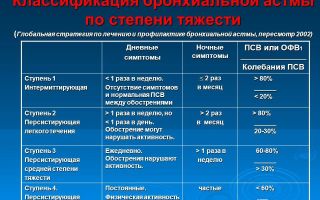
Степени тяжести бронхиальной астмы
Г. Б. Федосеев описывает степени тяжести бронхиальной астмы следующим образом.
- Легкая – обострения не чаще 2 раз в год, купирование симптомов не требует парентерального введения лекарств. В фазу ремиссии возможны кратковременные затруднения дыхания не чаще 2 раз в неделю, ночные симптомы не чаще 2 раз в месяц. Максимально достигаемые уровни ПСВ, ОФВ1 более 80%, суточная изменчивость менее 20%.
- Средней тяжести – обострение 3-5 раз в год, возможны астматические состояния, купирование симптомов обострения требует парентерального введения препаратов, в том числе (иногда) глюкокортикоидных препаратов. В фазу ремиссии возможны затруднения дыхания чаще 2 раз в неделю, ночные симптомы чаще 2 раз в месяц. Максимально достижимые уровни ПСВ, ОФВ1 60-80%, суточная изменчивость 20-30%.
- Тяжелая – непрерывно рецидивирующее течение, астматические состояния, для купирования симптомов обострения требуется парентеральное введение лекарств. Нередко необходима постоянная глюкокортикоидная (ингаляционная или пероральная) терапия. Максимально достижимые уровни ПСВ, ОФВ1 менее 60%, суточная изменчивость более 30%.
Как видно, степени тяжести бронхиальной астмы в изложении Г. Б. Федосеева значительно отличаются от предложенных в докладе «Бронхиальная астма. Глобальная стратегия».
Следует заметить, что практическому врачу нужно пользоваться в настоящее время, конечно, современными критериями степени тяжести, потому что на них рекомендовано сейчас ориентироваться при лечении больных бронхиальной астмой (принят ступенчатый подход к лечению, т.е. объем терапии должен повышаться при увеличении степени тяжести болезни).
Фазы течения бронхиальной астмы
Фаза обострения – характеризуется появлением или учащением приступов удушья или других проявлений дыхательного дискомфорта (при бесприступном течении заболевания). Приступы возникают несколько раз в день, хуже купируются привычными для больного средствами. При выраженном обострении заболевания возможно развитие астматического статуса.
Фаза нестабильной ремиссии – переходное состояние от фазы обострения к фазе ремиссии. Это своего рода промежуточный этап течения заболевания, когда симптомы обострения значительно уменьшились, но не исчезли полностью.
Фаза ремиссии – во время этой фазы симптомы болезни исчезают полностью.
Фаза стабильной ремиссии – характеризуется длительным (более 2 лет) отсутствием проявлений болезни.
Осложнения бронхиальной астмы
Перечисляются все осложнения бронхиальной астмы (легочные, внелегочные), что имеет огромное значение для оценки степени тяжести заболевания, выбора программы лечения, оценки трудоспособности больных.
Заканчивая обсуждение этого раздела, хотелось бы заметить, что в настоящее время не существует единой классификации бронхиальной астмы, которая отразила бы все важнейшие аспекты (этиологию, особенности клинического течения, клинико-патогенетические формы, фазы, осложнения).
Так, МКБ-10 отражает лишь этиологические формы бронхиальной астмы, в докладе «Бронхиальная астма. Глобальная стратегия» – заболевание классифицируется лишь по степеням тяжести. В то же время отсутствуют привычные для практического врача разделы фазы заболевания, его осложнения.
Источник: https://ilive.com.ua/health/etapy-razvitiya-bronhialnoy-astmy_87409i15943.html
Бронхиальная Астма у Детей: Что Необходимо Знать?
Бронхиальная астма — заболевание хронического характера, при котором воспаляются дыхательные пути и изменяется реактивность бронхов.
Наиболее часто бронхиальная астма встречается у детей, которые в большей степени подвержены влиянию аллергических раздражителей.
Когда бить тревогу?
Бронхиальную астму у детей достаточно сложно диагностировать на начальных стадиях. Процесс развития длительный и проходит в несколько этапов. В начале ребенка могу беспокоить аллергические проявления на коже в виде атопического дерматита.
Он плохо поддается лечению, поэтому важно соблюдать диету и сделать место проживания гипоаллергенным. Следующий этап — появление обструктивных бронхитов.
Это не признак астмы, но если они повторяются регулярно, то могут спровоцировать более тяжелые последствия.
Клинические признаки бронхиальной астмы: ухудшение дыхания, что связанно с выделяющейся слизью и спазмами в бронхах. Вот почему астматики страдают затрудненным дыханием.
Заподозрить заболевание можно, если:
- Ребенок постоянно кашляет по ночам или под утро. Кашель сухой и не сопровождается повышением температуры, не переходит в мокроту.
- Затрудненность дыхания возникает при контакте с домашними питомцами, лекарственными препаратами, пыльцой и другими аллергенами.
Приступы могут пройти самостоятельно или после использования лекарств. Тяжесть заболевания определяется количеством, частотой, длительностью и временем появления этих признаков.
1. Легкая эпизодическая степень
Приступы у детей возникают один раз в неделю или реже, в ночное время — не чаще 2 раз в месяц. По времени они короткие и не мешают в повседневной жизни.
2. Легкая регулярная степень
Приступы могут происходить от одного раза в день до одного раза в неделю, в ночное время — чаще 2 раз в месяц. Обострение заболевания мешает вести привычный образ жизни: уменьшает физическую активность детей, прерывает сон.
3. Средняя степень
Приступы происходят с регулярностью в 1-2 дня, ночью — чаще 1 раза в неделю. Обострения существенно ухудшают жизнь человека.
4. Тяжелая степень
Приступы беспокоят ребенка-астматика каждый день. В ночное время — с периодичностью один раз в несколько дней, резко ограничивая физическую активность и мешая полноценному отдыху во время сна.
Определение степени позволяет определить какое количество лекарств и в каких дозах необходимо принимать больному. Степень тяжести заболевания может изменяться в зависимости от возраста и даже времени года, поэтому важно регулярно посещать лечащего врача.
Что может вызвать приступ?
Обострение болезни у ребенка могут спровоцировать различные факторы, которые называются астматическими триггерами (аллергенами). Рассмотрим наиболее часто встречающиеся аллергены и способы уменьшения их влияния.
Домашняя и книжная пыль
В идеале следует ежедневно делать влажную уборку помещения, чтобы свести к минимуму действие этих факторов. Также не стоит захламлять детскую комнату лишними вещами, ставить мягкую мебель, постараться свести к минимуму количество мягких игрушек. Не стоит стелить ковры или располагать там библиотеку.
- ПыльцаДля уменьшения количества приступов, следует ограничить прогулки в пик цветения растений, не ставить в детскую комнату букеты цветов.
- Перхоть и частички кожи домашних питомцевЕсли в доме живет кошка или собака, не стоит пускать ее в детскую комнату, особенно на ночь. Для уменьшения количества приступов важно уменьшить контакты между животным и ребенком, избегать перьевых подушек и перин.
- Некоторые компоненты пищиНаиболее часто триггерами астмы являются: рыба, орехи, мед, шоколад, яйца, цитрусовые, клубника, красные овощи и фрукты, курица. Следует придерживаться гипоаллергенной диеты с исключением тех продуктов, которые провоцируют обострение. Для каждого больного этот набор индивидуален, в связи с этим рекомендуется сделать аллергопробы либо пробовать продукты в малых порциях и отслеживать реакцию организма, чтобы знать точно от чего нужно отказаться.
- Ароматические отдушкиДаже детские шампуни и мыло содержат разнообразные ароматизаторы и парфюмерию, не говоря уже о чистящих и моющих средствах, которые пагубно влияет на развитие астмы, вызывая воспаление в бронхах. Переход на средства без отдушки поможет снизить количество проявлений заболевания.
- У подавляющего большинства детей (более 90% случаев) диагностируется форма астмы, которую сопровождают аллергические проявления: экзема, крапивница, аллергия. Все они связаны между собой и отражают сбой в иммунной системе организма. Кроме того, такая астма имеет тенденцию переходить в смешанную, инфекционно-аллергическую форму, поэтому следует проконсультироваться у терапевта, чтобы выявить этот переход на ранних стадиях.
Кроме того, существуют неаллергические триггеры, способствующие развитию заболевания. К ним относятся:
- Инфекционные заболеванияСтарайтесь, чтобы ребенок как можно реже болел ОРВИ, ОРЗ или гриппом, эти заболевания увеличивают реактивность бронхов, что провоцирует обострение заболевания. Профилактические меры (массаж, закаливание, физические упражнения, сезонные прививки от гриппа) помогут избежать заражения или свести на нет их вредное воздействие.
- Нервно-психические травмыОчень важно окружить ребенка вниманием и заботой, оградить от нежелательных стрессов. Малыши чутко реагируют на изменение настроения родителей, поэтому постарайтесь всегда быть в приподнятом настроении. Тогда ваши позитив и уверенность придадут ребенку дополнительную веру в собственные силы.
- Перепады температур и изменение влажностиПостарайтесь сократить количество и время прогулок с ребенком в зимние морозы. Холодный воздух, повышенная влажность или чрезмерная сухость воздуха вызывают спазм бронхов, что провоцирует приступы кашля и удушья. Смягчить действие низких температур можно прикрыв нос шарфом или варежкой. Однако дышать так долго нельзя, так как в такой «защите» накапливается влага.
- Так же развитию астмы способствует плохая экология и прочие факторы, не являющиеся аллергенами.
Лечение бронхиальной астмы у ребенка
Лечение бронхиальной астмы ни в коем случае нельзя начинать бесконтрольно, без врачебного осмотра. Только после обязательного тщательного обследования врач назначает необходимые препараты, рекомендует фитотерапию и разрешает те или иные физические упражнения.
Что предлагает современная медицина?
Современная фармакология предлагает большое количество лекарств, используемых для лечения детей-астматиков. Все они делятся на 2 группы:
- Средства для быстрого купирования приступа. Их действие основано на бронхорасширяющем эффекте. Ингаляторы, содержащие сальбутамол, венталин, беротек, применяются в детской практике. Эти средства являются препаратами «экстренной помощи» и всегда должны быть под рукой. Обязательно приучите ребенка брать с собой ингалятор, куда бы он ни пошел.
- Профилактические (базовые) средства. Сюда относятся кортикостероиды, антилейкотриеновые препараты, бронхорасширяющие препараты длительного действия. Применяются для лечения тяжелой степени астмы у детей. В особых случаях, используются биологические препараты.
Иногда для лечения еще применяют теофиллины, однако делают это очень осторожно из-за риска побочных эффектов, часто встречающихся у детей. А лечение кромонами (негормональными препаратами) показало себя как не достаточно эффективное, к тому же неприятный вкус вызывал отторжение у малышей.
Родителям важно понимать, что, если ребенок принимает кортикостероиды или антилейкотриеновые препараты, то они уменьшают воспалительный процесс в организме. Бронхорасширяющие препараты быстро снимают симптомы, расширяя дыхательные пути, но не лечат воспаление. Их можно применять только одновременно с противовоспалительными препаратами.
Важно подчеркнуть следующее: иногда врачи назначают антибиотики для лечения обострения. Эта группа препаратов не может быть использована для лечения астмы. Даже если при кашле у ребенка выделяется желтоватая мокрота, цвет ее связан с увеличенным количеством клеток воспаления – эозинофилов, а не с образованием гноя.
Чем может помочь нетрадиционная медицина?
В дополнение к лекарственным препаратам, иногда используются народные методы лечения. Народная медицина помогает увеличить промежуток между приступами, сократить развитие побочных эффектов от приема медикаментов и облегчить состояние ребенка.
Часто при кашле и одышке рекомендуют лекарственные сборы мать-и-мачехи обыкновенной, крапивы двудомной, багульника болотного, девясила высокого, солодки голой, которые разжижают мокроту и обладают отхаркивающим действием. Антиаллергическим действием обладает зверобой, который дети пьют с удовольствием, так как он имеет нейтральный вкус.
Известны случаи излечения бронхиальной астмы у детей при помощи имбиря. Его настойку дают через каждые два дня, а перед сном делают ножные ванны. Во время лечения имбирем нельзя переохлаждать малыша.
В микродозах полезно проводить ароматерапию с маслом лаванды, тимьяна или чайного дерева.
Иногда под влиянием стресса, у ребенка возникают астматические симптомы или учащаются приступы заболевания. Дыхательные упражнения, используемые в йоге, помогают держать дыхание под контролем и избавиться от негативных переживаний. Йога подходит для детей практически любого возраста.
Для лечения астмы иногда используют иглорефлексотерапию, санитарно-курортное лечение, дыхательную гимнастику (по методике Стрельниковой А. Н., Бутейко В. К. и др.), однако эти рекомендации должны подбираться индивидуально, с большой осторожностью, так как их действие научно не доказано.
Что делать, если у ребенка приступ?
При занятиях спортом приступы могут развиться через 10-15 минут после их начала. Ребенок в это время испытывает сильную слабость, иногда бывает беспокойным, возбужденным, часто его мучает сухой прерывистый кашель. Усиливается потоотделение, учащается пульс и сердцебиение.
- 1. Не поддавайтесь панике, оставайтесь спокойным и рассудительным, так как от ваших своевременных действий зависит жизнь и здоровье ребенка. Крайне важно дать больному лекарство (обычно в ингаляторе) и усадить. Если сидя астматику становится хуже, то поискать другое положение. Укладывать крайне не желательно, так как это еще больше затруднит дыхание.
- 2. Дать теплой воды. Вода очищает легкие от мокроты, иногда даже прием жидкости может снять приступ.
- 3. Если эти действия не улучшают состояние больного, немедленно вызывайте «скорую помощь».
Спорт: за или против?
Одним из распространенных мифов о бронхиальной астме является утверждение, что дети-астматики не могу заниматься спортом.
Это не имеет ничего общего с действительностью, и примером тому служат многочисленные профессиональные спортсмены астматики: Дэвид Бекхем, бегун Пол Редклифф, пловчиха Ребекка Адлинготон и другие спортивные звезды.
Занятия спортом не только полезны, они необходимы для укрепления легких и правильного их функционирования. Это у взрослых астму принято считать неизлечимым заболеванием, в то время как дети могут успешно «перерасти» заболевание.
Из всех видов спорта, нужно выделить плавание как идеальный комплекс физических упражнений. Плавать очень полезно потому, что в это время ребенок дышит насыщенным, чистым воздухом. Обязательным условием является не хлорированная вода. Если дезинфекцию нельзя провести при помощи брома, серебра или меди, то тогда лучше предпочесть бассейн с морской водой.
Правила, при занятиях спортом:
1) наличие противоастматического препарата или ингалятора;
2) пить воду до тренировки и после;
3) начинать занятия спортом после приема лекарств;
4) хорошо размяться перед основной тренировкой;
5) не делать резких движений, избегать чрезмерных нагрузок.
Несмотря на устрашающие симптомы заболевания, не следует впадать в депрессию. Астма не причиняет вред легким и крайне редко приводит к смертельным исходам, особенно в настоящее время, когда существует обширный список лекарственных средств.
Обеспечить ребенку-астматику полноценную жизнь — важная задача родителей. Чтобы справиться с ней не стоит поддаваться унынию или впадать в мрачное настроение, ведь состояние родителей передается детям.
Следуя назначенного плана лечения и не забывая о своевременных визитах к врачу, можно взять проявления болезни под контроль.
Ольга Новикова
Ольга — молодой журналист, с большим интересом к медицине в целом и гомеопатии в частности. Ольга закончила Брянский государственный университет имени академика И. Г. Петровского и сейчас ведет новостные разделы в нескольких местных медицинских газетах.
Источник: http://www.gomeo-patiya.ru/statji/43/bronhialnaya-astma-u-detej-chto-neobhodimo-znat.html
Бронхиальная астма у детей: признаки и симптомы
Бронхиальная астма у детей представляет не меньшую опасность, чем любое инфекционное заболевание. Поэтому так важно сделать все возможное, чтобы защитить малыша от ее развития. В этом должен принимать активное участие не только врач, но и родители.
В последние десятилетия аллергия проявляется у все большего количества людей. С каждым годом появляются новые красители, ароматизаторы и загустители, которые добавляются в различные продукты питания и накапливаются организме, поэтому не удивительно, что новорожденные уже имеют склонность к аллергии. Это явление стало обыденным.
За прошедшие годы аллергия активно развивалась и видоизменялась. Детям часто ставят самые различные диагнозы, начиная с аллергического ринита и заканчивая бронхиальной астмой.
Последняя требует особого внимания специалистов, поскольку часто сопровождается тяжелыми для детского организма симптомами.
Наиболее серьезным из них является затрудненное дыхание, вызванное спазмами мускулатуры бронхов.
Причины бронхиальной астмы у детей
Специалисты выделяют ряд причин, которые провоцируют у детей развитие бронхиальной астмы:
- Генетическая предрасположенность. За последние годы увеличился процент детей со склонностью к проявлению аллергических реакций. В тех семьях, где оба родителя страдают бронхиальной астмой, особенно высок риск, что подобный диагноз будет поставлен и их ребенку. Но не только бронхиальная астма у родителей создает благоприятную почву для ее развития у детей. Этому могут способствовать и другие аллергические проявления, которые возникали у родителей раньше, даже если это было в детстве. Если у близких родственников в свое время проявлялись аллергические реакции, то это может указать на то, что они были и у родителей ребенка, просто они могут плохо помнить свое детство.
- Неблагоприятная экологическая ситуация. Окружающая среда сегодня совсем не та, что была несколько десятилетий назад. С каждым годом в ней происходят все более негативные изменения. Значительное влияние на это оказывает и постоянное увеличение количества промышленных предприятий. Природа же не может противостоять человеку. Зеленые массивы не возобновляются. В результате в легкие человека поступает воздух, содержащий множество вредных веществ, являющихся продуктами деятельности заводов и фабрик. Именно их присутствие в нашем организме и вызывает аллергическую реакцию. Под влиянием этого фактора может развиться бронхиальная астма. Наибольшему риску подвергаются дети, проживающие в мегаполисах. В крупных городах поддержанию неблагоприятной экологической ситуации способствуют не только промышленные предприятия, но и автомобили, количество которых порой превосходит все разумные пределы. Дети день за днем вдыхают смог, копоть, угарный газ, что делает их организм предрасположенным к аллергическим проявлениям.
- Повышенный уровень концентрации аллергенов в воздухе. Стремительное увеличение количества промышленных предприятий не могло не сказаться на состоянии окружающей среды , в которой более, чем достаточно содержится различных аллергенов. К сожалению, производители мало уделяют внимания этому моменту, так как их беспокоит, чтобы их продукт выглядел привлекательно для потребителя. Многие компании не боятся использовать различные ароматизаторы, консерванты и красители. Ходить за примером далеко не нужно — достаточно зайти в первый попавшийся магазин и взять с полки самый обычный продукт, который покупают большинство наших потребителей. После ознакомления с его составом станет ясно, что в нем содержится множество разнообразных добавок в виде разных глутаматов и бензоатов. Родители, употребляя эти вредные продукты, не только вредят своему организму, но и организму малыша. Поэтому часто даже у грудного ребенка в первые дни жизни начинается аллергия, признаки которой не могут купировать самые современные лекарственные препараты.
- Курение. Воздух, которым мы дышим, содержит множество разнообразных аллергенов, а самым сильным из них является сигаретный дым. Любой врач может подтвердить, что курение очень вредно будущим мамам, поскольку это может навредить ребенку. Одним из отрицательных последствий этой вредной привычки может стать появление аллергической реакции. Но часто родители не могут ничего с собой поделать и продолжают курить даже после рождения малыша. Для этого они специально выходят на балкон, считая, что так защищают ребенка от вредного воздействия табачного дыма. В действительности эта мера не способна обеспечить стопроцентную защиту. Сигаретный дым в любом случае впитывается в одежду и кожу курящего человека.
- Постоянная аллергическая настроенность детского организма. Поскольку у детей иммунная система остается слабой, они на определенном этапе жизни страдают аллергическими реакциями. Но это не означает, что у каждого ребенка через какое-то время появится бронхиальная астма. Всем родителям нужно быть очень внимательным к своим детям в возрасте до 5 лет, так как именно в это время может начаться развитие астмы. Если ограничить взаимодействие ребенка с аллергенами, то со временем организму удастся победить эту склонность, после чего он сможет спокойно развиваться даже в аллергенной среде. Если же мало уделять этому внимания и не принять должных мер, то со временем детский организм начнет вырабатывать особые клетки, вызывающие аллергию, а это повышает шансы обнаружить симптомы астмы у ребенка.
Симптомы бронхиальной астмы
Если диагностирована бронхиальная астма у детей, симптомы и лечение определяет только врач. Течение заболевания отличается сложностью и продолжительностью. Поэтому взрослые должны знать, как проявляется эта болезнь. На начальной стадии симптомы астмы ограничиваются кожной аллергией, проявляющейся в виде атопического дерматита.
Лечение этого заболевания является крайне сложным, тем более, если родители не уделяют особого внимания тому, чтобы защитить своего малыша от контактирования с аллергенами, которые могут быть в пище, воздухе, бытовой химии. Со временем детский организм перестраивается и находит в себе силы, чтобы справиться с атопическим дерматитом.
Вместе с ним мутирует и заболевание, в результате чего оно начинает проявлять себя в виде обструктивных бронхитов.
Развитие обструктивных бронхитов не менее опасно, чем сама бронхиальная астма у детей. Симптомы и лечение патологии в каждом случае будут различны. Следует знать, что регулярное их появление ослабляет детский организм, вызывая серьезные нарушения в работе органов и систем.
Развитие аллергических реакций в организме человека обусловлено деятельностью особых клеток — эозинофилов. В них содержатся специальные вещества, которые в момент высвобождения провоцируют аллергическую реакцию. Подобным образом наш организм реагирует на раздражители, пытаясь ограничить распространение аллергена.
Существует множество причин, из-за которых может возникнуть бронхиальная астма у детей (симптомы не всегда могут служить основанием для постановки диагноза):
- неправильное питание;
- частые контакты с домашними животными;
- повышенная физическая нагрузка;
- резкие температурные колебания окружающей среды.
Важно помнить, что первые признаки астмы не всегда можно определить в домашних условиях. Нередко бронхиальная астма у ребенка проявляется в тот момент, когда зимой, покидая теплый подъезд, он сталкивается с холодным уличным воздухом. В целях предупреждения приступа перед выходом на улицу таким детям приходится принимать Сальбутамол.
Обследование ребенка при подозрении на бронхиальную астму
Своевременное выявление заболевания является ключевым фактором, от которого зависит, насколько успешным будет лечение астмы .Диагностикой бронхиальной астмы у детей занимается специалист-аллерголог.
Для постановки точного диагноза специалист не только учитывает признаки бронхиальной астмы. Ребенку может потребоваться пройти тесты на обнаружение аллергенов, способность поддерживать аллергическую настроенность организма.
Одним из самых распространенных методов диагностики является спирография, с помощью которой можно установить наличие обструкции в легких и ее уровень.
Лечение бронхиальной астмы у детей
Выбор методики лечения зависит от текущего состояния больного. Лечение бронхиальной астмы может проводиться в одном из двух направлений:
- поддерживающая терапия;
- купирование приступов.
Поддерживающая терапия
В этом случае принимаются меры по предупреждению рецидивов и улучшению состояния пациента. Ребенок, которому был поставлен диагноз бронхиальная астма, уже не может жить полноценной жизнью, так как приступ может возникнуть в любой момент.
Но существенно повлиять на эту ситуацию можно при правильном выборе поддерживающей терапии, которая может помочь изменить характер протекания заболевания. Если лечить бронхиальную астму с соблюдением рекомендаций врача, то скоро количество приступов уменьшается, это дает возможность ребенку ходить в школу.
При этом правильно подобранные препараты дают гарантию, что у ребенка не возникнет внезапный приступ бронхиальной астмы.
При поддерживающей терапии назначают ингаляционные глюкокортикостероиды в малой дозе и В2-агонисты. Указанные компоненты часто объединены в одном лекарственном препарате.
Их одновременный прием рекомендован из-за способности усиливать действие друг друга.
Эта особенность позволила уменьшить дозы препаратов, поэтому даже при длительном лечении существенно понижается риск возникновения побочных реакций.
Дело в том, что определить ее можно не сразу, а в процессе наблюдения за состоянием пациента. Причины бронхиальной астмы могут быть различными, а это усложняет расчет правильной концентрации лекарства.
После определения оптимальной дозы препарата ребенок должен его принимать на протяжении длительного времени.
Обычно уже через полгода такого лечения полностью исчезают основные симптомы бронхиальной астмы, что дает основание для снижения дозы лекарственных веществ. Иногда такое лечение может быть малоэффективным.
В результате после снижения дозировки препарата клиническая картина бронхиальной астмы становится прежней. В этом случае необходимо вновь повысить дозировку до прежнего уровня.
Учитывая, как сложно лечить бронхиальную астму, решение о полной отмене препарата врач должен принимать только при условии, что заболевание не будет проявлять себя ни в какой форме в течение 2 лет.
На случай, если после отмены препарата течение бронхиальной астмы возобновится, необходимо принимать препараты по прежней схеме.
Лечение продолжают в концентрациях, которых придерживались до отмены препарата.
Купирование приступов
Другим направлением лечения бронхиальной астмы является купирование приступов. Положительный эффект обеспечивается только в том случае, если знать, как лечить астму. Обычно обострение бронхиальной астмы лечат при помощи ингаляций. Самым распространенным препаратом, который эффективно устраняет приступ астмы, является Сальбутамол.
Для эффективного лечения наряду с приемом медикаментозных препаратов полезно поменять питание, которое должно носить гипоаллергенный характер. Из меню необходимо убрать продукты, способные вызывать аллергию.
Составить правильное меню родители могут самостоятельно, если знают, какие продукты вызывают аллергическую реакцию у ребенка.
Но для большей уверенности не помешает сдать кровь на аллергены, а уже по ее результатам можно составить наиболее безопасную диету для ребенка.
Источник: http://elaxsir.ru/zabolevaniya/astma/kak-lechit-bronxialnuyu-astmu-u-detej.html