Туберкулез у детей и подростков
СОДЕРЖАНИЕ
Введение
Туберкулез известен с глубокой древности и был до недавнего времени социальной проблемой. Подобное значение он сохраняет до сих пор в слаборазвитых странах.
Благодаря введению обязательной иммунизации БЦЖ новорожденных с последующей ревакцинацией детей и подростков, появлению действенных противотуберкулезных антибактериальных средств, повышению материально-культурного уровня и улучшению санитарно-гигиенических условий жизни населения резко уменьшилась заболеваемость туберкулезом и изменился характер его течения. В связи с тем что сейчас встречаются лишь спорадические случаи туберкулеза в основном в виде легких и малосимп-томных форм, более затруднительной стала ранняя его диагностика. В то же время дальнейшая судьба больных находится в прямой зависимости от сроков установления диагноза и своевременности начала адекватной терапии.
Вследствие этого проблема туберкулеза у детей до сих пор не утратила своей актуальности.
1.Этиология
Возбудителем туберкулеза являются микобактерий туберкулеза>-Наиболыпее значение для человека имеют человеческий и бычий типы микобактерий. Они вызывают классический туберкулез.
Источником заражения в большинстве случаев становится' больной туберкулезом человек или, значительно реже, больное-животное, обычно корова, которая передает инфекцию через молоко.
Возбудитель туберкулеза проникает в организм человека чаще-аэрогенным путем.
Входными воротами инфекции могут также-быть слизистая оболочка рта, миндалины, слизистая' оболочка кишечника, реже другие органы.
Соответственно этому первичный очаг имеет различную локализацию, но чаще обнаруживается в легких.
Внутриутробное заражение туберкулезом возможно при специфическом поражении плаценты у тяжело больной женщины, но” чаще заражение плода происходит в момент родов при заглатывании или аспирации инфицированных околоплодных вод.
Течение туберкулеза у человека принято разделять на два периода: первичный и вторичный. Первичный туберкулез развертывается в организме, впервые встретившемся с туберкулезным возбудителем, тогда как вторичный туберкулез возникает у лиц, перенесших первичную инфекцию и обладающих определенным противотуберкулезным иммунитетом.
В дошкольном и особенно школьном возрасте первичный-туберкулез протекает благоприятно, генерализация процесса и тяжелые формы наблюдаются редко, и на первый план, особенно 'в настоящее время, выступают так называемые мало выраженные 'формы туберкулеза.
Неблагоприятная тенденция у детей раннего возраста связана-с незрелостью защитных механизмов, формирующих противотуберкулезный иммунитет.
Однако в последние десятилетия в результате комплексных противотуберкулезных мероприятий (профилактическая вакцинация, раннее выявление и лечение) перечисленные особенности первичного туберкулеза у детей ран-:него возраста в значительной мере сгладились и проявляются реже. Это нашло отражение в резком улучшении всех эпидемиологических показателей туберкулеза, особенно у детей первых лет жизни.
Первичное инфицирование туберкулезом вызывает иммунобио-логическую перестройку, организм становится чувствительным к: туберкулину, т. е. появляется туберкулиновая аллергия.
Ранний период первичной туберкулезной инфекции занимает-6—12 мес от момента заражения туберкулезом, в это время наиболее высок риск развития заболевания.
Различают обычно бес-симптомный предаллергический период — время от проникновения; микобактерии туберкулеза в организм ребенка до появления положительной туберкулиновой реакции, составляющий в среднем' 6—8 нед, а также «вираж» туберкулиновых реакций — переход. отрицательной реакции в положительную.
Если ребенок заболевает туберкулезом, то это происходит в периоде, близком к «виражу» (3—12 мес), если не заболевает, то ранний период туберкулезной инфекции протекает без интоксикации.
2.Эпидемиология
Распространение инфекции происходит от больного человека и значительно реже от больных животных (крупный рогатый скот, свиньи, кошки, собаки) или птицы.
Основным фактором передачи инфекции от человека является мокрота, при туберкулезе кишечника – фекалии, от животных – молоко и фекалии, от птиц – яйца.
Наиболее распространенный путь заражения – аспирационный благодаря вдыханию пыли или капелек носоглоточной слизи, содержащих микобактерий, реже – алиментарный, наблюдающийся у детей чаще, чем у взрослых, при употреблении сырого молока от больных коров или попадании в рот различных загрязненных предметов обихода. Чаще всего входными воротами являются дыхательные пути, легкие, но у детей, особенно первых 4 лет жизни, нередко пищеварительный тракт. Способствуют распространению инфекции скученность, плохие санитарно-гигиенические условия, снижение сопротивляемости организма ребенка.
3.Факторы риска
К факторам риска заражения и развития данной патологии можно отнести как хроническое переутомление, так и нарушение питания, плохие условия жизни, а также нехватку витаминов.
Среди медико-биологических факторов риска значительную роль играет плохое качество противотуберкулезных мероприятий (туберкулинодиагностики, иммунизации и химиопрофилактики).
К медико-биологическим факторам риска относится также наличие гиперергической чувствительности к туберкулину (папула 17 мм и более), которая была у каждого третьего пациента в стационаре. Средний размер инфильтрата на пробу Манту с 2 ТЕ у наблюдаемых больных составлял 14,7+0,3 мм.
Установлена отягощенность детей и подростков из групп социального риска значительным числом морфофункциональных отклонений и хронических заболеваний, относящихся к медико-биологическим факторам риска заражения и заболевания туоеркулезом. Тестом явилось углубленное обследование лиц из интернатных учреждений.
Генеалогические факторы риска отмечались у значительного числа детей из групп социального риска.
У родителей воспитанников интернатных учреждений ведущее место занимал алкоголизм (38,8% у отцов и 56,8% у матерей), психические заболевания (4,2% у отцов и 12,9% у матерей).
У родителей детей и подростков из приемника-распределителя самыми распространенными МФЗ явились алкоголизм (19,8% у матерей, 48,0% у отцов), заболевания сердечно-сосудистой системы (9,6% у матерей и 8,9% у отцов).
4.Патогенез и патологическая анатомия
Непосредственно после заражения в организме развивается первичная бактериемия (латентный микробиоз).
Этот период, обычно не имеющий клинических проявлений, может продолжаться от 8 дней до 11 мес в зависимости от массивности и вирулентности инфекции и уровня защитных сил макроорганизма: чем массивнее инфекция, тем этот период короче (бактериемия может быть случайной находкой при посеве крови).
Циркулируя в крови, микобактерий попадают прежде всего в органы ретикулоэндотелия, где возможна ответная защитная воспалительная реакция. Происходит иммунологическая перестройка организма ребенка, что сопровождается появлением в условиях регулярного контроля впервые положительной туберкулиновой пробы (вираж).
Если защитные механизмы оказались достаточными и предотвратили дальнейшее размножение микобактерий и развитие патологического процесса, то ребенок, выработав нестерильный иммунитет, остается практически здоровым, хотя и туберкулиноположи-тельным. В противном случае появляются морфологические изменения в органах и тканях и клинические проявления болезни.
Последние на ранних этапах представляют собой параспецифические, аллергические и токсикоаллерги-ческие реакции, соответствуя понятию “ранняя туберкулезная интоксикация”. Позднее, обычно на 3 – 4-й день болезни, возникают специфические для туберкулеза изменения в пораженных органах – в виде бугорков, гранулем с классической структурой.
В центре таких гранулем образуется казеозный некроз, а по периферии – вал из нескольких рядов эпителиоидных клеток, в гом числе крупных многоядерных клеток Пирогова – Лангганса, во внешних слоях – из лимфоидных плазматических клеток. Специфические гранулемы имеют различные варианты строения с преобладанием альтернативных (казеоз), экссудативных или продуктивных реакций.
5.Клиника
Клиника туберкулеза определяется местом внедрения возбудителя инфекции, фазой патологического процесса и может ограничиться неспецифическими проявлениями аллергии и интоксикации или признаками локального поражения органов.
В соответствии с существующей классификацией выделяют 3 группы основных клинических форм туберкулеза:
I группа – туберкулезная интоксикация у детей и подростков.
II группа – туберкулез органов дыхания, в том числе: первичный туберкулезный комплекс, туберкулез внутригрудных лимфатических узлов, диссеминированный туберкулез легких, очаговый туберкулез легких, инфильтративный туберкулез легких, туберкулема легких, кавернозный туберкулез легких, фиброзно-кавернозный туберкулез легких, туберкулезный плеврит (включая эмпиему), туберкулез верхних дыхательных путей, трахеи, бронхов и др.
III группа – туберкулез других органов и систем, включая туберкулез мозговых оболочек и ЦНС, кишечника, брюшины и брыжеечных лимфатических узлов, костей и суставов, мочевых и половых органов, кожи, периферических лимфатических узлов, глаз, прочих органов.
У детей и подростков чаще выявляется так называемый первичный туберкулез (туберкулезная интоксикация, первичный комплекс, туберкулез внутригрудных и лимфатических узлов) с превалированием общих симптомов интоксикации и менее выраженными признаками локального воспаления, состоянием гиперсенсибилизации, проявляющимся различными параспецифическими и токсико-аллергическими реакциями, склонностью к казеозному перерождению в очагах воспаления. При этом часто наблюдается поражение бронхов и серозных оболочек. Выявляется склонность к регрессированию патологических изменений с последующим самозаживлением и отложением солей кальция.
6.Диагностика
Чтобы выявить данную патологию необходимо в самую первую очередь записаться на консультацию специалиста, который осмотрит малыша и выяснит основные симптомы, которые у него отмечаются.
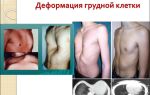
Что касается общего осмотра, то он, как правило, помогает выявить внелегочные формы данного заболевания, при которых у ребенка выявляют припухлости в области живота, снижение общей массы тела, а также деформацию костей. Если у врача возникнут подозрения на данную патологию, ребенка тут же направят на дополнительное обследование.
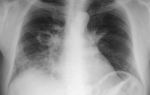
Это кожная проба Манту, рентгенологическое исследование легких и микроскопическое обследование мокроты. Полученные данные дадут возможность опровергнуть либо подтвердить диагноз. Если же туберкулез все же будет выявлен, тогда лечение начинают без промедлений.
7.Лечение больных
Лечение больных I категории:
1) интенсивная фаза проводится в сроки от двух до четырех месяцев, в зависимости от тяжести и распространенности туберкулезного процесса. До начала лечения проводится культуральное исследование мокроты с ТЛЧ микобактерий туберкулеза к ПТП;
2) лечение проводится четырьмя ПТП: изониазидом (Н), рифампицином (R), пиразинамидом (Z), этамбутолом (Е) или стрептомицином (S) в соответствующих весу дозировках. Стрептомицин используется не более 2 месяцев;
3) по окончании двух месяцев перевод на поддерживающую фазу лечения возможен в случае отрицательного результата двукратного исследования мазка мокроты на МБТ;
4) если к концу второго месяца мазок остается положительным — повторно проводится ТЛЧ и интенсивная фаза продлевается еще на один месяц;
5) при получении отрицательного результата двукратного исследования мазка мокроты в конце третьего месяца больной переводится в поддерживающую фазу лечения;
6) если в конце третьего месяца мазок остается положительным — интенсивная фаза подливается еще на один месяц;
7) при получении отрицательного результата двукратного исследования мазка мокроты в конце четвертого месяца больной переводится в поддерживающую фазу лечения;
8) если у больного подтвержденный МЛУ ТБ, то, независимо от эффективности режима I категории, он переводится в категорию IV и исход его лечения определяется как «Переведен в категорию IV».
9) поддерживающая фаза проводится в течение четырех месяцев в интермиттирующем (3 раза в неделю) или ежедневном режиме двумя препаратами — изониазидом (Н) и рифампицином (R);
10) больным с ко-инфекцией ТБ/ВИЧ поддерживающая фаза должна проводиться в течение пяти месяцев в ежедневном режиме.
11) при тяжелых случаях заболевания поддерживающая фаза может быть продлена до семи месяцев в ежедневном или интермиттирующем режиме.
Лечение больных II категории:
1) интенсивная фаза проводится в сроки от трех до пяти месяцев, в зависимости от тяжести и распространенности туберкулезного процесса. До начала лечения проводится культуральное исследование мокроты с ТЛЧ;
2) лечение проводится пятью ПТП в течение двух месяцев: изониазидом (Н), рифампицином (R), пиразинамидом (Z), этамбутолом (Е) и стрептомицином (S) в соответствующих весу дозировках. Затем лечение продолжается четырьмя ПТП изониазидом (Н), рифампицином (R), пиразинамидом (Z), этамбутолом (Е), без стрептомицина;
Источник: http://turboreferat.ru/anatomy/tuberkulez-u-detej-i-podrostkov/256009-1399938-page1.html
Профилактика туберкулеза у детей и подростков
Туберкулез является социально значимым и особо опасным инфекционным заболеванием. По данным ВОЗ, одна треть населения планеты инфицирована туберкулезом. В мире ежегодно регистрируются 8 млн.
новых случаев туберкулеза и 3 млн смерти от него, включая 884тысяч детей в возрасте дл 15 лет Быстрое распространение лекарственно-устойчивых штаммов возбудителя туберкулеза грозит превратить туберкулез в неизлечимое заболевание.
Что такое туберкулез, и каковы источники инфекции?
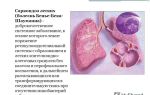
Туберкулез-это инфекционное заболевание, вызываемое микобактериями туберкулеза. Поражается туберкулезом весь организм: легкие, почки, лимфатические узлы, кости, глаза, кожа, головной мозг.
Основным источником распространения инфекции является больной туберкулезом человек, реже крупнорогатый скот, верблюды, свиньи, птицы, другие животные.
Как можно заразиться туберкулезом?
Заразиться туберкулезом может практически любой человек. Заражение происходит:
-через воздух – (аэрогенный, воздушно-капельный путь) или предметы обихода при пользовании общей с больным туберкулезом легких посудой, туалетными принадлежностями и т.д. в семейном очаге, реже через пищу (алиментарный путь);
-при употреблении молочных продуктов от больного туберкулезом крупнорогатого скота;
-внутриутробное заражение плода (крайне редко) при туберкулезе у беременных.
Около 50% впервые выявленных больных выделяют возбудителя туберкулеза в окружающую среду при разговоре, кашле, чихании. Аэрозоль с мельчайшими частицами мокроты в течение длительного времени может находиться в воздухе и являться источником заражения детей и взрослых. Если больной человек не лечится, он может за год инфицировать 10-15 человек.
Каждый ли инфицированный человек заболевает туберкулезом?
Из общего количества людей, инфицированных туберкулезом, заболевает каждый десятый. Большинство инфицированных людей никогда не заболевают туберкулезом потому, что их иммунная система подавляет, ограничивает инфекцию и препятствует развитию заболевания.
Наиболее подвержены заболеванию туберкулезом дети из так называемой группы риска:
-не привитые дети;
– в семье, где есть больной туберкулезом;
-дети часто и длительно болеющие различными инфекционными заболеваниями;
-дети, страдающие такими заболеваниями, как сахарный диабет, рак, и особенно ВИЧ-инфекция, больные хронической патологией различных органов и систем;
-дети, получающие кортикостероидную, лучевую и цитостатическую терапию;
-дети из социально неблагополучных семей.
Заболевают туберкулезом в основном не привитые дети, реже – получившие неполноценную вакцинацию (рубчик БЦЖ отсутствует или менее 3 мм). Наиболее восприимчивы к туберкулезу грудные дети и дети младшего возраста, защитные силы которых (неспецифический и специфический иммунитет) еще не развиты.
Основные симптомы и признаки туберкулеза:
-длительный кашель (более 3-х недель) или покашливание с выделением мокроты, возможно с кровью;
-боли в грудной клетке;
-потеря аппетита, снижение массы тела;
-усиленное потоотделение (особенно в ночное время);
-общее недомогание и слабость;
-периодическое небольшое повышение температуры тела (37,2-37,4);
-покраснение и припухлость кожи размером 5 мм у детей и подростков при проведении пробы Манту свидетельствуют о моменте заражения, но еще не о самой болезни; в этом случае требуется углубленное обследование ребенка.
Как определить инфицирован ли ребенок?
Это определяется ежегодной иммунологической пробой: пробой Манту, которая проводится вакцинированным против туберкулеза детям с 12-месячного возраста до 7 лет включительно, и пробой с диаскинтестом детям с 8 до 17 лет включительно.
Кроме иммунодиагностики методами раннего выявления туберкулеза у подростков и взрослых служит рентгенофлюорография подростков в 15 и 17 лет, в последующем не реже 1 раза в год для всего населения (в соответствии с санитарно-эпидемиологическими правилами СП 3.1.2.3114-13 «Профилактика туберкулеза»;
Родители помните! Дети, подростки направленные педиатрами на консультацию в противотуберкулезный диспансер, родители или законные представители которых не представили в течение 1 месяца с момента постановки пробы Манту (диаскинтеста) заключение фтизиатра об отсутствии заболевания туберкулезом, не допускаются в детские коллективы, к учебе. Дети, туберкулинодиагностика которым не проводилась, допускаются в детскую организацию при наличии заключения врача-фтизиатра об отсутствии заболевания.
Как уберечь ребенка от туберкулеза и предотвратить заболевание?
Для активной специфической профилактики туберкулеза у детей и подростков предназначена вакцина БЦЖ. Двухсотлетний опыт применения вакцин доказал целесообразность и эффективность этого метода профилактики инфекционных болезней.
Вакцина БЦЖ представляет собой живые ослабленные (утратившие способность вызывать заболевание) микобактерии вакцинного штамма. В России используют два вида противотуберкулезной вакцины.
Вакцина БЦЖ, применяемая для иммунизации новорожденных с первой группой здоровья, и вакцина БЦЖ-М, применяемая для щадящей вакцинации детей с медицинскими отводами. Первая прививка против туберкулеза проводится в роддоме на 3-5 день жизни ребенка.
Через 2 месяца у ребенка вырабатывается иммунитет и держится до 7 лет. Чтобы поддержать защиту от туберкулезной инфекции, прививку повторяют в 7 лет детям с отрицательной туберкулиновой пробой.
Если в семье проживает больной туберкулезом, его необходимо изолировать на 2 месяца, чтобы не было контакта с ребенком, пока идет иммунологическая перестройка. Появление у привитого от туберкулеза ребенка через 4-6 недель папулы размером 5-10 мм, а через год рубчика свидетельствует об успешно проведенной вакцинации.
Внутрикожная вакцинация БЦЖ признана основным мероприятием специфической профилактики туберкулеза.
Она стимулирует выработку не только специфического противотуберкулезного иммунитета, но и усиливает естественную устойчивость детского организма к другим инфекциям.
В случае развития заболевания, первичная инфекция протекает у вакцинированных благоприятно, часто бессимптомно и выявляется в неактивной стадии (спонтанно излеченный туберкулез).
Диагностика туберкулеза и предотвращение заболевания.
Основными методами выявления туберкулеза являются бактериологическое и рентгенологическое обследование.
Бактериологическое обследование (микроскопия мазка и посев материала на питательные среды) является самым надежным подтверждением диагноза туберкулеза, так как в этом случае непосредственно в выделениях больного либо во взятых из организма материалах обнаруживается возбудитель заболевания.
В случаях скрытого течения туберкулеза возрастает значение рентгенологических методов обследования (рентгенографии и флюорографии). Это методы, которые позволяют выявить начальные туберкулезные изменения в легких. В настоящее время в противотуберкулезном диспансере применяется метод молекулярно-генетической диагностики с выделением ДНК (ПЦР) для уточнения диагноза туберкулеза.
Если при обследовании установлено, что ребенок или подросток заразился только туберкулезной инфекцией, но поражения органов не выявлено, необходимо провести курс предупредительного лечения, чтобы не допустить развития локальной формы заболевания. С этой целью назначаются противотуберкулезные препараты.
Их необходимо принимать регулярно, не пропуская, иначе микобактерия не погибнет, а перейдет в устойчивую «дремлющую» форму. Особенно эта мера профилактики заболевания важна в очагах туберкулезной инфекции, даже если контакт с больными туберкулезом был кратковременным.
Важно также выполнять комплекс мероприятий, повышающих защитные силы организма -санация хронических очагов инфекции, правильное полноценное питание, рациональный режим отдыха, закаливание, занятие физкультурой и спортом, проведение мероприятий по оздоровлению жилищной и производственной среды (снижение скученности, запыленности, улучшение вентиляции, влажная уборка с использованием дезинфицирующих средств и т.д.).
Профилактика детско-подросткового туберкулеза и советы родителям.
Для предотвращения туберкулеза у детей и подростков необходимо:
-ответственно относиться родителям к своему здоровью, интересоваться заранее о здоровье тех людей, которые будут жить временно в вашей семье;
-проходить профилактическое рентгенологическое обследование, особенно если в семье есть новорожденный ребенок;
-обязательно обращаться к врачу, если ребенок был в контакте с больным туберкулезом – изоляция в санаторный детский сад или санаторную школу, это снизит риск заболевания;
-обязательное обследование у врача-фтизиатра при установлении инфицирования ребенка по пробе Манту;
-личным родительским примером формировать у ребенка здоровый образ жизни.
Помните! Отказ от проведения прививки от туберкулеза своему ребенку означает, фактически, отказ последнему в праве стать защищенным от этой инфекции. Не лишайте своего ребенка права быть здоровым!
Источник: http://04.rospotrebnadzor.ru/index.php/epid-otdel/org/7604-16052017.html
Особенности туберкулеза у детей и подростков: общие сведения
Вследствие изменившейся ситуации по туберкулезу в России и ряде других стран мира повысился риск заражения детей. Инфицированность детей, проживающих совместно с больными, в 2 раза выше, чем детей из здорового окружения. С 1990 г.
отмечают рост детской заболеваемости в России: в очагах она увеличилась более чем в 3 раза (с 0,16 до 0,56%), превышая общую заболеваемость детей в 50 раз. Среди заболевших туберкулезом детей, контактирующих с больными в семье, отмечают значительное число детей раннего возраста с диссеминированными формами туберкулеза.
В структуре впервые заболевших детей в России преобладает туберкулез органов дыхания (78%). Основная форма – туберкулез ВГЛУ. У детей частота бактериовыделения при патологии органов дыхания составляет 3,0%.
У подростков тенденция распространения туберкулезного процесса приближается к таковой у взрослых, происходит поражение преимущественно легочной ткани в виде инфильтративных форм с бактериовыделением в 80% случаев.
Первостепенное значение для борьбы с туберкулезом у детей имеют профилактика и раннее выявление заболевания. Сразу же после постановки диагноза необходимо своевременно начинать лечение, основу которого составляет антибактериальная терапия.
Проведение специфической профилактики туберкулеза в течение длительного времени (более 50 лет) обусловило значительные изменения клинического течения туберкулеза у детей и подростков, влияя на патоморфоз заболевания. В условиях систематической противотуберкулезной вакцинации.
повышения общей сопротивляемости организма детей ярче проявляется защитная роль лимфатической системы. Инфекция в ней длительно задерживается; в одних случаях не развиваются локальные формы заболевания, в других – наблюдается различная степень поражения лимфатических узлов, при этом в последние годы все чаще диагностируют малые формы бронхоаденитов.
Несмотря на большие успехи, остается ряд нерешенных вопросов в проблеме детского туберкулеза. В частности, еще значителен процент необратимых остаточных изменений, затрудняющих полное излечение больного.
На этом фоне уменьшение в 70-80- е годы прошлого столетия распространенности туберкулеза среди населения, прежде всего среди детей и подростков, привело к снижению настороженности по отношению к этой инфекции среди врачей, в особенности среди молодых.
В младшем детском возрасте выявляют преимущественно первичные формы туберкулеза. У детей старшего возраста и подростков более чем в 50% случаев обнаруживают вторичный туберкулез.
Туберкулез в различных возрастных категориях имеет определенные особенности, что способствует формированию остаточных изменений после перенесенного заболевания разной степени выраженности.
У новорожденных и детей раннего возраста туберкулез протекает менее благоприятно, чем у старших детей, и характеризуется наклонностью к генерализации инфекции, ее распространению преимущественно лимфогематогенным путем с образованием внелегочных очагов, к поражению лимфатического аппарата, что подчас определяет тяжесть заболевания. В этом возрасте преобладают такие формы, как первичный туберкулезный комплекс. туберкулезный менингит и милиарный туберкулез.
В дошкольном и школьном возрасте туберкулез протекает благоприятно, генерализация процесса наблюдается редко, и на первый план, особенно в настоящее время, выступают так называемые мало выраженные формы туберкулеза в виде туберкулеза внутригрудных лимфатических узлов или туберкулеза периферических лимфатических узлов.
Критическим является также подростковый возраст, когда сравнительно часто образуются инфильтративные изменения в легких, происходит гематогенная диссеминации инфекции, поражаются серозные оболочки.
Преобладающие формы – это инфильтративный туберкулез легких и диссеминированный туберкулез легких.
У подростков происходит значительная перестройка нейроэндокринного аппарата, что особенно отрицательно сказывается на течении туберкулеза при массивной суперинфекции.
Особенности развития болезни в различные возрастные периоды обусловлены анатомо-физиологическими и иммунобиологическими свойствами организма.
Биология человека: содержание
Источники: http://humbio.ru/humbio/ftiziatria/0009d143.htm
Источник: http://1lustiness.ru/zhenskie-bolezni/kategoriya/77926-osobennosti-tuberkuleza-u-detej-i-podrostkov-obshchie-svedeniya
Особенности течения туберкулеза легких у подростков
КЛИНИЧЕСКАЯ МЕДИЦИНА
УДК 616.002.5-053.6
Л.В. Амараева, А.Г. Мархаев, М.В. Бадлеева
ОСОБЕННОСТИ ТЕЧЕНИЯ ТУБЕРКУЛЕЗА ЛЕГКИХ У ПОДРОСТКОВ
Республиканский противотуберкулезный диспансер им. Г.Д. Дугаровой (Улан-Удэ)
Бурятский государственный университет (Улан-Удэ)
Подростковый возраст относится к группе риска с повышенной заболеваемостью и особенностями клинического течения туберкулеза в силу анатомо-физиологических особенностей, связанных с гормональной перестройкой организма. На развитие туберкулеза существенное влияние оказывают семейный контакт, неудовлетворительные материально-бытовые условия, недостаточные профилактические мероприятия, в период первичного инфицирования.
Ключевые слова: туберкулез, подростки, факторы риска, Бурятия
CHARACTERISTICS OF PULMONARY TUBERCULOSIS IN TEENAGERS
L.V. Amarayeva, A.G. Markhayev, M.V. Badleyeva
Republican TB Dispensary named after G.D. Dugarova, Ulan-Ude
Buryat State University, Ulan-Ude
The adolescence refers to the group of risk with higher sickness rate and features of clinical current of tuberculosis, owing to the anatomic-physiological features connected, with hormonal reorganization of an organism.. TB development is essentially influenced, by family contact, unsatisfactory material-domestic conditions of life, and insufficient preventive actions during the period, of primary infection.
Key words: tuberculosis, teenagers, risk factors, Buryatiya
АКТУАЛЬНОСТЬ ИССЛЕДОВАНИЯ
Подростки в силу физиологических особенностей, характеризующихся бурным процессом физического развития и гормональной перестройкой организма, являются уязвимой группой в отношении различных инфекционных заболеваний и в том числе туберкулеза.
В настоящее время эпидемиологическая ситуация по туберкулезу среди подростков в Республике Бурятия остается крайне напряженной. Заболеваемость среди подростков в 2010 г. составила 53,8 на 100 000 подросткового населения, в 2009 г.
этот показатель достигал 81,3, в 2008 г. – 70,8.
Целью данной работы явилось выявление факторов, влияющих на эффективность лечения туберкулеза легких у подростков в Бурятии.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ 57 историй болезни подростков, получавших лечение в детско-подростковом отделении ГУЗ Республиканский противотуберкулезный диспансер им. Г.Д. Дугаровой, в возрасте 15-17 лет, за период с 2007 по 2009 гг. Все больные имели деструктивные формы туберкулеза легких.
РЕЗУЛЬТАТЫ
В результате проведенного анализа были выявлены следующие особенности:
Распределение по полу:
• юноши — 27 чел. (43,7 %);
• девушки — 30 чел. (52,6 %).
Распределение по месту жительства:
• городские жители — 33 чел. (57,8 %);
• сельские жители — 24 чел. (42,1 %).
Распределение по национальному признаку:
• буряты — 29 чел. (50,8 %);
• русские — 24 чел. (42,1 %);
• лица других национальностей — 4 чел. (7,0 %).
Распределение по месту учебы:
• учащиеся старших классов общеобразовательных школ — 34 чел. (59,6 %);
• студенты средних учебных заведений — 7 чел. (12,2 %);
• студенты высших учебных заведений — 4 чел. (7,0 %);
• не работают и не учатся — 12 чел. (21,0 %).
Неудовлетворительные материально-бытовые условия отмечены у 19 подростков (33,3 %). Вредные привычки (курение) имели 18 подростков (31,5 %).
Согласно данным, представленным на рис. 1, наиболее часто туберкулез у подростков выявлялся в результате профилактических осмотров: при флюорографическом обследовании — 34 случая (59,6 %) и при проведении туберкулинодиагностики
— 4 случая (7,0 %). При обследовании по контакту с больным туберкулезом выявлено 15 (26,3 %) подростков, хотя имели в анамнезе контакт с бактерио-
выделителем 17 человек (29,8 %), контакт с больным туберкулезом без бактериовыделения выявлен у 5 человек (8,75 %).
г Флюорография 0 Тубдиагностика
^ Обращение ЁЭ Контакт
Рис. 1. Метод выявления туберкулеза у подростков.
Ранее получали химиопрофилактику по поводу первичного инфицирования и контакта с больным туберкулезом 7 (12,2 %) подростков.
У 78,9 % подростков имеется эффективный рубчик от БЦЖ, у 21,0 % — рубец неэффективный, размер менее 3 мм, или имеется пятно.
Имели первую ревакцинацию БЦЖ — 16 человек (28,0 %), вторую ревакцинацию БЦЖ — 1 подросток (1,7 %).
Все подростки получали стандартные курсы химиотерапии с учетом распространенности специфического поражения легочной ткани и начальной лекарственной резистентности микобактерий туберкулеза.
При выявлении лекарственной устойчивости микобактерии туберкулеза (МБТ) проводилась коррекция химиотерапии с заменой основных препаратов, к которым была выявлена резистентность МБТ, на резервные с удлинением срока лечения.
Стрептомицин (с учетом высокой частоты в республике штаммов МБТ, устойчивых к данному препарату), не включался в схему противотуберкулезной терапии. В случае регистрации отдельной резистентности к изониазиду или рифампицину в режим химиотерапии вводилось не менее 2-х резервных препаратов, таких как протионамид и фторхинолон.
При выявлении множественной лекарственной устойчивости (МЛУ) схема химиотерапии состояла из пиразина-мида, этамбутола, протионамида, фторхинолона, ПАСК, канамицина (амикацина).
Оценка эффективности лечения показала следующее.
К концу 2-го месяца интенсивной фазы лечения прекращение бактериовыделения методом микроскопии отмечалось у 30 пациентов (69,7 %), методом посева — у 31 (54,3 %), закрытие полости распада отмечено у 18 человек (31,5 %). К концу 3-го месяца интенсивной фазы лечения прекращение бактериовыделения методом микроскопии было зарегистрировано у 3 пациентов (6,9 %), культу-
ральным методом — у 8 человек (18,6 %), закрытие полости распада через 4 месяца отмечено у 24 подростков (42,1 %).
Следует отметить, что у пациентов с МЛУ прекращение бацилловыделения отмечалось к концу 10-го месяца лечения, закрытие полости распада у 3 пациентов — через 10 месяцев лечения, у 2 — к концу 12 месяцев лечения.
Замедление темпов прекращения выделения МБТ наблюдалось также у пациентов с распространенным процессом, массивным бактериовыделением и лекарственной устойчивостью МБТ.
Установлено, что существенным фактором при этом является не только множественная резистентность МБТ, но и резистентность к изониазиду или рифампицину. В этих случаях требовалась коррекция химиотерапии с введением в режим лечения препаратов второго ряда.
Только своевременная коррекция химиотерапии на 2 — 3-м месяце позволяла достигнуть 100 % эффективности лечения по показателям прекращения бактериовы-деления и закрытия полости распада.
ВЫВОДЫ
1. В современных условиях увеличился удельный вес тяжелых форм туберкулеза органов дыхания у подростков.
2. Болеют чаще лица старшего подросткового возраста 16—17 лет.
3. На развитие туберкулеза существенное влияние оказывают семейный (родственный) контакт, неудовлетворительные материально-бытовые условия, недостаточные профилактические мероприятия в период первичного инфицирования.
4. Основным условием эффективного лечения впервые выявленных больных с деструктивным туберкулезом легких является своевременная коррекция химиотерапии сразу по получении данных лекарственной резистентности МБТ.
При получении ТЛЧ должна проводиться коррекция с введением в режим лечения не менее 2—3 резервных препаратов.
При туберкулезе с МЛУ возбудителя лечение должно проводиться 6 резервными препаратами, один из них — инъекционный.
ЛИТЕРАТУРА
1. Аксенова В.А. Осложненные формы туберкулеза органов дыхания у детей и подростков (причины возникновения, клиника, течение и лечение): дис. … канд. мед. наук. — М., 1987. — 237 с.
2. Аксенова В.А. Проблемы активного выявления туберкулеза у детей в России // Туберкулез у детей и подростков в современных условиях: матер. регион. науч.-практ. конф. / С.Петерб. НИИ фтизиопульмонологии. — СПб., 2001. — С. 7—12.
3. Бородулин Б.Е., Курбатова Е.В., Бородулина Е.А., Поваляева Л.В. Клинико-эпидемиологическая характеристика впервые выявленного туберкулеза в зависимости от способа выявления. // Пробл. туб. и болезней легких. — 2007. — № 7. — С. 17—19.
4. Валиев Р.Ш. Особенность течения и эффективность лечения различных вариантов де-
структивного туберкулеза легких в современных социально-экономических условиях: автореф. дис. … д-ра мед. наук. — М., 2000. — 36 с.
5. Васильев А.В. Детский туберкулез — отражение проблем современности // Пробл. туберкулеза. — 1995. — № 5. — С. 3 — 5.
6. Грино С.П. Осложненные формы первичного туберкулеза у детей и подростков (формы осложнений, течение, эффективность, лечение, исходы) в длительном наблюдении за ними: автореф. дис. … канд. мед. наук. — Иваново, 1968. — 24 с.
7. Келасова Н.В. Туберкулез органов дыхания у подростков. Основные причины формирования распространенных процессов: дис. … канд. мед. наук. — М., 2007. — 149 с.
8. Король О.И. Актуальные проблемы современной фтизиопедиатрии // Туберкулез у детей и подростков в современных условиях: материалы регион. науч.- практ. конф. / С. Петерб. НИИ фтизиопульмонологии. — СПб., 2001. — С. 27 — 30.
9. Кривошеева Ж.И. Инфицированность и заболеваемость детей и подростков из контакта // Туберкулез в России: матер. 7-го Рос. съезда фтизиатров. — М., 2007. — С. 141 — 142.
10. Мишин В.Ю. Оптимизация лечения впервые выявленных больных туберкулезом легких на основе доказательной медицины // Сб. статей по
химиотерапии туберкулеза в современных эпидемиологических условиях. — М., 2008. — С. 53 — 65.
11. Овсянкина Е.С. Особенности клинического течения туберкулеза у подростков в зависимости от физического развития и гормонального профиля: автореф. дис. … канд. мед. наук. — М., 1984. — 25 с.
12. Павлова М.В., Иванова Л.А., Кондакова М.Н. Туберкулез у лиц подросткового возраста в современных эпидемиологических условиях // Туберкулез у детей и подростков в современных условиях: матер. регион. науч.-практ. конф. / С. Петерб. НИИ фтизиопульмонологии. — СПб., 2001. — С. 19 — 27.
13. Русских Н.Ю., Мотанова Л.Н. Социальная дезадаптация как фактор, определяющий клиническое течение туберкулеза органов дыхания у детей и подростков // Туберкулез в России: матер. 8-го Рос. съезда фтизиатров. — М., 2007. — С. 263 — 263.
14. Смирнова М.Н. Особенности течения туберкулеза у подростков по данным клинико-иммунологических исследований: дис. . канд. мед. наук. — М., 1986. — 20 с.
15. Фирсова В.А., Овсянкина Е.С. Особенности клинического течения прогрессирующих форм туберкулеза у подростков // Пробл. туберкулеза.
— 1994. — № 1. — С. 13—15.
Сведения об авторах
Источник: https://cyberleninka.ru/article/n/osobennosti-techeniya-tuberkuleza-legkih-u-podrostkov
Особенности туберкулеза у детей в раннем и подростковом
Особенности туберкулеза у детей в раннем и подростковом ВОЗРАСТЕ И. Ф. Копылова д. м. н. , проф. каф. фтизиатрии Кем. ГМА 2015 г.
Заболеваемость детей (на 100 тыс. ) в зависимости от возраста (2013 г. )
Соотношение заболеваемости детей (0 -14 лет) и взрослых Превышение заболеваемости детей 40% по отношению к заболеваемости взрослых – свидетельство неблагоприятного течения эпидемического процесса
Результаты детального расчета заболеваемости ТБ детей по возрастным группам (РФ, 2013 г. )
Нарастание злокачественности течения ТБ в зависимости от возраста детей 7 -11 3 -6 12 -14 15 -17 0 -2 г.
Летальные исходы от ТБ среди детей 0 -14 лет в РФ, СФО, КО
Из 13 -19 летальных исходов у детей от ТБ в 87 территориях РФ – ежегодно от 1 до 3 случаев наблюдается в нашей области. Как правило, умирают от ТБ дети раннего возраста, преимущественно первого года жизни вследствие поздней диагностики ТБ. Следовательно, в нашей области неудовлетворительно диагностируется ТБ у детей раннего возраста.
ОСОБЕННОСТИ ТУБЕРКУЛЕЗА У ДЕТЕЙ РАННЕГО ВОЗРАСТА
Факторы, предрасполагающие к злокачественному течению туберкулеза в раннем детском возрасте 1. Анатомическое и функциональное несовершенство организма ребенка – незрелость тканей и органов, эндокринной и иммунной системы 2. Эпидемические факторы – тесный контакт с источником инфекции в семье (чаще всего родителями) – контакт с невыявленным больным
продолжение 3. Медицинские факторы – недоношенность – врожденные или приобретенные заболевания -синергисты (ВИЧ-инфекция, ветряная оспа и др. ) – врожденный иммунодефицит – дефекты вскармливания 4. Социальные факторы – социальная дезадаптация родителей – неудовлетворительные материально-бытовые условия
ОСОБЕННОСТИ МОРФОЛОГИИ И ТЕЧЕНИЯ ТБ • наклонность к генерализации с лимфогематогенным распространением инфекции, поражением многих (почти всех) лимфоузлов и органов; • наклонность к развитию массивного казеозного некроза в лимфоузлах с формированием туморозного бронхаденита, реже казеозной пневмонии; • частое развитие долевых и сегментарных бронхолегочных поражений вследствие сдавления крупного бронха резко увеличенным лимфоузлом средостения; • редкое развитие плевритов, так как не закончилось формирование плевральных полостей; • преобладание процессов большой распространенности; • медленная регрессия процесса на фоне лечения; • отсутствие наклонности к самоизлечению.
ТРУДНОСТИ ДИАГНОСТИКИ ТБ У ДЕТЕЙ РАННЕГО ВОЗРАСТА • слабая выраженность положительной реакции на туберкулин (папула 5 -10 мм), что затрудняет ее дифференциальную диагностику с поствакцинной аллергией; • относительно частая отрицательная реакция на туберкулиновую пробу Манту с 2 ТЕ (в 10% – 30%) в связи с пассивной анергией или предаллергическим периодом; • частое острое или подострое начало заболевания (в 2/3 случаев) с относительно выраженной клиникой интоксикации, дыхательной недостаточности; • выраженные перкуторные и аускультативные изменения; • большое сходство клинических проявлений заболевания с ОРВИ, пневмонией, бронхитом, различными детскими инфекциями; • сложность рентгенобследования, СКТ.
СОСТОЯНИЕ ДИАГНОСТИКИ В РАННЕМ ВОЗРАСТЕ • Относительно часто активный ТБ диагностируется в поздние сроки – через 1 -1, 5 года после виража туберкулиновой чувствительности. • Выявление ТБ чаще всего происходит при обращаемости родителей к педиатру с жалобами.
Нередко такие дети длительно лечатся амбулаторно или в стационаре ОЛС по поводу неспецифических воспалительных заболеваний органов дыхания. • Выявление ТБ при обследовании ребенка по контакту имеет место в ¼- ½ случаев.
Роль туберкулинодиагностики как метода выявления в этом возрасте сравнительно невелика (1/4 случаев).
ПЕРИОД ПЕРВИЧНОГО ИНФИЦИРОВАНИЯ ТБ (вираж) выявляется лишь: • у не вакцинированных туберкулиноположительных • у вакцинированных с выраженной положительной или резко положительной реакцией на пробу Манту при отсутствии поствакцинного рубчика или его малых размерах
СТРУКТУРА КЛИНИЧЕСКИХ ФОРМ ТБ • • ТВГЛУ – 60% Первичный туберкулезный комплекс – 35 -40 % Диссеминированный ТБ – 10 % Туб. менингит -1 % Т В Г Л У- наиболее частая форма • Основные варианты инфильтративный, туморозный • Поражается 2 -3 гр. лимфоузлов и более: (бронхопульмональные, трахеобронхиальные, бифуркационные)
ОСЛОЖНЕНИЯ ТБ Осложнения наблюдаются чаще (в 45%), чем у детей старше 3 лет (18%).
Способствуют развитию осложнений: • отсутствие прививки БЦЖ • позднее выявление источника туберкулезной инфекции • отсутствие химиопрофилактики у детей из контактов • поздняя диагностика специфического процесса • • СТРУКТУРА ОСЛОЖНЕНИЙ туберкулез бронхов ателектазы, долевые и сегментарные бронхолегочные поражения отсевы (реже) диссеминация
КЛИНИКА В большинстве случаев наблюдается более или менее выраженный СИНДРОМ ИНТОКСИКАЦИИ: • бледность кожных покровов; • фебрильная или субфебрильная температура тела; • немонотермичный тип температурной кривой; • снижение мышечного тонуса; • умеренное увеличение 7 -9 групп периферических лимфатических узлов; • ухудшение аппетита; • дефицит массы тела; • изменение поведения ребенка (капризность с утра, апатичность к вечеру); • диспепсические расстройства.
ВОЗМОЖНЫЕ ПРОЯВЛЕНИЯ СО СТОРОНЫ ОРГАНОВ ДЫХАНИЯ • кашель, иногда сильный сухой (битональный) • синдром дыхательной недостаточности
ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ • общее состояние нередко тяжелое • кожные покровы бледные • определяются увеличенные периферические лимфоузлы в 5 -7 верхних группах и более ДАННЫЕ ПЕРКУССИИ И АУСКУЛЬТАЦИИ • Выражены при распространенном процессе, скудные при ограниченном.
Результаты лабораторных исследований • • АНЕМИЯ умеренный лейкоцитоз эозинофилия лимфопения умеренное увеличение СОЭ антитела к антигену МБТ (ИФА) бактериовыделение – 5 -10%
РЕНТГЕНОТОМОГРАФИЧЕСКАЯ КАРТИНА • значительное несимметричное расширение средостения в верхних и средних отделах • нарушение дифференцированности структур • увеличение внутригрудных лимфоузлов • возможны ателектазы S 3, S 4, S 5, верхней или средней доли • синдром диссеминации в тяжелых случаях
ТУБЕРКУЛИНОДИАГНОСТИКА • мало информативна в раннем детском возрасте • реакция на туберкулиновую пробу Манту с 2 ТЕ ППД-Л преимущественно слабо положительная и расценивается как поствакцинная аллергия • нередко реакция на туберкулиновую пробу отрицательная, как проявление пассивной анергии
ДИАСКИНТЕСТ • значительно информативнее, чем проба Манту • дает положительную реакцию при заболевании и отрицательную при поствакцинной аллергии • возможна отрицательная реакция при заболевании при тяжелом его течении (пассивная анергия)
ВАРИАНТЫ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЕННОСТИ ПОРАЖЕНИЯ Процесс Клиника проявления Умеренная степень увеличения ВГЛУ Общие умеренно выраженные проявления интоксикации без изменений со стороны органов дыхания: плохая прибавка массы тела, субфебрилитет, изменение поведения (капризность, апатия и т. п.
) Туморозный бронхаденит, в т. ч.
с долевыми или сегментарными бронхолегочными поражениями Выраженный синдром интоксикации, значительные изменения со стороны органов дыхания Длительные подъемы температуры до фебрильных цифр, снижение массы тела, упорный приступообразный кашель, одышка, возможны приступы кашля с одышкой
Продолжение Генерализованные диссеминированные формы Резко выражен синдром интоксикации, выраженная легочная симптоматика.
Температура высокая или фебрильная, головные боли, потливость, диспепсические расстройства с рвотой, поносами, болями в животе.
Отсутствует аппетит, значительно снижается масса тела, развивается раздражительность. Иногда температура сохраняется нормальной за счет анергии.
ОСОБЕННОСТИ ОСТРОГО МИЛИАРНОГО ТУБЕРКУЛЕЗА – острое, внезапное начало – высокая температура (до 39 -40°) с большими размахами в течение суток – значительное снижение питания – нередко диспептические расстройства – выраженная одышка (до 60 -70 в мин. ) – бледность и цианоз (особенно губ и щек) – сухой кашель, иногда приступообразный
продолжение – общее состояние тяжелое периферический полиаденит бедные данные перкуссии и аускультации некоторое увеличение печени и селезенки как правило, вовлекаются в туберкулезный процесс другие органы. Несоответствие между тяжестью состояния ребенка и бедными данными перкуссии и аускультации характерно для милиарного туберкулеза.
РЕНТГЕНКАРТИНА ПРИ МИЛИАРНОМ ТУБЕРКУЛЕЗЕ – первые 7 -10 дней острого периода патологии не определяется – затем – усиление легочного рисунка: нежная сетчатость – позднее – мелкие (2 -3 мм) очаговые тени слабой или средней интенсивности, мономорфные, не сливающиеся друг с другом, расположенные с двух сторон с зеркальной симметричностью (симптом «манной крупы» ) – корни легких увеличены с одной или обеих сторон.
DS: Милиарный туберкулез легких. МБТ-
ПОРАЖЕНИЕ МОЗГОВЫХ ОБОЛОЧЕК – развивается в конечной стадии милиарного туберкулеза, – сопровождается признаками менингита или менингоэнцефалита – наблюдаются: сильная головная боль, рвота, не связанная с приемом пищи, задержка стула, анорексия – симптомы раздражения мозговых оболочек: ригидность затылочных мышц, положительные симптомы Кернига, Брудзинского – поражение черепно-мозговых нервов – проявление энцефалита: парезы, параличи
Особенности состава спинномозговой жидкости при туберкулезном менингоэнцефалите – жидкость прозрачная, бесцветная цитоз 100 -500 кл. , лимфоцитарный снижен уровень глюкозы МБТ редко обнаруживаются (метод ПЦР наиболее информативен)
ИММУНОЛОГИЧЕСКИЕ РЕАКЦИИ Туберкулиновая проба Манту и ДСТ дают, как правило, отрицательный результат (пассивная анергия).
Основные методы диагностики ТБ в раннем возрасте 1. выявление контакта (анамнез, обследование родственников, сведения о больных соседях) 2. ДСТ 3. при отсутствии патологии на Rгр. – СКТ 4. мазок на КУМ со слизистой глотки, носа ребенка 5. исследование на ДНК МБТ методом ПЦР
ЗАКЛЮЧЕНИЕ • В раннем детском возрасте контакт с больными туберкулезом наиболее опасен, т. к. часто приводит к заболеванию. • Заболевание туберкулезом протекает в данном возрасте наиболее злокачественно, часто сопровождаясь осложнениями, генерализацией, нередко – летальный исход.
ФАКТОРЫ РИСКА – гормональная перестройка, – дисгармоничность развития, – нередкая социальная дезадаптация подростка (контакт с лицами из МЛС, курение, употребление алкоголя, наркотиков, пребывание в МЛС), – ранняя половая жизнь, беременности, – расширение неконтролируемой сферы общения, – несерьезной отношение к своему здоровью.
ОСОБЕННОСТИ ТУБЕРКУЛЁЗНОГО ПРОЦЕССА У ПОДРОСТКОВ • Высокая инфицированность ТБ – преобладание вторичного ТБ с преимущественным поражением легочной ткани. • Наклонность к экссудативным реакциям в высокой частоте инфильтративного туберкулёза, экссудативного плеврита. • Тенденция к высокой степени казеификации проявляется в развитии казеозной пневмонии и туморозных бронхоаденитов.
продолжение • Высокая частота деструкций и бактериовыделения. • Наклонность к диссеминации, генерализации. • Нередко формируются долевые и сегментарные бронхолёгочные поражения в виде гиповентиляции при первичном ТБ. • Высокая сенсибилизация организма.
Структура клинических форм (Павлова М. В. , СПб)
Инфильтративный туберкулез
ОСОБЕННОСТИ КЛИНИКИ И ПУТИ ВЫЯВЛЕНИЯ ТБ У ПОДРОСТКОВ Клиника Пути выявления Малосимптомное или бессимптомное течение даже при распространенных процессах Выраженная клиническая картина с повышением t⁰ до высоких цифр, синдромом интоксикации, кашлем, лабораторными изменениями Профилактическая ФГ 65 -70% При обращении к врачу с жалобами 30 -35%
МЕТОДЫ ВЫЯВЛЕНИЯ ТБ В КО Профилактические обследования – 64, 3% В том числе: обследование по контакту – 21, 4% массовая флюорография – 35, 7% туберкулинодиагностика – 7, 0% Обращение с жалобами – 36, 7%
ГРУППЫ РИСКА – ВИЧ-инфекция – сахарный диабет – применение иммунодепрессантов
Основные жалобы при туберкулезе подростков – слабость утомляемость снижение массы тела лихорадка (субфебрильная или фебрильная температура) ночные поты кашель выделение мокроты иногда кровохарканье
ОБСЛЕДОВАНИЕ ПОДРОСТКОВ НА МБТ Показания Кашель более 2 -х недель Синдром интоксикации неясного генеза более 2 -х недель: лихорадка, потливость, потеря массы тела, общая утомляемость Затяжной или рецидивирующий бронхолегочный процесс Отсутствие эффекта от неспецифической противовоспалительной терапии Метод обследования – Исследование мазка мокроты (ММ) на КУМ простой микроскопией трехкратно за 2 дня. – При ММ(-) исследование на ДНК МБТ методом ПЦР. – Диаскинтест. – Обзорная рентгенограмма. – По показания СКТ (ДСТ+ и N обзорная рентгенограмма)
ДАННЫЕ ФИЗИКАЛЬНОГО, ЛАБОРАТОРНОГО, РЕНТГЕНОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ Виды Физикальные данные Результаты скудные, единичные влажные хрипы над деструкциями Мокрота на МБТ Обзорная рентгенограмма СКТ МБТ в 40% инфильтрации в верхней доле, деструкции в 50% милиарная диссеминация, увеличение ВГЛУ, деструкции в 74% положительная реакция в 95% ДСТ
Характеристика специфического процесса (Павлова М. В. , СПб) Распространенность поражения Деструкция и бактериовыделение
Структура ЛУ МБТ (Павлова М. В. , СПб)
Рентгенологическая динамика по СКТ
Туберкулез у ВИЧ-инфицированных детей • Кемеровская область занимает 1 -е место в РФ по частоте сочетанной инфекции, в том числе среди детей. • Всего выявлено 37 детей с ВИЧ/ТБ, из них 9 в 2014 г. • В настоящее время на учете 12 детей с активным ТБ и ВИЧ.
Особенности клиники ТБ у ВИЧинфицированных • злокачественное течение с быстрым прогрессированием; • ярко выраженный синдром интоксикации; • резкое увеличение внутригрудных, периферических, мезентериальных лимфоузлов; • наклонность к генерализации процесса; • нередкое вовлечение серозных оболочек.
Обследование ВИЧ-инфицированных на ТБ с выраженной иммуносупрессией Показания Наличие хотя бы одного из следующих симптомов: -лихорадка (любой продолжительности) -потливость -снижение массы тела -кашель – Методы Обзорная рентгенограмма При отсутствии патологии – СКТ УЗИ органов брюшной полости Мокрота на КУМ Мокрота и другие материалы на ДНК МБТ по ПЦР
Профилактическое обследование подростков в современных условиях – флюорография ежегодно, ВИЧ-инф. – 2 раза в год – ДСТ ежегодно (вместо пробы Манту) – интервал между этими обследованиями 0, 5 года
ЗАКЛЮЧЕНИЕ Ранний детский и подростковый возраст – периоды повышенного риска заболевания ТБ и наиболее злокачественного его течения. Для своевременной диагностики необходимо: – учет контакта – проф. обследование – использование ДСТ – СКТ при показаниях – исследование на МБТ – флюорографическое обследование взрослого окружения.
БЛАГОДАРЮ ЗА ВНИМАНИЕ!
Источник: http://present5.com/osobennosti-tuberkuleza-u-detej-v-rannem-i-podrostkovom/