Вирусный кашель у ребенка: как и чем лечить, симптмоы
Большинство людей привыкло считать кашель симптомом простудного заболевания. Но подобный симптом может быть вызван вирусной или бактериальной инфекцией. Насчитывается более ста известных вирусов, вызывающих кашель, а бактериальных инфекций намного больше. Как определить, какой природы кашель у ребенка: вирусный кашель или бактериальный, ведь лечение их отличается?
Бактериальный бронхит и постановка диагноза
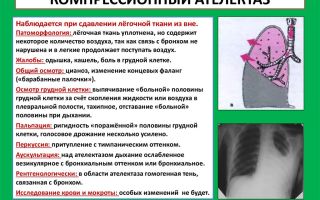
Кашель у малыша начинается после того, как инфекция дошла до бронхов и уже сформировался бронхит. Возбудители заболевания – бактерии – это самостоятельные одноклеточные организмы, способные полноценно жить и размножаться в оптимальной среде.
Если бактерия попадают извне в благоприятную для ее существования среду, то она также вредно воздействует на организм.
Симптомы бактериальной инфекции имеют свои характерные признаки, среди которых выделяют:
- сильный кашель;
- отсутствие насморка;
- откашливание с мокротой, обильное, имеющее гнойные включения;
- очень высокая температура;
- слабость и утомляемость.
Слизистая оболочка бронхов раздражается вследствие активного размножения вредных бактерий: стафилококков или стрептококков. Ребенок становится вялым и отказывается от еды. Кроме этого, больной ощущает боль в горле, поэтому у него пропадает аппетит.
Прежде чем начать лечение, требуется провести тщательную диагностику. Начинается она с внешнего осмотра, опроса о симптомах болезни и жалоб ребенка. Также прослушивается и определяется жесткость дыхания, есть ли хрипы. При подозрении на бактериальный бронхит делаются дополнительные анализы, в число которых входит:
- общий анализ крови;
- рентгенография грудной клетки;
- анализ мокроты на микрофлору.
Также проводится спирография – обследование проходимости воздуха по дыхательным путям. Очень редко, но ребенку могут назначить бронхоскопию для более точного диагноза. При необходимости проводится компьютерная томография.
Симптомы вирусного бронхита
Чаще всего дети болеют именно вирусным бронхитом. Вирусы попадают в органы дыхания с воздухом. Попадая на слизистую бронхов, они начинают размножаться, чем и вызывают кашлевые позывы.
Дети с ослабленным иммунитетом, часто болеющих гриппом и ОРЗ, имеют больший риск развития вирусного бронхита. Основными симптомами вирусного бронхита являются:
- сильный кашель, мокрота прозрачная;
- постоянная одышка;
- подъем температуры до 38 градусов, иногда и выше;
- озноб;
- дискомфорт и боли в грудной клетке, дыхание с хрипами;
- сильная слабость.
Источник: https://03-med.info/bolezni/virusnyy-kashel-u-rebenka-kak-i-chem-lech.html
Вирусный кашель у ребенка чем лечить
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Доктор Комаровский об ОРВИ
Острые респираторные вирусные инфекции — самые частые детские заболевания. У некоторых малышей они фиксируются до 8-10 раз в год. Именно в силу своей распространенности ОРВИ «обросли» массой предрассудков и ошибочных мнений.
Одни родители сразу бегут в аптеку за антибиотиками, другие верят в силу гомеопатических антивирусных препаратов.
Авторитетный детский врач Евгений Комаровский рассказывает о респираторных вирусных инфекциях и о том, как правильно действовать, если ребенок заболел.
О заболевании
ОРВИ — это не одна конкретная болезнь, а целая группа похожих друг на друга по общим симптомам недугов, при которых воспаляются дыхательные пути.
Во всех случаях в этом «виновны» вирусы, которые проникают в организм ребенка через нос, носоглотку, реже — через слизистую оболочку глаз.
Чаще всего российские дети «подхватывают» аденовирус, респираторно-синцитиальный вирус, риновирус, парагрипп, реовирус. Всего насчитывается около 300 агентов, которые вызывают ОРВИ.
Вирусная инфекция обычно носит катаральный характер, но наиболее опасна даже не сама инфекция, а ее вторичные бактериальные осложнения.
Очень редко ОРВИ регистрируют у детей в первые месяцы их жизни. За это отдельное «спасибо» следует сказать врожденному материнскому иммунитету, который защищает малыша первые полгода с момента появления на свет.
Чаще всего недуг поражает детей ясельного, детсадовского возраста и идет на спад к окончанию начальной школы. Именно к 8-9 годам у ребенка вырабатывается достаточно сильная иммунная защита от распространенных вирусов.
Это вовсе не означает, что ребенок перестает болеть ОРВИ, но вирусные недуги у него будут случаться значительно реже, и их течение станет более мягким и легким. Дело в том, что иммунитет ребенка незрелый, но по мере того, как он сталкивается с вирусами, со временем «обучается» распознавать их и вырабатывать антитела к чужеродным агентам.
На сегодняшний день медики достоверно установили, что 99% всех болезней, которые в народе именуют одним емким словом «простуда», имеют вирусное происхождение. ОРВИ передаются воздушно-капельным путем, реже — через слюну, игрушки, общие с заболевшим предметы обихода.
На ранних сроках развития инфекции вирус, который попал в организм через носоглотку, вызывает воспаление носовых ходов, гортани, появляется сухой кашель, першение, насморк. Температура поднимается не сразу, а только после того, как вирус попадает в кровь. Для этой стадии свойственны озноб, жар, ощущение ломоты во всем теле, особенно в конечностях.
Высокая температура помогает иммунитету дать «ответ» и бросить на борьбу с вирусом специфические антитела. Они помогают очистить кровь от чужеродного агента, температура спадает.
На завершающей стадии заболевания ОРВИ очищаются пораженные дыхательные пути, кашель становится мокрым, с мокротой отходят клетки пораженного вирусным агентом эпителия.
Именно на этой стадии может начаться вторичная бактериальная инфекция, так как пораженные слизистые оболочки на фоне сниженного иммунитета создают очень благоприятные условия для существования и размножения болезнетворных бактерий и грибков.
Это может вызвать риниты, синуситы, трахеиты, отиты, тонзиллит, пневмонию, менингит.
Чтобы снизить риски возможных осложнений, нужно точно знать, с каким возбудителем связан недуг, а также уметь отличить грипп от ОРВИ.
Существует специальная таблица отличий, которая поможет родителям хотя бы приблизительно понять, с каким агентом они имеют дело.
Отличить вирусную инфекцию от бактериальной в домашних условиях довольно сложно, поэтому на помощь родителям придет лабораторная диагностика.
Если есть сомнения — нужно сдать анализ крови. В 90% случаев у детей наблюдается именно вирусная инфекция. Бактериальные заражения протекают очень тяжело и обычно требуют лечения в условиях стационара. К счастью, они случаются довольно редко.
Традиционное лечение, которое ребенку назначает педиатр, основано на употреблении противовирусных препаратов. Предусмотрено также симптоматическое лечение: при насморке — капли в нос, при боли в горле — полоскания и спрей, при кашле — отхаркивающие средства.
Одни дети болеют ОРВИ чаще, другие — реже.
Однако страдают от таких заболеваний все без исключения, поскольку универсальной защиты от вирусных инфекций, передающихся и развивающихся по респираторному типу, нет.
Зимой дети болеют чаще, поскольку в это время года вирусы наиболее активны. Летом такие диагнозы также ставят. Частота заболеваний зависит от состояния иммунной системы каждого конкретного ребенка.
Ошибочно называть ОРВИ простудой, говорит Евгений Комаровский. Простуда — это переохлаждение организма. «Подхватить» ОРВИ можно и без переохлаждения, хотя оно, безусловно, увеличивает шансы заразиться вирусами.
После контакта с заболевшим и проникновения вируса до появления первых симптомов может пройти несколько дней. Обычно инкубационный период ОРВИ — 2-4 дня. Больной ребенок заразен для окружающих на протяжении 2-4 дней с момента появления первых признаков заболевания.
Лечение по Комаровскому
На вопрос, чем лечить ОРВИ, Евгений Комаровский отвечает однозначно: «Ничем!»
Организм ребенка в состоянии самостоятельно справиться с вирусом за 3-5 суток, за это время иммунитет малыша сможет «научиться» бороться с возбудителем болезни и выработает антитела к нему, которые еще не раз пригодятся, когда ребенок снова столкнется с этим возбудителем.
Противовирусные препараты, которые в изобилии представлены на прилавках аптек, рекламируются по телевидению и радио, обещая «избавить и защитить от вирусов» в самые короткие сроки — не более чем удачный маркетинговый ход, говорит Евгений Комаровский. Их эффективность клинически не доказана. Лекарств от вирусов по большому счету не существует.
То же самое касается гомеопатических препаратов («Анаферон», «Оциллококцинум» и другие). Эти пилюли — «пустышка», говорит доктор, и педиатры назначают их не столько для лечения, сколько для морального успокоения.
Врач назначил (пусть даже заведомо бесполезный препарат), он спокоен (ведь гомеопатические средства абсолютно безвредны), родители довольны (они ведь лечат ребенка), малыш пьет пилюли, состоящие из воды и глюкозы, и спокойно выздоравливает лишь при помощи собственного иммунитета.
Наиболее опасной является ситуация, в которой родители бросаются давать ребенку с ОРВИ антибиотики. Евгений Комаровский подчеркивает, что это настоящее преступление против здоровья малыша:
- Антибиотики против вирусов совершенно бессильны, поскольку они созданы для того, чтобы бороться с бактериями;
- Они не снижают риск развития бактериальных осложнений, как думают некоторые, а увеличивают его.
Народные средства лечения ОРВИ Комаровский считает совершенно бесполезными. Лук и чеснок, а также мед и малина — полезны сами по себе, но ни в коем случае не воздействуют на способность вируса к репликации.
Лечение ребенка с ОРВИ должно быть основано, по мнению Евгения Олеговича, на создании «правильных» условий и микроклимата. Максимум свежего воздуха, прогулки, частые влажные уборки в доме, где живет ребенок.
Ошибочно кутать кроху и закрывать в доме все форточки. Температура воздуха в квартире не должна быть выше 18-20 градусов, а влажность воздуха должна находиться на уровне 50-70%.
Этот фактор очень важен, чтобы не допустить пересыхания слизистых оболочек органов дыхания в условиях слишком сухого воздуха (особенно в том случае, если у малыша насморк и дышит он ртом). Создание таких условий помогает организму быстрее справиться с инфекцией, и именно это Евгений Комаровский считает наиболее правильным подходом к терапии.
Источник: https://medicinavdome.ru/kashel-u-rebenka/virusnyj-kashel-u-rebenka-chem-lechit
Кашель у ребенка
С физиологической точки зрения, кашель – это безусловный рефлекс, защитная реакция организма в виде резкого взрывного вдоха, направленная на устранение из дыхательных путей пыли, вредных микроорганизмов, мокроты и инородных тел. Кашлевые рецепторы могут раздражаться колебаниями температуры и влажности во вдыхаемом воздухе, аллергенами, опухолями, папилломами и т.д.
Сам по себе кашель у ребенка необходим для нормальной жизнедеятельности организма. Так легкие, бронхи и трахея очищаются естественным путем. При отсутствии заболевания в день ребенок может кашлять до 13 раз.
Чаще всего это происходит по утрам (отходит собравшаяся за ночь слизь). Может появляться кашель у ребенка и во время кормления, после плача, когда режутся зубки – происходит это из-за раздражения гортани.
Отличить физиологический кашель у ребенка от кашля при болезни довольно легко. Поскольку физиологический не доставляет малышу никакого дискомфорта, он продолжает хорошо играть, спать и кушать с аппетитом.
Виды кашля у ребенка
По виду возбудителя кашель бывает двух видов: инфекционным или аллергическим.
При вирусных инфекционных заболеваниях кашель возникает на фоне таких симптомов, как повышение температуры тела, ухудшение общего состояния, насморк и т.п. Мокрота отходит прозрачная, бесцветная.
90% всех случаев кашля у детей приходится на долю ОРВИ, хотя и бактериальные инфекции также могут вызывать кашель, являясь первопричиной либо результатом неправильного лечения вирусного кашля. Обусловлено это тем, что застой слизи в легких способствует накоплению бактерий.
При этом слизь имеет желтовато-зеленый, гнойный оттенок и плохо отходит.
Кашель аллергического характера имеет другие клинические признаки. Как правило, он возникает сам по себе и не сопровождается ухудшением общего состояния и повышением температуры. Если ребенок начал кашлять, а другие симптомы «простуды» так и не появились, это сигнал о наличии аллергического кашля.
По характеру кашель классифицируют на:
- Влажный (продуктивный) кашель – характеризуется отхождением мокроты. Это, можно сказать, «идеальный» кашель в том плане, что он очищает дыхательные пути, а без него даже незначительный воспалительный процесс приводил бы к воспалению лёгких;
- Сухой кашель у ребенка – самый навязчивый вид, который обычно сопровождает начало бактериальной или вирусной инфекции. Мокрота при этом не отходит, поэтому этот кашель также называют непродуктивным. Главная задача родителей – перевести сухой кашель у ребенка во влажный;
- Спастический кашель, т.е. спровоцированный спазмом, часто возникает у людей с бронхиальной астмой. Мокроты нет, сам кашель сухой и свистящий. Откашливается человек долго и болезненно. Этот вид кашля у детей бывает редко, но требует обязательного контроля врачом.
Лающий кашель у ребенка – это чаще всего симптом такого опасного заболевания, как ложный круп. Отличить его от остальных видов кашля очень легко – он сопровождается охриплостью голоса, у маленьких деток голос сипнет во время плача.
Особенностью ложного крупа является отек гортани, поэтому кашель по звуку напоминает лай собаки, отсюда и его название. При первых признаках лающего кашля у ребенка или даже при малейшем подозрении на него нужно срочно вызывать врача.
Особенно ложный круп опасен для детей до трех лет. Объясняется это тем, что у детей этой возрастной группы к развитию отека гортани имеются анатомо-физиологические предрасполагающие факторы.
Гортань у малышей и так совсем небольшого диаметра, а в случае любого воспаления происходит отек ткани, что может привести к потере сознания и даже удушью.
Коклюшный кашель является симптомом распространенного детского заболевания. В самом начале этот кашель тяжело отличить от обычного. Но спустя несколько дней он перетекает в приступообразный, а приступы часто заканчиваются рвотой. Особенно опасен коклюшный кашель для деток до 1 года. При первых проявлениях нужно срочно обратиться к врачу.
Чем лечить кашель у ребенка: общие рекомендации
Для начала стоит напомнить, что лечению в домашних условиях поддается только сухой и влажный кашель. Спастический, коклюшный или лающий кашель у ребенка требует незамедлительной медицинской помощи!
Общие рекомендации по лечению любого вида кашля у ребенка:
- Нормализовать воздух, то есть очистить и увлажнить его. Для этого достаточно регулярных проветриваний и влажной уборки, не помешает и увлажнитель и/или очиститель воздуха. Несколько сложнее в этом плане обстоят дела летом. Чтобы легче было дышать, нужен прохладный воздух. На помощь придет кондиционер. Оптимальной температурой для ребенка считается 20 градусов – вот ее и нужно поддерживать в комнате, только на время включения кондиционера малыша стоит переводить в другую комнату. Также нужно помнить, что кондиционер иссушает воздух, поэтому при его использовании обязательно потребуется и увлажнитель;
- Обильно поить ребенка. Вода, несладкие соки, травяной чай, компот, чай с малиной – предлагать можно любой из этих напитков, но только в теплом виде и очень часто – чем чаще, тем лучше. Вязкость мокроты напрямую связана с густотой крови, по этой причине питье должно быть теплым. Другими словами, разжижая кровь, мы способствуем разжижению и мокроты;
- Позволить малышу двигаться. Во время движения мокрота отходит лучше, и это факт. Если нет температуры, можно смело отправляться на улицу. Поспособствует отхождению мокроты и легкий массаж, для этого малыша нужно положить себе на колени животиком вниз и слегка постукивать по спинке в районе лёгких снизу вверх, как бы «подталкивая» слизь.
Ни в коем случае не рекомендуется без ведома врача применять при кашле у ребенка народные средства типа аромамасел и горчичников. Дело в том, что пары горчицы, как и некоторые ароматические масла, могут спровоцировать бронхоспазм, который опасен для жизни малыша.
Чем лечить кашель у ребенка: сиропы
Чтобы установить причину кашля у ребенка, доктора посетить нужно обязательно.
В зависимости от вида кашля малышу могут быть назначены препараты для разжижения и отхождения мокроты, успокоения кашлевого синдрома или подавления кашля. Выпускаются эти медикаменты обычно в виде сиропов, которые в большинстве своем имеют приятный вкус.
Сиропов от кашля для детей существует достаточно много – это и однокомпонентные препараты (к примеру, сироп с экстрактом подорожника или плюща), и многокомпонентные, состоящие из нескольких компонентов с разными свойствами.
Популярные и эффективные сиропы от кашля для детей:
- Амброксол;
- Аскорил;
- АЦЦ;
- Бромгексин;
- Геделикс;
- Гербион;
- Лазолван;
- Стоптуссин;
- Синекод;
- Эреспал.
Каждый из этих препаратов предназначен для лечения определенного вида кашля, назначается с определенного возраста, имеет конкретные противопоказания. Также у каждого из этих сиропов от кашля для детей имеется множество аналогов, поэтому лекарство ребенку должен назначать только врач!
Источник: http://zdorovi.net/bolezni/kashel-u-rebenka.html
Затяжной кашель у ребенка: причины и лечение малыша
Самое распространенные заболевания детей – это заболевания дыхательных путей. Такие заболевания часто сопровождаются кашлем, однако иногда родители наблюдают затяжной кашель у ребенка.
Кашель – защитная реакция организма на внедрение чужеродных или патогенных элементов. Этот механизм включается тогда, когда необходимо вывести какое-то вещество из дыхательных путей. Кашель выступает как один из основных симптомов заболеваний ЛОР-органов у детей.
При типичной картине болезни кашель перестает беспокоить ребенка через 10 – 14 дней, изредка оставаясь в виде неярких остаточных явлений (подкашливания) до 3-х недель.
Причины затяжного кашля у ребенка
Продолжительная кашлевая реакция сохраняется по нескольким причинам. Среди них могут быть провоцирующие факторы, вызвавшие только что перенесенное заболевание, или присоединение других:
- Инфекционное начало;
- Хроническое заболевание;
- Аллергические явления;
- Проблемы ЖКТ;
- Смешанные причины.
Остаточная инфекция как провокатор затяжного кашля
Бывает, что респираторное заболевание проходит за неделю и состояние ребенка значительно улучшается. Но кашель не прекращается. Скорее всего, микробы или вирусы не были устранены до конца, особенно, если прекращение приема лекарств произошло раньше назначенного доктором срока по инициативе родителей.
В этом случае на фоне кажущегося благополучия в верхних дыхательных путях через некоторое время возникает ухудшение самочувствия или усиление кашля. Это значит, что инфекция вновь активизировалась. При этом нередко отмечается распространение очага на нижележащие органы – бронхи и легкие.
Не зря говорят, что ОРЗ опасно не само по себе, а своими осложнениями.
Лечение их связано с более значительными трудностями, чем терапия первичного заболевания: микробы при недостаточной продолжительности приема антибиотиков приобретают устойчивость к целому ряду препаратов.
Врачу приходится назначать дополнительные лабораторные исследования для определения возбудителя и его чувствительности к тому или иному лекарственному средству. А это требует времени, что не способствует быстрому выздоровлению.
Хронические заболевания и кашель
Некоторые болезни, имеющие хронический характер, могут вызвать затяжной кашель. К ним относятся:
- Увеличенные аденоиды – при затрудненном дыхании через нос слизистые рта и глотки пересыхают, это может стать причиной привычного покашливания – бронхиальная слизь при этом выделяется в небольших, но достаточных количествах для временного увлажнения верхних дыхательных путей;
- Хронический ринит (насморк) – постоянная инфекция в носу постепенно опускается в низлежащие органы и, при неблагоприятных условиях, вызывает бронхо-легочную реакцию, которая не всегда сопровождается признаками острого заболевания – повышением температуры и ухудшением самочувствия, т.к. организм привык к существующей патологии;
- Туберкулез – появление затяжного кашля у инфицированного туберкулезом ребенка свидетельствует о том, что организм не в состоянии самостоятельно подавить инфекцию, необходима медицинская помощь.
Инфекции, вызывающие затяжной кашель
Коклюш
Затяжной кашель у ребенка может быть вызван Коклюшем. Большинство детей получают иммунитет к нему после серии прививок АКДС. В этом случае заболевание им не грозит, а если и происходит, то атипично – в легкой форме, не вызывающей подозрений у доктора на коклюш.
При отсутствии прививки, а такое случается при медотводе или отказе родителей по только им понятным причинам, вполне возможно классическое развитие этого заболевания.
Коклюш начинается и лечится как типичная острая респираторная болезнь. Но с исчезновением катаральных признаков – боли и гиперемии горла – кашель не проходит, а нарастает.
К третьей неделе он становится типичным для коклюша – приступообразным, непродуктивным, вызывающим к концу эпизода рвоту.
Приступы повторяются до 30 раз в день, изнуряя ребенка и вызывая осложнения со стороны дыхательной, сердечно сосудистой и пищеварительной систем.
Орнитоз
Еще одно редкое заболевание, протекающее с длительным кашлем – Орнитоз. Это недуг, передающийся от птиц (в городских условиях это чаще всего голуби) воздушно-пылевым путем. Заражение чаще происходит в межсезонье.
Начинается болезнь остро, протекает как пневмония, длительно, с высокой температурой, сухим кашлем с переходом во влажный. Тяжесть заболевания не ограничивается поражением легких – вовлекаются органы пищеварения и ЦНС.
Встречаются атипичные формы, которые, собственно, и вызывают затяжной кашель после, казалось бы, успешного выздоровления от ОРВИ.
Аллергия
Одна из самых распространенных причин затяжного кашля у детей – непереносимость контакта с теми или иными веществами, животными и продуктами) – так называемый аллергический кашель. Список аллергенов очень велик, перечислить их нет возможности, неправильная реакция на вполне безобидные субстанции проявляется очень индивидуально.
Кашель при этом может быть как сухой (от легкого покашливания до лающего), так и влажный, когда бронхи начинают продуцировать повышенное количество слизи.
Одним из серьезных проявлений аллергии в последнее время стала астма.
Проблемы органов пищеварения
Иногда причиной затяжного кашля у ребенка становятся желудочно-кишечные проблемы.
При некоторых заболеваниях, пища не скоро продвигается в кишечнике, а напротив, может регулярно происходить выброс желчи или полупереваренных продуктов обратно в желудок или даже в пищевод.
Такое явление (рефлюкс) непременно вызывает отрыжку и изжогу, которые и провоцируют кашель. Чаще всего подобные явления возникают на фоне:
- Проблем в печени;
- Аномалии развития желчного пузыря;
- Закупорки желчных протоков;
- Болезней поджелудочной железы;
- Гастрита.
Врожденные аномалии регистрируются в первый год жизни. По поводу приобретенных заболеваний необходимо обратиться к детскому гастроэнтерологу.
Иногда причиной продолжительного кашля у детей становятся глистные инвазии – некоторые личинки паразитов попадают в легкие при дыхании или гематогенно (с током крови).
Лечение затяжного кашля
Чем можно лечить затяжной кашель у ребенка? Терапия в первую очередь должна быть направлена на устранение причины длительного кашля. При инфекциях врач назначает антибиотики, антивирусные и противогрибковые препараты.
Симптоматическое лечение направляют на облегчение процесса кашля: должен произойти переход его из сухого во влажный, а затем появиться достаточное количество мокроты для выведения патогенов и очищения бронхов. Этому можно помочь соответствующими медицинскими препаратами, назначаемыми врачом. Для лечения затяжного влажного и сухого кашля также применяются гомеопатические препараты (например сироп Стодаль).
Подавление кашлевого рефлекса при помощи лекарственных препаратов целесообразно только при ярких аллергических реакциях и тяжелых проявлениях коклюша. В остальных случаях необходимо, чтобы кашель прошел весь круг развития – выполнил свою защитную функцию. Про правильный выбор противокашлевых препаратов можете прочитать в этой статье.
Для уменьшения остроты проявлений и скорейшего разрешения процесса можно использовать народные средства. Лечение травами и другими растительными продуктами допустимо, если нет аллергии.
Отвары и настои из лекарственных растений можно применять не все. Некоторые растения, применяемые для лечения взрослых, не рекомендуются детям.
Список некоторых разрешенных детям противокашлевых трав приведен в таблице.
| Цветы липы | Добавляют 1 чайную ложку на 200 мл воды в чай во время заваривания. | Перед сном в теплом виде |
| Лист малины | Добавляют 1 чайную ложку на 200 мл воды в чай во время заваривания. | Перед сном в теплом виде |
| Трава подорожника | Добавляют 1 чайную ложку на 200 мл воды в чай во время заваривания. | Пьют с добавлением сахара 1 – 2 раза в день по 100 мл чая |
| Трава мяты | Добавляют в горячие напитки непосредственно перед употреблением | 1 – 2 раза в день по полстакана |
Хорошим и проверенным годами средством для лечения кашля является барсучий жир.
Также хорошим отхаркивающим средством для лечения затяжного кашля у детей является сок редьки с медом (или сахаром). Не стоит забывать о традиционном употреблении при кашле меда и ягод малины (сушеных или в виде варенья), а также теплого молока с имбирем.
В каждой семье и местности есть свои, проверенные годами, противокашлевые рецепты с применением эндемичных растений. Если педиатр не против, стоит воспользоваться мудростью народной медицины.
Таким образом, кашель может служить симптомом серьезной патологии, но чаще всего это преходящее явление, при правильном лечении оно проходит без следа. Врачи не устают повторять, что необходимо точно выполнять все рекомендации лечащего доктора, и тогда осложнений, в том числе и в виде затяжного кашля, будет значительно меньше.
Источник: https://lechenie-baby.ru/deseases/respiratory-diseases/zatyazhnoi-kashel.html
Кашель у детей
| Кашель – очень досадный и беспокойный симптом для любого человека, а для ребенка и подавно.
Кашель может развиваться в силу огромного количества причин – может быть кратковременным и самостоятельно пройти, а может означать сложные хронические состояния и нуждаться в срочном лечении. Кашель у ребенка – не повод для промедлений и лечение такового должно проводиться под контролем педиатра с максимально тщательным обследованием и подбором лекарственных средств. |
Сложность лечения кашля у ребенка начинается еще на этапе выяснения его причин. С одной стороны детский кашель считается очевидным симптомом. В отличие от боли в горле его сложно не заметить. Однако для лечения этого недостаточно.
Природа детского кашля столь разнообразна, что необходимо порой посещение специалистов различной направленности – от ЛОРа и педиатра до аллерголога и невролога.
Лишь исчерпывающая совокупность диагностических процедур позволяет эффективно устранить причину кашля, а значит и сам кашель.
Особенности кашля у ребенка
По своей сути кашлем является форсированный выдох через рот в ответ на безусловный рефлекс. Таким образом организм спешит очистить дыхательные пути от раздражающего их компонента.
Кашель может развиваться вследствие воспалительного, инфекционного или неинфекционного процесса в дыхательных путях, быть проявлением аллергии, результатом химического или механического повреждения дыхательного тракта.
Заботливому родителю пригодится информация об основных разновидностях кашля у ребенка, их проявлениях и причинах:
|
Разновидность |
Проявление |
Причины |
|
Остро возникший кашель |
Кашель вначале сухой и непродуктивный, ощущается как навязчивый мокрота не отделяется. При ларингите и трахеите может приобретать лающий характер или металлический обертон. Сопровождается першением в горле и прочими признаками острой респираторно-вирусной инфекции При пневмонии кашель может быть влажным с первых часов болезни, такой описывают как глубокий. |
катар верхних дыхательных путей, воспаления в гортани (ларингит, круп), воспаления в трахее (трахеит), воспаления в бронхах (бронхит) и легких (пневмонии) |
|
Спастический кашель |
Хрипы сопровождаются удлинением выдоха, что свидетельствует о наличии бронхиальной обструкции. Кашель обычно малопродуктивен, навязчив, часто имеет в конце свистящий обертон. |
бронхиальная астма, острый обструктивный бронхит или бронхиолит в первые годы жизни, коклюш, попадание инородного тела в дыхательные пути |
|
Затяжной кашель (более 2 недель) |
Наблюдается часто, но обычно после острого бронхита. Провоцируется не столько наличием очага воспаления, сколько чрезмерной постинфекционной продукцией мокроты и сверхчувствительностью кашлевых рецепторов. |
аспирация пищи вследствие дисфагии,
|
|
Затяжной сухой кашель |
Кашель часто болезненный, приступообразный, приступ заканчивается отхождением комочка плотной слизи. Затяжной кашель у подростков при коклюше отличается отсутствием хрипов в легких, он обычно не усиливается и не приобретает специфического характера, как у не привитых. Бактериологический диагноз коклюша у этих детей редко удается, более надежно определение в крови антитоксических антител, которые у заболевших, в отличие от привитых, присутствуют в высоких титрах. |
при трахеите или трахеобронхите, некоторые респираторно-вирусных инфекциях (рино-, парагриппозные вирусы), коклюш |
|
Рецидивирующий кашель |
Обструктивный кашель с течением времени способен перерасти в астматический. |
бронхиальная астма, рецидивирующий бронхит, рецидивирующий обструктивный бронхит |
|
Длительный, постоянный кашель |
Кашель может усиливаться или ослабевать в отдельные периоды времени, однако присутствует всегда. Влажный постоянный кашель наблюдается при большинстве нагноительных заболеваний легких, сопровождающихся скоплением мокроты. Более сильный по утрам, редеет после отделения мокроты. Более глубокий на слух кашель типичен для бронхоэктазов, при пороках хрящей бронхов, также может иметь спастические обертона. |
хронические болезни органов дыхания |
|
Ночной кашель |
Возникаетобычно ближе к утру вследствие усиления бронхоспазма; нередко он указывает на аллергию, например, к перьевым подушкам.
|
бронхиальная астма, желудочно-пищеводный рефлюкс, синусит или аденоидитом при дыхании ртом ночью |
|
Аллергический кашель |
Легкий обрывистый кашель у ребенка развивается на фоне нормальной температуры тела, горло не болит, однако першит. |
аллергия на пищу, домашнюю пыль, корм для рыбок, шерсть животных, перьевые подушки |
|
Психогенный кашель |
Сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность – регулярность и высокая частота (до 4-8 раз в минуту), прекращение во время еды и разговора. |
следствие стрессовых ситуаций, однако вспыхивает на фоне ОРЗ, обсцессивно-компульсивное расстройство |
Кашель у ребенка до одного года
Болезни у ребенка до одного года протекают несколько особенным образом. Его основное отличие – это стремительность. В связи с этим родители должны быть особенно внимательны к любому симптому, а кашель может быть “маячком” особо опасной болезни.
Среди всего прочего кашель у ребенка до года может указывать на:
- острую респираторно-вирусную инфекцию, что без своевременного лечения при условии не сформировавшегося у младенца иммунитета в кратчайшие сроки переходит в пневмонию, бронхит, ложный круп;
- воспаление ЛОР-органов (носа, придаточных пазух, глотки);
- аденоидит или увеличение аденоидов;
- предвестники бронхиальной астмы;
- попадание инородного тела в дыхательные пути, а это чревато удушьем, механическими повреждениями и потенциальным воспалением;
- заболевания пищеварительного тракта, нарушение правил кормления и даже отравление;
- заболевания сердечнососудистой системы, например, порок сердца;
- эмоциональное напряжение, сильный стресс.
Кашель у ребенка до одного года не должен становиться для родителей предметом наблюдений и размышлений, срочного обращения к врачу требует следующие проявления кашля:
- внезапное развитие и отсутствие перспективы на прекращение;
- развитие в ночное время суток, накатывающими приступами;
- хрипы;
- выделение мокроты зеленовато-гнойного цвета;
- выделение мокроты с примесями крови;
- развитие температуры;
- длительность в течении, даже если развился на фоне ОРВИ, но не прекращается в течение 2-3 недель.
Применять самолечение кашля к ребенку до одного года чревато осложнениями. Грудничкам педиатры прописывают особые лекарства, которые назначаются исключительно после очного обследования каждого конкретного случая.
Самостоятельный выбор препаратов не способен оказать должного эффекта, равно как и народные средства редко останавливают механизм развития потенциальной угрозы.
Единственно верное решение – в срочном порядке обращаться к профессиональному педиатру.
Лечение кашля у ребенка
Лечение кашля у ребенка должно проводиться под строгим контролем специалиста-медика, который вследствие качественного обследования обладает представлением о том, что побудило недомогание. Осложняются обстоятельства тем, что ребенок не всегда в точности может выразить свои жалобы, анамнез его жизни и воздействие негативных факторов не богаты.
Родителям необходимо понимать, что кашель у ребенка – это всего лишь защитная реакция на раздражитель, симптом заболевания. Эффективное воздействие на кашель заключается в том, чтобы устранить раздражитель и преодолеть именно заболевание, а не конкретный симптом.
Детям крайне редко назначаются противокашлевые, тормозящие кашлевой центр в мозгу или периферийные звенья медикаменты. Симптоматическое лечение кашля назначается лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного, а традиционно в преобладающем числе случаев лечение кашля у ребенка производится комплексно. Для этого назначаются:
- Антибиотики. Назначаются при доказанной бактериальной инфекции верхних дыхательных путей (отит, синусит, стрептококковая ангина) и поражении легких (пневмония, в т. ч. хроническая, муковисцидоз, пороки развития легких). Сегодня при бронхитах антибиотики применяются все реже, и тем более для маленьких пациентов. Антибактериальное лечение коклюша способно оборвать клинические проявления и прекратить бацилловыделение, так что оно вполне оправдано с эпидемиологической точки зрения. Применяется Эритромицин (50 мг/кг/сут), Кларитромицин (15 мг/кг/сут), Азитромицин (10 мг/кг/сут) 5 дней, Биопарокс местно.
- Противовоспалительные. Это обычно ингаляционные кортикостероиды, которые подавляют воспаление слизистой в бронхах и которые применяются местно при среднетяжелой и тяжелой бронхиальной астме. Используются дозированные ингаляторы (Беклометазон, Будесонид, Флутиказон), и растворы для небулайзера Пульмикорт. Могут применяться и при респираторных инфекциях более тяжелого течения, если доктор свяжет наличие кашля с воспалительным процессом в слизистой оболочке бронхов. Примером противовспалительных средств для детей может быть Эреспал (в дозе 4 мг/кг/сут, у детей старше 1 года – 2–4 ст.л. в сутки).
- Противокашлевые. Назначаются крайне редко, когда возникает необходимость облегчить протекание болезни, а этиотропная терапия носит более длительный характер. Это непременно ненаркотические вещества. Однако для успокаивания сухого кашля у ребенка порой достаточно ложечки гречишного меда или горячего молока. Альтернативой могут быть такие препараты как Бутамират, Декстрометорфан, Глауцин, Окселадин, Пентоксиверин (дозировка определяется сугубо индивидуально).
- Отхаркивающие. Назначаются при затрудненной эвакуации мокроты. В раннем детском возрасте может сопровождаться рвотой или аллергией. Следует отдавать предпочтение фитопрепаратам на основе традиционных для нашего климатического пояса растений: мяты, алтея, солодки, душицы, мать-и-мачехи, аниса, багульника, чабреца, хвойных.
- Муколитики. Предпочтительнее, чем вышеуказанные отхаркивающие средства. Способствуют разжижению вязкой мокроты после того, как сухой кашель был переведен в продуктивный. Наиболее выражено муколитическое действие у N-ацетилцистеина, который в детской практике применяется, в основном, при муковисцидозе и хронических легочных нагноениях. При острых и рецидивирующих бронхитах улучшение мукоцилиарного транспорта максимально обеспечивается Карбоцистеином и Амброксола. Многие муколитические препараты для детей выпускаются в форме аэрозолей, что обеспечивает местное воздествие.
Народные средства от кашля
Многие родители в лечении кашля у ребенка отдают предпочтение народным средствам вместо фармацевтических препаратов. Необходимо отметить, что это крупная ошибка. Народные средства обладают выраженным эффектом, если они применяются при понимании причины кашля.
Даже если вы предпочитаете народную медицину традиционной, обращайтесь за советом к педиатру.
Профессиональный и внимательный педиатр для лечения кашля у ребенка подберет фитопрепараты, назначит некоторые популярные народные средства и лишь при необходимости пропишет антибиотики или кортикостероиды.
Родителям необходимо понимать, что бронхиальная астма или хронические бронхиты не могут быть устранены или переведены в состояние ремиссии посредством одних лишь народных снадобий. Детский организм столь чувствителен, а порой и неокрепший, что не должен быть предметом для экспериментов.
С другой стороны, народные средства могут быть отличным подспорьем для лечения респираторных инфекций, они отлично успокаивают кашель и потому становятся альтернативой противокашлевым препаратам.
Ингаляции на основе травяных отваров или с добавлением эфирных масел способствуют отхождению мокроты.
Горчичники, компрессы на грудь или спину, теплое молоко, мед – это классическое спасение от кашля, однако каждый рецепт должен быть предметом для обсуждения с врачом, а не самолечения.
Источник: http://www.eurolab.ua/child/2120/631/48502/