Гнойный плеврит легких: виды, последствия, симптомы и лечение
Наиболее сложной и опасной патологией легких является плеврит, причем в группу риска попадают люди любого пола. При прогрессировании такого заболевания развивается воспалительный процесс на внешней поверхности легочной ткани, а внутри органа скапливается гной.
Причины развития такой патологи могут быть различными, и при отсутствии эффективной терапии возможен летальный исход.
Причины развития и формы недуга
Специалисты говорят о том, что плеврит не является самостоятельным заболеванием. Преимущественно такой недуг развивается в результате прогрессирования различных недугов в иных органах.
Все причины, провоцирующие плеврит легких, условно разделяют на:
- инфекционные;
- неинфекционные.
Причины инфекционного происхождения обозначают, то прогрессирование патологии спровоцировали различные вирусы, паразиты и бактерии. В некоторых случаях такие причины включают травмы полости груди различного характера и различные оперативные вмешательства.
Медицинская практика показывает, что вызвать плеврит инфекционного характера могут следующие патологии:
- появление проблем с функционированием желудочно-кишечного тракта;
- сахарный диабет;
- хронические патологии легких;
- алкоголизм.
Причины неинфекционного характера – это различные злокачественные опухоли, и их местом локализации становится внешняя поверхность легких. Кроме этого, вызвать плеврит легочной ткани могут различные повреждения и травмы соединительной ткани.
Специалисты выделяют несколько форм плеврита легких с учетом клинической картины. Сухая форма заболевания считается начальным этапом развития болезни. Для такой формы патологии свойственно поражение кровеносной системы, а в легочной полости не выявляется инфекционных возбудителей.
Сухая форма заболевания сопровождается повышением сосудистой проницаемости под воздействием противовоспалительных компонентов.
Кроме этого, у больного отмечается просачивание жидкой плазмы, и результатом этого становится появление фиброзных нитей на легочной поверхности.
Такой плеврит характеризуется нарушением оттока жидкости, что вызывает сильное трение плевральных листков. Следствием этого становится появление сильных болезненных ощущений у пациента.
На таком этапе развития болезни значительно уменьшается активность ферментов и появляется своеобразная полость, где в последующем скапливается гной. Экссудативная форма плеврита сопровождается значительным повышением плевральной жидкости, и под ее воздействием значительно сокращается объем легкого.
В ситуации, когда заболевание переходит в запущенную стадию, то пациент начинает страдать дыхательной недостаточностью. Отмечается снижение трения у плевральных листков по причине повышенного скопления жидкости, что вызывает снижение болезненных ощущений.
Следующим этапом развития недуга служит гнойный плеврит либо эмпиема плевры. Такая форма недуга является довольно сложной и представляет серьезную угрозу жизни больного.
Наблюдается скопление большого количества гноя в серозной оболочке, и усиливается общая интоксикация организма больного.
Медицинская практика показывает, что эмпиема чаще всего образуется при прогрессировании сложных патологий других органов либо у больных с нарушением работы иммунной системы.
к оглавлению ↑
Симптоматика недуга
Для гнойного заболевания легких характерно появление следующих симптомов:
- возникновение острых болезненных ощущений и чувства тяжести;
- проблемы с дыханием, когда невозможно вздохнуть полной грудью;
- возникает ощущения наполненности в боку;
- подъем температуры тела;
- сильный кашель и одышка;
- ослабленность организма.
При гнойном плеврите больной жалуется на появление сильных болезненных ощущений, но при скоплении гноя они начинают уменьшаться. Гнойный плеврит сопровождается появлением сухого кашля, который особенно беспокоит пациента в ночное время. В ситуации, когда плеврит развивается как осложнение после воспаления либо абсцесса легких, то начинает выявляться мокрота с примесью гноя.
Характерным признаком гнойного заболевания легких считается подъем температуры до 39-40 градусов. Лихорадка может сохраняться все время либо появляться периодически. Пульс достигает 120-130 ударов в минуту и причиной такого состояния становится гнойная интоксикация организма, а также смещением сердца в одну сторону.
Гнойный плеврит
Такое состояния больного считается тяжелым и требуется немедленное оказание медицинской помощи. При не проведении эффективной терапии возможен прорыв гноя в плевральную полость.
В период развития воспалительного процесса в плевральной полости скапливается не только гной, но и воздух.
Такое патологическое состояние в медицинской практике получило название «пиопневмоторакс» и сопровождается появлением у пациента сильной одышки и боли.
В том случае, если гнойный плеврит переходит в запущенную стадию, то результатом этого становится рубцевание ткани и появление спаек. Кроме этого, диагностируется бронхоэктаз, а воспалительный процесс переходит в хроническую форму с рецидивами.
к оглавлению ↑
Возможные последствия и диагностика
При отсутствии эффективной терапии патология может представлять серьезную угрозу для жизни больного. Это связано с тем, что прогрессирование в организме человека гнойного плеврита может закончиться развитием абсцесса легких.
В том случае, если возникает прорыв гнойного кармана, то инфекция распространяется в полость плевры. Последствиями такого патологического состояния становятся воспаление легких, кистозные образования и гангрена.
Прорывы кармана с гноем у больного сопровождаются подъемом температуры, а также усилением кашля и учащением пульса. Кроме этого, учащается дыхание и при прорыве гнойника начитает развиваться гипоксия.
Если плеврит переходит в запущенную стадию, то это вызывает значительное увеличение пораженной области грудной клетки. Прогрессирование плеврита в организме человека вызывает его общую интоксикацию, а содержание большого количества гноя провоцирует расширение межреберного пространства и остановка дыхания.
При отсутствии эффективной терапии последствия такого недуга могут развиваться в виде спаек и плеврального кальциноза. Кроме этого, может наступать ограничение подвижности легкого и развитие сердечной недостаточности острой формы.
Основным и единственным методом выявление гнойного плеврита служит рентгенологическое исследование грудной клетки. На полученных во время процедуры снимках наблюдается затемнение легочной ткани и косой верхний уровень жидкости. Место локализации скопления жидкости определяется ее количественным объемом.
Еще одним эффективным методом диагностики гнойного плеврита становится пункция легких. У больного проводится забор жидкости из легких, которая в последующем тщательно изучается. Благодаря такой процедуре удается диагностировать тип патологии и подобрать эффективный курс лечения.
к оглавлению ↑
Особенности лечения болезни
В том случае, если появляются подозрения на гнойный плеврит, то пациент подлежит обязательной госпитализации.
Лечение такой патологии предполагает решение следующих задач:
- стабилизация состояния пациента;
- восстановление нормального дыхания;
- устранение причины, которая спровоцировала плеврит.
В большинстве случаев такая патология имеет инфекционное происхождение, поэтому медикаментозная терапия проводится с применением антибиотиков и противовоспалительных средств.
При борьбе с гнойным плевритом назначается прием следующих антибактериальных препаратов:
- Цефтриаксон.
- Ампициллин.
- Клиндамицин.
Восстановить водно-электролитный баланс удается с помощью физраствора либо глюкозы. Такое медикаментозное лечение помогает ускорить почечную фильтрацию и быстро избавиться от продуктов распада.
Терапия гнойного плеврита может проводиться с помощью следующих лекарственных препаратов:
- мочегонные средства помогают организму избавиться от жидкости и замедлить процесс всасывания натрия и калия;
- нестероидные противовоспалительные препараты помогают избавиться от сильного болевого синдрома;
- глюкокортикостероиды предотвращают синтез противовоспалительных компонентов.
При выявлении сухого плеврита лечение предполагает соблюдение постельного режима. Кроме этого, назначается прием препаратов, оказывающих на организм антимикробное, обезболивающее и противовоспалительное действие. Ускорить процесс выздоровления помогают банки и согревающие компрессы.
При диагностировании такой формы болезни, как гнойный экссудативный плеврит, пациент помещается в стационарные условия медицинского учреждения. Консервативная терапия предполагает прием препаратов противоопухолевого и противоинфекционного действия на организм.
Важную роль при такой форме недуга имеет соблюдение специальной диеты с достаточным содержанием витаминов и белков. Специальное питание предполагает полное исключение из рациона соли и потребление ограниченного количества жидкости.
В том случае, если диагностируется появление в плевральной полости повышенного количества жидкости, то специалистами принимается решение о проведении пункции.
Для выполнения такой процедуры сбоку от лопатки область плевры вводится специальная игла. Благодаря проведению пункции удается вывести из организма лишнюю жидкость, заметно снизит давление в легочной полости, и восстановить дыхание.
После пункции пациенту назначается проведение лечебной гимнастики и физиопроцедур.
Лечение гнойного плеврита проводится только в стационарных условиях. Самостоятельное лечение болезни в домашних условиях может представлять угрозу для жизни пациента и вызвать развитие тяжелых последствий.
Основной задачей при лечении такой патологии считается предотвращение процесса разрушения тканей. Выполняется ежедневная пункция, полость промывается антисептическими средствами, а также накладывается дренаж.
При гнойном плеврите медикаментозное лечение может не принести желаемого результата, поэтому прибегают к проведению хирургического вмешательства. Во время операции специалистами проводится удаление плотных рубцов плевры либо ее пристеночных листов, и определяется это степенью поражения легкого.
Источник: http://OLore.ru/prostuda/plevrit/lechenie-gnojnogo-plevrita.html
Гнойный плеврит: актуальность проблемы, диагностика и лечение
Многие осложнения заболеваний легких представляют опасность для жизни больного. Гнойный плеврит не является исключением. Процент своевременной диагностики небольшой, а летальный исход при запущенном процессе является частым его завершением.
Гнойный плеврит – присутствие инфицированной жидкости в плевральной полости, сопровождающееся воспалительным процессом в окружающих тканях. Врачи называют такое состояние эмпиемой плевры (пиоторакс). Жидкость представляет собой экссудат.
Пиоторакс развивается как следствие основного заболевания. Крайне редко диагностируется отдельно. Несмотря на активное развитие медицины, возникновение патологии встречается очень часто и не отмечается тенденция к уменьшению таких больных.
Причины и патогенез болезни
Причин для возникновения эмпиемы плевры очень много, что объясняет достаточную распространенность этой проблемы. К ним относят:
- травмы груди (включая огнестрельные ранения);
- инфекционные болезни легких – пневмонии, гангрена, абсцессы, туберкулез;
- проведенные операции на пищеводе, легких и сердце;
- рак легкого;
- поражения мягких тканей, костей грудины и ребер (флегмоны, остеомиелит);
- метастазы от внелегочных злокачественных опухолей;
- болезни сердца (перикардит и инфекционный эндокардит);
- острые воспаления органов брюшной полости и забрюшинного пространства: перитонит, панкреатит, холецистит, абсцессы печени;
- сепсис (генерализованная инфекция);
- легочные врожденные и приобретенные (паразитарные) кисты;
- врачебные ошибки (неполноценная хирургическая обработка ран при травмах грудной клетки, частое выполнение плевральных пункций, неправильно подобранные инструменты для дренирования, позднее лечение наружных гнойников).
Главными пусковыми факторами для возникновения гнойного плеврита являются:
- снижение иммунитета;
- проникновение в плевральную полость патогенных бактерий.
Результатом такой сложившейся ситуации становится ответная воспалительная реакция со стороны плевры, представляющую собой серозную оболочку, покрывающую легкие и грудную клетку изнутри.
Гнойный плеврит
Бактерии, попадая на нее, вырабатывают различные токсины. Действие их сводится к повреждению клеток плевры. Организм отвечает на такое раздражение выработкой воспалительной жидкости – экссудата, который всасывается серозной оболочкой при большом его количестве.
При несвоевременной диагностике и лечении на данном этапе токсины бактерий продолжают повреждать плевру. Результатом становится невозможность обратного всасывания экссудата. Он накапливается в плевральной полости и постепенно становится гнойным.
Воспаление продолжает нарастать. Над жидкостью листки плевры легких и грудной клетки соединяются между собой. Они начинают срастаться, образуя спайки. Таким образом, происходит отграничение скопления гноя. Возможно формирование плеврита с несколькими камерами, либо осумкованного.
Последствием прогрессирования такого процесса могут стать свищи, когда гной будет «прокладывать» себе выход через грудную стенку под кожу или в бронхи. При последнем варианте характерным является появление гнойного кашля с обильной мокротой. Такая ситуация часто приводит к хронизации заболевания.
Клиническая картина
Степень проявления симптомов зависит от:
- распространения гнойного процесса;
- свойств возбудителя;
- наличия или отсутствия деструкции в легких;
- иммунной системы больного и степени сопротивляемости организма;
- своевременного хирургического лечения.
Частыми жалобами при развитии острого гнойного плеврита являются:
- высокая температура до 39ᵒС, сопровождающаяся ознобами и проливным потом;
- выраженная слабость;
- отсутствие аппетита;
- кашель с различным количеством мокроты;
- боли в грудной клетке на стороне поражения, усиливающиеся при дыхании, кашле, смене положения тела;
- одышка разной интенсивности (в зависимости от степени поражения легких);
- рвота;
- учащение частоты сердечных сокращений, нарушение ритма;
- головные боли;
- бессонница;
- раздражительность.
Облегчение состояния наблюдается при лежании на больном боку.
Из-за высокой и постоянной интоксикации развивается полиорганная недостаточность, что существенно ухудшает общее состояние больного. Редко при запущенном плеврите может возникнуть кома, что является крайне неблагоприятным фактором для прогноза.
Эмпиема (пиоторакс) плевры бывает:
- первичной (развивается на неизмененной плевре);
- вторичной (как следствие другой болезни).
По возбудителям, вызывающим гнойный процесс, выделяют:
- неспецифическую (стафилококковую, синегнойную, кишечную, пневмококковую, протейную);
- специфическую (туберкулезную, сифилитическую и грибковую);
- смешанную.
По объему гнойного экссудата плеврит бывает:
- тотальный (поражает все легкое);
- субтотальный.
По длительности клинических проявлений:
- острый (до 3 месяцев);
- хронический (более 3 месяцев).
Способность эмпиемы плевры «расплавлять» (повреждать) легкое лежит в основе разделения на:
При развитии гнойного плеврита на фоне пневмонии выделяют:
- парапневмоническая эмпиема (возникает одновременно с основным заболеванием);
- метапневмоническая (появляется после выздоровления).
Если последствием гнойного процесса является образование сообщения с окружающей средой, то такую эмпиему считают открытой. Когда свищи (проходы) не формируются, пиоторакс называют закрытым.
Такое многофакторное деление гнойного плеврита легких помогает более рационально назначить терапию и предотвратить развитие осложнений.
Диагностика
Трудность своевременного обнаружения эмпиемы плевры кроется в:
- «маскировке» симптомов под основное заболевание;
- неполноценном контроле за динамикой состояния пациента;
- невозможностью диагностирования на ранних этапах болезни.
Врач при диагностике гнойного плеврита должен провести целый комплекс мероприятий, суммируя все полученные результаты.
В обязательный перечень обследований входят:
- Тщательный расспрос жалоб (особенно важно при инфекционной природе основной патологии).
- Подробно собранный анамнез заболевания.
- Общий осмотр.
- Лабораторные исследования.
- Бактериологические методы исследования мокроты и плевральной жидкости, полученной при пункции.
- Дополнительные обследования:
- рентгенограмма органов грудной клетки в двух проекциях: прямой, боковой;
- рентгеноскопия, латерография (при осумкованном скоплении гноя);
- УЗИ плевральной полости;
- диагностическая плевральная пункция;
- компьютерная томография (КТ) легких;
- при необходимости – торакоскопия.
На что обращают внимание при объективном осмотре?
Больной бледный, губы цианотичны. При внимательном осмотре врач замечает ограничение дыхательных движений в пораженной половине грудной клетки, сглаженность межреберных промежутков.
При перкуссии над местом скопления экссудата происходит притупление звука. При аускультации при большом плеврите дыхание в нижних отделах легких может полностью отсутствовать.
Лабораторные исследования
Проведение общих анализов мало специфично. Они показывают наличие активного воспаления в организме. Важное значение имеет их динамическое назначение. При лечении основного заболевания с помощью анализа крови врач осуществляет контроль проводимой терапии.
Если же наблюдается ускорение СОЭ, увеличение количества лейкоцитов и появление анемии, то это косвенно указывает на развитие гнойного процесса.
Бактериологические и бактериоскопические методы
Важным компонентом диагностики пиоторакса является исследование мокроты и жидкости, полученной при плевральной пункции. С помощью этого определяют основного возбудителя, наличие атипичных клеток (при опухолевой природе). Из материала готовят специальным образом мазки и смотрят их под микроскопом.
При обнаружении патогенных микроорганизмов, их обязательно высевают на питательные среды с последующим определением чувствительности к антибиотикам. Это важно для подбора адекватной антибактериальной терапии, особенно при смешанной флоре.
Минусом этих методов является длительный срок выполнения – до 10-14 дней.Широко в настоящее время применяют газожидкостную хроматографию. Она помогает быстрее идентифицировать возбудителя.
Дополнительные методы
Рентгенография легких считается самым быстрым и информативным методом диагностики гнойного плеврита.
Она помогает определить:
- локализацию поражения;
- степень коллапса легкого (наличие воздуха в плевральной полости);
- смещение средостения;
- количество экссудата.
По результатам рентгенографии врач решает вопрос об экстренном хирургическом лечении, намечает точку для проведения плевральной пункции и дренирования. Минусом метода является невозможность обнаружения небольшого количества экссудата.
УЗИ плевральной полости определяет количество и характер экссудата, состояние плевры.
Торакоскопию проводят при неполноценности полученных результатов. Оценивают характер распространения патологического процесса и наличие осложнений. В таких случаях она является и лечебной процедурой. Плевральная пункция проводится всем больным при подозрении на гнойный плеврит!
Лечение
Терапия эмпиемы плевры проводится только хирургами. Предпочтение отдается высокоспециализированным торакальным отделениям.
Главными условиями медицинской помощи больным с пиотораксом являются:
- своевременность;
- комплексность;
- рациональность.
Реализуется это с помощью:
- неотложной помощи при расстройствах дыхания и кровообращения, возникших в результате осложнений;
- качественного дренирования (промывания) и санации (введение антисептиков и антибиотиков) плевральной полости, расправления легкого;
- лечения основного заболевания;
- восстановления нормального функционирования органов и систем;
- адекватной антибактериальной терапии;
- радикальной операции при неэффективности проводимых мер;
- оксигенотерапии (ингаляции увлажненным кислородом);
- лечебной дыхательной гимнастики.
Врач обязательно дает общие рекомендации, включающие:
- диету, богатую белками и витаминами;
- частое присаживание в кровати и хождение;
- полноценный сон.
Из медикаментозных назначений широко используют:
- Антибиотики. Предпочтительно инъекционный путь введения в сочетании с внутриплевральным. При поступлении в стационар они назначаются «вслепую», а затем заменяются на более эффективные с учетом чувствительности возбудителя:
- аминогликозиды: Амикацин, Гентамицин;
- цефалоспорины: Цефтриаксон, Цефепим, Цефотаксим;
- полусинтетические пенициллины: Ампициллин.
- Дезинтоксикационная терапия осуществляется за счет внутривенного введения больших объемов жидкостей:
- Реамберин;
- физиологический раствор;
- раствор глюкозы.
- Для коррекции общих нарушений при необходимости вводят:
- свежезамороженную плазму;
- донорскую кровь;
- Альбумин.
Выбор препаратов и методов дренирования осуществляет торакальный хирург по результатам всех полученных данных.
Осложнения
Осложнениями эмпиемы считают:
- пиопневмоторакс (наличие гноя и воздуха в плевральной полости);
- формирование бронхоплевральных свищей;
- полиорганная недостаточность;
- сепсис;
- редко – легочное кровотечение.
Диагностика и лечение гнойного плеврита являются бичом современной торакальной хирургии. Эти мероприятия до сих пор требуют много времени, что обуславливает достаточно высокую смертность категории больных с пиотораксом.
Поделись в социальных сетях:
Источник: https://betbupehap.ru/health/2982-gnojnyj-plevrit-aktualnost-problemy-diagnostika-i.html
Гнойный плеврит легких: что это такое, симптомы и лечение, общие принципы, антибиотики
Процесс накопления в плевральной полости гноя, называемый гнойным плевритом, считается отдельным заболеванием вторичного происхождения.
И поскольку это нарушение чревато серьезной интоксикацией организма, его важно оперативно выявить и начать лечить.
Поэтому стоит рассмотреть, что такое гнойный плеврит, что может спровоцировать его развитие. Это позволит определить его симптомы и способы лечения.
Каким образом развивается
Непосредственной причиной плеврита считается формирование выпота, состоящего из погибших клеток лейкоцитов и микробов. Он начинает скапливаться, образуя массу бело-желтого цвета. Этот процесс может быть вызван следующими причинами:
- осложнением пневмонии;
- абсцессом, гангреной легкого или другими тяжелыми заболеваниями дыхательной системы, которые сопровождаются образованием гноя;
- травмами или хирургическим вмешательством в области легких;
- серьезными воспалительными процессами, проявляющимися в полости живота;
- попаданием инфекции от отдаленного очага через кровь.
Симптомы и методы выявления
Начальные симптомы гнойного плеврита замаскированы, поэтому его редко выявляют в первые часы с начала заражения. На начальной стадии пациент жалуется на боли в области грудной клетки, сопровождающиеся не сильно выраженной одышкой, повышением температуры, вялостью и слабостью.
Приблизительно на третий день с начала развития патологии, ее признаки проявляются более ярко. Основными симптомами считаются сильные грудные боли, ощущаемые в процессе дыхания или кашля. Наблюдаются учащение дыхания, одышка и потливость кожных покровов.
Существенно поднимается температура тела, колебания которой вызывают приступы озноба. Усиливается вялость пациента вплоть до потери интереса к действительности.
Внешне болезнь проявляет себя через осунувшиеся и обостренные черты лица, впалость глаз, цианоз кожи.
Подтвердить диагноз можно при помощи анализа крови. Признаком болезни будет увеличение концентрации белых кровяных клеток, оседание эритроцитов в 4 раза быстрее нормы или наличие лейкемоидных реакций.
Другим методом диагностики при гнойном плеврите считается исследование образца содержимого полости, взятой в области оболочки легких.
Поводом для беспокойств будет мутная и вязкая консистенция полученного вещества. А его оттенок даст представление о типе микрофлоры, вызвавшей патологию. С этой же целью назначается исследование гнойного выпота.
Лечение заболевания
Учитывая быстро ухудшающееся состояние человека, у которого обнаружены признаки заболевания, лечение гнойного плеврита проводится исключительно в условиях стационара. Это позволяет использовать комплекс методик, направленный на улучшение общего самочувствия пациента и снижение активности патогенной микрофлоры.
Основные принципы
Лечение гнойного плеврита разделяется на несколько направлений:
- устранение возбудителя путем приема антибиотиков;
- дезинтоксикационная терапия, направленная на снижение уже нанесенного вреда;
- устранение гнойных образований местным способом.
Эти общие принципы лечения гнойного плеврита позволяют воздействовать на очаг заболевания сразу несколькими способами. Оперативность в этом вопросе позволяет избежать развития опасных осложнений, одним из которых является дыхательная недостаточность.
Использование антибиотиков
Одним из основных способов борьбы с гнойным плевритом является лечение антибиотиками. Они используются в качестве инъекций, а также местным способом.
Второй вариант применяется после удаления гнойных образований. В образовавшуюся пустоту вводят препараты широкого спектра действия. Это позволяет остановить ее заполнение гноем.
Использование данной методики имеет ряд особенностей. Во-первых, используемые медикаменты должны быть эффективными в устранении микроорганизмов определенного вида.
Во-вторых, поскольку антибиотики имеют свои противопоказания и побочные действия, их необходимо соотносить с общим состоянием больного и возможностями его организма.
Другие терапевтические приемы
Помимо введения антибиотиков, важную роль играют и другие методы лечения. Так, при диагнозе гнойный плеврит может быть показана открытая или закрытая операция. Оба способа направлены на обеспечение выхода гнойных масс, и активацию процесса регенерации тканей.
В первом случае используется дренаж, соединенный с водоструйным насосом, трехскляночным отсасывающим аппаратом или другим аспирирующим механизмом.
Другую часть трубки через межреберье подводят к плевре, максимально защищая от повреждения расположенные рядом мягкие ткани. Плюсом закрытого хирургического вмешательства является создание в полости отрицательного давления.
Это способствует раскрытию легкого и более быстрому рассасыванию очага воспаления.
При операции открытого типа плевра вскрывается со стороны ложа резецированного ребра. В отверстие вводят дренаж, направляющий гнойные массы из полости. Данный способ используется редко, поскольку поступающий воздух препятствует естественному восстановлению организма. А при осложнениях это приводит к переходу плеврита в хроническую форму.
Параллельно врачом назначается ряд методов, позволяющих укрепить иммунную систему, а также создать неблагоприятную среду для патогенной микрофлоры. Сюда относят ввод витаминов, использование заменителей белков, глюкозы, высококалорийных диет и других способов.
В послеоперационный период особое внимание уделяется удалению гноя. Чтобы этот процесс оказывал меньшее негативное воздействие на дыхательную систему, он выполняется в достаточно медленном темпе. Его продолжительность зависит от времени полного выхода гнойных масс.
Что не стоит делать при гнойном плеврите
В завершении стоит рассмотреть ряд действий, которые могут усугубить ситуацию:
- при подозрении на гнойный плеврит не стоит медлить с диагностикой и лечением. Это может спровоцировать переход болезни в более тяжелые стадии;
- не стоит использовать антибиотики без точного определения типа микроорганизмов, активизировавшихся в области плевры, или причины возникновения патологии;
- считаются потенциально опасными попытки быстро вывести гнойные образования, что может спровоцировать тяжелые патологии сердечной и дыхательной систем.
Заключение
Гнойный плеврит считается вторичным заболеванием, вызываемым нарушениями в области легких. Патология характеризуется рядом специфических симптомов, которые особенно ярко проявляются на третий день после возникновения очага инфекции.
Основной частью терапии считается вывод гнойных масс из области плевры через дренаж. Это выполняется открытым или закрытым способом. Попутно выполняется ряд процедур, обеспечивающих расправление легкого, укрепление иммунитета и предупреждение развития осложнений.
Источник: https://gorlonos.com/drugie-zabolevaniya/kak-lechit-gnojnyj-plevrit.html
Плеврит: причины, признаки, формы, диагностика, как лечить
Содержание:
Плевритом называется заболевание дыхательной системы, характеризующееся воспалением плевры — тонкой, прозрачной, двухслойной оболочки, состоящей из соединительнотканных волокон и предназначенной для ограничения движения легких.
У здоровых людей в плевральной полости имеется смазка, обеспечивающая скольжение плевральных листков во время дыхания.
При развитии заболевания жидкость приобретает воспалительный характер, содержит гной или кровь, листки трутся друг об друга, что проявляется болью в груди, которая называется плевральной.
Обычно плеврит является вторичным заболеванием, развивающимся на фоне дыхательной или сердечно-сосудистой патологии. У детей плевриты сопровождают пневмонии.
Существует несколько классификаций данного заболевания:
- По происхождению плеврит бывает инфекционным и асептическим,
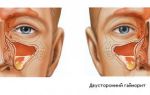
- По расположению очага воспаления — правосторонним, левосторонним, диффузным, двусторонним, осумкованным,
- По течению — острым, подострым, хроническим,
- По характеру патологии — сухим или фибринозным и экссудативным или выпотным.
Этиология
Плеврит — полиэтиологическое заболевание, причинами которого являются: специфическая и неспецифическая инфекция, аллергия, системные заболевания, радиоактивное излучение, новообразования, травматическое поражение.
Инфекция
Микробы проникают в плевральную полость любыми путями: гематогенным и лимфогенным при инфекционных заболеваниях легких, а также прямым путем при травмах, операциях на органах грудной полости.
Возбудители плеврита:
- Бактерии — золотистый стафилококк, гемолитический стрептококк, пневмококк, грамотрицательные палочки;
- Бледная спирохета, бруцелла, тифозная палочка — представители специфической инфекции;
- Легионеллы;
- Вирусы — гриппа и парагриппа, короновирусы, риновирусы, энтеровирусы, аденовирусы;
- Грибы рода Кандида, актиномицеты;
- Внутриклеточные микробы — хламидии, микоплазмы;
- Простейшие — амебы;
- Риккетсии;
- Паразиты — эхинококки.
В отдельную группу выделяют туберкулезный плеврит, поскольку он отличается высокой заразностью и быстрой распространенностью.
Патология осложняет течение первичного или вторичного туберкулеза легких или иных органов.
Микобактерии проникают в плевру с током лимфы или крови из пораженных легких, органов пищеварительной системы, лимфоузлов, костей. У детей туберкулезный плеврит встречается намного реже, чем у взрослых.
В редких случаях плеврит является заразным заболеванием: вирусы и бактерии, ставшие причиной патологии, распространяются от больных людей к здоровым лицам, находившимся в тесном контакте.
Неинфекционные заболевания
- Аутоиммунные заболевания, в основе которых лежит способность организма вырабатывать антитела к собственным клеткам и тканям, в результате чего развивается хроническое воспаление, охватывающее практически все внутренние органы.
Плеврит осложняет течение ряда системных заболеваний — дерматомиозита, саркоидоза, диффузного фасциита, рецидивирующего полихондрита, васкулита, узелкового периартериита.
- Злокачественные новообразования и метастазы в плевру вызывают воспаление, усиливающее продукцию экссудата.
Острый лейкоз, лимфома, рак легкого и молочной железы у женщин часто осложняются развитием плеврита.
- Перелом ребер, травмирование плевры, кровоизлияние в плевральную полость, пневмоторакс.
- Аллергический плеврит осложняет течение экзогенного аллергического альвеолита, лекарственной или пищевой аллергии, поллиноза.
- Острый панкреатит, прободение пищевода.
- Уремия.
- Легочная патология — инфаркт легкого.
- Тупая травма сердца, перикардит.
- Спонтанный гемоторакс или пневмоторакс.
Воздействие факторов внешней среды
- Химические вещества оказывают агрессивное воздействие на серозную оболочку, что приводит к развитию реактивного воспаления.
- Радиация вызывает дисфункцию клеток плевры, развитие локального воспаления, накопление экссудата.
- При травмах грудной клетки происходит инфицирование пораженнных тканей, нарушается процесс всасывания патологической жидкости, что приводит к развитию экссудативного плеврита.
Факторы, способствующие развитию патологии:
- Эндокринная патология — сахарный диабет.
- Алкоголизм.
- Хронические заболевания бронхов и легких.
- Рефлюкс-эзофагит.
- Иммунодефицитные состояния.
- Переохлаждение.
- Стресс.
- Переутомление.
- Неполноценное питание.
- Алллергия.
Патогенез
Воспаление плевры развивается в ответ на внедрение болезнетворных микробов и состоит из 3 стадий: экссудации, образования гнойного отделяемого и выздоровления.
- Экссудат — это жидкость, выделяющаяся в плевральную полость из капилляров при воспалении. Во время экссудации кровеносные сосуды расширяются, повышается их проницаемость и кровяное давление в очаге поражения. Эти процессы регулируются медиаторами воспаления — серотонином, гистамином. На данной стадии экссудат не накапливается в большом количестве, поскольку всасывающая способность лимфатических сосудов превышает секретирующую способность плевры.
- Стадия экссудации постепенно переходит в стадию образования гнойного отделяемого. Это происходит в процессе дальнейшего развития патологии. На плевральных листках появляются фибриновые отложения, которые создают трение между ними при дыхании. Это приводит к образованию спаек и карманов в полости плевры, затрудняющих нормальный отток экссудата, который приобретает гнойный характер. Гнойное отделяемое состоит из бактерий и продуктов их жизнедеятельности. Из-за нарушенного оттока в полости плевры скапливается избыточное количество патологической жидкости, и развивается гнойный плеврит.
- В процессе лечения патологические очаги полностью рассасываются или превращаются в ограниченные соединительнотканные образования, препятствующие дальнейшему распространению инфекции, но нарушающие функцию легких. Исходом заболевания нередко становится спаечный процесс между плевральными листками или полное их заращение фиброзной тканью — фиброторакс.
Симптоматика
Фибринозный плеврит начинается остро. Больные жалуются на жгучую боль в груди, интенсивность которой увеличивается при глубоком вдохе, кашле, чихании и ослабевает или полностью исчезает в неподвижном состоянии. Длится плевральная боль от нескольких часов до нескольких дней. Чтобы ее облегчить, следует медленно и неглубоко дышать.
Воспаление плевры обычно сопровождается состоянием гипоксии и проявляется соответствующими симптомами: хронической усталостью, депрессией, бессонницей, болью в груди и голове, тахипноэ, тахикардией, одышкой, тошнотой и рвотой, ухудшением слуха и зрения.
У пациентов появляются признаки интоксикации: субфебрильная температура, недомогание. Дыхание учащается, а на стороне поражения ограничивается экскурсия легких. Возможно появление болезненных ощущений в животе или боку, икоты и боли в горле.
Экссудативный плеврит проявляется односторонней болью в груди, которая по мере накопления жидкости сменяется чувством тяжести и давления.
Экссудативный плеврит
Среди прочих симптомов плеврита выделяют:
- Болезненность в области плечевого пояса;
- Непродуктивный кашель;
- Признаки общей интоксикации;
- Акроцианоз, набухание вен шеи, выпячивание межреберных промежутков;
- Одышка — субъективное ощущение, проявляющееся стеснением в груди, изменением частоты и глубины дыхания.
Больной занимает вынужденную позу — лежит на больном боку. Это положение уменьшает трение листков плевры и интенсивность боли.
Во время осмотра больного врач обращает внимание на асимметрию груди.
Источник: http://uhonos.ru/dyxanie/plevrit/
Й гнойный плеврит: патогенез, клиника, лечение
Острый гнойный плеврит — острое гнойное воспаление плевры. В подавляющем большинстве случаев является вторичным заболеванием — осложнением гнойных поражений различных органов.
Первичные плевриты встречаются реже, главным образом при проникающих ранениях грудной клетки. Наиболее часто гнойный плеврит является осложнением абсцессов легких.
Инфекция проникает в плевральную полость при прорыве гнойника или же лимфогенным путем.
Гнойным плевритом нередко осложняются плевропневмонии, гриппозные пневмонии, гангрена легких (гнилостный плеврит), нагноившиеся паразитарные кисты (эхинококк) или врожденные, рак легкого в стадии распада, туберкулезные каверны и т. п.
Гнойный плеврит иногда развивается вследствие распространения инфекции лимфогенным путем при различных гнойных процессах брюшной полости, забрюшинного пространства: гнойном холецистите, аппендиците, панкреатите, перфоративной язве желудка, поддиафрагмальном абсцессе, перитоните, паранефрите и т. д. Описано развитие метастатических острых гнойных плевритов при сепсисе, флегмонах, остеомиелитах и других гнойных процессах различной локализации. Имеются сообщения о плевритах, вызванных специфической или смешанной инфекцией при скарлатине, кори, тифах и др.
Возбудителями заболевания являются различные гноеродные микроорганизмы. При бактериологическом исследовании гноя из плевры наиболее часто обнаруживают стрептококк (до 90%), реже стафилококк и пневмококк. У детей наиболее часто встречается пневмококк (до 70%). Часто отмечается смешанная флора.
Плевра реагирует на инфекцию различно, что зависит от вирулентности последней и реактивности организма.
При слабо вирулентной инфекции образуется небольшой фибринозный выпот, склеивающий висцеральную и париетальную плевры, что способствует образованию спаек, сращений вокруг очага инфекции,— это сухой плеврит. Более вирулентные микробы вызывают образование обильного экссудата — экссудативный плеврит, который при большой вирулентности микрофлоры приобретает гнойный характер.
Различают несколько классификаций гнойного плеврита:
1) по возбудителю — стрептококковые, пневмококковые, стафилококковые, диплококковые, смешанные и др.;
2) по расположению гноя: а) свободные — тотальные, средние, небольшие; б) осумкованные — многокамерные и однокамерные (базальные, пристеночные, парамедиастинальные, междолевые, верхушечные);
3) по патологоанатомической характеристике: а) острые гнойные; б) гнилостные; в) гнойно-гнилостные;
4) по тяжести клинической картины: а) септические; б) тяжелые; в) средние; г) легкие.
Некоторые авторы выделяют двусторонние плевриты. Они встречаются чрезвычайно редко, главным образом при туберкулезе.
Симптоматология и клиника. Клиническая картина острого гнойного плеврита наслаивается на клинические проявления того первичного заболевания (пневмония, абсцесс легкого и др.), осложнением которого он является. Заболевание начинается с сильных колющих болей в той или иной половине грудной клетки, резко усиливающихся при дыхании и кашле.
Температура повышается до 39-40°, усиливается сухой кашель, пульс становится частым, малым.
Усиление колющих болей при попытке углубить дыхание приводит к поверхностному, частому дыханию, что влечет за собой нарастание гипоксии.
При увеличении количества экссудата плевральные листки раздвигаются и боли несколько уменьшаются, но сдавление легкого экссудатом уменьшает дыхательную поверхность легких, появляется одышка.
Источник: http://life4well.ru/ukho-gorlo-nos/lor-organy/104697-j-gnojnyj-plevrit-patogenez-klinika-lechenie