Коклюш симптомы у взрослых и детей
Коклюш — острое инфекционное заболевание с воздушно-капельным механизмом передачи, характеризующееся циклическим течением и длительно сохраняющимся приступообразным кашлем и является крайне заразной, потенциально серьезной бактериальной инфекцией дыхательных путей. Развитие симптомов происходят в три стадии, каждая из которых длится несколько недель. Заразиться коклюшем может любой человек, но он наиболее опасен для детей, когда сильный кашель мешает дыханию. Пневмония, судороги и энцефалопатия могут быть серьезными осложнениями у маленьких детей. Коклюш у детей старшего возраста и взрослых приводит к умеренным симптомам, например, к заложенному носу и кашлю. Вакцина не обеспечивает полный иммунитет, но она защищает детей, когда они наиболее подвержены опасности заразиться. Как лечить народными средствами этот недуг.
Этиология коклюша и паракоклюша. Возбудители коклюша и паракоклюша — Bordetella pertussis и Bordetella parapertussis, относящиеся к роду Bordetella, мелкие коккобациллярные, аспорогенные грамотрицательные хемоорганотрофные неподвижные аэробные бактерии.
Размножаются на средах, богатых кровью. Виды отличаются по следующим признакам: B.pertussis имеет нежную капсулу. У B.parapertussis капсулы нет, в отличие от B.
pertussis утилизирует цитраты, растет на МПА, МПБ, образуя растворимый пигмент, продуцирует уреазу, не восстанавливает нитраты.
Бордетеллы характеризуются выраженной изменчивостью свойств, в антигенном отношении также неоднородны. В составе бактерий имеются родоспецифический термостабильнуй антиген, капсульный агглютиноген, набор из 14 родо- и видоспецифических агглютиногенов, названных факторными и обозначенных 3, 4, 5, 6, для паракоклюша — 8, 9, 10.
B.pertussis обладает гистаминсенсибилизирующей, лейкоцитозстимулирующей, дерматонекротической, гемагглютинирующей и гемолитической активностью. Патогенез коклюша связан с выделением токсических субстанций:
— филаментозного гемагглютинина (ФГА);— коклюшного токсина (КТ);— липополисахарида (ЛПС);— термолабильного токсина (ТЛТ);— трахеального цитотоксина (ТЦ);— аденилатциклазы (АЦ) и др.
Проявлению патогенного потенциала способствуют ферменты патогенности — коагулаза, гиалуронидаза, лецитиназа и др.
Возбудители коклюша и паракоклюша неустойчивы во внешней среде, погибают при высушивании, ультафиолетовом облучении, под действием дезинфектантов.
Чувствительны к антибиотикам макролидам, тетрациклинам, левомицетину, аминогликозидам.
Причины
• Инфицирование бактерией Bordetella pertussis является причиной коклюша.• Коклюш передается по воздуху при чихании или кашле инфицированного человека.
Инфекция может распространяться в семьях, школах и центрах по уходу за детьми; проживание в переполненных помещениях или антисанитарных условиях создает повышенный риск заболевания. Дети в возрасте до шести месяцев и недоношенные дети также относятся к группе повышенного риска.
Эпидемиология коклюша. Источником инфекции является больной человек. Выделение возбудителя начинается в последние дни инкубационного периода. В катаральном периоде коклюшную палочку выделяют практически все больные.
С развитием спазматического кашля заразительность больного уменьшается, однако и на 4-й неделе 5—15% пациентов продолжают быть источниками коклюшной инфекции. Под влиянием антибактериальных препаратов освобождение организма от микроба ускоряется.
Большую роль как источник инфекции играют больные стертыми формами заболевания.
Носительство коклюшной палочки здоровыми детьми наблюдается крайне редко и кратковременно.
Передача возбудителя осуществляется воздушно-капельным механизмом. Во время кашля в воздух попадают капельки носоглоточной слизи больного, содержащие микробы. В связи с малой стойкостью палочки вне организма человека и малой ее летучестью контакт с больным должен быть достаточно тесным и продолжительным.
Болеют коклюшем, начиная с первого месяца жизни, поскольку врожденного противококлюшного иммунитета нет.
Максимально высокие показатели заболеваемости отмечаются в возрасте от 3 до 6 лет.
В последнее десятилетие отмечается рост заболеваемости коклюшем. Причинами периодического роста заболеваемости коклюшем с 1990 г. являются:
• антигенный дрейф коклюшной палочки в результате адаптации патогена к популяции детей с выраженным поствакцинальным иммунитетом;• низкая эффективность «старых вакцин»;• низкий уровень привитости (70% и менее);• рост заболеваемости коклюшем среди подросткового и взрослого населения вследствие снижения протективного иммунитета;• рост заболеваемости у детей раннего возраста;• дефекты иммунизации, отсутствие бустера в 6 лет жизни;• улучшение диагностики и регистрации.
Патогенез коклюша. Коклюшная палочка воздушно-капельным путем попадает в верхние дыхательные пути, где прикрепляется к реснитчатому эпителию, колонизирует его.
На месте адгезии и колонизации происходит цилиастаз, развиваются кровоизлияния, некроз. Наиболее выражен патологический процесс в бронхах, бронхиолах, менее — в трахее, гортани, носоглотке.
Слизисто-гнойный экссудат закрывает просвет мелких бронхов, что приводит к формированию ателектазов, эмфиземы.
Коклюшная палочка выделяет несколько токсических и вирулентных субстанций: филаментозный гемагглютинин, коклюшный токсин, липополисахарид, термолабильный токсин, трахеальный цитотоксин, аденилатциклазу. Наибольшее значение имеет коклюшный токсин.
Он вызывает глубокие изменения в рецептивных зонах кашлевого рефлекса, приводящие к длительной афферентной импульсации в области кашлевого и дыхательного центров. Кроме того, коклюшный токсин сам непосредственно действует на дыхательный центр.
Все указанное способствует формированию очага патологического возбуждения, появлению характерного приступообразного кашля, изменению ритма дыхания, снижению чувствительности медуллярных хеморецепторов к уровню СО2.
Нарушение ритма дыхания, бронхиальной проходимости, изменение утилизации кислорода в клеточном метаболическом цикле (угнетение цитохромоксидазы) приводят к формированию гипоксемической, цитотоксической гипоксии. Изменения внутриклеточного метаболизма, цитоксическая гипоксия, циркуляторные нарушения способствуют развитию энцефалических расстройств и наиболее грозного осложнения — энцефалопатии.
Большое значение в формировании клинических проявлений коклюша имеет поражение сердечно-сосудистой системы, в основе которого лежит патологическое действие коклюшного термолабильного токсина, иррадиация из доминантного очага возбуждения на сосудодвигательный центр. Вышеуказанное приводит к спазму сосудов, повышению артериального давления, сосудистой проницаемости.
Морфологические изменения при коклюше. Летальные исходы от коклюша в настоящее время регистрируются редко и обусловлены развитием тяжелых форм микст-инфекций или осложнений.
В гортани, трахее, бронхах больного коклюшем обнаруживается неярко выраженное серозное воспаление.
В легких проявлением функциональных расстройств являются эмфизема, ателектазы, спастическое состояние бронхов.
Продуктивное воспаление имеется в перибронхиальной, периваскулярной и интерстициальной тканях.
Воспалительные изменения в легких обнаруживаются на фоне выраженных острых расстройств крово- и лимфообращения, возможна инфильтрация межуточной ткани легкого лимфоцитами, нейтрофилами и эозинофилами.
Со стороны центральной нервной системы выявляются гиперемия, отек, стазы и кровоизлияния. В миокарде определяются признаки миокардиодистрофии.
Иммунитет после перенесенного коклюша. Важная роль в защите человеческого организма принадлежит гуморальному звену иммунитета. Первая линия защиты обусловлена секреторными иммуноглобулинами «А», которые предотвращают прикрепление и колонизацию коклюшными микробами эпителия верхних дыхательных путей.
Длительная невосприимчивость к коклюшу обусловлена специфическими иммуноглобулинами А и G.
В клеточном звене иммунитета ведущая роль принадлежит Т-лимфоцитам и макрофагам. Обнаруживается повышение числа всех популяций Т-клеток.
Симптомы
• Первая (катаральная) стадия (напоминающая обычную простуду и длящаяся от 10 дней до двух недель); насморк; чихание; умеренный кашель; общее ощущение плохого самочувствия.
• Вторая (пароксизмальная) стадия (длящаяся четыре – шесть недель): приступы сильного кашля, иногда сопровождаемого характерными «лающими» звуками, когда воздух резко вдыхают в конце приступа кашля; выпученные глаза и вздутые вены шеи; синюшный оттенок кожи в течение приступа кашля из-за недостатка кислорода; рвота, вызванная усилиями удалить густую мокроту; судороги (редко).• Третья стадия (период выздоровления): приступы кашля становятся умеренными и менее частыми.
Клинические проявления катарального периода коклюша. Клиника катарального периода коклюша характеризуется постепенным развитием и наличием катарального и общеинфекционного синдромов. Однако общеинфекционный синдром отмечается не более чем у половины больных и складывается из кратковременной субфебрильной температуры тела (не более 3—4 дней) и незначительного недомогания. Основной симптом катарального периода — кашель, который характеризуется постепенным нарастанием интенсивности и частоты изо дня в день. Проводимая симптоматическая терапия эффекта не оказывает. В то же время данные перкуторного и аускультативного обследования легких не выявляют каких-либо изменений.
Другие катаральные явления (серозные выделения из носа, гиперемия задней стенки глотки) выражены слабо у 1/3 больных и купируются в течение 3—5 дней.
Катаральный период в среднем продолжается 10—14 дней. У иммунизированных вакциной АКДС пациентов он может удлиняться, а у детей раннего возраста — укорачиваться.
Клиника судорожного периода коклюша. Судорожный период коклюша имеет яркие клинические проявления. В этом периоде кашель приобретает приступообразный характер.
Появлению приступа кашля, как отмечают дети школьного возраста, может предшествовать своеобразная аура в виде першения и щекотания в горле, чиханья, общего недомогания, неопределенных сдавливающих болей в области грудной клетки.
Приступ кашля характеризуется наличием ряда быстро сменяющих друг друга выдыхательных кашлевых толчков, время от времени прерываемых свистящим вдохом — репризом.
Приступ кашля продолжается до 5 минут и заканчивается выделением вязкой мокроты или рвотой, либо срыгиваниями у детей первого года жизни. Частота возникновения характерного кашля варьирует от 5 до 40—50 приступов в сутки. Приступы кашля чаще возникают во сне, могут быть спровоцированы кормлением, физической нагрузкой.
Внешний вид больного во время приступа характерен: лицо гиперемировано, одутловатое, из глаз выделяются слезы, кожные вены лица, головы, шеи набухают.
Вначале появляется периоральный, а затем возможен разлитой цианоз лица, слизистых, языка. Язык во время приступа предельно высовывается, на уздечке образуется язвочка.
В момент приступа кашля могут появиться кровоизлияния в склеры, носовые кровотечения, петехии на лице и верхней части туловища.
Источник: https://medn.ru/statyi/koklyush-simptomy.html
Как лечить коклюш
Коклюш — это тяжёлое респираторное заболевание инфекционного генеза, типичным симптомом для которого является приступообразный спазматический кашель. Болезнь поражает и взрослых, но особо тяжелые формы встречаются у детей.
Этиология коклюша у взрослых
Впервые симптомы коклюша были описаны французским врачом Guilleaume de Bailou в 1578 году, после серьезной вспышки заболевания. Далее изучением заболевания занимались ученые разных стран, но как лечить коклюш узнали только в 20 столетии.
Была обнаружена неподвижная грамотрицательная гемолитическая палочка-Борде-Жангу (Bordetella pertussis), которая является возбудителем коклюша. Палочка имеет вокруг себя капсулу (аэроб), располагается по одиночке или парами, редко образует цепочки.
Выявить можно цитологическим окрашиванием по методу Романовского-Гимзе.
Палочка вырабатывает токсичное вещество — экзотоксин, которое вызывает патологические процессы клеток верхних дыхательных путей, то есть их гибель. Оказывает пагубное влияние на сердечно-сосудистую систему, дыхательную и сосудодвигательный центр головного мозга.
Имеет аэрозольный механизм передачи, то есть воздушно-капельным путем. У возбудителя отсутствует устойчивость к внешней среде. Погибает при высоких температурах, вследствие чего заражение бытовым путем не представляет опасности.
Выделяемый аэрозоль крупнодисперсен, заражение возможно только при тесном контакте с носителем. После перенесенной болезни вырабатывается устойчивый иммунитет к инфекции.
Развитие коклюша у взрослых
Заболевание имеет сезонный характер, эпидемия начинается в зимний период. Неверное мнение, что в зоне риска исключительно дети. Коклюш у взрослых так же встречается.
Попадая в организм, палочка-возбудитель оседает в слизистой верхних дыхательных путей. Выделяя экзотоксин, воздействует не только на клетки эпителия, но и поражает нервную систему, оказывая влияние на блуждающий нерв. Вследствие этого начинаются приступы спазматического кашля.
Кашель при коклюше судорожный, приступообразный. Может сопровождаться рвотой, спазмом дыхательной мускулатуры и периферических сосудов. Данные изменения приводят к гипоксии, возбуждая ЦНС и негативно воздействуют на дыхательный центр.
Признаки коклюша у взрослых развиваются постепенно, симптомы заболевания носят неспецифичный характер, а потому, его тяжело диагностировать.
Коклюш: инкубационный период
Инкубационный период коклюша длится около трех недель. У взрослых чаще 1,5–2 недели.
Ученые выделяют 3 стадии коклюша:
- катаральная стадия;
- пароксизмальная стадия;
- стадия обратного разрешения.
Во время катаральной стадии больного беспокоит кашель, может сопровождаться незначительным повышением температуры, реже насморком. Симптоматика схожая с бронхитом или вирусной инфекцией. При клиническом исследовании периферической крови, у некоторых больных отмечается повышение лейкоцитов. Диагностировать коклюш, симптомы у взрослых, практически невозможно.
Источник: https://chto-lechit.su/zabolevanie/koklyush.html
Форум RODITELI.UA
Модератор: Азбука_для_родителей
valenka » 29 сен 2010 14:08
Подскажите, кто болел пневмониями или знает что о коклюше (на горьком опыте, не с инета) – при пневмонии (односторонней) когда дают антибиотик, на какой день уменьшается кашель?
И вообще, как отличить коклюш от пневмонии? (посев не дал результат
valenkaПрофессор родительских наук 🙂 Сообщения: 2058Зарегистрирован: 06 май 2008 12:53
valenka » 30 сен 2010 09:34
Анализ крови и посев – ничего не показал, т.к. принимали перед этим антибиотик 5 дней, на снимке – прикорневая пневмония, но прослушка ничего не показывала, кроме жесткого дыхания.
Но по кашлю и симптомам – один врач говорит НЕ коклюш, другой – что коклюш, и по признакам тоже напоминает, 2-х недель наростает, несмотря на лечение интенсивное, кашель приступообразный, после 2-х ночи есть,не смотря на уже прокалываемые уколы.
Температуры нетуи не было, насморка тоже, только кашель с начала болезни все более усиливающийся.
valenkaПрофессор родительских наук 🙂 Сообщения: 2058Зарегистрирован: 06 май 2008 12:53
Александра801 » 12 окт 2010 15:14
Если вы принимали антибиотика то анализ уже не покажет что у вас коклюш.Коклюш не так легко определить,у нас было подозрение на коклюш,кашель лающий в конце рвоту вызывал,краснело лицо,венки на шее вздувались,оказался сильный бронхит.
И коклюш вообще не лечат,а вот если бронхит или пневмония это уже другое лечение и уход за ребсиком.У нас кашель усиливался ночью,малый аж задыхался,слизь малыши откашлять не могут.Советую вам еще сьездить в пульмонологию Охмадет,та очень хорошие врачи,нам помогли.
Если же пневмония может стоит лечь в больничку,лучше ведь быть под присмотром врачей.
Дети.Их желание влезть во взрослые проблемы забавляет.
Александра801Профессор родительских наук 🙂 Сообщения: 2348Зарегистрирован: 13 окт 2008 18:23Откуда: Киев,Просп.Победы
valenka » 12 окт 2010 17:31
Неа, лечение у них идетичное – направленное на выведение, разжижение слизи, прогревание, противомикробная терапия, и одним с осложнений коклюша – есть пневмония
valenkaПрофессор родительских наук 🙂 Сообщения: 2058Зарегистрирован: 06 май 2008 12:53
Александра801 » 12 окт 2010 18:50
я имею в виду коклюш антибиотиком не лечат,это все врачи знают.Терапия да,влажный воздух в квартире,ванны с содой сидеть по 5 мину т,в принципе для бронхита тоже покатить нам врач советовала,после6 них хорошо мокроты отходили и т.п.Лучше не в таком случае индивидуальное назначение терапии,а не мамский форум.
Дети.Их желание влезть во взрослые проблемы забавляет.
Александра801Профессор родительских наук 🙂 Сообщения: 2348Зарегистрирован: 13 окт 2008 18:23Откуда: Киев,Просп.Победы
мама шурика » 14 окт 2010 09:50
valenka
Вот только переболели коклюшем. Есть такой анализ на антитела(вне зависимости давали вы АБ или нет). Мы сдавали его в Евролабе, там вас проконсультируют какую именно группу антител выбрать( в зависимости от того, какую неделю болеете). А в поликлинике у нас никто не захотел признать коклюш, даже с анализами на руках. Для них это плохая статистика на участке.По поводу лечения..то много перечитав и убедившись на своем опыте, сиропы, АБ до одного места.Свежий воздух , теплое питье -да. Но если это коклюш-то кашлять можно до полугода. Нам помогла гомеопатия.За 2 дня приема, ушел приступообразный кашель.
Выздоравливайте:)
мама шурика
Сообщения: 246Зарегистрирован: 24 мар 2009 12:57Откуда: Харьковский р-н
lexa » 15 окт 2010 21:43
У нас тоже левостороняя бронхоплевмония сутки в больнице пробыли, НИКОГДА , НИЗАЧТО НЕ ПОПАДАЙТЕ В ДЕТСКУЮ БОЛЬНИЦУ НА АЛИШЕРА НАВОИ. Это ужас. палаты холодные душа нет в туалет страшно зайти, горячая вода только вечером, с палаты выходить нельзя,кормят только дитей, а ты мама помирай с голоду, то что дают есть невозможно.
Спасибо врачу зав отделения № 10, относится с пониманиям к неудобствам и отпускает стабилизированых пациэнтов домой на выходные и на ночь. Колим антибиоттик цефотаксин с новакаином 2 раза в день, пьем сироп ереспал, и антиалиргеное лоратадин. В больнице делали масаж и выгревание. Помогает, начали откашливать, температуры нет, была один раз 38,1.
Не давайте детям амбороксол. У нас от него понос был, и ничего он не лечил 2 недели проболели и на третий диагноз бронхоплевмония.
Нерничаю сильно, попа вся синяя от уколов у малого, боюсь реакции на антибиотк или еще на что-нибуть, но в больнице просто не смогла себя заставить остатся и спать с ним снова на панцерной кровари в двоем, при температуре помещения +15. Нам 2,6, так начался поход наш в сад.
lexa
Сообщения: 552Зарегистрирован: 08 окт 2007 12:45Откуда: Киев
Елена_В » 10 фев 2012 18:11
Ну и ну! Для меня как для врача с 10-летним стажем это новое в медицине!Лечение коклюша комплексное, но т.к. он вызывается бактериями (Bordetella pertussis), то антибиотики – это как раз главное в лечении. т.к. они устраняют причину заболевания, уничтожая его возбудитель!Вы хоть Интернет почитайте, прежде чем такие категоричные вещи писать, например вот:
http://www.medicalj.ru/diseases/infecti … y-lechenie
“Этиотропная терапия направлена на уничтожение возбудителя. При этом заболевании назначаются антибиотики, направленные против конкретного возбудителя коклюша (сумамед), но до получения бактериологических результатов, возможно назначение широкоспекторных препаратов, со сменой их в дальнейшем на необходимый. Этиотропная терапия назначается на всём протяжении катарального периода, в среднем 2 недели.”Елена_В
Сообщения: 2Зарегистрирован: 10 фев 2012 18:02
Вернуться в Детское здоровье, болезни и лечение
Кто сейчас на конференции
Сейчас этот форум просматривают: нет зарегистрированных пользователей и гости: 5
Источник: http://forum.roditeli.ua/viewtopic.php?t=33777
Пневмония при коклюше
В детской практике бронхо-легочные заболевания занимают лидирующие позиции среди всех возможных болезней. Этому есть вполне логичное объяснение: незрелость дыхательных путей и легких с анатомической и физиологической точки зрения. Но на фоне вирусных инфекций активизация патогенной флоры усиливается в несколько раз.
Пневмония развивается у трети или у половины детей, которые по тем или иным причинам не были вакцинированы от этого заболевания. Пятая часть привитых детей также переносит воспаление легких, но гораздо легче.
Коклюш, и особенности пневмонии при данном недуге
Известно, что инфекционное заболевание вызвано бактерией Bordetella pertussis. Этот микроорганизм очень прихотлив в плане условий его культивирования.
Необходимо соблюдать некоторые важные принципы сбора материала для того, чтобы провести бактериологический анализ, о чем будет написано ниже.
Возбудитель коклюша очень тропен ко всем элементам дыхательной системы. То есть бактерия колонизирует эпителиальную выстилку глотки, гортани, бронхов. Также этот микроорганизм вызывает структурные изменения в легочной ткани, кровеносных и лимфатических сосудах легких.
Врачи-патологи выделяют следующие морфологические проявления этого заболевания:
- Эмфизема легких-
- Явления бронхита-
- Полнокровие сосудов легких.
Проявления коклюша возникают стадийно. Но инфекционисты отмечают тенденцию к росту доли атипичных форм болезни. Классический вариант заболевания начинается постепенно с редкого кашля. Температурная реакция выражена не так ярко, как при других респираторных инфекциях. Обычно она субфебрильная. Этот период носит название катаральный.
Следующий этап знаменует появление мучительного кашля. Характерна приступообразность. Эти кашлевые пароксизмы называют репризами: кашлевые движения во время выдоха сменяются шумным свистящим вдохом.
Так проявляется коклюш. Но пневмония при этой болезни может развиваться как в результате действия самого инфекционного агента (бордетеллы), так и вследствие присоединения другой микрофлоры.
В развитии воспаления терминальных отделов бронхо-легочной системы повинны условно-патогенные микроорганизмы. Обычно это стафилококки, иногда стрептококки. Опаснее, когда пневмонию вызывают пневмококки.
Коклюш, как инфекционное заболевание, ослабляет не только общий иммунитет, но и локальные защитные факторы. Поэтому развитие других респираторных инфекций на фоне коклюша – не редкость.
Грипп, парагрипп, риновирусная и аденовирусная инфекция могут вызывать микст-инфекцию, создавая благоприятные условия для колонизации эпителия патогенной микрофлорой с развитием воспаления бронхов и легких.
Педиатры считают, что болеют гораздо чаще дети с факторами риска. К ним относятся:
- дети с гипотрофией;
- недоношенные дети;
- часто болеющие пациенты;
- раннее искусственное вскармливание;
- дефекты ухода;
- фоновые состояния (анемия, рахит).
Вакцинированные пациенты болеют редко. Но иногда сформированный иммунитет оказывается недостаточным, чтобы противостоять бордетелле. Нужно понимать, что привитые дети переносят коклюш легче, и пневмония у них выявляется гораздо реже.
Клиническая характеристика
Заподозрить присоединение вторичной бактериальной инфекции легочной ткани следует, если состояние ребенка прогрессивно ухудшается.
Ребенка беспокоит очень частый кашель.
На этом фоне нарастают признаки дыхательной недостаточности:
- одышка, преимущественно инспираторного характера;
- цианоз носогубного треугольника;
- выраженная слабость;
- при средней степени тяжести или в очень тяжелых ситуациях возможна асфиксия.
Физикальное исследование может выявить изменение аускультативной и перкуссионной картины болезни. Хрипы не типичны для коклюша, но при присоединении вторичной микрофлоры они слышны.
Притупление – редко обнаруживаемый доктором перкуторный симптом. Он свидетельствует в большинстве случаев о развитии пневмонии. Обычный неосложненный коклюш проявляется лишь тимпаническим оттенком по всем легочным полям.
Для профилактики и лечения ПНЕВМОНИИ наши читатели активно применяют Монастырский сбор отца Георгия. Сбор обладает крайне высокой эффективностью в лечении заболеваний органов дыхания. Состоит из натуральных лекарственных растений и трав, произрастающих в экологически чистых горных районах.
Оказывает общеукрепляющий и оздоровительный эффект – защищает организм в целом.Читать подробнее …
Эмфизема при коклюше также может накладывать свой отпечаток на клиническое течение и маскировать пневмонию. Одышка в этом случае будет иметь смешанный характер.
Ход ребер на рентгене станет близок к горизонтальному (четкий диагностический критерий эмфизематозного процесса в легких).
Когда развивается бактериальная пневмония, это отражается на общем состоянии ребенка. Температурная реакция становится очень выраженной. Обычно течение коклюшной инфекции предполагает субфебрилитет. Пневмония – это всегда гиперпиретический синдром.
Для этой ситуации типично развитие судорог, головной боли и головокружения. При обычной пневмонии возможен геморрагический синдром. Его появление в виде красных высыпаний по телу – довольно серьезный признак, свидетельствующий о тяжести поражения. Обычно сыпные элементы расположены на туловище и конечностях.
Диагностика пневмонии при коклюшной инфекции
Физикальные методы обследования не теряют своей актуальности. Появление новых хрипов, притупления при перкуссии должно насторожить врача и стать поводом назначить диагностические мероприятия.
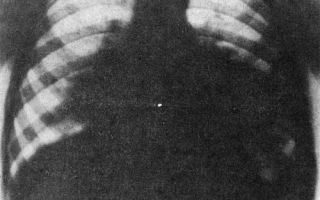
Выраженное ускорение СОЭ коррелирует со степенью интоксикации. Рентгенография легких – неотъемлемая часть диагностического минимума при подозрении на пневмонию. Картина поражения специфичная:
- имеются инфильтративные очаги, имеющие тенденцию к слиянию;
- у маленьких пациентов очаги расположены в околопозвоночной области, в то время как у детей постарше они локализованы около корня легкого;
- грубая ячеистая или сетчатая структура легочного рисунка;
- признаки эмфизематозного процесса в легочной ткани.
Для лечения важно идентифицировать возбудителя. Для этого собирают мокроту и отправляют ее на бактериологическое исследование. Это важно для адекватного подбора антибактериальной терапии.
Иногда к приступообразному кашлю присоединяется бронхообструктивный компонент. Для дифференциальной диагностики необходимо проведение функциональных дыхательных тестов.
Подходы к лечению
Терапия возникшего осложнения проводится по двум важным направлениям: лечение коклюшной инфекции и пневмонии. Они проводятся параллельно.
При тяжелом поражении добавляются антибактериальные средства пенициллинового ряда. Из пероральных средств предпочтение отдается препаратам, содержащим клавулановую кислоту.
Антибактериальные препараты – обязательное условие лечение коклюш-пневмонии. Выбор средств будет зависеть от чувствительности к антибиотикам. Но на начальных этапах следует отдать предпочтение препаратам широкого спектра действия.
Патогенетическая терапия направлена на снижение давления в сосудах малого круга кровообращения и ускорение эвакуации мокроты из легких. Первую задачу решает Эуфиллин. Этот препарат необходим пациентам с коклюшем и без пневмонии.
Он уменьшает давление в малом круге кровообращения, снижает выраженность действия токсина, выделяемого бордетеллами. Кроме того, сопутствующий бронхоспазм ликвидировать можно тоже с помощью Эуфиллина.
Противокашлевые препараты не являются необходимыми, но муколитики необходимы. Амброксол остается препаратом выбора для осуществления этой задачи.
Лечение проводится в условиях стационара, если есть признаки нейротоксикоза. Маленькие и ослабленные дети также лечатся в отделении. Остальные случаи пневмонии с коклюшем можно курировать амбулаторно.
Из общих рекомендаций важно соблюдение постельного режима. Питание должно быть дробным и частым, ведь коклюшный кашель часто сопровождается рвотой, которая приводит к усугублению гипотрофии.
Ведь местное или общее переохлаждение снижает защитные силы организма и делает его уязвимым к различным инфекционным агентам. Вакцинация против коклюша – единственный способ надежной профилактики заболевания. Она проводится согласно календарю прививок.
Поделись в социальных сетях:
Источник: https://betbupehap.ru/health/3558-pnevmonija-pri-kokljushe.html
Коклюш
Коклюш — это острое инфекционное заболевание характеризующееся приступами спазматического кашля.
Возбудитель коклюша — Вact. pertussis— представляет палочку с закругленными концами. Во внешней среде микроб неустойчив, быстро погибает под воздействием дезинфицирующих растворов, солнечного света; при t° 56° погибает в течение 10—15 мин.
Источником инфекции при коклюше является больной человек, представляющий наибольшую опасность для окружающих в катаральном и в первые недели спазматического периода. Инфекция передается воздушно-капельным путем во время кашля, крика; ввиду нестойкости палочки коклюша такой путь передачи возможен только на близком расстоянии.
Больной коклюшем перестает быть заразным для окружающих спустя 6 недель от начала заболевания. Болеют дети чаще в возрасте от нескольких месяцев до 5—8 лет. После перенесенного коклюша остается стойкий постинфекционный иммунитет. Эпидемические вспышки коклюша появляются, когда иммунная прослойка среди детей наименьшая.
Распространению коклюша способствуют некоторые социальные факторы: плохие жилищно-бытовые условия, большая скученность населения.
Инфекция при коклюше локализуется в слизистой оболочке верхних дыхательных путей, вызывая катаральное воспаление и специфическое раздражение нервных окончаний.
Частые приступы кашля вызывают нарушения мозгового и легочного кровообращения (недостаточное насыщение крови кислородом, сдвиг кислотно-щелочного равновесия в сторону ацидоза). Повышенная возбудимость дыхательного центра сохраняется еще длительное время после выздоровления.
Патологоанатомическая картина складывается из неспецифических изменений в легких (бронхит, перибронхит, эмфизема, участки пневмонической инфильтрации), а также в мозге (расширение кровеносных сосудов, застойное полнокровие, мелкие кровоизлияния) В клиническом течении коклюша различают следующие периоды: инкубационный (2—21 день, чаще 10— 14 дней); катаральный (10—14 дней); спазматический, или судорожный (3—4 недели), и период выздоровления. Заболевание развивается постепенно. В течение катарального периода наблюдаются лишь катаральные проявления со стороны верхних дыхательных путей; характер кашля обычный; в крови — лейкоцитоз с лимфоцитозом.
Основным клиническим проявлением спазматического периода коклюша является приступообразный судорожный кашель. Приступ кашля начинается с нескольких глубоких кашлевых толчков, за которыми на фоне инспираторной судороги возникает ряд коротких выдыхательных толчков, сопровождаемых свистящим вдохом — репризом.
Повторение кашлевых толчков после реприза может доходить до 20. Приступ кашля заканчивается отделением вязкой мокроты или рвотой.
При тяжелом течении коклюша количество приступов может доходить до 60 в сутки, сопровождаясь симптомами кислородной недостаточности: цианозом лица и слизистых оболочек, возбуждением ребенка, набуханием вен шеи и головы, подкожными и конъюнктивальными кровоизлияниями.
Вследствие застойных явлений при частом кашле лицо становится одутловатым. Во время кашля язык ребенка прижимается уздечкой к резцам нижней челюсти, что при частом повторении приступов приводит к изъязвлению уздечки.
Максимального развития клинические проявления достигают на 2-й неделе спазматического периода. При стертой форме коклюша кашель может быть непродолжительным и не принимать приступообразного и судорожного характера.
У детей первого года жизни инкубационный период коклюша обычно сокращается до 3—5 дней, катаральный — до 6 дней. Приступы кашля без репризов, часто сопровождаются остановкой дыхания, судорогами.
Наиболее частым осложнением коклюша, особенно у детей до 1 года, является интерстициальная пневмония. Наблюдаются поражения кровеносных и лимфатических сосудов легких, перибронхиты. Часто развиваются ателектазы, острое вздутие легких.
Симптомы поражения сердечно-сосудистой системы: спазм периферических сосудов, повышение артериального давления, геморрагические проявления, тахикардия.
Поражение нервной системы обусловлено преимущественно гипоксемией (кислородной недостаточностью) и сосудистыми нарушениями и проявляется потерей сознания, поражением черепномозговых нервов, преходящими парезами и параличами.
Диагноз коклюша ставят на основании клинико-эпидемиологических данных. Специфическая бактериологическая диагностика заключается в выделении возбудителя из капелек слизи. Для выявления переболевших коклюшем в эпидемических очагах применяют серологические реакции.
Прогноз заболевания определяется возрастом ребенка и тяжестью течения. При применении современных методов лечения летальность при коклюше снизилась, однако среди детей раннего возраста остается еще высокой. Смерть наступает от асфиксии при ларингоспазме и кровоизлияния в мозг.
Лечение. С целью ликвидации первичных и вторичных инфекционных очагов применяют антибиотики тетрациклинового ряда (тетрациклин, олеандомицин и др.), пенициллин, стрептомицин и др. в возрастных дозировках, курсами до двух недель.
При частых приступах кашля могут быть рекомендованы препараты, снижающие возбудимость центральной нервной системы: аминазин в дозе 1—2 мг на 1 кг веса в сутки внутримышечно, пипольфен в дозе 1—2 мг на 1 кг веса в сутки, фенобарбитал по 0,005—0,05 г 2— 3 раза в день внутрь.
При развившемся судорожном синдроме назначают 25% раствор сульфата магния 0,2 мл на 1 кг веса внутримышечно, хлоралгидрат в зависимости от возраста 0,05—0,3 г в клизме; 10% раствор глюконата кальция 0,5—1 мл на 1 год жизни внутривенно.
Показаны гемотрансфузии (под контролем врача), длительное пребывание на свежем воздухе, витаминотерапия (В1 и В2 на 0,001—0,002 г, аскорбиновая кислота 0,1—0,2 г), кислородная терапия.
Профилактика коклюша заключается в изоляции больных на 40 дней от момента заболевания или на 30 дней от начала приступов кашля. Контактировавшие с больным коклюшем изолируются на 21 день. Дети, больные коклюшем, посещающие ясли и детсады, могут быть переведены в специальные загородные оздоровительные учреждения или на круглосуточное обслуживание в изолированные группы.
Специфическая профилактика: активная вакцинация детей коклюшной вакциной или препаратами, включающими коклюшную вакцину (коклюшно-дифтерийно-столбнячная вакцина). Вакцину вводят детям с 5— 6 мес. подкожно, трехкратно с интервалами в 30—40 дней.
Паракоклюш — инфекционное заболевание, вызываемое микробом Bordetella parapertussis и клинически напоминающее легкой или средней тяжести коклюш. Лечение не отличается от лечения коклюша.
Источник: http://www.medical-enc.ru/10/koklush.shtml
Коклюш: профилактика и лечение
По данным ВОЗ, в мире ежегодно от коклюша умирает 500-600 тысяч детей.
Коклюш – заболевание бактериальное, оно передается от человека к человеку, но во внешней среде микробы коклюша, бактерии Борде-Жонгу, не стойки, поэтому передается заболевание только воздушно-капельным путем при тесном контакте: чтобы заразиться, с больным надо пообщаться или поиграть некоторое время.
Нельзя «подхватить» коклюш, просто проходя по улице мимо источника инфекции. Источником заражения служит только больной. При кашле, чихании, крике, разговоре микроскопические брызги слюны, содержащие заразное начало, попадают на слизистую оболочку здоровых людей и заражают их.
Заболевание коварно и опасно тем, что выделение бактерий начинается примерно на неделю раньше клинических проявлений. Во время заболевания человек остается заразным в течение двух–трех недель.
Коклюш особенно опасен для детей до двух лет.
Вывод 1: надо внимательно следить за тем, с кем играет маленький ребенок; желательно быть с ним в одной комнате и не позволять общаться с кашляющими детьми.
Как развивается болезнь
Бактерии Борде-Жонгу проникают в организм через верхние дыхательные пути и поселяются в стенках бронхов. При этом, сильнее поражаются мелкие бронхи и бронхиолы: там возникают очаги некроза (отмирание). Раздражение с рецепторов в дыхательных путях передается на центр кашля в мозг.
Токсины, выделяемые в кровь микробами коклюша, тоже раздражают кашлевой центр в продолговатом мозгу. Постепенно формируется очаг доминантного возбуждения (как при эпилепсии).
Иммунная система борется с бактериями и через короткое время их в организме уже не остается, но кашлевой центр (очаг) остается с возбуждением и клиника коклюша продолжается.
Вывод2: антибиотиками коклюш лечить можно, но только на ранней стадии. К моменту, когда обычно ставится диагноз, то есть на второй неделе судорожного периода, он уже не является средством выбора.
Клинические проявления коклюша
Как говорят люди в Азии, коклюш — это 100-дневный кашель, так как коклюш имеет длительное течение, то есть это очень длительный кашель.
Заболевание делят на несколько периодов:
- инкубация;
- катаральный период;
- спазматический период;
- разрешение.
Длительность каждого периода различная, зависит от возраста больного и тяжести коклюша.
Инкубационный период коклюша: может продолжаться от 4 дней до двух недель, чаще – около недели. Это время, когда еще нет никаких клинических проявлений, но ребенок уже болен и даже заразен.
Катаральный период: заболевание начинаетсяс легких катаральных явлений, это как раз момент, когда бактерии размножаются в стенках дыхательных путей. Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются,лечат насморк и дают отхаркивающие.
Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Вывод 3: если есть основания подозревать заражение ребёнка коклюшем (близкий контакт с больным, эпидемия в группе детского сада), можно сдать посев во время инкубационного периода, диагностировать коклюш и принимать антибиотики, когда бактерии Борде-Жонгу еще в организме. Это будет эффективно, тяжесть заболевания значительно снизится.
Спазматический период коклюша:
Источник: http://dgb8.ru/vrachi-sovetuiut/343-2015-09-14-06-21-46
Коклюш — Симптомы, Диагноз и Лечение Коклюша
Коклюш (pertussis) – острая антропонозная воздушно капельная бактериальная инфекция, наиболее характерным признаком которой является приступообразный спазматический кашель.
Впервые эпидемия коклюша описана Г. де Байю в Париже в 1578 г., в XVII в. описание эпидемии в Англии представил Т.Сиденгам, в XVIII в. о коклюше в Голландии сообщил Хоффманн. В XVIII в. появилась первая монография по коклюшу, созданная А.Бренделом и Бассивилле. Подробное описание коклюша сделал Н.Ф.Филатов. В 1900 и 1906 гг.
возбудитель выделен из откашливаемой слизи и подробно изучен Ж.Борде и О.Жангу. В 1957 г. в нашей стране создана убитая коклюшная вакцина, с 1965 г. прививки проводятся ассоциированной вакциной (АКДС). Большой вклад в учение о коклюше внесли отечественные ученые М.Г.Данилевич, А.И.Доброхотова, В.И.Иоффе, С.Д.Носов и их сотрудники.
Возбудитель – bordetella pertussis, или палочка Борде Жангу, – мелкий грамотрицательный неподвижный микроорганизм, имеющий вид короткой палочки с закругленными краями.
Спор не образует.
Хорошо окрашивается всеми анилиновыми красителями. Строгий аэроб.
Очень чувствителен к факторам внешней среды – солнечному свету, повышению температуры, всем дезинфектантам.
Возбудитель коклюша требователен к питательным средам.
Хорошо растет на картофельно глицериновом агаре с добавлением 25–30 % дефибринированной сыворотки человека или животных, а также на казеиново угольном агаре (среда КУА), которая широко используется в лабораторной диагностике коклюша.
Температурный оптимум роста – 35–37°С, колонии бордетелл появляются на плотных средах через 48–72 ч, а иногда и позже и внешне напоминают капельки ртути. С биохимической точки зрения коклюшная палочка инертна.
Антигенная структура возбудителя коклюша очень сложна. Различают три основных серологических типа: 1, 2, 3; 1,2, 1,3. Считается, что наибольшей вирулентностью обладают типы, содержащие антиген 2, особенно тип 1,2.
Доказана циркуляция в очагах коклюша двух или всех трех серотипов возбудителя.
Кроме агглютиногенов (на основании которых проводится серотипирование), в антигенную структуру входят гемагглютинины, токсин, лимфоцитозстимулирующий фактор, аденилциклаза, защитный фактор.
Токсин представлен термолабильной (экзотоксин) и термостабильной (эндотоксин) фракциями.
Коклюш – строгий антропоноз.
Источником инфекции является больной человек с любой формой инфекционного процесса: тяжелой, средней тяжести, легкой, бессимптомной (бактериовыделение). Наибольшую опасность представляют больные в катаральный период заболевания и в 1 ю неделю спазматического кашля – у 90–100 % из них выделяется коклюшная палочка.
На 2 й неделе заразительность больных снижается, возбудитель можно выделить лишь у 60–70 % больных. На 3 й неделе Bordetella pertussis обнаруживают лишь в 30–35 % случаев, в дальнейшем – не более чем у 10 % больных. Через 4 нед от начала заболевания больные практически не заразны и для окружающих не опасны.
Сложность состоит в том, что в катаральный период диагноз коклюша устанавливается очень редко (особенно при отсутствии ясных указаний на контакт с больным коклюшем), кроме того, распространены стертые и атипичные формы заболевания (особенно у взрослых).
Именно поэтому источник инфекции при коклюше очень активен, его изоляция обычно бывает запоздалой и мало влияет на распространение заболевания.
Передача возбудителя происходит воздушно капельным путем, при непосредственном общении с больным, так как возбудитель рассеивается вокруг больного не более чем на 2–2,5 м и малоустойчив во внешней среде.
Восприимчивость людей не зависит от возраста, но зависит от наличия и напряженности иммунитета, инфицирующей дозы и вирулентности возбудителя, преморбидного фона и генетической конституции. У непривитых людей в обычных условиях восприимчивость высока, достигает 0,7–0,75 (из 100 человек, вступивших в тесный контакт с больным, заболевает 70–75).
Особый контингент восприимчивых лиц составляют новорожденные, которые не получают пассивного иммунитета от матери, даже если она имеет антитела к Bordetella pertussis.
Таким образом, человек восприимчив к коклюшу с первых дней жизни, это крайне важно учитывать в работе, так как новорожденные и дети до 1 года жизни болеют коклюшем тяжело и не совсем типично, среди них очень велика летальность от этой инфекции.
После перенесенного заболевания остается стойкий и напряженный, практически пожизненный иммунитет. Повторные случаи коклюша крайне редки. В динамике эпидемического процесса сохраняется цикличность, обычно через 3–4 года происходят подъемы заболеваемости.
Для коклюша характерна сезонность: увеличение заболеваемости начинается в июле – августе и достигает пика в осенне зимний период, но в принципе циркуляция возбудителя среди населения не прекращается в течение всего года.
В довакцинальный период коклюшу была свойственна выраженная очаговость, когда большинство детей заражались в детских учреждениях во время вспышки. В настоящее время эта особенность эпидемического процесса сглажена. До введения обязательной вакцинации против коклюша почти 80 % заболеваемости наблюдалось у детей в возрасте до 5 лет.
Точных данных о заболеваемости среди взрослых нет, так как у них коклюш распознается редко.
Входные ворота инфекции – верхние дыхательные пути. Происходит адгезия микроорганизмов с клетками цилиндрического реснитчатого эпителия гортани, трахеи, бронхов. Поражение эпителия возникает главным образом из за воздействия аденилциклазы возбудителя и продуцируемого им лимфоцитозстимулирующего фактора.
Микроорганизм внутрь клетки не проникает.
Основные события развиваются в результате воздействия коклюшного токсина, который вызывает длительное раздражение нервных рецепторов блуждающего нерва. Непрерывный поток импульсов, поступающий с рецепторов слизистых оболочек дыхательных путей, приводит к формированию застойного очага возбуждения (доминанты) в области дыхательного центра в продолговатом мозге.
В доминантном очаге раздражения суммируются, специфический ответ возможен и на неспецифические раздражители (болевые, тактильные, звуковые и т.д.).
Кроме того, возбуждение может иррадиировать на соседние центры, отсюда возможное вовлечение рвотного центра (рвотой заканчиваются некоторые приступы коклюшного кашля), сосудистого центра с ответной реакцией в виде генерализованного сосудистого спазма, повышения АД, острого нарушения мозгового кровообращения, центра скелетной мускулатуры с возникновением клонических и тонических судорог.
Иногда реализуется переход доминанты в состояние парабиоза, чем объясняется возникновение задержек и остановок дыхания в судорожный период коклюша, особенно у новорожденных и самых маленьких грудных детей.
В результате токсинемии и приступов судорожного кашля развиваются гемодинамические расстройства, к которым присоединяется повышение проницаемости сосудистой стенки, что в клинической картине проявляется гипоксией, ацидозом, геморрагическими симптомами.
Возбудители и продукты их жизнедеятельности вызывают угнетение факторов неспецифической защиты организма и иммуносупрессию, что приводит к достаточно частому присоединению вторичной бактериальной флоры и вирусных инфекций.
Патологоанатомические изменения при коклюше скудны и неспецифичны: гиперемия, отек, пролиферация эпителиальных клеток дыхательных путей, слущивание отдельных клеток, изменения в легких, головном мозге. В остальном патологоанатомическая картина коклюша определяется его осложнениями, от которых и наступает смерть.
Инкубационный период колеблется от 3 до 14 дней, в среднем составляет 5–8 дней. Коклюш протекает у большинства заболевших с типичным течением заболевания.
Типичное течение заболевания
В типичных случаях можно выделить еще 4 периода:
- Катаральный (начальный),
- Спазматический (судорожный),
- Разрешения (обратного развития) и
- Реконвалесценции.
Катаральный период
Катаральный период протекает по разному и не имеет никаких специфических особенностей.
Температура тела может оставаться нормальной, обычно бывает субфебрильной, в очень тяжелых и редких случаях может повышаться до 38–39 °С; от тяжести заболевания зависит и выраженность интоксикации – от легкого недомогания, беспокойства, раздражительности и снижения аппетита до значительной. Одновременно возникают небольшой насморк, кашель, слезотечение. Постепенно развертывается картина фарингита, ларингита, трахеобронхита. Изредка коклюш дебютирует симптоматикой ложного крупа, который, однако, быстро купируется.
Кашель и в этот период является ведущим симптомом коклюша: он сухой, не уменьшается при приеме симптоматических средств, усиливается к вечеру или ночью, у трети больных становится навязчивым, постепенно приобретает характер приступов. В легких случаях продолжительность катарального периода больше – до 11–14 дней, при более тяжелом течении сокращается до 5–8 дней.
Спазматический (судорожный) период
В спазматический (судорожный) период кашель становится настолько своеобразным, что диагноз можно поставить на расстоянии; часто коклюш распознают сами матери.
Характерны приступы кашля, после окончания которых больной чувствует себя вполне хорошо, дети спокойно играют, интересуются окружающим или засыпают.
Почти все дети так или иначе чувствуют приближение приступа:
Источник: http://doctor-v.ru/med/whooping-cough/