Что такое одонтогенный синусит, и как его лечить
Одонтогенный синусит – патологический процесс, который заключается в воспалении гайморовой пазухи. Передается от больного зуба -моляра.
Связан недуг с тем, что корни зубов сосредоточены рядом или даже внутри пазухи. Это открывает все пути для проникновения инфекции к слизистой оболочке пазухи.
Для маленьких пациентов, у которых еще нет коренных зубов, такая форма болезни не свойственна.
Распознать одонтогенный синусит можно по следующим признакам:
- боль под глазом ноющего характера и сосредоточена на одной стороне лица;
- заложенность носа;
- выделение большого количества гноя, имеющего дурной запах;
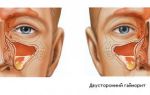
- боль в зубах, которые сосредоточены в верхней челюсти.На картинке — одонтогенный синусит
Одонтогенный синусит всегда дает о себе знать сильными болями в зубах. Порой боль возникает после удаления или лечения одного из зуба. Пациент ощущает сильную головную боль, тяжесть в голове. При этом при наклоне клиническая картина только усиливается.
Если своевременно не заняться лечением острой формы патологического процесса, то он перейдет в хроническую. Симптомы будут аналогичные, но только посещать пациента они уже будут на постоянной основе. Болезненные ощущения будут возникать периодами, а нос заложен постоянно. Из носовой полости выделяется в небольшом количестве белая слизь, имеющая дурной запах.
Порой воспалительный процесс, протекающий в пазухах, может поразить полость носа. Это чревато формированием полипов, для устранения которых придется использовать радикальные методы лечения.
Порой прослеживается неспецифическая клиническая картина, когда околоносовые пазухи сосредоточены около головного мозга.
В результате этого человек ощущает слабость, усталость, вялость и сниженную работоспособность.
По ссылке подробно рассказывается, чем опасен гайморит.
На видео- одонтогенный синусит:
Риногенный синусит и одонтогенный отличаются друг от друга. Причем эти отличия затрагивают не только симптоматику, но и причины, по которым произошло развитие патологического процесса. Для одонтогенной формы синусита боль сосредоточена с одной стороны. А вот при риногенном синусите боль прослеживается с двух сторон.
На развитие риногенного воспаления влияют хронический ринит, грипп, скарлатина, корь, вирусные и инфекционные недуги. А вот развитие одонтогенного синусита происходит на фоне стоматологических проблем. Вызвать воспалительный процесс могут зубы, у которых коренная система развитее в верхнечелюстных пазухах.
Формы
Синусит, возникший на фоне стоматологических патологий, чаще всего вовлекает в воспаление только одну пазуху.
Если долго сидеть дома с невыносимой болью и не обратиться за квалифицированной помощью, то гайморит поразит и другую пазуху, в результате чего станет двухсторонним.
По продолжительности периода болезни различают острый, подострый и хронический синусит. Кроме этого, его течение может быть острым и хроническим.
Возможно вам также будет интересно узнать о том, как лечить синусит у детей.
Острое
При остром течении патологического процесс у пациента наблюдаются следующие симптомы:
- Боль и чувство распирания в десне, которое при употреблении пищи только усиливаются.
- Выделения из носовой полости, причем с той стороны, которая поражена. Вначале это просто слизь, но затем возникает гной зеленого или белого окраса.
Острый одонтогенный синусит
- Боли в голове, слабость, резь в глазах при ярком свете.
- Подъем температура до 39 градусов.
- Отек щеки.
- Дурной запах изо рта.
- Нарушение сна.
Хроническое
Если острый синусит не был вылечен вовремя, то он переткнёт в хронический. Для него характерны постоянные симптомы, которые очень схожи с клинической картиной острого текущего патологического процесса, но при этом они менее интенсивные.
Хронический одонтогенный синусит
Для хронического воспаления свойственны следующие признаки:
- болезненные ощущения в пораженной десне;
- слизь гнойного характера и заложенность носа, которая приводит к нарушению обоняния;
- слабость, усталость и пониженная работоспособность;
- боли в голове и неприятные ощущения в зоне переносицы.
Хроническая форма патологического процесса может протекать без явных симптомов. А вот после длительного нахождения на холоде или при заболеваниях ОРВИ наблюдается обострение, в результате чего возникает острый синусит.
Медикаментозное лечение
Как лечат синусит? Терапия одонтогенного синусита сводится к применению сосудосуживающих капель и антибактериальных препаратов:
- Капли для носа — Галазолиндля детей, Нафазоли или Ксилометазолин. Они эффективно справляются с заложенностью носа, купируют отек слизистой и быстро эвакуируют слизистые выделения.
Галазолин
- Антибиотики пенициллиновой группы — Ампициллин, .Амоксициллин (а вот какова дозировка Амоксициллин при гайморите необходима, и как её определить. рассказывается в данной статье)
Ампициллин в таблетках
- Цефалоспорины – Цефазолин, Цефалексин.
Цефалоспорины для инъекций
- Макролиды – Азитромицин (а вот какие отзывы о Азитромицие, который используется при ангине, существуют, можно прочесть в данной статье) Эритромицин.
Азитромицин в капсулах
- Антибактериальные лекарства местного действия – спрей Биопарокс.
Биопарокс
Это основные лекарства, которые используют при лечении одонтогенного синусита. Если все соблюдать верно, острые формы патологического процесса отступят уже через 5-7 дней.
Кроме этого для активизации процессов и быстрого достижения положительного результата необходимо выполнять процедуры по промыванию носовой полости.
Эти манипуляции задействуют при терапии различных форм синусита или гайморита.
Для этих целей можно приобрести такие растворы, как Фурацилин, АкваМарис (а вот как промыть нос грудному ребенку Аквамарисом, поможет понять данная статья) или настои антисептических трав – Подорожник, Ромашка и зверобой.
Народное лечение
В народной медицине припасено немало эффективных рецептов, которые можно задействовать при терапии одонтогенного синусита.
Капли
Именно эта форма лекарства активно применяется при лечении патологии, так как можно предотвратить всасывание раствора и общего влияния на организм. Если после применения самодельных капель у вас возникает жжение или другие неприятные симптомы, то полученное лекарство стоит разбавить молоком и водой, взятых в равной пропорции. Самыми эффективными остаются следующие рецепты:
- Взять алоэ и каланхоэ, срезать листики и уложить в холодильник на 7 дней. Затем их измельчить, а из полученной кашицы отжать сок. Установить его еще в холодильник на 2 дня. Капать по 2 капли в каждый носовой ход 3 раза в сутки.
Капли алоэ в нос
- Можно капать нос масляными каплями, полученными из чеснока и облепихи. Для этого растолочь 3 зубчика чеснока, добавит 50 мл масла облепихи и ждать 20 часов. Затем отфильтровать и капать по 3-4 капли в каждый носовой ход 3 раза в сутки.
- Взять сок лука и капусты, добавить к ним 20 мл растительного масла. Капать по полной пипетке 3 раза в день. После этого нужно обязательно полежать.
- Сок черной редьки свежим закапывать в количестве полной пипетки. Получить положительный результат можно при длительном лечении.
При лечении одонтогенного синусита можно использовать носовые тампоны, обработанные лечебным составом. Их нужно делать перед сном, а длительность их влияния составит 20-30 минуту. Эффективными остаются такие растворы:
- Отвар из лавровых листьев. Взять несколько листиков, измельчить и кипятить 10 минут.
- Отвар ромашки, календулы, шалфея.
Отвар из лавровых листьев
- Взять сок луковицы, 4 листиков алоэ, 100 г корня цикламена и 10 мл сока береза. Курс терапии 20 дней.
Ингаляции
Для проведения лечебных ингаляций при синусите можно использовать несколько проверенных вариантов:
- отваренный картофель;Ингаляции картофелем
- отвар мяты в сочетании с эфиром чайного дерева;
- отвар листьев или эфир эвкалипта;
- кипяток в сочетании с маслом можжевельника, пихты.
Представленные средства оказывают бактерицидный эффект, а также эффективно справляются с бактериями.
Оперативный путь
Если однотогенный синусит протекает с осложнениями, то врач принимает решение о проведении операции. На сегодняшний день существует два метода оперативного вмешательства:
- Радикальный. Его суть в том, что врач выполняет разрез под верхней губой. Используют сегодня такой способ терапии редко, так как он является травматичным и имеет массу осложнений.
- Эндоскопический. При его использовании специалист вводит в носовой ход или лунку зуба инструмент. При это травматизация здоровой ткани незначительная, а сама процедура переносится легче, ведь риск появления осложнений отсутствует.
Эндоскопия одонтогенного синусита
Одонтогенный синусит – это распространенное заболевание, которое сопровождается сильными болями и заложенностью носа. Протекает патологический процесс в двух формах – острой и хронической. Лечение носит комплексный характер, включая препараты местного и комплексного влияния. При тяжелом течении воспаления назначается операция.
Источник: http://ProLor.ru/n/bolezni-n/gajmorit/odontogennyj-sinusit.html
Лечение одонтогенного синусита
Синусит одонтогенного характера представляет собой воспаление верхнечелюстных пазух носа, возникающее вследствие проникновения патогенных микроорганизмов из очагов инфекции верхней челюсти или в результате удаления зуба.
Воспалительный процесс в слизистой оболочке синуса верхней челюсти образуется патогенной микрофлорой, которая участвует в развитии пародонтита острой либо хронической формы, а также в результате проникновения инфекции через перфорационное отверстие ротовой полости. При анализе экссудата, взятого из воспаленного верхнечелюстного синуса, как правило, выявляется анаэробная микрофлора.
корень зуба, прорывающий в пазуху носа может стать причиной развития одонтогенного синусита верхней челюсти.
Причины развития одонтогенного синуса верхней челюсти
Специалисты выделяют несколько причин, по мнению которых возможно развитие воспалительного процесса одонтогенной формы в верхнечелюстной пазухе носа:
- Периодонтит острой либо обостренной хронической формы, а также остеомиелит верхних зубов.
- Развитие кисты верхней десны, плохое ее течение (загнивание).
- Воспаление непрорезавшегося зуба.
- Какие-либо травмы челюсти.
- В случае, когда корень зуба верхней челюсти пророс/прорвался в пазуху носа.
- Когда при лечении или операции зуба в верхнечелюстную пазуху попал лечебный материал.
- Анатомическая особенность пазухи — низкое стояние дна пазухи верхней челюсти.
В большинстве случаев воспаление образуется при перфорации, проводимой в результате удаления зуба, практически в 80% случаев. Активным перфорационным отверстием принято считать период, когда после удаления зуба не прошло 3 недели. Помимо этого, немаловажное значение в развитии одонтогенного синусита имеет состояние иммунной системы организма, его защитных реакций.
Основные симптомы заболевания
Основные симптомы заболевания: головная, зубная боль, повышенная температура тела и стойкая заложенность носа.
Заболевание протекает в острой и хронической форме. Помимо этого, болезнь подразделяется на перфорированную и неперфорированную форму. Хроническое течение одонтогенного синусита может находиться в стадии обострения либо ремиссии.
Симптомы заболевания могут протекать в характерной для синусита форме. А также с определенными особенностями. Чаще всего больного мучают следующие процессы:
- характерная зубная боль, которая может усиливаться при надкусывании;
- болевые ощущения при пальпации причинного зуба;
- ощущение онемения зубов;
- незначительное увеличение лимфоузлов;
- головная боль;
- слабость, вялость, потливость;
- затрудненное носовое дыхание;
- ощущение давления в носу;
- повышение температуры тела.
Характерные проявления острой формы заболевания, как правило, стихают на 5 сутки после обострения. При отсутствии полноценного лечения воспалительный процесс может перейти в подострую стадию, после которой – в хроническую.
Клиническая картина хронического одонтогенного синусита верхней челюсти подразумевает под собой схожие с острым синуситом симптомы. У больного наблюдается общее недомогание, вялость, головные боли, затрудненное носовое дыхание, повышенная температура тела. В некоторых случаях отмечается припухлость подглазничной области. При риноскопии отмечается гиперемия и отечность слизистых тканей носа.
Лечение
Терапия больных с данным заболеванием складывается из таких лечебных мероприятий, как:
- Купирование источника воспалительного процесса, санация ротовой полости.
- Терапия с применением антибактериальных и противовоспалительных средств с целью непосредственного промывания воспаленной пазухи.
- Удаление из пораженной околоносовой пазухи патологически измененных слизистых тканей.
- Иммуно-коррекция с повышения защитных функций организма.
Зуб, по вине которого развился воспалительный процесс, необходимо удалить, поскольку эндодонтическое лечение не всегда полностью санирует воспалительный процесс.
Если состояние больного находится в норме, отсутствуют выраженные изменения в здоровье, не наблюдается осложнений, лечение проводится амбулаторно.
Во всех остальных случаях терапия выполняется в условиях стационара (практически в 50% случаев).
Если у больного не наблюдается перфорация, лечение проводит врач-отоларинголог. Он берет пункцию пораженной пазухи, исследует ее на чувствительность к антибактериальным препаратам, затем промывает антисептиком. Чаще всего антисептический раствор складывается из 20% раствора димексина, предварительно разведенного физиологическим раствором, и 1% раствора диоксидина.
Также в комплексное лечения заболевания входит антибиотикотерапия, сосудосуживающие капли в нос, а также прием антигистаминных средств. Если наблюдается обострение, врач назначает противовоспалительную терапию, которая позволяет в некоторых случаях снизит процент обращения к хирургическому разрешению заболевания.
В свою очередь показаниями к проведению хирургической операции могут являться осложнения либо гиперпластическое воспаление, которое не поддается консервативному лечению. На сегодняшний день проводятся два способа хирургического вмешательства при одонтогенном синусите:
- Радикальная классическая методика – представляет собой проникновения в воспаленную пазуху, которое осуществляется через разрез верхней губы. В силу высокого риска осложнений и травматичности выполняется данный метод крайне редко.
- Эндоскопический способ — подразумевает под собой введение хирургического прибора через лунку в ротовой полости либо через носовой ход. Данный метод переносится больным намного легче, поскольку развитие осложнений и повреждение тканей минимальны.
После того, как больному была проведена операция, врач назначает реабилитационный курс антибиотиков с целью более скорейшего восстановления. Послеоперационный период включает в себя применение противовоспалительных, сосудосуживающих, антибактериальных препаратов.
Важно после полного выздоровления проводить профилактические меры, которые заключаются в следующем:
- Периодически посещать стоматолога и отоларинголога, проводить комплексный осмотр ротовой и носовой полости.
- Полноценно ухаживать за ротовой полостью, ежедневно чистить зубы, использовать ополаскиватель.
- Очищать полость носа.
- Повышать иммунную систему: свежий воздух, полноценный отдых, прием витаминов и умеренные физические нагрузки.
Оцени:
Загрузка…
СтопОтит.ру » Синусит
Источник: http://StopOtit.ru/lechenie-odontogennogo-sinusita.html
Одонтогенный гайморит
Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти.
Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации.
Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии.
На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области. Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию.
Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Причины одонтогенного гайморита
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти.
Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой.
В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости.
Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов.
Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти.
Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы. В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом.
Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение.
Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей.
Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток.
Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга.
В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек.
Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями.
Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения.
При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление.
При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_lor/odontogenic-sinusitis
Одонтогенный верхнечелюстной синусит: лечение
Одонтогенный верхнечелюстной синусит является воспалительным заболеванием инфекционной природы происхождения. Данная болезнь образовывается при возникновении патологических изменений в зубных корнях, костной ткани или десне, расположенной в верхней части ротовой полости.
Воспалительный процесс в носовых пазухах обусловлен анатомическим строением человека, так как зубные корни находятся непосредственно рядом с носоглоткой и могут вызвать развитие острых инфекционных патологий с возникновением дополнительных осложнений.
Причины возникновения и симптоматика болезни
Для того чтобы правильно лечить заболевание, важно знать причину возникновения и характерные симптомы при развитии одонтогенного синусита. Ниже рассмотрены возможные факторы появления патологии:
- задевание носовой пазухи при пломбировании зуба. При неправильном стоматологическом лечении часть используемого материала может попасть в пазуху и стать причиной возникновения синусита грибкового типа;
- попадание инородного тела в гайморову пазуху часто происходит при операциях стоматологического характера. Воспаление в носу могут вызвать микроскопические обломки инструментов, костной ткани, ватные комочки;
- стоматологические заболевания (пародонтит, киста зуба, гранулема, периодонтит);
- острое течение патологий костной ткани (остеомиелит, периостит).
Проявление симптомов одонтогенного синусита зависит от стадии заболевания и выражается в следующих признаках:
- резкое повышение температуры до больших отметок;
- постоянная головная боль, ухудшение общего состояния;
- слизь из воспалённой носовой оболочки;
- расстройство функции обоняния;
- ощущение заложенности носа;
- болевые проявления в области носа, горла, ротовой полости, головы;
- появление отёчности на щеках;
- возникновение подчелюстного лимфаденита;
- образование стоматологической патологии (периостит, киста зуба или гнойный свищ).
При возникновении вышеописанных признаков нужно незамедлительно обратиться к квалифицированному специалисту. Самостоятельное лечение может привести к серьёзным последствиям!
Стадии и диагностика патологии
Стадии течения болезни определяют по степени протекания патологии и продолжительности лечения острой фазы одонтогенного синусита. Выделяют следующие разновидности.
Острый одонтогенный синусит
Данная стадия болезни характеризуется наличием явных признаков воспаления с повышением температуры, болью в носу, ротовой полости, голове и выделением гнойной слизи из гайморовых пазух в месте воспаления. Патология требует незамедлительного лечения, так как промедление может грозить развитием хронической формы синусита.
Одонтогенный синусит хронического типа
Возникает в результате отсутствия или неправильного лечения острой фазы заболевания. Признаки данной стадии слабо выражены, и человек периодически ощущает болевые проявления.
Осложнением патологии является образование полипов в носовой оболочке и значительное ухудшение нормальной жизнедеятельности гайморовых пазух.
В этом случае рекомендована тщательная диагностика и возможное оперативное вмешательство.
Синусит верхней челюсти гнойного характера
Образуется при остром течение болезни и длительный период не проявляет явных признаков воспаления. Основным методом лечения этой стадии является очищение носовых пазух от гноя путём хирургического вмешательства и проведения пункции.
При установлении стадии синусита, важна правильная и своевременная диагностика болезни при использовании таких методов, как:
- тщательный осмотр стоматолога, отоларинголога поможет по внешним признакам определить предполагаемое течение болезни;
- клинический анализ крови покажет отклонения показателей от нормы при развитии воспалительного процесса;
- рентгенографическое исследование позволит узнать о наличии гноя в пазухах или другого возможного образования.
Лечение
Важным аспектом лечения одонтогенного синусита является использование медикаментозных, физиотерапевтических процедур под контролем лечащего врача. Заболевание невозможно вылечить при помощи народных средств и других нетрадиционных методов терапии.
Правильное лечение и преодолённый одонтогенный синусит возможны лишь при соблюдении следующих принципов терапии.
Устранение причины заболевания
Для этого следует проходить параллельное лечение у стоматолога и лора, санировать возможные патологические инфекции.
Затем провести непосредственную терапию в гайморовых пазухах.
Такая методика предотвратит развитие возможных осложнений и повторение болезни.
Очищение и дезинфицирование повреждённой носовой пазухи
При гнойном течении болезни важно провести терапию, направленную на полное освобождение оболочки носа и ротовой полости от скопившегося гноя.
В этом случае проводят промывание с использованием специальных антисептических растворов. Количество процедур назначают в соответствии с течением болезни.
Проведение медикаментозной терапии
Методика эффективна в послеоперационном периоде и при тяжёлом течении болезни. При назначении курса лечения применяют ряд определённых препаратов разнообразного спектра действия.
- Применение антибиотиков различной степени воздействия (Амоксициллин, Амоксиклав, Тетрациклин, Линкомицин). При синусите хронической формы препараты назначают в соответствии с результатами бактериального посева, определяющего чувствительность по отношению к патогенным микроорганизмам возбудителям патологии;
- Назначение антисептиков способствует обеззараживанию места локализации болезни и предотвращает дальнейшее развитие бактерий в очаге воспаления. К таким лекарствам относят Хлоргексидин, Мирамистин в виде раствора для промывания.
- Препараты, способствующие разжижению слизи в гайморовых пазухах также необходимы при терапии патологии. Одними из основных медикаментов данной группы являются Синуфорте и Ринофлуимуцил. Лекарства быстро устраняют патогенные бактерии и выводят их из места воспаления.
- Лекарства сосудосуживающего действия помогают выведению образовавшейся слизи в носовых пазухах и облегчают процесс дыхания. Эффективными представителями этого ряда препаратов являются Називин, Аквамарис, Отривин, Пиносол.
- Антигистаминные медикаменты используют при возникновении побочных аллергических проявлений в виде крапивницы, кожного зуда или отёчности. Такая реакция является результатом сочетания некоторых препаратов или индивидуальной непереносимости активных компонентов, содержащихся в лекарствах. В таких случаях применяют Фенистил, Зодак, Эдем, Фенкарол.
- Обезболивающие анальгетики применяют при остром течении патологии и сильных болевых проявлениях. Наиболее популярные препараты: Парацетамол, Ибупрофен, Нурофен, Кетанол. При дезинтоксикации организма проводят общую схему очищения с использованием методов симптоматического лечения.
Физиотерапевтические процедуры
Острая фаза течения болезни предполагает промывание гайморовых пазух с использованием метода Проетца и применения магнитолазерной терапии.
Данные меры направлены на получение скорого эффекта выздоровления.
Дополнительные компоненты для проведения процедур: антибиотические, антисептические растворы для промывания.
Оперативное вмешательство
Осуществляется только при наличии явных показаний к проведению. В основном проводят гайморотомию и прокол для освобождения носовой пазухи от накопившегося гноя. При помощи дренажа применяют промывание, а после курса лечения назначают процесс реабилитации.
При плохом дренировании ЛОР дополнительно назначает проведение пункции для введения антибиотиков или антисептиков в верхнюю часть синуса. Показанием к хирургической операции является наличие инородного тела в области пазухи или новообразование в виде полипа, которое может потенциально угрожать нормальной функциональности носа.
Возможные прогнозы и профилактика болезни
Прогноз при правильном своевременном лечении в большинстве случаев положительный. Но при течении патологии необходимо знать возможные осложнения одонтогенного синусита:
- переход инфекции на другие пазухи и развитие таких болезней, как фронтит, сфеноидит, остеомиелит, этмоидит. Здесь важным аспектом является правильно назначенная схема лечения и соблюдение всех предписаний лечащего врача;
- разрастание инфекции в сосуды головного мозга, что характеризуется развитием очень тяжёлых последствий (септическое заражение, тромбоз синуса мозгового), которые представляют угрозу для жизни человека. Здесь требуется безотлагательное эффективное лечение!
Выполнение профилактических мер, направленных на снижение риска возникновения одонтогенного синусита, заключается в выполнении простых правил повседневной жизни:
- двухразовое посещение стоматологического кабинета в течение 1 года;
- соблюдение личной гигиены в ротовой полости;
- укрепление иммунной защиты организма.
Течение одонтогенного синусита вызывает тяжёлые изменения в организме и может стать причиной серьёзных осложнений. Важными факторами в данном случае являются установление точного диагноза и своевременное правильное лечение патологии.
Процесс скорого восстановления зависит от степени подготовленности и желания человека быстро излечиться от этой болезни!
Источник: https://gorlonos.com/drugie-zabolevaniya/odontogennyj-sinusit.html
Одонтогенный гайморит (синусит): симптомы и лечение заболевания
Одонтогенный гайморит – это воспалительное заболевание слизистой верхнечелюстной пазухи, причиной которого является инфекция от верхних жевательных зубов. У детей данное заболевание встречается крайне редко, так как молочные зубы не контактируют с пазухой.
Развитие патологии обусловлено анатомическими особенностями строения гайморовой пазухи, которая прилежит к корням верхних задних зубов. Наиболее часто инфицированные вторые премоляры и первые моляры являются причиной одонтогенного синусита, однако и первые премоляры, вторые и третьи моляры и даже клыки могут привести к развитию данного заболевания.
Причинные факторы
Именно микроорганизмы являются основной причиной воспалительного процесса в пазухе. Одонтогенному гаймориту всегда предшествуют другие одонтогенные острые и хронические заболевания, например:
- Апикальный периодонтит.
- Периостит или остеомиелит челюсти.
- Нагноение корневой кисты.
Причиной синусита также могут быть:
- Травматичное удаление зуба.
- Перфорация дна верхнечелюстной пазухи.
- Проталкивание в нее фрагментов зуба или кости.
- Последствия эндодонтического лечения верхних жевательных зубов (выведение пломбировочного материала в пазуху).
- Операции, совершаемые в костной ткани (например, резекция верхушки корня).
Клиника и диагностика
Клиническая картина заболевания зависит от стадии воспалительного процесса – острой или хронической.
Острая фаза
В большинстве случаев нарушено общее состояние больного – высокая температура тела, головная боль, слабость и недомогание, потеря аппетита.
Пациенты жалуются на заложенность носа и постоянные выделения с одной стороны, затрудненное дыхание, чувство тяжести и распирания в верхней челюсти, различной интенсивности боли, которые отдают в лобную, височную и затылочную область. Нередко у больного снижено обоняние. Также пациент отмечает болевые ощущения в причинном зубе верхней челюсти, которые усиливаются при жевании.
Отек мягких тканей щеки наблюдается далеко не у всех пациентов. На воспалительный процесс могут реагировать лимфоузлы – развивается подчелюстной лимфаденит.
При осмотре ротовой полости удается обнаружить причинный зуб, который может быть разрушенным или под пломбой/коронкой. Перкуссия зуба болезненна, отмечается отек и покраснение слизистой оболочки в области его верхушки. Нередко обнаруживаются признаки периостита, остеомиелита, обострения радикулярной кисты.
В полости носа также определяется воспаление слизистой, средний носовой ход может быть заполнен гнойным отделяемым. При постукивании по передней стенке пазухи пациент отмечает болезненность.
Для постановки диагноза «синусит» проводят рентгенографию пазух. На снимках видно затемнение пазух, его интенсивность различна.
Для подтверждения диагноза «одонтогенный гайморит» необходимо найти источник одонтогенной инфекции, то есть причинный зуб.
Проводят рентгенологическое исследование верхних жевательных зубов, при котором определяются признаки апикального периодонтита причинного зуба.
Однако диагноз можно считать подтвержденным только при совокупности клинических и рентгенологических признаков.
Хроническая фаза
Хроническая форма одонтогенного синусита может наблюдаться после перенесенного острого, однако чаще данный процесс развивается как первично-хронический.
Иногда из анамнеза удается установить, что раньше наблюдались признаки острого воспаления пазухи.
Данная стадия заболевания нередко протекает бессимптомно, как со стороны носовой полости, так и со стороны причинных зубов. Общее состояние не нарушено.
Некоторых пациентов беспокоят периодические выделения из одной половины носа, головные боли, чувство тяжести в верхней челюсти.
В полости рта обнаруживается зуб под коронкой или пломбой, он может быть разрушенным. Постукивание по нему не всегда болезненно, острые воспалительные явления со стороны слизистой оболочки преддверия также могут отсутствовать.
Хронический процесс может обостряться вследствие скопления большого количества экссудата в пазухе или затруднении его оттока. В таком случае усиливаются боли (в том числе головные), может наблюдаться иррадиация по ходу ветвей тройничного нерва.
Диагноз ставится на основании клинических и рентгенологических симптомов, данных анамнеза. Лучше всего провести компьютерную томографию, на которой будет видна степень пневматизации пазух, рентгенологические изменения на верхушках причинных зубов, соотношение их корней с пазухой.
Дифдиагностика
В первую очередь необходимо определить причину развития синусита, от чего будет зависеть и тактика лечения. Гайморит может быть одонтогенным (инфекция от зуба) или риногенным (инфекция из полости носа), необходимо их дифференцировать.
- Так при одонтогенном синусите воспаление пазухи одностороннее (все симптомы – боли, чувство распирания и тяжести, выделения из носа – все это наблюдается с одной стороны).
- При одонтогенном процессе всегда есть причинный зуб с явлениями апикального периодонтита. Если все зубы здоровы (клинически и рентгенологически), нужно больше склоняться к риногенному синуситу.
- Наличие перфорации дна верхнечелюстной пазухи и сообщение с полостью рта (после удаления зуба) являются характерными признаками одонтогенного воспаления.
- Риногенный гайморит, как привило, охватывает все стенки пазухи, в то время как воспалительный процесс от зуба приводит к изолированному поражению (нижней, передний или наружной стенки).
Лечение
Самый важный момент лечения одонтогенного гайморита – удаление источника инфекции (причинного зуба).
При остром процессе усилия врачей (стоматологов и ЛОРов) направлены на купирование воспалительных явлений, для чего создается отток гнойного экссудата (через лунку удаленного зуба, и дополнительно через прокол пазухи) и проводится обработка синуса антисептиками и антибиотиками.
Пациенту назначается курс противомикробной терапии, сосудосуживающие капли в нос. Особое внимание уделяют заживлению лунки удаленного зуба, однако, несмотря на усилия врачей в некоторых случаях на слизистой оболочке образуются свищи, идущие от гайморовой пазухи в полость рта. Это не является врачебной ошибкой, это особенности заживления лунок зубов, являющихся причиной гнойного гайморита.
В стадии стихания воспалительной реакции пациента направляют на физиолечение (электрофорез с калия йодидом, СВЧ- и УВЧ-терапия).
Объем врачебных манипуляций при лечении хронического гайморита одонтогенного характера определяется длительностью заболевания, распространенностью патологического процесса в пазухе.
Так, недавний хронический процесс можно устранить лишь одним удалением причинного зуба и пункцией пазухи с промыванием лекарственными препаратами.
При образовании патологических очагов (полипов) требуется операция на гайморовой пазухе – гайморотомия. Объем хирургического вмешательства определяется размерами патологически разросшихся тканей в пазухе: при ограниченном процессе проводят щадящую гайморотомию, при значительном поражении пазухи – радикальную операцию (по Колдуэллу-Люку).
Советуем прочитать: Способы лечения острой и хронической формы одонтогенного остеомиелита
Источник: http://stom4you.ru/odontogennyj-gajmorit.html