Как лечить острый обструктивный бронхит и в чем его причины
Переболев острым обструктивным бронхитом, многие люди начинают больше заботиться о своем здоровье, чтобы не допустить повторения болезни. Такой тип бронхита может протекать достаточно тяжело и приводить к осложнениям. Почему он возникает, и какие меры следует предпринимать?
Особенность обструктивного бронхита
Обструкцию по-другому можно назвать непроходимостью. При респираторных заболеваниях под обструкцией имеется в виду сужение просвета дыхательных путей, при котором вдох или выдох затруднен.
Опасно такое состояние тем, что организм получает недостаточно кислорода, что приводит к нарушению функций и здоровья всех внутренних органов.
Кроме того, приступ кашля может сопровождаться реальным удушьем, при котором потребуется госпитализация.
Из-за чего может возникать обструкция? Сужение просвета бронхов появляется по нескольким причинам, которые только усугубляют общую клиническую картину:
- Спазм гладкой мускулатуры бронхов.
- Отек слизистой.
- Закупорка просвета густой и обильной мокротой.
Чаще присутствуют все вышеописанные причины, поэтому бронхит протекает у пациентов достаточно тяжело.
Общие причины, которые могут вызвать подобные патологические изменения в дыхательных путях следующие:
- Инфекции.
- Переохлаждение.
- Аллергические реакции.
В 90% случаев возбудителем выступает обычная вирусная инфекция, которая попадает в бронхи из носоглотки или ротовой полости. Вызовет ли она обструктивный синдром у конкретного пациента, будет зависеть от состояния его общего здоровья и дыхательной системы, в частности.
В группу риска попадают люди, которые:
- Курят.
- Дышат загрязненным воздухом ввиду профессиональной деятельности.
- Не долечили предыдущее респираторное заболевание до конца.
- Мало гуляют или контактируются с сухим и теплым воздухом.
Симптомы
Обструктивный бронхит протекает всегда тяжелее обычного, а на выздоровление требуется больше времени. Опытный врач может отличить этот тип заболевания даже по характеру кашля пациента. Общие симптомы острого воспаления бронхов, сопровождающегося обструкцией, такие:
- Быстрое прогрессирование болезни.
- Резкое начало (для острой формы).
- Беспокойство у детей и раздражительность у взрослых.
- Хрипы, которые слышно без специальных приборов.
- Свистящий звук при удлиненном выдохе.
- Одышка при которой чаще затруднен выдох.
- Кашель с отхождением мокроты, который отличается приступообразным течением.
- Дыхательная недостаточность, посинение ногтей или кожных покровов.
- Боль в груди, повышение общей температуры.
Хронический бронхит также может быть обструктивным. В таком случае, причиной затрудненного дыхания чаще выступают деструктивные изменения бронхиальной слизистой, длительный отек и патологии нервной проводимости, которые приводят к повышению тонуса и спазму дыхательных путей.
Опасность обструктивного бронхита заключается в том, что приступы кашля могут сопровождаться сильным удушьем, при котором потребуется экстренная помощь.
Обязательно госпитализируются:
- Маленькие дети.
- Пациенты с тяжелым течением (выраженная интоксикация, тошнота, вялость).
- Больные с проявлениями одышки и акроцианоза.
Диагностика
Главным признаком поражения дыхательных путей является кашель. После прослушивания фонендоскопом врач определяет точную локализацию очага поражения. Узнать причину, вызвавшую воспалительный процесс, поможет анализ крови и исследование мокроты. В них можно выявить возбудителя, если это инфекция, или определить концентрацию эозинофилов – маркера аллергических реакций.
Очень важно дифференцировать бронхит с пневмонией, для чего доктор может назначить сделать рентген. Астматический бронхит также сопровождается экспираторной одышкой, однако такие пациенты имеют отягощенный аллергологический анамнез.
Лечение
Тактика лечения имеет несколько направлений:
- Ликвидация дыхательной непроходимости, которая может представлять угрозу для жизни пациента. Помочь в этом могут антигистаминные препараты, бронходилататоры, отхаркивающие средства, методы физиотерапии.
- Устранение главной причины — борьба с инфекцией или элиминация аллергена. Для этого назначаются антибиотики, иммуностимуляторы, противоаллергические средства.
- После улучшения клинической картины важное значение уделяется восстановлению слизистой бронхов и полной ликвидации остаточных патологический процессов. Этому способствует увлажнение слизистой, прием муколитиков, антиоксидантов, витаминов.
При своевременной терапии прогноз заболевания благоприятный. Острое состояние хорошо поддается лечению, а слизистая через некоторое время полностью восстанавливается.
Профилактика
Однажды столкнувшись с обструктивным бронхитом, пациенты не хотят пережить это вновь. Мучительный кашель и затянувшееся лечение побуждают многих задуматься о профилактике респираторных заболеваний. Это действительно один из самых простых и доступных способов предотвратить рецидивы или облегчить их течение. Для профилактики бронхита рекомендуется:
- При наличии аллергической составляющей полностью ограничить любой контакт с потенциальными аллергенами.
- Бросить курить. Таким образом, взрослые позаботятся не только о своем здоровье, но и об окружающих.
- Поддерживать влажный и прохладный воздух в помещении. При правильных климатических условиях иммунная система способна сама справиться с инфекцией и не допустить вирусный бронхит.
- Избегать факторов, раздражающих слизистую бронхов – резких запахов от игрушек или химикатов, слишком горячий или холодный воздух, чрезмерное использование духов, нахождения в пыльном помещении.
- Полноценно отдыхать. Имеется в виду как физический, так и психологический отдых. Очень полезны морские курорты, комфортный сон, активные и насыщенные развлечения, ежедневные прогулки.
- Поддерживать иммунитет. Для этого нужно перед осенним сезоном пропить курс витаминов или иммуностимуляторов, а в остальное время – много гулять и полноценно питаться.
Народная медицина и питание
Дары природы широко используются не только для профилактики заболеваний, но и для ускорения выздоровления. Во время болезни рекомендуется легкоусвояемая пища, лучше давать ее в измельченном или жидком виде.
Заставлять кушать больного нельзя, при плохом самочувствии лучше ограничиться обильным питьем. Недостаток жидкости может привести к ухудшению состояния и спровоцировать осложнения из-за присыхания мокроты к стенкам слизистой.
Очень полезны свежевыжатые соки, ягодные морсы, травяные чаи.
Улучшить отхождение мокроты при любых видах бронхита помогут такие народные средства, как:
- Молоко с медом.
- Компресс из барсучьего жира.
- Отвар на основе липы, чабреца, мать-и-мачехи, солодки.
- Имбирь.
- Масло какао.
Если воспаление в горле еще можно вылечить самостоятельно, то при появлении кашля консультация врача крайне необходима. Диагностировать острый бронхит и назначить правильно лечение поможет терапевт, педиатр или пульмонолог.
Легкомысленное отношение к такому симптому, как кашель, приводит к тому, что инфекция распространяется дальше по дыхательным путям, а в организме возникает дыхательная недостаточность.
Тяжелое течение и запущенные стадии обструктивного бронхита могут закончиться летальным исходом.
Всегда обращайте внимание на свое самочувствие! Предпринимайте меры при появлении первых симптомов, так вы быстро и эффективно сможете победить болезнь.
Источник: https://bronhit.guru/vidy/ostryj/obstruktivnyj.html
Обструктивный бронхит — серьёзная преграда для дыхания
Обструктивный бронхит — наличие проблем с бронхиальной проходимостью, вследствие чего, у воздуха пропадает возможность свободного доступа в лёгкие.
Бронхи становятся местом обширного скопления густой слизи, что является веской причиной для затруднения дыхания.
Другими словами, развивается обструкция. Бронхиальная обструкция, есть не что иное, как неожиданно-молниеносный спазм бронхов, причиной возникновения которого, являются многочисленные факторы, имеющие различный характер происхождения (инфекционный, неинфекционный).
Характерным отличием от обычного бронхита считается то обстоятельство, что патологические изменения затрагивают всю толщину бронха.
В результате, наблюдается его существенное сужение, возникает отёк. Бронхиальное дерево полностью подвергается поражающему воздействию.
Причины обструктивного бронхита
Перечень инфекционных факторов, которые несут ответственность, за возникновение бронхообструкции включает:
- аденовирусы
- микоплазму
- риновирусы
Ключевым неинфекционным фактором принято считать аллергию. Список аллергенов, способных спровоцировать болезнь весьма обширный:
- сладости, консервированные продукты, полуфабрикаты, напитки
- лекарственные препараты, биологически активные добавки
- пыльца растений
- домашняя пыль
- шерсть животных
Малыши в возрасте до пяти лет, наиболее подвержены острому обструктивному бронхиту, поскольку их бронхолёгочная система в данном возрасте недостаточно развита.
Кроме того, значимую роль, играет привычка детей дышать ртом.
К сожалению, некоторые родители, игнорируют частую кожную сыпь, возникающую после того, как ребёнок съел новые для него продукты питания.
Отсутствует должная реакция на сезонный насморк.
Подобное поверхностное отношение к этой проблеме, ими объясняется тем, что симптоматика проблемного состояния минимальна, а, следовательно, экстренного лечения не требуется.
Категорически с этим не согласен, поскольку даже при слабом, хроническом протекании аллергического процесса, весьма велик риск увеличения чувствительности организма.
Помимо аллергии, факторами риска являются:
- систематические заболевания ОРВИ
- пассивное курение — родителям обязательно следует об этом помнить
- врождённые пороки развития бронхов
- крайне ослабленный иммунитет
- полное отсутствие умеренных спортивных нагрузок
- склонность к малоподвижному образу жизни
Самое важное — своевременно определить причину обструкции, предпринять все необходимые меры для скорейшего её устранения.
Когда причиной обструктивного бронхита явилась вирусная инфекция, то в лечение, необходимо сделать акцент на укрепление иммунитета. Не забывать против простуды осуществлять систематический приём противовирусных препаратов, прописанных иммунологом.
Если точно установлено, что основной виновник возникших проблем с дыханием — аллергия, то требуется незамедлительно создать в быту гипоаллергенные условия. Кроме того, рекомендуется провести аллергопробы.
Признаки обструктивного бронхита
Тревожные ощущения должно вызвать наличие следующей симптоматики:
- возникновение одышки после того, как организм испытал небольшую физическую нагрузку
- в особо тяжёлых ситуациях, одышка способна проявиться даже в спокойном состоянии
- при дыхании, фаза выдоха сопровождается свистящим “звуковым эффектом”
- в момент выдоха возникает кашель
- выдох значительно длиннее, нежели вдох
- густая мокрота в большом объёме выделяется при кашле
- увеличение температуры, вплоть до 38 градусов
Далее следует перечень признаков, которые требуют повышенной внимательности. При малейшем подозрении, в обязательном порядке необходимо незамедлительно обратиться за медицинской помощью:
- отсутствует возможность для глубокого выдоха
- стремительный рост температуры
- употребление муколитиков, бронхолитиков, не даёт должного эффекта — одышка не прекращается
- свободное дыхание для больного возможно только при условии его нахождения в положении стоя
- если человек пребывает в лежачем положении, то во время дыхания, отчётливо слышны клокочущие звуки
- возникают сильнейшие болевые ощущения в голове, возможно головокружение
Развитие болезни
Старт обструктивного бронхита идентичен ОРЗ, ничем особенным не выделяясь, весьма схож с обыкновенной простудой. Вероятно появление кашля, причём во время первых дней болезни, характер его проявления ненавязчивый, интенсивность минимальная. Присутствует насморк, наблюдаются болевые ощущения в горле.
С увеличением “мощности” кашля наблюдается рост показателей температуры до отметки 38 градусов. По мере развития болезни, кашель заявляет о себе приступами. Облегчения не возникает, поскольку слизь чрезвычайно вязкая, плохо отделяемая.
Максимальные проблемы, воспалённые бронхи испытывают в ночные часы. Стоит отметить, что при обструктивном бронхите, характер кашля отличается многообразием проявления: сухой, свистящий мокрый.
В такой ситуации, даже не прибегая к помощи фонендоскопа, опытный врач, по дыханию больного, способен обнаружить в какой момент, бронхиальный спазм наиболее ярко выражен. Хрипы, одышка — все эти признаки отчётливо прослушиваются.
Токсины, активно выделяемые патологическими бактериями, обладают способностью стремительного распространения. Наблюдается выпот, происходит опухание слизистой. В результате — бронхиальный просвет сокращается. В виду сужения просвета, создано существенное препятствие, затрудняющее скорейший выход наружу скопившейся в бронхах мокроты, слизи.
Далее, негативный сценарий стремительно набирает обороты. Поражённые бронхи становятся отличной “стартовой площадкой” для зарождения воспалительного процесса, сопровождающегося выделением гистамина.
Возникающая мокрота чрезвычайно густая, отделяется с большим трудом.
Если проигнорировать момент своевременного начала лечения, то достаточно быстро, патологическое состояние именуемое обструкция надолго оккупирует бронхи больного, приняв хронический характер.
Гораздо более сложней, ситуация развивается, когда больной — ребёнок, а основной причиной обструктивного бронхита признана аллергическая реакция.
В данной ситуации, показательным первичным симптомом является чрезвычайно сильный кашель, которому непременно сопутствует весьма характерный свист, отчётливо прослушиваемый во время выдоха.
Активность ребёнка стремительно уменьшается, его одолевает вялость, он становится малоподвижным. Болит голова, общее состояние крайне ослабленное. Кроме того, весомое беспокойство могут доставлять болевые ощущения в груди.
Характерная отличительная особенность аллергического обструктивного бронхита — чёткая взаимосвязь старта болезни с переменами или изменениями, происходящими вокруг больного.
Например, в доме появилось новое домашнее животное, был приобретён какой-либо предмет интерьера (ковёр, мебель).
Достаточно велика вероятность развития у ребёнка одышки, под которой подразумеваются проблемы с дыханием, при нагрузках различной степени тяжести.
Однако стоит заметить, что от сердечной одышки, имеется существенное отличие. Ребёнок не испытывает никакого желания спать в состояние сидя. Скорей наоборот, наиболее удачным положением для сна является — лёжа на животе, что обусловлено более качественным отхождением мокроты.
Лечение обструктивного бронхита
Фундаментально, лекарственные препараты, которые при данном заболевании обычно прописываются врачом, можно классифицировать на четыре основные группы:
- бронхолитики
- спазмолитики
- антигистаминные
- отхаркивающие
Замечу, что перечень лекарств, входящих в каждую группы весьма внушительный, поэтому окончательный подбор препарата — задача вашего лечащего врача.
Настоятельно рекомендуется не заниматься самодеятельностью, а доверить выбор лекарств именно ему.
При наличии небулайзера, справиться со слизью появляется возможность по средствам ингаляционных процедур, с применением растворов, имеющих бронхорасширяющие, отхаркивающие свойства.
Обратите внимание, что и в данной ситуации, подбор препаратов — вопрос сугубо индивидуальный, который в обязательном порядке должен согласовываться с лечащим врачом.
Что касается жаропонижающих, то их приём допустим, только когда показатель температуры преодолеет отметку 38 градусов. Оптимальным вариантом является парацетамол. Будьте внимательны, некоторые лекарства данной группы детям противопоказаны. Стоит воздержаться от приёма аспирина, анальгина, поскольку подобные лекарства имеют большой спектр негативных побочных эффектов.
В том случае, если характер кашля сухой, его проявления приступообразные, то допустимо использование препаратов, оказывающих действенное влияние на “кашлевой центр”, например, либексин, или ему подобные.
Однако не стоит забывать, что приём подобных препаратов следует осуществлять только при отсутствии мокроты, поскольку она в данном случае отделяется крайне затруднительно.
При острой фазе обструктивного бронхита, в качестве второстепенной терапевтической меры, вполне допустимо проведение массажных процедур, в лёгкой форме. Желательно, чтобы подобную процедуру осуществлял квалифицированный специалист. Если подобная возможность отсутствует, то массаж может проводить близкий Вам человек, однако он должен обладать фундаментальными основами данного действия.
Когда у болезни наступает фаза “затишья”, то подобную форму лечения можно дополнить вибрационным, точечным массажем. Их проведение осуществляет либо профессиональный массажист, либо близкие Вам люди, обладающие соответствующими навыками.
Подключение к проводимой терапии антибиотиков допустимо при наличии вторичной бактериальной инфекции. Характерная, ярко свидетельствующая симптоматика выражается:
- температура более 39
- постоянно ощущается вялость
- отчётливо выражена общая слабость организма
- постоянная головная боль
- повышенное содержание лейкоцитов
Настоятельно рекомендуется промывание носоглотки:
- физрастворами
- препаратами с морской водой
- средствами, имеющими в своём составе серебро
Для восстановления полноценного дыхания через нос, используют сосудосуживающие спреи, капли. Однако препараты подобной группы, не стоит использовать длительное время — имеется высокая вероятность гипертрофии, атрофии носовой оболочки.
Диагностика
Терапевту высокой квалификации не составит особого труда диагностировать обструктивный бронхит. Во многих случаях, будет вполне достаточно беседы о проявляющихся симптомах, прослушать дыхание.
Бывает, что рентген снимок способен показать усиление лёгочного рисунка, правда такое наблюдается не всегда. Кроме того, возможно ускорение СОЭ в общем анализе крови. Если причина болезни — аллергия, то возрастает количество эозинофилов в крови.
Питание
Во время обструктивного бронхита, рекомендовано увеличить потребление жидкости, до 2.5-3 л. за день. Обязательным условием успешного лечения является строгое соблюдение гипоаллергенной диеты. При этом отмечу, что питательный рацион должен быть разнообразным, полноценным, соответствовать возрасту больного.
Перечень продуктов, которые должны подвергнуться строгому запрету весьма внушительный:
- продукты, содержащие консерванты, красители
- сладости, газировка
- йогурты, молочные сырки
- колбасная продукция
- цитрусовые
Существенному ограничению подлежит всё жирное и жаренное. Под запретом фрукты красные и оранжевые, с осторожностью относитесь к мёду.
В заключение, ещё один важный момент. Чем подобная форма бронхита отличается от астмы?
При бронхите, в большинстве случаев отмечается устойчивое повышение температуры, наблюдается кашель, имеется одышка, хрипы. Всё это — специфическая реакция организма на вирусы, поэтому возникает жар, как результат борьбы с ними.
К сожалению, если человек систематически болеет обструктивным бронхитом, при этом имея аллергическую предрасположенность, то в дальнейшем велика вероятность возникновения бронхиальной астмы.
В любом случае, следует систематически придерживаться основных правил профилактики: уделять должное внимание оздоровлению своего организма, умеренным занятиям физической культурой, побольше бывать на свежем воздухе.
Своевременно интересуйтесь своим здоровьем, до свидания.
Источник: https://life5plus.ru/domashnij-doktor/bolezni-organov-dy-haniya-uha-gorla-i-nosa/obstruktivnyj-bronhit.html
Острый обструктивный бронхит: диагностика и лечение
Слово «обструкция» в переводе с латинского языка означает «преграда, помеха». В соответствии с этим, острый обструктивный бронхит — острое воспаление бронхиального дерева с нарушением его воздушной проводимости.
При данном заболевании поражаются бронхи среднего и мелкого калибра.
Сужение просветов бронхов формируется, по большей части, вследствие отека их слизистых оболочек и, в меньшей степени, из-за спазма гладкой мускулатуры в стенках дыхательных путей.
Классификация острых обструктивных бронхитов
Острый обструктивный бронхит принято классифицировать по степени тяжести и виду воспалительного процесса. Главным критерием для оценки тяжести бронхита является выраженность нарушения ОФВ1 — объем форсированного выдоха за одну секунду. С учетом значений этого показателя, по тяжести течения различают следующие формы бронхообструктивного синдрома:
- легкая — ОФВ1 снижается не более, чем на 50% от нормального значения;
- средней тяжести — ОФВ1 находится в пределах 35—49% от нормы;
- тяжелая — ОФВ1 значительно снижен: составляет менее, чем 34% от идеального значения.
По характеру экссудата и морфологических изменений выделяют такие виды острого обструктивного воспаления бронхов:
- катаральное;
- гнойное;
- катарально-гнойное;
- фибринозное;
- геморрагическое.
Характер воспалительных изменений зависит от вида инфекционного возбудителя.
Причины развития обструктивного бронхита
Бронхит любого вида развивается как осложнение различных инфекций верхних дыхательных путей, чаще всего вирусных (грипп, аденовирусы, риновирусы, энтеровирусы).
Однако сужение просвета бронхов формируется далеко не у всех заболевших. Формированию бронхообструкции наиболее подвержены дети в возрасте до 5 лет.
Кроме того, и у детей, и у взрослых, риск развития именно обструктивной формы острого бронхита существенно возрастает при наличии аллергического фона.
Склонность к развитию обструктивных процессов в респираторном тракте у детей дошкольного возраста объясняется возрастными особенностями строения и функционирования бронхиального дерева:
Маленький диаметр бронхов может привести к острому обструктивному бронхиту
- маленький диаметр бронхов;
- повышенная продукция бронхиального слизистого секрета;
- рыхлые слизистые оболочки;
- незрелость мукоцилиарного аппарата.
К тому же, недостаточное развитие иммунной системы ребенка обуславливает высокую восприимчивость организма к респираторным инфекциям, которые у детей часто осложняются бронхитом.
Развитие бронхита на фоне аллергии
У лиц, склонных к аллергическим проявлениям, механизм формирования обструкции выглядит как чрезмерная защитная реакция организма на внедрение чужеродного агента:
Возбудитель попадет в бронхи и повреждает слизистую оболочку
- Клетки инфекционного возбудителя, попадая в просвет бронха, повреждают его слизистую оболочку.
- В ответ на повреждение формируются реакции иммунного ответа.
- Защитные реакции активируют выход из клеток медиаторов воспаления и аллергических реакций — гистамина, простагландинов, лейкотриенов и других.
- Под влиянием медиаторов повышается проницаемость клеточных стенок, что вызывает отек оболочек бронхов.
- Одновременно гистамин и другие медиаторы способствуют увеличению вязкости бронхиальной слизи.
То есть, у людей с отягощенным аллергическим анамнезом, патологически повышенная активность иммунных реакций приводит к сужению просвета бронхов и «закупорке» их густой вязкой слизью. Можно резюмировать, что острое обструктивное воспаление бронхиального дерева имеет инфекционно-аллергическую природу.
Вероятность развития любых патологий респираторного тракта, в том числе и острого обструктивного бронхита, значительно повышается под воздействием вредных факторов окружающей среды:
- курение (активное и пассивное);
- вдыхание паров загрязняющих веществ (бензин, диоксид серы, хлор, аммиак);
- неблагоприятные погодные условия (резкие перепады температур, значительное повышение влажности воздуха или чрезмерная его сухость).
Диагностика бронхита
Диагностика острого обструктивного бронхита обычно не вызывает трудностей, так как клиническая картина имеет ряд характерных особенностей.
Типичные жалобы со стороны больного:
Приступы сухого кашля при остром обструктивном бронхите
У маленьких детей признаки дыхательной недостаточности могут проявляться ярче: сильная одышка, цианоз носогубного треугольника, стремление принять вынужденное положение — ортопноэ.
При физикальном осмотре врач фиксирует увеличение частоты дыхания, а в дыхательном цикле — удлинение фазы выдоха. Может отмечаться вовлечение в дыхательный акт вспомогательной мускулатуры. Перкуссия определяет над легкими тимпанит. Аускультация выявляет жесткость дыхания и наличие множественных сухих хрипов — жужжащих, свистящих. Температура тела чаще нормальная или субфебрильная.
Дополнительные методы
При рентгенографии легких определяется усиление легочного рисунка с обеих сторон, расширение легочных корней, а также типичные признаки, свидетельствующие об избыточной пневматизации легких (задержка воздуха в альвеолах вследствие затрудненного выдоха): повышенная прозрачность легочных полей, низкое стояние или уплощение диафрагмальных куполов.
В анализе крови обнаруживаются изменения, характерные для воспалительных процессов: нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ.
Методы функциональной диагностики дыхательных нарушений (спирометрия, пикфлоуметрия, пневмотахография) помогают оценить степень снижения жизненной емкости легких (ЖЁЛ) и выявить уменьшение воздушной проводимости в бронхах, характерное для бронхообструктивного синдрома.
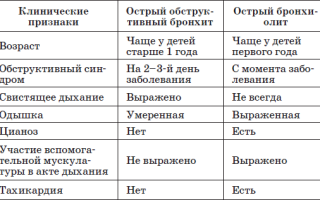
В некоторых случаях необходимо проводить дифференциальную диагностику острого обструктивного бронхита с другими заболеваниями дыхательных путей (острый бронхиолит, коклюш, бронхиальная астма, наличие инородного тела в бронхе).
Дифференциальная диагностика
Лечение бронхита
Патологический симптомокомплекс при остром обструктивном бронхите включает в себя сгущение секрета бронхиальных желез, воспаление и спазм бронхиальных стенок. Следовательно, для успешного лечения необходимо применение препаратов и процедур, направленных на устранение данных проявлений.
Отхаркивающая терапия
Для разжижения мокроты и ускорения ее выведения назначают препараты с муколитическим и отхаркивающим действием (Бромгексин, Амброксол, Ацетилцистеин) в различных формах — таблетки, сироп, раствор для ингаляций.
Облегчают отхождение мокроты щелочные ингаляции, вибрационный, перкуторный и баночный массаж, позиционный дренаж, дыхательная гимнастика, увеличенный питьевой режим, использование в помещении увлажнителей воздуха.
| Бромгексин | от 21 руб. |
| Амброксол | от 33 руб. |
| Ацетилцистеин | от 118 руб. |
Ингаляции
Эффективным противовоспалительным действием обладают ингаляционные глюкокортикостероиды.
Для расширения просвета бронхов используются ксантины (эуфиллин, теофиллин), ингаляции бета-2-адреномиметиков короткого или длительного действия (Сальбутамол, Беродуал, Сальметерол), препараты со спазмолитическим действием на гладкую мускулатуру в стенках бронхов (Но-шпа, Папаверин).
| Сальбутамол | от 110 руб. |
| Беродуал | от 274 руб. |
| Сальметерол | от 135 руб. |
| Но-шпа | от 67 руб. |
| Папаверин | от 12 руб. |
Купировать приступы мучительного сухого кашля помогают препараты фенспирида — таблетированная форма (взрослым) или сироп (при лечении ребенка).
Противокашлевые средства
Применение лекарственных средств, блокирующих кашлевой центр, при остром обструктивном бронхите нежелательно даже при выраженных приступах кашля, потому что они могут способствовать развитию бактериальных осложнений, так как тормозят и без того затрудненное отделение бронхиального секрета. Это приводит к застою мокроты и размножению в ней патогенной флоры.
Борьба с возбудителем
При бронхите в целях повышения сопротивляемости организма вирусной инфекции назначают препараты интерферона и противовирусные средства.
В случае присоединения вторичной микробной инфекции или изначально бактериальной природы бронхита требуется назначение антибиотиков — макролидов и защищенных пенициллинов.
Лекарственные формы и дозировки подбираются лечащим врачом индивидуально в зависимости от возраста пациента, выраженности клинической симптоматики и наличия сопутствующих заболеваний.
Начиная с 7—10 дня бронхита, при нормальных показателях температуры тела, в схему лечения добавляют физиотерапевтические процедуры (УВЧ, электрофорез).
Профилактика обструктивного бронхита
Стоит избегать контакта с аллергенами для профилактики бронхита
Наличие предрасположенности к аллергии значительно увеличивает риск перехода острого обструктивного бронхита в хроническую форму. Чтобы минимизировать такую вероятность, следует избегать контакта с аллергенами, своевременно и адекватно лечить обострения аллергических заболеваний.
Необходимо проводить своевременную санацию хронических инфекционных очагов в организме (кариозные зубы, хронический тонзиллит и другие), для предотвращения распространения патогенов из них в бронхиальное дерево.
Закаливание, достаточная физическая активность, соблюдение режима дня и отказ от вредных привычек способствуют повышению сопротивляемости организма инфекциям, поэтому являются эффективной мерой профилактики острого обструктивного бронхита.
Видео по теме: Обструктивный бронхит
Источник: https://tvoypulmonolog.ru/bronhi/ostryj-obstruktivnyj-bronhit.html
Симптомы, лечение и профилактика обструктивного бронхита у детей
Обструктивный бронхит — это заболевание верхних дыхательных путей, при котором наиболее активно поражаются слизистые оболочки трахеи и бронхиального дерева. Может проявляться в острой форме, приобретать характерные черты хронического обструктивного бронхита и переходить в бронхиальную астму. В основном провоцируют развитием болезни бактериальные и вирусные инфекции.
Но следует скидывать со счетов и аллергены, которые могут вызывать аллергический кашель у детей и взрослых. Чаще острым обструктивным бронхитом болеют дети в возрасте до 5 лет. Это связано с тем, что у них недостаточно развита структура бронхиального дерева. Некоторую роль в частом поражении бронхов играет привычка детей дышать через рот.
Склонность к развитию острого обструктивного бронхита есть у каждого ребенка и взрослого человека, который:
- часто и длительно болеет простудными заболеваниями;
- имеет в анамнезе ряд аллергических реакций на различные вещества;
- курит или является пассивным курильщиком;
- проживает в условиях повышенной загазованности мегаполиса;
- не следит за чистотой носовых ходов.
Для профилактики острого обструктивного бронхита необходимо уделять внимание не только правилам личной гигиены и поддержанию иммунитета, но и полному отказу от вредных привычек и использованию методов закаливания организма.
Этиология обструктивного бронхита у детей и взрослых
Обструктивный бронхит у детей развивается по ряду причин. Среди них наиболее активны:
- частые заболевания ОРВИ;
- отсутствие спортивных нагрузок на свежем воздухе;
- малоподвижный образ жизни;
- повышенный аллергический фон организма;
- ослабленный иммунитет;
- курение и злоупотребление табаком в присутствии детей.
Развитие заболевания начинается остро, обычно на фоне предшествующего вирусного или бактериального заболевания ротоглотки. За счет аллергизации организма токсинами, выделяемыми в процессе жизнедеятельности патологическими бактериями, происходит выпот через слизистые оболочки.
Они опухают и тем самым сокращают просвет бронхов. Это и дает картину обструкции — сужения. Далее в слизистых оболочках пораженных бронхов начинается воспалительный процесс с выделением гистамина. Это более ухудшает состояние больного. Появляется обильная, трудно отделяемая мокрота.
Она достаточно густая и обладает низкими реологическими свойствами.
Если это состояние не лечить, то в скором времени обструкция бронхов принимает хронический характер. Более сложная картина складывается при развитии обструктивного бронхита у детей на фоне аллергической реакции. Заболевание начинается с сильного кашля, сопровождаемого характерным свистом на вдохе.
Ребенок становится вялый и малоподвижный, жалуется на слабость и головную боль. Может провоцироваться боль в грудной клетке по ходу бронхиального дерева. Обычно отличительный признак аллергического обструктивного бронхита — это связь начала заболевания с какими-либо изменениями во внешней среде.
Например, был приобретен новый ковер, мебель или вы завели домашнее животное.
Первые признаки
Признаки обструктивного бронхита у детей и взрослых в основном совпадают. Как правило — это:
- одышка при небольших физических нагрузках;
- в тяжелых случаях одышка может возникать даже в состоянии покоя;
- вдох сопровождается свистящими звуками;
- на выдохе следует кашель;
- выдох укорочен, вдох более длинный;
- кашель с трудноотделимой мокротой;
- мокрота в случае фармакологического разжижения густая и в большом объеме отделяется при кашле;
- головная боль;
- иногда повышение температуры тела.
Обычно признаки острого обструктивного бронхита присоединяются в процессе течения какого-либо простудного заболевания. Сначала к боли в горле присоединяется сильный кашель. Затем могут возникнуть неприятные жгучие боли в верхней части грудины. При вдохе эти боли могут усиливаться.
После того, как инфекция проникает глубже в бронхиальное дерево, начинает затрудняться процесс дыхания. Возникает характерная одышка со свистом. В процессе обследования врач прослушивает сухие разлитые хрипы по всему ходу бронхиального дерева и на верхушках легких. Кожные покровы могут принять цианотичный оттенок.
Температура тела может колебаться в пределах субфебрильных цифр.
Какие симптомы обструктивного бронхита требуют внимания
Есть симптомы обструктивного бронхита, которые должны настораживать не только лечащего врача, но и каждого человека, который сам страдает этим заболеванием или ухаживает за больным. Итак, вот некоторые симптомы острого обструктивного бронхита, которые требуют немедленного обращения за скорой медицинской помощью:
- человек не может глубоко вздохнуть;
- температура тела начала стремительно расти;
- одышка не прекращается после приема муколитиков и бронхолитиков;
- больной человек может более или менее свободно дышать только в положении сидя и стоя;
- в лежачем состоянии слышны клокочущие звуки в процессе дыхания;
- кожные покровы лица приобретают синеватый оттенок;
- появляется сильная головная боль и головокружение.
Очень часто острый обструктивный бронхит может спровоцировать развитие пневмонии у взрослых и детей. Здесь вы можете ознакомиться с СИМПТОМАМИ ВОСПАЛЕНИЯ ЛЕГКИХ.
Лечение у детей и взрослых
Для лечения обструктивного бронхита важно несколько направлений:
- обеспечение строго постельного режима;
- усиление питьевого режима до 3 -4 литровжидкости в сутки;
- обеспечение достаточного уровня увлажнения воздуха в помещении, где находится больной.
Врачом для лечения обструктивного острого бронхита может быть назначено:
- антибактериальное лечение (например АМОКСИЦИЛЛИН );
- муколитическое лечение для разжижения мокроты (оптимальный препарат АЦЦ);
- общеукрепляющую терапию в виде приема неспецифических иммуностимулирующих средств и витаминных препаратов;
- антигистаминное лечение, предотвращающее выпот слизи в просвет бронхов и опухание слизистых (рекомендуется использовать СУПРАСТИН).
Важным фактором успешности лечения острого обструктивного бронхита является устранение его основной причины. Если это аллергическая реакция, то следует устранять источник аллергенов.
Если бронхит возник на фоне простудного заболевания, то на первый план выходит антибактериальная и противовирусная терапия. В среднем болезнь длится от 7 до 10 дней.
Если в течение этого срока добиться полного выздоровления не удается, диагностируется хроническая форма заболевания и лечение корректируется.
Источник: http://sovdok.ru/?p=1018
Острый обструктивный бронхит: причины, факторы и симптомы
Одной из наиболее тяжелых форм воспаления бронхов является бронхит с явлениями обструкции. Различают хронический и острый обструктивный.
Последний более характерен для детей, особенно в возрасте до 3 лет. Основные его проявления, помимо симптомов инфекционной интоксикации, — одышка и другие признаки нарушения дыхания.
Обструктивный бронхит может иметь рецидивирующее течение и переходить в хроническую форму.
Причины и механизм развития
Наиболее распространенной причиной острого обструктивного бронхита у детей раннего возраста является вирусная инфекция, осложнение гриппа или ОРВИ.
После 3-х лет это заболевание может также быть вызвано атипичными возбудителями: микоплазмами или хламидиями. Проникая в верхние дыхательные пути, а затем и в бронхи, инфекция провоцирует воспаление слизистой.
При остром обструктивном оно носит диффузный характер.
Обильно образующаяся слизь заполняет просвет бронхов, который уже сужен вследствие отека и утолщения стенок. В результате создается препятствие для нормального прохождения воздуха по бронхиальному дереву.
У взрослых основным механизмом, вызывающим нарушение воздухопроводящей функции этого органа, является бронхоспазм. Он обусловлен резким сокращением бронхиальных мышц в результате раздражения ряда рецепторов.
Патогенез заболевания:
- вследствие воспалительного процесса снижается активность ресничек эпителия, а затем и сокращается их количество. Происходят изменения слизистой на клеточном уровне;
- модифицируется состав и структура бронхиального секрета. Мокрота становится более вязкой, закупоривает мелкие бронхи;
- изменившийся эпителий не справляется с выведением густой мокроты;
- снижаются бактерицидные свойства бронхиальной слизи, в ней начинают размножаться патогенные микроорганизмы;
- активируются рецепторы, вызывающие спазм гладкой мускулатуры.
Сочетание всех этих факторов приводит к нарушению прохождения воздуха, вентиляции легких, дыхательной обструкции. При остром обструктивном заболевании все изменения носят обратимый характер. Продолжительность заболевания 1-3 недели. Если такие эпизоды повторяются не менее 3 раз на протяжении года, специалисты диагностируют рецидивирующий острый бронхит.
При недостаточно эффективном или не доведенном до конца лечении возможно развитие осложнений или хронизация процесса. При хронической форме обструктивного бронхита его эпизоды более продолжительные, от 3 месяцев, а изменения бронхиальных тканей со временем могут приобретать необратимый характер.
Факторы риска
Для раннего возраста присущи частые проявления обструкции. В четверти случаев они носят выраженный характер. У 50% больных острым бронхитом детей обструкция дыхательных путей незначительная, в ходе осмотра не выявляется, но детальное обследование позволяет ее обнаружить.
Малыши 1-3 лет болеют острым обструктивным бронхитом чаще, чем груднички. Пик заболеваемости приходится на возрастной интервал 3-14 лет. Дети постарше, от 14 до 25 лет, болеют куда реже (1 случай на 10 тыс. человек). В более зрелом возрасте эпизоды острого типа болезни с обструктивным синдромом диагностируются исключительно нечасто.
Существует ряд причин, объясняющих подверженность детей обструктивной форме:
- дыхательные пути более узкие, чем у взрослых, проще перекрываются;
- иммунная система еще слабая, дети чаще болеют вирусными заболеваниями, которые осложняются воспалением бронхов.
К факторам риска, повышающим вероятность развития обструктивного синдрома, относятся:
- ослабленный иммунитет;
- частые заболевания ОРВИ;
- склонность к аллергии (хотя обструктивный бронхит — инфекционное заболевание, роль аллергического компонента выше в развитии бронхиальной астмы);
- генетическая предрасположенность, явления обструкции у родственников.
Как правило, острый обструктивный бронхит развивается при сочетании предрасположенности организма с воздействием неблагоприятных внешних факторов.
Симптоматика и диагностика острой формы
При остром течении бронхита с явлениями обструкции признаки интоксикации сочетаются с нарушениями дыхательной функции. Основным симптомом, как и при любой форме бронхита, является кашель.
При обструктивной форме недуга он в первые дни непродуктивный или малопродуктивный, мучительный, приступообразный. Через 2-3 дня становится влажным, отделяемая мокрота густая, вязкая, слизистая или слизисто-гнойная, ее суточный объем составляет около 50 мл.
Затруднено также носовое дыхание, из носа выделяется слизь.
Симптомы интоксикации:
- головокружение или головная боль;
- повышенное потоотделение;
- сниженная работоспособность. У детей общее недомогание может проявляться капризами, плаксивостью;
- отсутствие аппетита;
- нарушения сна;
- температура обычно нормальная или субфебрильная, реже — повышенная до 38⁰.
Признаки дыхательной обструкции (могут проявиться как в самом начале заболевания, так и на 3-4 день его развития):
- на выдохе наблюдается одышка, сам выдох удлиненный;
- дыхание и кашель сопровождаются хрипами, которые слышны на расстоянии. После приступа кашля их интенсивность временно уменьшается;
- дыхание учащенное, 40-50 или даже 60-70 раз в минуту, учащается также пульс, достигая 90 ударов в минуту;
- в загрудинной области ощущается дискомфорт, а в нижних отделах грудной клетки — боль при кашле, вдохах и выдохах;
- заметно участие в дыхании вспомогательной мускулатуры;
- возможна бледность кожи, посинение носогубного участка.
Диагностика
Специалист опирается на данные, полученные при осмотре пациента. Для уточнения диагноза назначается ряд лабораторных и аппаратных исследований:
- общий анализ крови выявляет увеличение числа нейтрофильных лейкоцитов и повышение СОЭ;
- при рентгенографии легких изменения обычно не визуализируются, возможно расширение тени легочных корней;
- спирография: обычно наблюдается сокращение жизненной емкости легких и объема форсированного выдоха на 15-20% в сравнении с нормой, бронхиальная проходимость снижена, составляет около 80% должного показателя;
- газовый состав крови без существенных изменений;
- анализ мокроты общий и на микрофлору: мокрота, как правило, слизистая, может содержать клетки эпителия. Бактериальная микрофлора для острого обструктивного бронхита не характерна.
Лечение и режим
Острый бронхит с явлениями обструкции подлежит комплексному лечению. Важно выполнять все назначения врача и довести курс терапии до конца. Иначе возможны осложнения, рецидивы, а повторяющийся часто обструктивный бронхит нередко приводит к развитию бронхиальной астмы или хронического обструктивного бронхита. Лечение амбулаторное, на дому, до 3 лет — в стационаре.
Показанием к госпитализации детей постарше и взрослых является тяжелая дыхательная недостаточность, которая более типична для хронического течения недуга. Больному необходимо ограничение физической активности, но постельный режим рекомендован только в случае острой инфекционной интоксикации.
Важнейшими немедикаментозным способами улучшения дренажа бронхов и разжижения мокроты являются:
- обильное питье, особенно щелочное;
- увлажнение воздуха;
- постуральный дренаж, вибрационный и перкуссионный массаж, дыхательная гимнастика.
Необходима гипоаллергенная щадящая диета, чтоб состояние не усугубилось вследствие аллергической реакции.
Если обструктивный синдром сочетается с нарушением носового дыхания, необходимо его восстановление, промывания носа, прием сосудосуживающих препаратов.
Медикаментозное лечение острого обструктивного бронхита преимущественно симптоматическое. Его целью является облегчение состояния, а также недопущение осложнений.
Этиотропная медикаментозная терапия
Поскольку острый обструктивный бронхит — заболевание преимущественно вирусной природы, к антибиотикотерапии при его лечении прибегают редко. Исключение составляют атипичные формы недуга — хламидийный и микоплазменный.
В профилактических целях антибактериальные препараты могут применяться в лечении недоношенных и часто болеющих детей, пожилых пациентов. У них из-за ослабленного организма велик риск присоединения бактериальной инфекции.
Противовирусная терапия (например, прием интерферона) эффективна в самом начале заболевания.
Симптоматическое лечение
Для облегчения симптомов острого обструктивного бронхита применяются:
- бронхорасширяющие и спазмолитики;
- противовоспалительные;
- муколитики;
- антигистаминные.
Бронхорасширяющие средства используются преимущественно в ингаляционной форме. В лечении детей чаще всего назначаются Сальбутамол (бета-адреномиметик) и Беродуал (комбинированный препарат).
Это быстродействующие средства с минимумом побочных эффектов. У Эуфиллина и других ксантинов их значительно больше, причем достаточно серьезных.
Поэтому препараты этой группы назначают, только если терапия другими не дает желаемого результата.
Достаточно эффективны также холинолитики (Атровент). Ингаляционное применение бронхорасширяющих препаратов может дополняться системным приемом спазмолитиков (папаверин, но-шпа).
Противовоспалительные препараты помогают снять отечность и подавляют активную выработку бронхиальной слизи. Особенно популярен Эреспал и другие препараты фенспирида. Он помогает лучше, чем нестероидные противовоспалительные средства типа парацетамола, и имеет меньше побочных действий в сравнении с гормональными. Кортикостероиды назначают при неэффективности иного лечения.
Муколитические препараты, разжижающие мокроту и стимулирующие ее отхождение, способствуют улучшению бронхиальной проходимости. Это Амброксол, Бромгексин, АЦЦ (последний не рекомендован при бронхоспазме).
Их принимают внутрь в форме сиропов, таблеток, а также проводят ингаляции растворами для небулайзеров.
В редких случаях, когда пациент сильно ослаблен (например, при лечении новорожденных детей), прибегают к парентеральному вводу (инъекциям, капельницам).
Антигистаминные препараты назначаются пациентам со склонностью к аллергии. У них на фоне простуды могут развиваться аллергические реакции, усиливающие явления обструкции. Предпочтительней препараты 2-го поколения, не повышающие вязкость мокроты (Зиртек, Кларитин, Телфаст). Нежелателен прием Супрастина, Тавегила, Димедрола, подсушивающих слизистую и обладающих выраженным снотворным эффектом.
Прогноз и профилактика
К основным профилактическим мерам относятся:
- предупреждение простудных заболеваний путем закаливания и вакцинации;
- витаминотерапия, полноценное питание, укрепление иммунитета;
- прогулки на свежем воздухе, дыхательная гимнастика;
- ранняя диагностика, своевременное и доводимое до конца лечение инфекционных заболеваний;
- у аллергиков — минимизация контакта с аллергенами, десенсибилизирующая терапия.
В большинстве случаев прогноз достаточно благоприятный, происходит полное выздоровление. Но если у ребенка хоть раз был бронхит с обструктивным синдромом, повышается вероятность его возникновения при повторных эпизодах заболевания.
В случае благоприятного течения явления бронхиальной обструкции исчезают к 4-м годам. При склонности ребенка к аллергии и частых рецидивах обструктивного бронхита велик риск формирования бронхиальной астмы.
После 3-х эпизодов обструкции обычно появляются основания для постановки такого диагноза.
При отсутствии аллергической составляющей рецидивы острого обструктивного бронхита могут приводить к его переходу в хроническую форму.
Это тяжелое, плохо поддающееся лечению заболевание с серьезными осложнениями — ХОБЛ, эмфизема легких, дыхательная и сердечная недостаточность. Поэтому важно тщательно лечить острый бронхит с обструкцией, не допуская его хронизации.
Ребенок, хоть раз переболевший острым обструктивным видом, должен полгода после этого находиться на диспансерном учете у педиатра, а также пройти обследование у аллерголога.
Советуем прочесть информацию о том, какие антибиотики рекомендованы при лечении острой формы.
Источник: http://prolegkie.ru/klassifikatsiya-bronhitov/ostryj-obstruktivnyj-bronhit-detej.html