Пневмония у новорожденных
Пневмония у новорожденных – это сугубо патологическое состояние, реализующееся в результате внутриутробного инфицирования дыхательного тракта плода патогенными возбудителями или имеющее место непосредственно в момент хирургического родоразрешения.
До недавнего времени патологическое состояние «пневмония у новорожденного ребенка» занимала лидирующие позиции среди причин неонатальной смертности, а с внедрением новейших профилактических мероприятий и эффективных способов медикаментозной коррекции данные показатели значительно снизились.
В данное время пневмония у новорожденного ребенка, протекающая без осложнений, достаточно эффективно купируется приемом современных антибактериальных синтетических средств.
Дети, рожденные раньше гестационного срока, и имеющие признаки гипотрофии отличаются склонностью к развитию пневмонии в фазе новорожденности, а прогнозы для выздоровления в данной ситуации напрямую коррелируют от правильности и целесообразности медикаментозной терапии.
Если рассматривать характер этиопатогенетических механизмов формирования пневмонической инфильтрации, то стоит отметить полиэтиологичность данной патологии.
Так, основную категорию составляют пациенты, страдающие таким заболеванием как «внутриутробная пневмония у новорожденных», развитие которой становится возможным исключительно при трансплацентарном способе передачи возбудителя от матери.
Антенатальное заражение ребенка возбудителями пневмонии реализуется посредством попадания в просвет дыхательного тракта плода инфицированных околоплодных вод.
И отдельную категорию пациентов составляют таковые, которые инфицируются возбудителями пневмонии непосредственно при родоразрешении оперативным способом. Крайне редко встречается такая форма пневмонии у новорожденных как постнатальная, при которой заражение ребенка имеет место после выписки из стационара, то есть амбулаторно.
Развитие такой патологии как пневмония у новорожденных после кесарева имеет место при проникновении в организм ребенка вирусных частиц, грибковой инфекции, хламидий и стрептококков. В некоторых ситуациях внутриутробная пневмония у новорожденных приобретает хроническое течение, что обусловлено активизацией микст-инфекции, трудно поддающейся медикаментозной коррекции.
Причины пневмонии у новорожденных
Среди возможных причин развития пневмонии у новорожденного подавляющее большинство составляют внебольничные формы заболевания, которые провоцируются активизацией эндогенной флоры, имеющей хотя бы минимальные признаки патогенности, или являющиеся результатом экзогенного инфицирования.
На основании выводов многочисленных рандомизированных исследований эпидемиологами были получены результаты, что даже новорожденные дети, у которых полностью отсутствуют признаки заболевания, в 10% случаев представляют собой транзиторных носителей пневмококков, а показатель носительства стафилококков достигает 45%.
Активизация эндогенной условно-патогенной флоры в организме новорожденного ребенка, как первоначальный этиологический фактор развития пневмонии, реализуется на фоне какой-либо острой респираторной инфекционной патологии, а также при переохлаждении.
В целом, в большинстве ситуаций практикующим неонатологам крайне редко удается определить этиопатогенетическую форму пневмонии у новорожденных детей вследствие бурного нарастания клинической симптоматики и длительности проведения большинства лабораторных анализов, позволяющих идентифицировать этиологический возбудитель.
В случае, когда формирование пневмонической инфильтрации у новорожденного происходит в амбулаторных условиях, следует, прежде всего, подразумевать стрептококковую природу заболевания.
В структуре возможных возбудителей пневмонии у новорожденных детей лидирующие позиции по частоте встречаемости принадлежат гемофильной палочке, хотя в последнее время участились случаи сочетанной пневмококко-гемофильной этиологии пневмонии.
Атипичная пневмония у новорожденных после кесарева, протекающая без интоксикационного симптомокомплекса, а с наличием упорного кашля и нарастающей одышки, как правило, спровоцирована специфическим возбудителем хламидией.
При наличии у ребенка новорожденного возраста склонности к частым срыгиваниям, обусловленным в первую очередь неврологической симптоматикой, может наблюдаться аспирационная пневмония, возбудителем которой выступает грамотрицательная флора.
Тяжелое осложненное течение пневмонии у детей новорожденного периода в большинстве ситуаций наблюдается при заражении смешанной вирусно-бактериальной флорой.
Симптомы пневмонии у новорожденных
Клиническое течение такого патологического состояния как «пневмония у новорожденных», как правило, крайне тяжелое, что объясняет высокий процент развития летального исхода. По большей части патоморфологически правильней говорить о бронхопневмонии у детей, так как помимо характерных интоксикационных и респираторных проявлений наблюдается бронхообструктивный компонент.
Дебют клинического симптомокомплекса пневмонии у детей новорожденного возраста заключается в остром возникновении и быстром нарастании интоксикационных проявлений в виде полного отказа от приема грудного молока, срыгивания, потери в весе и несколько реже – послаблении стула. В большинстве ситуаций в начальном периоде пневмония у новорожденных детей протекает без нарастания пиретической реакции организма, хотя может наблюдаться субфебрилитет.
Несколько позднее у ребенка появляется покашливание, во время которого отмечается побледнение кожных покровов лица, нарастание цианоза носогубного треугольника.
Появление учащенного дыхания у ребенка, частота которого превышает 120 движений в 1 мин с некоторой утратой его глубины, свидетельствует о нарастании дыхательных расстройств, которые являются патогномоничными для пневмонии.
Во время выполнения дыхательных движений отмечается выраженное раздувание крыльев носа с синхронизированными движениями головы, что характеризует инспираторный характер одышки. На фоне нарастания респираторных расстройств отмечается развитие гемодинамических нарушений в виде синусовой тахикардии, эмбриокардии и приглушения сердечных тонов во время аускультации.
Объективными визикальными маркерами пневмонии у новорожденных детей является определение тимпанического оттенка перкуторного звука над зоной поражения легких.
Аускультативные признаки претерпевают изменения в зависимости от патоморфологической стадии развития пневмонии и заключаются в выслушивании жесткого дыхания в дебюте заболевания и ограниченных мелкопузырчатых крепитирующих хрипов стадии разгара клинической симптоматики.
Наиболее патогномоничным клиническим маркером аспирационной формы пневмонии у новорожденного ребенка является развитие сегментарного или долевого ателектаза.
Клиническими признаками пневмонии в этой ситуации являются кратковременные приступы апноэ, сопровождающиеся выраженным цианозом.
Клинический симптомокомплекс асфиктической пневмонии у новорожденного ребенка настолько выраженный и специфический, что установление диагноза не составляет труда для опытного неонатолога даже без проведения рентгеноскопии.
Аускультативно аспирационная и асфиктическая пневмония проявляется полным отсутствием везикулярного дыхания в пораженной половине грудной клетки. К сожалению, данный клинический тип пневмонии отличается высоким процентом летального исхода, наступающего через несколько суток после рождения.
Врожденная пневмония новорожденных
Врожденный вариант пневмонии новорожденных отличается самым тяжелым течением клинической симптоматики и носит исключительно инфекционный характер. Контаминирование плода инфекционными агентами происходит внутриутробно и после рождения у ребенка отмечается либо самостоятельное развитие пневмонии, либо формирование целого комплекса инфекционно-воспалительных патологий.
Совсем недавно дети, рожденные с маркерами внутриутробной пневмонии, практически в 90% случаев погибали от острой респираторной недостаточности в первые сутки жизни.
Специалистами разработаны алгоритмы реанимационных мероприятий в неонатологии которые позволяют повысить процент выживаемости, хотя у данной категории пациентов все же развиваются отдаленные негативные последствия физического и неврологического характера.
Рассматривая этиопатогенетические механизмы развития врожденной пневмонии, следует отметить главенствующую роль состояния здоровья женщины в фазе беременности.
Так, при наличии у нее хронических воспалительно-инфекционных очагов и их активизации во время беременности, большая концентрация возбудителей беспрепятственно проникает из крови матери через фетоплацентарный барьер в организм ребенка с дальнейшей концентрацией в структуре легких плода.
Крайне негативные последствия для плода имеют острые вирусные патологии типа гриппа или краснухи, так как риск развития внутриутробной пневмонии в этом случае достигает 50%. Среди наиболее распространенных инфекционных провокаторов развития пневмонии у новорожденных детей врожденного генеза следует отметить вирусы и простешие категории TORCH.
Конечно, немаловажное значение имеет состояние здоровья и степень развития плода в отношении риска развития врожденной пневмонии.
Так, дети, рожденные раньше гестационного срока, а также лица, имеющие аномалии развития бронхолегочной системы, более склонны к развитию врожденной пневмонии.
Независимо в какой момент произошло заражение новорожденного ребенка (во время беременности или в момент родоразрешения), клинически данная патология проявляется инфильтративным поражением обоих легких преимущественно интерстициального характера.
Диагностика пневмонии новорожденных
К основным диагностическим маркерам пневмонии у новорожденных врожденного генеза следует отнести: факт наличия у матери в период беременности перенесенного инфекционного заболевания или хронического воспалительного очага, появление у ребенка непосредственно после рождения нарастающей одышки инспираторного характера, субфебрильная или фебрильная пиретическая реакция и конечно же наличие патогномоничных скиалогических признаков во время проведения рентгеноскопии.
Неонатолог, имеющий определенный опыт ведения новорожденных, страдающих пневмонией, может еще на долабораторном этапе достоверно верифицировать диагноз только основываясь на данных физикального обследования.
Так, во время проведения тихой перкуссии над зоной инфильтрации выявляется притупление перкуторного звука, которое четко прослеживается на фоне общего тимпанита, обусловленного компенсаторным повышением пневмотизации окружающих инфильтрацию легочных полей.
Неоспоримыми диагностическими маркерами пневмонии у новорожденных являются имеющиеся крепитирующие хрипы, которые могут иметь как распространенный, так и четко локализованный характер.
Следует отметить, что появление патогномоничных физикальных данных приходится лишь на пятые-шестые сутки развития пневмонической инфильтрации, что затрудняет раннюю верификацию диагноза.
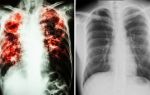
Максимальной информативностью и специфичностью обладают так называемые скиалогические маркеры пневмонии у новорожденных, которые визуализируются при проведении рентгеноскопии органов грудной клетки.
Так, неоспоримыми диагностическими маркерами является визуализация инфильтрации легочной паренхимы очагового или интерстициального типа, располагающаяся на выраженном легочном рисунке и компенсаторной викарной эмфиземы верхних легочных полей.
Среди лабораторной составляющей диагностики пневмонии у новорожденных детей, как и у взрослых, полезную информацию можно получить при проведении общеклинического анализа периферической крови, при исследовании которого зачастую определяется выраженный лейкоцитоз и повышенное СОЭ.
Лечение пневмонии новорожденных
Неонатологическая тактика лечения пациентов, которые страдают пневмонией, заключается в первую очередь в раннем назначении препаратов категории антибактериальных синтетических лекарственных средств, выбор которых напрямую коррелирует с этиопатогенетической формой заболевания. По некоторым патогномоничным клинико-лабораторным маркерам врач уже с первого контакта с новорожденным ребенком может предположить возможного возбудителя пневмонии, а в противном случае необходимо прибегать к эмперическому способу назначения антибиотиков.
Независимо от этиопатогенетической и патоморфологической формы пневмонии, фармакологическая эффективность любого антибактериального препарата анализируется спустя первые двое суток от начала применения.
Так, в качестве препарата для осуществления эмпирической антибактериальной терапии внутриутробной пневмонии у новорожденного ребенка применяется группа ампициллина в сочетании с аминогликозидом.
Когда клинико-лабораторные признаки пневмонии появились у ребенка спустя трое суток после рождения, следует отдавать предпочтение комбинации цефалоспоринов третьего поколения и аминогликозидов. Если лабораторная диагностика выявила в качестве возбудителя пневмонии псевдомонаду, то в общую антибактериальную схему коррекции следует добавить Цефтазидим.
Атипичная клиническая форма пневмонии считается поводом для назначения с первых суток антибактериальных средств группы макролидов, так как возбудителем в этой ситуации зачастую является хламидия.
Максимальная фармакологическая активность Азитромицина в неонаталогической практике наступает при соблюдении расчетной дозы 10 мг/кг, а продолжительность терапии составляет пять дней.
В ситуации, когда назначение макролида в течение первых суток не сопровождается улучшением состояния пациента, необходимо дополнить терапию Ко-тримоксазолом в расчетной суточной дозе 10 мг/кг.
Обязательной составляющей лечебной терапии пневмонии у детей новорожденного возраста является расширение питьевого режима.
Когда ребенок находится на грудном вскармливании необходимо увеличить частоту эпизодов прикладывания к груди с уменьшением разового объема грудного молока.
Среди распространенных осложнений пневмонии у новорожденных следует отметить развитие ДВС-синдрома, появление признаков которого является основанием для назначения Гепарина в суточной расчетной дозе 200 ЕД/кг подкожно.
Последствия пневмонии у новорожденных
Такое патологическое состояние как пневмония у новорожденных, в достаточно высоком проценте случаев имеет негативный прогноз для выздоровления, который обусловлен несколькими патогенетическими механизмами.
Крайне негативные последствия как для физического, так и психомоторного здоровья ребенка имеет продолжительное гипоксическое поражение важных центров центральной нервной системы, которое обусловлено продолжительными дыхательными расстройствами.
На втором месте по встречаемости среди негативных последствий пневмонии у новорожденных располагаются гемодинамические расстройства в виде расстройства ритмичности сердечной деятельности.
Не стоит забывать, что даже минимальная интенсивность интоксикационных проявлений сопровождается постепенным увеличением концентрации токсических веществ в общем кровотоке ребенка, что неизбежно провоцирует развитие дисметаболического и токсического вторичного поражения различных структур детского организма. Во избежание развития вышеперечисленных негативных последствий, все дети новорожденного возраста, у которых лечащий врач подозревает наличие признаков пневмонии, незамедлительно подлежат госпитализации в стационар на койки интенсивной терапии.
Особую категорию повышенного риска по развитию ранних и отдаленных негативных последствий составляют дети, рожденные раньше положенного гестационного срока, у которых отмечаются признаки пневмонии.
Сложность течения данной патологии в этой ситуации заключается в молниеносном нарастании общеинтоксикационных проявлений и выраженности респираторных нарушений.
В результате значительного повышения содержания углекислого газа в кровотоке новорожденного ребенка развивается выраженная отечность мягких тканей периорбитальной области, а при продолжительном течении гиперкапнии у ребенка проявляются признаки угнетения деятельности центральной нервной системы необратимого характера.
Среди осложнений легочного профиля на первом месте по частоте регистрации развиваются спонтанный гидропневмоторакс, дисковидные ателектазы и скопление плеврального выпота, которые относятся к группе неотложных состояний и требуют незамедлительной коррекции.
Пневмония у новорожденных – какой врач поможет? При наличии или подозрении на развитие пневмонии у новорожденного ребенка следует незамедлительно обратиться за консультацией к таким врачам как неонатолог, инфекционист.
Источник: http://vlanamed.com/pnevmoniya-u-novorozhdennyh/
Пневмония у новорожденного – причины, последствия, осложнения
Любые заболевания и патологии, которые проявляются у человека, всегда представляют сравнительно большую угрозу для здоровья ребёнка. Если взрослый организм может достаточно просто перенести болезнь, то для малыша она станет настоящей проблемой.
Но если оперативно предпринять правильные меры, то проблему можно предотвратить ещё до того как она станет серьёзной и избежать последствий – хотя иногда последние, к сожалению, всё-таки могут проявиться. Рассмотрим конкретный пример – пневмонию у малышей, причём, новорожденных.
Разберёмся как с самим заболеванием, так и с тем, какие оно может повлечь за собой последствия.
Воспаление легких у новорожденного
Определение заболевания
Пневмония – это патология (а точнее – группа инфекционных заболеваний), при которой происходит воспаление тканей лёгких, а также поражение стенок бронхов. Если говорить конкретнее, то поражается соединительная ткани легких, а также альвеолы, в которых происходит образование экссудата.
Имеется статистика, согласно которой в 15% случаев всех детских пневмоний, заболеванию подвергаются именно новорожденные дети.
Есть не только различные причины проявления данного заболевания (о которых будет чуть ниже), но и различные его виды. В частности, если пневмония начала развиваться ещё до непосредственного момента рождения малыша, по причине заболевания матери различными респираторными инфекциями, то говорят, что речь идёт о внутриутробной пневмонии.
Эта пневмония, в свою очередь делится на типа – гематогенный (когда заражение происходит через кровь) и аспирационный (когда причина заражения – внутриутробная асфиксия) Также обращают внимание на то, задействовано одно лёгкое или два. Соответственно, при таком раскладе пневмонию идентифицируют или как двухстороннюю, или как одностороннюю.
Причины возникновения
Пневмония может проявляться в качестве самостоятельного заболевания, либо может быть вторичной, возникая на фоне других болезней дыхательной системы (бронхита, гайморита, синусита и ряда других). Эти причины достаточно равноценные в среднем возникают с равной доле вероятности.
Как правило, заболевание имеет инфекционную природу, наиболее распространённым возбудителем является пневмококк, реже попадается стафилококк, гемофильная палочка, а также другие виды бактерий – и не только бактерий. Допустим, часто эффект оказывают вирусы различных видов гриппа.
Симптомы
Проявления пневмонии у малышей выявляются достаточно просто. Сначала заметна гипотония, дыхательная недостаточность ребёнка, серо-бледный цвет его кожи.
В процессе кормления у него могут начаться спазмы желудка, а иногда даже рвота. Также могут быть слышны хрипы в лёгких. Меняется и характер поведения ребёнка, он становится сонливым и вялым.
Также в некоторых случаях у него могут даже появиться определённые признаки сердечно-сосудистой недостаточности.
При всех формах заболевания может проявляться повышенная температура, причём её повышение может быть очень серьёзным.
Возможные осложнения
p>Осложнения при течении заболевания могут быть самыми разными. Во-первых, может произойти дезинтоксикация организма. В таком случае назначается терапия, которая поможет вывести токсины и скорректировать кислотно-щелочной баланс в организме.
Во-вторых, могут начаться различные проблемы с сердцем и сосудами. В частности, может проявиться сосудистое свёртывание крови, а также другие аналогичные негативные проявления.
Также могут проявиться следующие осложнения:
- появление чужеродных бактерий в крови,
- дыхательная недостаточность,
- перекидывание вредных элементов на другие органы,
- респираторный дистресс-синдром,
- пониженное давление,
- развитие обструктивного бронхита,
- появление злокачественных образований в области лёгких,
- шоковое состояние.
Могут быть и менее стандартные последствия в зависимости от индивидуальных особенностей состояния новорожденного.
Последствия
Главное последствие, которое может быть у новорождённого – это возникновение летального исхода. К сожалению, это довольно частый исход, смертность у новорожденных при пневмонии достаточно высока.
Но даже если нее произойдёт столь негативных последствий, совсем без последствий не обойтись. Воспаление может сильно распространиться по ткани лёгких, приводя к возникновению патологии, а также может, если воспаление в дальнейшем перекинется на плевру, развиться плеврит, который значительно усугубит проблемы с дыханием малыша – и добавит ему болезненных ощущений.
К другим последствиям можно отнести повышение кислотности крови, понижение уровня гемоглобина, хламидиоз и так далее.
Профилактика
Профилактика заболеваний у новорожденных, к сожалению, обычно сильно осложнена, потому что на этом этапе у ребёнка ещё не имеется сформировавшегося иммунитета, потому он очень уязвим практически к любым воздействиям на его организм. Но, тем не менее, определённые меры для обеспечения безопасности ребёнка можно предпринять.
Главная профилактика, которую можно осуществлять – это максимальная профилактика матери.
Ведь если она будет болеть во время хода беременности, то тогда пневмония может проще простого развиться внутриутробным образом.
Потому очень важно приложить все усилия, чтобы мать не болела респираторными заболеваниями. Для этих целей можно проводить вакцинацию от гриппа, вести здоровый образ жизни и по максимуму избегать стрессов.
Выводы
Пневмония у новорождённых – это крайне опасная патология, которая может стать причиной летального исхода, если оставить её без внимания. Если достоверно известно, что ребёнок подвергся воздействию заболевания, то необходимо срочно обратиться к врачу.
Более, того, с этого момента за его состоянием необходимо осуществлять постоянное наблюдение, осуществлять лечение при помощи подходящих для его возрастной категории медикаментов и так далее. Тогда велика вероятность того, что всё будет хорошо, что заболевание отступит – и ребёнок выздоровеет.
Будьте внимательны по отношению к состоянию здоровья вашего малыша – и тогда вы минимизируете различные риски, что могут произойти с его здоровьем.
Источник: https://proinfekcii.ru/legkie/pnevmoniya/pnevmoniya-u-novorozhdennogo.html
Аспирационная пневмония
Пневмонии составляют большую часть всех заболеваний органов дыхания. Данной нозологической единице подвержены все возрастные группы и представители обоих полов в равной степени.
Современная медицина большое внимание уделяет воспалительным патологиям органов дыхания, так как с годами количество заболевших не только не снижается, наоборот, число постинфекционных осложнений и общая смертность занимают уверенные позиции.
Что такое аспирационная пневмония?
Аспирационной пневмонией называется воспаление, которое возникло вследствие заброса какого-либо инородного жидкостного содержимого в дыхательные пути, а конкретно в бронхиальное дерево.
Виды аспираций:
- Слюной.
- Желудочным содержимым.
- При утоплении.
- Околоплодными водами.
- Меконием.
- Рвотными массами.
- Кровью.
Как правило, аспирируемая жидкость, что попадает в нижние дыхательные пути, содержит в себе большое количество химически агрессивных веществ и многочисленную бактериальную флору.
Любая жидкость, попавшая в бронхолегочную систему, стекает в нижние части легочной ткани и тем самым выключает часть альвеол из акта дыхание. Такое состояние напоминает отек легких.
Застойная жидкость, это отличный субстрат для развития бактериальной флоры, которая начинает активно размножаться, используя полисахаридные соединения для реализации энергетических процессов.
У человека, в течение жизнедеятельности, случается множество микроаспираций, но тем не менее аспирационная пневмония не возникает. Данная разновидность воспаления, как и все подобные заболевания начинают свое развитие при определенных условиях. Для возникновения подобной патологии необходимо несколько неблагоприятных факторов.
Первым является снижение иммунитета. Неспособность адекватно противостоять патогенным агентам, служит основой почти для всех патофизиологических процессов. Снижение иммунитета могут провоцировать стрессы, гиповитаминоз и переохлаждения.
Другим неблагоприятным фактором является повреждающее действие веществ, попавших в легкое, на клетки респираторного эпителия. Эти вещества служат пусковым механизмом развития воспаления даже до присоединения бактериальной флоры и могут самостоятельно провоцировать иммуносупрессию.
И, наконец, третий фактор — это бактерии, которые колонизируют ослабленные участки организма и в больших количествах продуцируют токсины, усугубляющие воспаление и провоцирующие развитие интоксикационного синдрома.
Аспирационная пневмония у детей
Детскую возрастную группу можно разделить на две части: новорожденные и дети раннего и старшего возраста. Аспирационная пневмония у новорожденных явление довольно распространенное.
Почти у всех новорожденных околоплодные воды попадают в верхние дыхательные пути и акушеры специальными устройствами высасывают их, чтобы освободить дыхательные пути и дать младенцу свободно дышать. Но у некоторых малышей все же развивается аспирационная пневмония.
Почему так происходит ответ очевиден, так как некоторые дети рождаются с врожденным дефицитом защитных систем организма, а у некоторых и вовсе не зрелый дыхательный аппарат.
Получается так, что попавшая жидкость не до конца выходит обратно и начинает застаиваться, поскольку легочная ткань до конца расправиться не смогла и вентиляция нижних отделов почти не осуществляется.
При мекониальной закупорке бронхолегочной системы возникает повреждение респираторного эпителия ферментами и кислотами желудочно-кишечного тракта.
Возникает химическое повреждение клеток, их разрушение и запускаются механизмы развития воспалительной реакции.
Часто меконий попадает в дыхательную систему при переношенных беременностях именно поэтому очень важно проводить роды согласно сроку.
Аспирационная пневмония у детей старшего возраста может развиться из-за самых различных провоцирующих факторов. Здесь этиологическая основа очень схожа со взрослыми. Во многом причиной пневмоний, кроме сниженного иммунитета служат аспирации желудочным содержимым и водой при утоплении.
Аспирационная пневмония у взрослых
Аспирационная пневмония взрослых часто служит осложнением других патологических состояний. Часто у таких больных пневмонией, предшествовали многократные рвоты или гастроэзофагальные рефлексы. Желудочное содержимое имеет очень кислую среду и, кроме того, включает соляную кислоту, которая очень агрессивно воздействует на все клетки человека.
Когда подобное содержимое попадает в альвеолы, то возникают химические ожоги слизистой с развитием полного воспалительного комплекса с экссудацией и отеком.
Другими словами, агрессивное вещество желудка создает благоприятные условия для патогенетической активности бактерий, а те, в свою очередь, запускают антигенную стимуляцию организма со всеми вытекающими последствиями.
Симптомы
Несмотря на то, что аспирационная пневмония нестандартна по причине возникновения, протекает она с точно такими же симптомами, как и все воспалительные заболевания органов дыхания. Симптомы аспирационной пневмонии можно разделить на общие, к которым относятся типичные признаки интоксикационного синдрома, и симптомы характерные для поражения дыхательной системы.
Симптомы интоксикации:
- Повышение температуры тела.
- Озноб.
- Сонливость.
- Слабость.
- Диспепсия.
Локальные симптомы:
- Кашель с мокротой.
- Хрипы.
- Болезненность в грудной клетке.
- Отставание половины грудной клетки в акте дыхания.
- Притупление перкуторного звука в области поражения.
- Синюшная окраска кожных покровов.
- Одышка.
Важно отметить, что аспирационная пневмония у детей раннего возраста может проявиться ярким проявлением дыхательной недостаточности. Нередко возникает апноэ, на фоне чего дети синеют, сознание угнетается и такое состояние требует немедленного медицинского вмешательства.
Нередко, за развивающуюся пневмонию больные принимают типичное ОРЗ, и спокойно отлеживаются дома в надежде на скорейшее выздоровление. Но в отличие от простуды, пневмония склонна к прогрессированию и повышению тяжести состояния больного.
Поскольку кашель имеется в наличие при многих простудных болезнях, то больные игнорируют этот симптом и, более того, медикаментозно подавляют кашлевой рефлекс, чего при пневмонии делать крайне не рекомендуется. В результате мокрота скапливается, а дренажная способность бронхиального дерева нарушена.
Таким образом, интоксикация организма усиливается, а вентиляционная способность легких угнетается из-за развивающегося отека в интерстициальной ткани. Такое состояние проявляется синюшностью носогубного треугольника, набуханием шейных вен из-за повышения центрального венозного давления, одышкой.
Если таким больным вовремя не оказать помощь, то на фоне гипоксического состояния и интоксикации у больных начнутся нарушения сознания вплоть до коматозных состояний.
В домашних условиях дифференцировать пневмонию от типичного ОРЗ очень сложно, особенно если раньше никто из близких не сталкивался с подобной патологией. Поэтому нужно помнить, что высокая температура на фоне сильного кашля с мокротой являются первыми признаками, из-за которых стоит немедленно обратиться за квалифицированной помощью.
Больные пневмонией часто попадают в стационары уже с осложнениями. У таких больных могут возникать боли при каждом вдохе, может появиться локальная гиперемия пораженной стороны, а межреберные промежутки увеличиваются до такой степени, что пальцы рук будут свободно в них проваливаться.
Такое состояние говорит о развитие плеврита и требует более жестких медицинских вмешательств вплоть до прокола и дренирования плевральной полости.
Диагностика
Диагностика больных пневмоний начинается с назначения лабораторных анализов, физикального исследования и рентгенографией органов грудной полости.
У больных пневмонией, вызванной аспирацией, проводят бронхоскопию для выявления и даже выведения инородного вещества и бронхолегочной системы.
Важным этапом диагностики является бактериологическое исследование мокроты с выделением возбудителя и определение его чувствительности к антибиотикам, чтобы назначить точное лечение, направленное на устранение возбудителя.
Лечение
Лечебные мероприятия по поводу аспирационной пневмонии проводятся только в условиях специализированных лечебных учреждений. Лечение начинают с назначения антибиотиков, сразу после постановки диагноза пневмонии.
При возникновении дыхательной недостаточности тяжелой степени, а такие состояния при аспирационных пневмониях не редкость, проводят кислородотерапию в палате общего режима с применением аппарата Боброва или в палате интенсивной терапией с использованием методов искусственной вентиляции легких.
Вместе с патогенетическим лечением проводят дезинтоксикационную и симптоматическую терапию.
Дезинтоксикационное лечение:
- Инфузии хлорида натрия.
- Прием энтеросорбентов.
- Обильное питье.
- Назначение диуретиков.
Симптоматическое лечение:
- Противовоспалительные средства.
- Препараты снижающие температуру тела.
- Обезболивающие.
- Средства разжижающие мокроту.
- Ноотропные средства.
Пневмония — это острое и быстро развивающееся заболевание, поэтому ее лечение не требует отлагательства.
Стоит помнить, что любая аспирация жидкости в дыхательные пути, действует губительно на клетки респираторного эпителия и тем самым усугубляя состояние.
Даже если акт дыхания не нарушен больные как можно скорей должны быть доставлены в больницу для прохождения комплексного обследования и санации пораженного участка организма.
Источник: http://vlegkih.ru/pnevmoniya/aspiracionnaya-pnevmoniya-u-detej-i-vzroslyx.html
Аспирационная пневмония: симптомы, причины, лечение
Аспираторная пневмония является угрожающим для жизни состоянием, лечение которого необходимо начинать сразу же с первых проявлений.
Причины возникновения заболевания
По этиологии данный вид пневмоний может быть обусловлен размножением в дыхательных путях бактериальных, вирусных, грибковых или других возбудителей. Инфекция развивается при случайном попадании жидкости или кусочков пищи в бронхиальное дерево.
Аспирационную пневмонию делят на три вида:
- Механическое препятствие проходимости дыхательных путей.
- Вызванная различными возбудителями.
- Последствия химического пневмонита.
Механическое нарушение дыхательных путей у детей происходит вследствие попадания инородного тела в мелкие или крупные бронхи. Возникает выключение данного сегмента легочной ткани из дыхательного процесса и ателектаз легкого.
При аспирировании мелких частиц у здорового ребенка срабатывают индивидуальные механизмы защиты, которые не позволяют возникнуть воспалительному процессу. Если организм ослаблен или попало большое количество содержимого из ротовой полости, развивается бактериальная пневмония, вызванная грамм-положительными и анаэробными бактериями.
Химический пневмонит у детей является результатом раздражения легочного эпителия в ответ на контакт с кислотой желудочного сока или другими токсичными веществами. В начале возникает местная воспалительная реакция, которая в дальнейшем может распространяться по дыхательным путям.
Какие симптомы позволяют заподозрить воспаление
Общие симптомы, которые связаны с воспалительные изменениями в бронхиальном дереве следующие:
- повышение температуры тела;
- учащенный сердечный ритм;
- затруднение вдоха или выдоха – одышкаа;
- кашель;
- боли в груди, усиливающая во время кашля;
- синюшная окраска кожи на лице – цианоз.
В зависимости от причины развития заболевания у детей и масштабов поражения легочной ткани клинические проявления будут несколько отличаться:
- Аспирационная пневмония, вызванная бактериальными возбудителями начинается плавно с повышения температуры более 38º С. Затем присоединяется влажный кашель с возможной гнойной мокротой, болью в грудной клетке.
- При наличии раздражающего химического вещества в бронхах появляются явления интоксикации: высокая температура тела, учащенное сердцебиение, возможна одышкаа. Затем присоединяется пенистая розовая мокрота и цианоз кожи из-за плохого снабжения тканей кислородом.
- Когда в бронхиальное дерево попадает инородное тело, возникает рефлекторный мучительный кашель. В последствии кашель прекращается и медленно нарастают воспалительные изменения в легочной ткани. Наиболее опасно это состояние, когда перекрываются крупные бронхи и из дыхательного процесса выключается большая часть легочной паренхимы.
Особенности диагностики
В первую очередь родителям необходимо своевременно распознать изменения в состоянии своего ребенка. Если ребенок поперхнулся пищей, тщательно проследите за его самочувствием. При появлении каких-либо нарушений и сбоев в ритме или частоте дыхания срочно обращайтесь к специалистам.
Диагноз пневмония выставляется в основном по данным клинической картины и осмотра. Основными проявлениями во время аускультации являются снижение проводимости дыхания в отдельных участках грудной клетки, наличие хрипов и одышкаи. Сочетание данных симптомов с предшествующими событиями позволяют заподозрить аспирационных характер изменений.
Если проявления пневмонии не столь яркие, обязательным является проведение рентгенологического исследования. Цифровая рентгеноскопия позволит увидеть даже самые мелкие очаги воспаления или ателектазы.
Трудности определения заболевания у детей 0,5-2 лет
На первый план здесь выступает вдыхание мелких инородных тел. Наиболее опасно попадание в трахею крупных чужеродных агентов, что сопровождается удушьем, невозможностью вдохнуть или выдохнуть. После острого периода может наступить мнимое благополучие, и даже на рентгенологических снимках не всегда удается различить причину респираторного приступа.
Постепенно будет происходить полная или частичная закупорка бронха с присоединением инфекции. Развитие такого рода воспалительного процесса может быть затяжным с переходом в абсцесс (гнойное расплавление легочной ткани) или бронхоэктазы (патологическое расширение бронхов).
Специфика течения аспирационной пневмонии у новорожденных
Предрасполагающими факторами развития заболевания являются внутриутробная инфекция, незрелость легочной ткани у недоношенных, родовая травма.
При внутриутробном заражении происходит заглатывание околоплодных вод или слизи родовых путей. Большинство таких детей рождаются у матерей с отягощенным анамнезом: внутриутробная инфекция, осложненные роды, длительный безводный период, хроническая гипоксия плода.
Проявляется болезнь помимо общих признаков дыхательной недостаточности гипо- и арефлексией плода, серо-бледной кожей новорожденного.
При кормлении возникает рвота и срыгивание, через несколько дней парез кишечника. Характерно снижение массы тела до 30% и медленный постепенный набор веса. Длительность болезни составляет в среднем 3-4 недели. Не смотря на современные подходы к лечению, есть вероятность смертельного исхода в первые несколько дней жизни.
В наши дни аспирационная пневмония у новорожденных с такими тяжелыми проявлениями встречается относительно редко. Чаще при вялотекущей инфекции клинические симптомы могут первые дни отсутствовать. Патологические изменения в легочной ткани выявляют только при рентгенологическом исследовании.
Принципы лечения
Лечение данного заболевания, не зависимо от его проявлений и этиологии, должно проводиться обязательно в медицинском стационаре под контролем специалистов. Помимо возможности проведения реанимационных и экстренных мероприятий, необходимо быть уверенными в полноценной оценке состояния ребенка.
Комплексный подход к лечению обязательно включает противовоспалительную, антибактериальную, общеукрепляющую терапию. После снятия острого процесса часто присоединяют физиотерапевтические процедуры. Следует помнить о довольно длительном периоде восстановления, когда необходим дополнительный уход за детьми.
Источник: http://pneumonija.ru/inflammation/vidi/aspiracionnaya.html
Аспирационная пневмония: симптомы, диагностика и лечение
Аспирационная пневмония – это воспалительное заболевание легких, возникающее в случае проникновения в легочную область различного рода микрочастиц и инородных тел, которые и становятся поводом для возникновения инфекции. Недуг затрагивает как взрослых, так и детей и занимает больше чем 25% среди всех легочных инфекций. В большинстве случаев симптомы заболевания проявляются достаточно выражено и требуют незамедлительного лечения.
Причины
Данный вид пневмонии обусловлен развитием инфекции по причине попадания в дыхательные пути твердых частиц, вредных веществ и микроорганизмов. В связи с этим выделяют несколько форм аспирационной пневмонии:
- Механическая
- Химическая
- Бактериальная.
Механическое воспаление легких диагностируется при проникновении жидкости и инородных тел в легкие. Чаще всего такое состояние наблюдается у больных:
- С нарушением глотания. Это происходит при таких недугах, как гастроэзофагальный рефлюкс, грыжа и стеноз пищевода, опухоли пищевода
- В коматозном состоянии, при зондовом питании
- С эпилепсией и серьезными болезнями центральной нервной системы
- С повреждениями и травмами дыхательных путей.
Также в группу риска входят люди с алкогольной и наркотической зависимостью. В случае алкогольного и наркотического опьянения очень часто наблюдается рвота, которая попадает в легкие. Подвержены заболеванию пожилые люди, пациенты с психическими расстройствами. В определенных ситуациях возможно развитие симптомов аспирационной пневмонии, вследствие попадания крупных частиц пищи во время сна.
Участвуют в развитии воспаления и бактерии, подающие в легкие по причине болезней ротовой полости и глотки: кариеса, пародонтоза, гингивита и пр. В данном случае ставят диагноз бактериальная аспирационная пневмония.
Химическая пневмония возникает в случае проникновения в дыхательные пути токсичного вещества, например кислоты желудочного сока, которая очень агрессивна к слизистой легких.
Симптоматика
Симптомы болезни могут протекать достаточно выражено, но иногда клинические проявления практически незаметны, это во многом зависит от характера попадающих веществ.
Наиболее часто на начальном этапе больной жалуется на плохое самочувствие, утомляемость, повышение температуры, возникновение сухого кашля.
По истечении времени, когда заболевание начинает прогрессировать, диагностируют следующие симптомы:
- Сильная боль в груди
- Учащенное сердцебиение
- Затрудненное дыхание
- Одышка
- Синюшность кожных покровов и слизистой.
Через несколько дней состояние больного резко ухудшается, кашель переходит в мокрый с выделением кровянистых и пенистых мокрот. По прошествии 10-14 дней, если не заниматься лечением, наблюдается высокая температура, гнойные выделения во время кашля, неприятный запах изо рта, это свидетельствует о том, что происходит развитие абсцесса легких, которое крайне опасно для состояния больного.
Диагностика
Аспирационная пневмония не подразумевает специфической методики диагностики. Для определения ее симптомов применяют такие методы:
- Прослушивание дыхания при помощи фонендоскопа
- Рентгеновское обследование с его помощью определяют наличие инфильтрата
- Анализ мокроты. Такое исследование необходимо для выяснения возбудителя инфекция и правильного подбора медикаментозных средств
- Бронхоскопия помогает определить состояние дыхательной системы.
- Общий анализ крови, у больных фиксируется повышение лейкоцитов и СОЭ.
При тяжелом течении требуется микробиологический анализ плевральной жидкости и содержимого полости абсцесса, который получают при помощи биопсии.
Аспирационная пневмония у детей
Заболевание нередко затрагивает и детей, в особенности это касается новорожденных и малышей дошкольного возраста. Причины аспирационной пневмонии у новорожденных чаще всего возникают из-за заглатывания околоплодных вод, а также в связи с неправильным кормлением.
Иногда симптомы болезни встречаются у детей с нервными нарушениями, возникшими после родовых травм, а также после внутриутробных инфекций.
У детей дошкольного возраста аспирационное воспаление легких зачастую возникает из-за попадания пищи и жидкости в легких, когда они начинают самостоятельно есть, также дети тянут в рот различные мелкие предметы и частицы, нередко они проникают в дыхательные пути и вызывают инфекцию. Симптомы заболевания у малышей:
- Трудное дыхание
- Хрипы
- Тахикардия
- Серый оттенок кожных покровов
- Частые срыгивания
- Отказ от пищи.
Лечение
Для борьбы с патологий у детей и взрослых используют такую методику:
- Медикаментозное лечение. Наиболее эффективными препаратами в данном случае являются правильно подобранные антибиотики, в зависимости от возбудителя болезни. Рекомендуют использовать: клиндамицин, амоксицилин, имипенем и пр. Терапия антибиотиками длится 10-14 дней, в тяжелых ситуациях при гнойных выделениях ее продолжительность может составлять 1-2 месяца. При высокой температуре назначают жаропонижающие средства, для отхождения мокроты – муколитики, для снятия воспаления – противовоспалительные лекарства.
- Хирургическое вмешательство. Оперативное лечение необходимо при тяжелых гнойных осложнениях и кровотечении. Во время операции удаляют поврежденные ткани и проводят дренаж гнойных участков.
- Физиотерапию. Наряду с медикаментами, дабы избежать серьезных осложнений, применяют массаж, дыхательную гимнастику, специальную лечебную физкультуру, кислородотерапию.
Профилактика
Практика показывает, избежать болезни, как взрослым, так и детям можно, если придерживаться следующих правил профилактики:
- Правильно кормить больного в послеоперационный период, при применении зонда следить за его положением.
- Следить за гиеной полости рта
- Контролировать прием пищи у людей с затрудненным глотанием
- Учится правилам кормления малыша
- Научить детей правильно есть
- Проводить лечение заболеваний, которые могут привести к аспирации.
- Не употреблять алкоголь и наркотические средства.
В случае подозрения на аспирационную пневмонию, нужно сразу же обратиться за медицинской помощью, самостоятельное лечение может только усугубить ситуацию.
Источник: http://lekhar.ru/bolesni/pulmonologija/aspiracionnaja-pnevmonija/